Ухудшение слуха при отите лечение
Статьи
Опубликовано в журнале:
« Практика педиатра » № 1, 2020, стр. 3-6
А.С. Пискунова, врач сурдолог-оториноларинголог ГБУЗ «Детская городская поликлиника № 125»
Департамента здравоохранения г. Москвы
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis , considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Экссудативный средний отит (ЭСО) – негнойный средний отит, характеризующийся присутствием экссудата в полостях среднего уха, медленно нарастающей тугоухостью (звукопроводящего или смешанного типа), отсутствием болевого синдрома и дефекта барабанной перепонки [1, 2, 3].
Распространенность ЭСО составляет у детей первого года жизни – до 35%, 3-5 лет – 10-30, 6-7 лет -3-10, 9-10 лет – 1-3%. ЭСО является наиболее частой причиной снижения слуха в возрасте от 2 до 7 лет, которое при массовых осмотрах обнаруживается у 30,2% детей [4]. Исследования зарубежных авторов подтверждают самостоятельное разрешение большинства случаев ЭСО, остальные пациенты нуждаются в лечении [5]. С учетом клинической картины течения данного заболевания основной жалобой является снижение слуха, что отражается на качестве жизни пациентов.
Принято считать, что данная патология наиболее характерна для детей [6]. В детском возрасте этот процесс чаще двусторонний (86%), а у взрослых – односторонний (70%) [7].
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Пусковой механизм развития ЭСО – дисфункция слуховой трубы, развивающаяся на фоне механической обструкции, зияния глоточного устья слуховой трубы или рефлюкса из полости носоглотки.
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
- катаральную (до 1 мес.);
- секреторную (1-12 мес.);
- мукозную (12-24 мес.);
- фиброзную (более 24 мес.) [9].
В детском возрасте ЭСО нередко имеет бессимптомное течение, в связи с чем родители несвоевременно обращаются за квалифицированной медицинской помощью, что приводит к развитию осложнений в виде образования спаечных процессов в среднем ухе и стойкого снижения слуха. Последнее часто становится единственным симптомом ЭСО в детском возрасте, причем замечают его родители, так как ребенок 2-5 лет обычно на снижение слуха не жалуется. Таким образом, ЭСО нередко становится случайной находкой, особенно при одностороннем процессе.
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
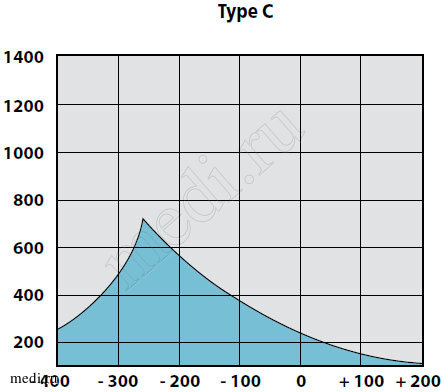
При отоскопии у пациентов с катаральной стадией ЭСО чаще всего отмечается втяжение барабанной перепонки, при пневмоотоскопии – ограничение ее подвижности, изменение цвета от мутного до розового, укорочение светового конуса. Экссудат за барабанной перепонкой не определяется. При тональной пороговой аудиометрии пороги воздушного звукопроведения не превышают 20 дБ, костное звуковосприятие в норме. На тимпанограмме, как правило, определяется тип «С» с отклонением пика в сторону отрицательного давления до 200 мм вод. ст. (рис. 1).
Рис. 1. Вариант тимпанограммы тип С
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
Рис. 2. Вариант тимпанограммы тип В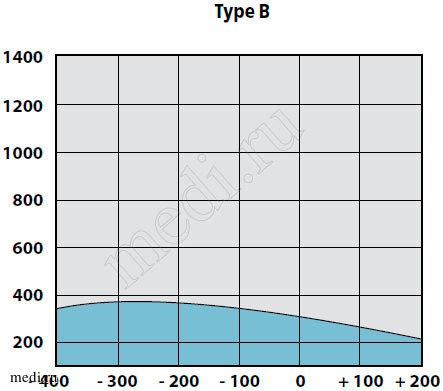
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Активное наблюдение (active observation) – это метод регулярного осмотра пациента, включающий оценку слуха и лингвального развития. При использовании этого метода лечение не назначают, но пациент постоянно находится под контролем лечащего врача. Несмотря на то что пациент получает регулярные консультации, право выбора и ответственность за принятые решения в отношении лечения остаются за пациентом или родителями (если пациент несовершеннолетний). Ранее данный метод носил название «динамическое наблюдение» или «выжидательная тактика».
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Миринготомия (парацентез, тимпанотомия) – это хирургическое вмешательство, при котором производят разрез барабанной перепонки с лечебно-диагностической целью. Разрез длиной несколько миллиметров выполняют специальной иглой (имеющей копьевидное лезвие) на задне-нижней части барабанной перепонки. Таким образом, возможно введение лекарственных препаратов в среднее ухо [5].
Шунтирование барабанной полости (тимпаностомия, установка вентиляционных трубок) является хирургическим вариантом лечения ЭСО и, как правило, применяется при повторном наполнении барабанной полости экссудатом при отсутствии эффекта после неоднократной тимпанотомии. Метод заключается в установке вентиляционных трубок в барабанную перепонку для восстановления давления и улучшения оттока экссудата и позволяет осуществить транстимпанальное введение различных лекарственных препаратов. В последующем вентиляционные трубки удаляются самопроизвольно в течении 6 месяцев – 1 года или их удаляют хирургическим путем в те же сроки. Контроль осуществляется путем повторной аудиометрии и тимпанометрии через 2 недели – 1 месяц после удаления вентиляционных трубок.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].
Таким образом, ЭСО – это полиэтиологическое заболевание среднего уха, в этиопатогенезе которого ключевую роль играет дисфункция слуховой трубы. Выбор тактики диагностического обследования и лечения зависит от возраста пациента и длительности заболевания. Ведение больных с ЭСО в зависимости от стадии процесса показывает высокую эффективность лечения детей с указанной патологией. В случае неэффективности консервативного ЭСО одномоментно с хирургической санацией (или коррекцией структур) носоглотки под эндоскопическим контролем показано проведение миринготомии. Шунт при этом устанавливается в случае получения вязкого экссудата и при отсутствии возможности его полностью эвакуировать.
ЛИТЕРАТУРА
- Детская оториноларингология: Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. 1. М.: Медицина, 2005.
- Дмитриев Н.С. Экссудативный средний отит // Оториноларингология: Национальное руководство / Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008. С. 553-565.
- Савенко И.В., Бобошко М.Ю., Лопотко А.И., Цвылева И.Д. Экссудативный средний отит. СПб., 2010.
- Коваленко С.Л. Исследование слуха у детей дошкольного возраста на современном этапе // Российская оториноларингология. 2009. № 4. С. 69-74.
- Surgical management of otitis with effusion in children // Clinical Guideline. 2008. No. 2. P. 10-11.
- Милешина Н.А. Возрастные особенности экссудативного среднего отита (диагностика, лечение, отдаленные результаты): Автореф. дисс. … канд. мед. наук. М., 1994.
- Тарасов Д.И., Федорова О.К., Быкова В.П. Заболевания среднего уха: Руководство для врачей. М.: Медицина, 1988.
- Тарасова Г.Д. Кондуктивная тугоухость у детей (системный подход к патогенезу, диагностике, лечению и профилактике): Автореф. дисс. … д-ра мед. наук. М., 1999.
- Дмитриев Н.С., Милешина Н.А., Колесова Л.И. Экссудативный средний отит у детей: Методические рекомендации. М., 1996. № 96/2.
- Преображенский Н.А., Гольдман И.И. Экссудативный средний отит. М.: Медицина, 1987.
- Berkman N.D., Wallace I.F., Steiner M.J. et al. Otitis with effusion: Comparative effectiveness of treatments // Comparative Effectiveness. 2013. Vol. 101. P. 10-14.
- Hesham A., Hussien A., Hussein A. Topical mitomycin C application before myringotomy and ventilation tube insertion: Does it affect the final outcome? // Ear, Nose and Throat Journal. 2012. Vol. 91. No. 8. P. 45-49.
- Perera R., Glasziou P., Heneghan C. et al. Autoinflation for hearing loss associated with otitis with effusion // Cochrane database of systematic reviews, 2013. DOI: 10.1002/14651858. CD006285.pub2.
- Simpson S.A., Lewis R., van der Voort J., Butler C.C. Oral or topical nasal steroids for hearing loss associated with otitis with effusion in children // Cochrane database of systematic reviews, 2011. Iss. 5. DOI: 10.1002/14651858.CD001935. pub2.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Воспалительные процессы в разных отделах уха приводят к раздражению нервов, отеку и сильной боли. Лечение отита нужно начать как можно быстрее, в противном случае могут быть серьезные последствия.
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
СВЕТЛАНА КОМАРОВА
Врач-отоларинголог, заместитель
главного врача по КЭР в «СМ-Клиника»
Острая боль в ухе – одно из самых мучительных ощущений. Многие пациенты сравнивают ее силу с зубной болью и тяжелыми травмами, а женщины – с процессом родов. Чаще всего ухо болит из-за отита.
Что нужно знать об отите у взрослых
Что такое
Причины
Симптомы
Лечение
Профилактика
Вопросы и ответы
Что такое отит
Отит – это общее название для воспалительных процессов в области уха. Воспаление может быть острым либо хроническим, затрагивая различные отделы уха.
Если воспаление локализовано в ушное раковине и слуховом проходе до границы барабанной перепонки – это наружный отит, воспаление в барабанной полости – средний отит, если затрагивается область улитки, внутренняя часть уха – это внутренний отит или лабиринтит.
Эти патологии крайне болезненны, сопровождаются лихорадкой, нарушениями слуха, выделениями из наружного прохода. Кроме того, без лечения отиты могут угрожать тяжелыми осложнениями – тугоухостью или полной глухотой, парезом в области лицевого нерва, поражением костей или мозга.
Причины отита у взрослых
Наиболее частой причиной наружного отита являются травмы, инфекции кожи и подлежащих тканей в области слухового прохода. Возможна и химическая травма уха, раздражение и воспаление из-за серных пробок, попадания в ухо воды, образования фурункулов.
Средний отит – самая частая форма болезни. Он обычно провоцируется бактериальными инфекциями, реже – вирусами, патогенными грибками, а также микст-инфекцией. Наиболее частые возбудители:
- пневмококк;
- гемофильная палочка;
- вирус гриппа;
- различные возбудители ОРВИ.
В последние годы стали чаще регистрироваться случаи грибкового отита.
Факторами риска, повышающими вероятность отита, является шмыганье носом, избыток слизи в носоглотке. перепад давления при нырянии, погружении на глубину. Нередко средний отит становится осложнением простуды, ЛОР-патологий (аденоидит, тонзиллит, фарингит, ринит). Риск выше у людей с имунодефицитами.
Симптомы отита у взрослых
При наружном отите самыми частыми жалобами будут:
- пульсация в ухе, резкая болезненность, отдающая в шею, глаз или зубы;
- усиление боли при жевании пищи, разговоре, смыкании челюсти;
- краснота слухового прохода и ушной раковины;
- нарушение слуха, если есть выделение гноя в область слухового прохода.
Острый средний отит начинается с повышения температуры наряду со стреляющей болью внутри уха. Она нарастает по мере скопления слизи и гноя в полости, через 2 – 3 суток перепонка разрывается, из уха вытекает гной и состояние улучшается. Температура снижается, боль стихает. Затем разрыв перепонки заживает бесследно.
При хронической форме может возникать мезотимпанит – воспаление локализуется в зоне евстахиевой трубы и нижней, средней части барабанной полости. В перепонке формируется отверстие, но сама перепонка натянута.
Ключевые жалобы:
- понижение слуха;
- периодическое появление гноя из уха;
- шум в ухе;
- головокружение;
- в период обострения – боль и температура.
При развитии эпитимпанита возникает резкое снижение слуха, выделение дурно пахнущего гноя, давление в ухе, боль в области висков, головокружение. Периоды обострения сменяются ремиссиями, но слух полностью не улучшается.
Лечение отита у взрослых
Для того, чтобы лечение было эффективным, необходимо точно определить локализацию воспалительного процесса, его тяжесть и возможные осложнения. Для этого нужно обращение к ЛОР-врачу.
Диагностика
Диагноз можно заподозрить на основании типичных жалоб, но врач подробно будет расспрашивать – где и как болит ухо, нажмет на козелок, потянет мочку уха вниз, чтоб определить, есть ли боль. Кроме того, оториноларинголог проведет осмотр уха с использованием приборов и подсветки, чтобы прицельно осмотреть слуховой проход, барабанную перепонку, понять, есть ли в ней гной и перфорация. Чтобы определить чувствительность к антибиотикам, выполняется посев на флору. Также врач может назначить:
- анализы крови (общий, биохимию), чтобы определить характер воспаления;
- рентген придаточных пазух, если подозревает связь с синуситом;
- рентгенография височной кости при хроническом отите.
Все эти данные нужны для того, чтобы определить тактику лечения, необходимость приема антибиотиков, оперативных вмешательств (перфорации перепонки или других вмешательств).
Современные методы лечения
Мы попросили рассказать о том, как сегодня лечат отиты у взрослых врача-оториноларинголога Светлану Комарову. По ее словам, медикаментозная терапия может включать:
- капли в ухо, содержащие анальгетик Феназон и местный анестетик Лидокаин – для снятия болевого синдрома и уменьшения воспаления, при появлении выделений из уха следует применять антибактериальные капли содержащие Рифампицин или Ципрофлоксацин;
- в нос закапывают сосудосуживающие капли, содержащие Ксилометазолин 0,1%, Оксиметазолин 0,05%, Нафазолин 0,1%, Фенилэфрин 0,025% – для уменьшения отека слизистой оболочки носоглотки вокруг устья слуховых труб;
- при неэффективности местных препаратов – анальгетики и нестероидные противовоспалительные препараты (Ацетилсалициловая кислота, Парацетамол, Трамадол, Кетопрофен, Ибупрофен) назначают внутрь;
- жаропонижающие препараты (Парацетамол) применяются при повышении температуры выше 38,5 С;
- антигистаминные препараты (Дифенгидрамин, Клемастин, Хлоропирамин) назначают с целью уменьшения отека;
- антибактериальные препараты широкого спектра действия: пенициллины, цефалоспорины, макролиды, респираторные фторхинолоны.
Немедикаментозные методы лечения:
- процедуры по назначению врача-оториноларинголога: промывание наружного слухового прохода, катетеризация слуховой трубы, продувание слуховых труб по Политцеру, пневмомассаж барабанной перепонки;
- физиотерапия: УФО, УВЧ, микроволновая терапия, электрофорез противовоспалительными препаратами по назначению врача-физиотерапевта.
Немедикаментозные методы лечения помогают снять болевой синдром, восстановить слух и предотвратить осложнения.
При осложненном течении отита или не эффективности консервативной терапии показано хирургическое лечение (миринготомия, шунтирование барабанной полости, радикальная операция на среднем ухе), направленное на санацию очага инфекции, восстановление слуха, профилактику рецидивов.
Какие антибиотики эффективны при отите?
– Системная антибактериальная терапия показана во всех случаях среднетяжелого и тяжелого течения острого среднего отита, – говорит врач-оториноларинголог Светлана Ковалева, – а также у пациентов с иммунодефицитными состояниями. При легком течении отита (отсутствии выраженных симптомов интоксикации, болевого синдрома, гипертермии до 38 °С) от назначения антибиотиков можно воздержаться. Однако при отсутствии положительной динамики в течение 48 часов следует прибегнуть к антибиотикотерапии.
При отите назначаются антибиотики широкого спектра действия, эффективные в отношении типичных возбудителей: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus.
Препаратом выбора является Амоксициллин.
Альтернативными средствами при аллергии на β-лактамы являются современные макролиды (Джозамицин, Азитромицин, Кларитромицин). При неэффективности, а также пациентам получавшим антибиотики в течение месяца, пациентам старше 60 лет целесообразно назначать комплекс – амоксициллин + клавулановая кислота. Альтернативными препаратами являются цефалоспорины II – III поколения (Цефуроксима аксетил, Цефтибутен) или фторхинолоны (Левофлоксацин, Моксифлоксацин).
При легком и среднетяжелом течении показано пероральное применение антибиотиков. При тяжелом и осложненном течении отита начинают с внутривенного или внутримышечного введения препарата, а далее продолжают лечение перорально.
Длительность антибактериальной терапии составляет 7 – 10 дней. При осложненном отите – 14 дней и более.
Самостоятельно применять антибиотики не стоит, необходимо проконсультироваться с врачом-оториноларингологом. Отит может быть вызван грибковой флорой или герпетической инфекцией. Применение антибиотиков в данном случае может усугубить течение заболевания.
Профилактика отита у взрослых в домашних условиях
Для профилактики отита необходимо избегать переохлаждений, мыть руки после улицы, орошать слизистую носа морской водой после посещения мест с большим скоплением народа, заниматься закаливанием организма, спортом, ежедневно употреблять свежие фрукты, овощи, кисломолочные продукты.
Если так случилось, что вы заболели и стал беспокоить насморк, то сморкаться нужно крайне осторожно, при этом освобождать только одну ноздрю, иначе выделения из носа могут попасть через слуховую трубу в ухо и спровоцировать отит.
Необходимо соблюдать правильную гигиену ушей. Не рекомендуется использовать ватные палочки – ими в ухо можно занести бактериальную или грибковую инфекцию. Для гигиены ушей применяйте капли, состоящие из комбинации поверхностно-активных веществ (Аллантоин, Бензетоина хлорид) очищающих, увлажняющих и защищающих кожу наружного слухового прохода.
Популярные вопросы и ответы
Мы обсудили риски осложнений отитов и возможности их лечения при помощи народных методов терапии с ЛОР-врачом Светланой Ковалевой.
Какие могут быть осложнения при отите?
Нерациональное лечение среднего отита может привести к формированию рубцовой ткани в полости среднего уха и к стойкому снижению слуха.
При наружном отите может встречаться поражение черепных нервов в виде парезов и параличей.
Могут развиваться осложнения, которые представляют опасность для жизни. К ним относятся:
- мастоидит – гнойное воспаление слизистой оболочки и костной ткани сосцевидного отростка височной кости;
- лабиринтит – воспаление внутреннего уха, при котором поражаются рецепторы равновесия и слуха;
- гнойный менингит – воспаление мягкой и паутинной оболочек головного мозга;
- абсцесс мозга – ограниченное гнойное расплавление вещества мозга;
- синус-тромбоз и сепсис.
Когда обращаться к врачу при отите?
Незамедлительно обратится к врачу нужно при наличии следующих симптомов:
- быстрое ухудшение общего самочувствия;
- повышение температуры тела выше 39 °С;
- нарастающая боль в ухе;
- головная боль;
- припухлость и покраснение кожи заушной области;
- обильное гноетечение из уха;
- учащенное сердцебиение.
Можно ли лечить отит народными средствами?
Народная медицина не используется в официальной клинической практике, так как не имеет доказательной базы. Фитотерапией можно поддерживать основное лечение при легком течении отита.
В качестве антибактериальных и противовоспалительных средств рекомендуется закладывать в ушную раковину тампоны, смоченные готовой аптечной настойкой календулы.
При болях в ухе помогут компрессы с ароматическими маслами – необходимо намочить марлевую турунду (жгут) в теплой воде, нанести на нее 2 – 3 капли эфирного масла шалфея или герани, вложить в слуховой проход и сделать теплый компресс на область уха на 2 часа.
Опубликовано на портале kp.ru
Источник
