Стрептококковая пневмония заразна или нет

Пневмония, или воспаление легких – распространенное заболевание, возникающее как осложнение респираторных инфекций. Благодаря возможностям современной медицины больные, состояние которых не вызывает опасений, лечатся амбулаторно. В связи с этим у их близких возникает вопрос, насколько заразна пневмония и можно ли заболеть после контакта с больным родственником?

Опасна ли болезнь для окружающих
Причиной воспаления легких обычно становятся бактерии и вирусы, реже грибковые микроорганизмы. Из верхних дыхательных путей они попадают в нижние, начинают активно размножаться и поражают ткани. Симптомы пневмонии включают сильный кашель, затруднение дыхания, повышение температуры до 38 градусов и выше, общее ухудшение самочувствия.
Сама пневмония, как и бронхит, не является заразным заболеванием. То есть, при контакте с больным и попадании возбудителя в организм воспалительный процесс в легких не начнется сразу. Вместе с тем, патогенные микроорганизмы, присутствующие в респираторных органах больного, выделяются в воздух на протяжении определенного времени. Они могут вызвать у окружающих не пневмонию, а другое заболевание – ОРВИ, грипп и т.д., которые, в свою очередь, способны перерасти в воспаление легких.
 Вероятность заразиться зависит от возбудителя и других факторов, включая состояние иммунитета, стадию и разновидность болезни.
Вероятность заразиться зависит от возбудителя и других факторов, включая состояние иммунитета, стадию и разновидность болезни.
Атипичная, или внебольничная пневмония развивается вследствие деятельности бактерий и вирусов. Теоретически эта разновидность заболевания опасна для окружающих, но важную роль играют другие факторы.
Хроническое воспаление легких – следствие запущенной острой стадии болезни. Ею можно заразиться от больного.
Больничная пневмония – одна из наиболее тяжелых разновидностей, так как ее возбудители устойчивы к антибиотикам. Данным типом воспаления можно заразиться от больного.
Казеозная пневмония относится к разновидностям туберкулеза, характеризуется быстрым течением и создает высокий риск заражения для окружающих.
Инкубационный период воспаления легких составляет 2-4 дня, причем в это время больной уже заразен для других людей. Если говорить о возбудителях заболевания, то наиболее заразными считаются вирусные воспаления легких – они могут передаваться окружающим в течении недели. Бактериальные разновидности менее опасны, а через несколько суток после начала антибиотикотерапии риск заражения становится минимальным.
СПРАВКА! Течение пневмонии у больных косвенно влияет на риск заражения окружающих. Если следовать логике, то постоянно кашляющий и чихающий человек распространяет больше патогенных микроорганизмов, но при отсутствии подобных симптомов инфицирование тоже возможно.
Можно ли подхватить от другого человека
 Как было сказано выше, вероятность заражения пневмонией от больного человека зависит от разных факторов, в первую очередь от возбудителя заболевания.
Как было сказано выше, вероятность заражения пневмонией от больного человека зависит от разных факторов, в первую очередь от возбудителя заболевания.
Теоретически воспаление легких могут вызывать любые патогенные микроорганизмы, но существует ряд агентов, которые чаще всего провоцируют болезнь.
Пневмококки. Возбудители, которые становятся причиной пневмонии в 80% случаев. Они вызывают острые формы заболевания, сопровождающиеся классическими респираторными симптомами – кашель, затрудненное дыхание, насморк.
Наиболее распространенные пути передачи инфекции – контактный и контактно-бытовой.
Стрептококки. Стрептококковая пневмония встречается реже, чем пневмококковая, а течение болезни обычно достаточно легкое. Обычно эта бактерия вызывает тонзиллит, но при снижении иммунитета и отсутствии лечения может привести к воспалению легких. Как и пневмококки, стрептококки чаще всего передаются от человека к человеку контактным путем.
Стафилококки. Грамположительные бактерии, обитающие в организме любого человека. Они относятся к условно-патогенной микрофлоре и вызывают пневмонию только при снижении иммунитета. Опасность заключается в том, что они способны передаваться любым путем и при наличии благоприятных условий вызывают не только воспаление легких, но и другие болезни.
Клебсиеллы. Патогенные микроорганизмы, которые делятся на множество разновидностей. Каждая из них вызывает пневмонию с разным течением, причем возбудители способны передаваться от человека к человеку воздушно-капельным и контактным путем.
Хламидии. Пневмония, вызванная хламидиями, считается одной из наиболее опасных, но все зависит от разновидности возбудителя. Хламидия способна передаваться воздушно-капельным и бытовым путем, но чаще всего она передается через половые пути. Это значит, что риску заражения хламидийной пневмонией наиболее подвержены новорожденные, если мать заражена хламидиозом.
Микоплазмы. Микоплазменная пневмония – заболевание, которое вызывает серьезные поражения респираторной системы и часто характеризуется тяжелым течением. Микоплазмы легко передаются воздушно-капельным путем, особенно в больших скоплениях людей, поэтому больные опасны для окружающих.
Кишечная и гемофильная палочка. Часто встречающиеся возбудители пневмонии, которые передаются преимущественно контактно-бытовым путем – через поцелуи, рукопожатия, прикосновения.
 Если верить статистике, внебольничные бактериальные пневмонии несут средний риск заражения.
Если верить статистике, внебольничные бактериальные пневмонии несут средний риск заражения.
Больные могут передать инфекцию окружающим в остром периоде, а после начала антибиотикотерапии концентрация и активность патогенных микроорганизмов снижается вместе с вероятностью заразить другого человека.
Госпитальные воспаления легких (те, которыми заражаются в медицинских учреждениях) более заразны и опасны для здоровья. Это связано с формированием у патогенных микроорганизмов устойчивости к антибиотикам, из-за чего заболевание плохо поддается лечению.
Вирусные пневмонии передаются от человека к человеку гораздо чаще, чем бактериальные. В число наиболее распространенных возбудителей воспаления легких входят:
- вирусы герпеса;
- ротавирусы;
- вирусы гриппа и парагриппа;
- аденовирусы;
- циталомегавирусы;
- коронавирусы.
Риск заражения зависит от штамма вируса, но в среднем больной остается заразным для окружающих на протяжении недели. Опасность заключается и в том, что специфического лечения для некоторых микроорганизмов не существует. Возможно симптоматическое лечение, поэтому больной может распространять инфекцию на протяжении длительного времени, в том числе в период выздоровления.
Еще более опасна для окружающих казеозная пневмония. Это форма туберкулеза, которую вызывает бацилла Коха. Она сопровождается обширным выделением патогенных микроорганизмов, которые распространяются при кашле и чихании. Кроме того, она сопровождается тяжелыми осложнениями и быстрым течением.
Грибковая пневмония развивается реже остальных разновидностей заболевания, а ее причина – поражение легких условно-патогенными видами грибка (плесневые, дрожжеподобные и т.д.). Эта разновидность заболевания неопасна для окружающих – заражение происходит при вдыхании спор, которые находятся в воздухе. Чаще всего грибковой пневмонией болеют люди, живущие в неблагоприятных условиях – в помещениях, пораженных плесенью.
СПРАВКА! Пневмонии, которые развиваются у лежачих больных, после серьезных травм грудной клетки или вследствие аллергических реакций, неопасны для окружающих. Их причинами выступают не патогенные микроорганизмы, а отеки, застой крови и нарушение функции легких.
Как передается от больного к здоровому
 Чаще всего возбудители пневмонии передаются воздушно-капельным путем. Они выделяются при кашле и чихании больного, после чего попадают в верхние респираторные органы окружающих. Кроме того, они могут оседать на поверхностях и попадать в организм после контакта с ними.
Чаще всего возбудители пневмонии передаются воздушно-капельным путем. Они выделяются при кашле и чихании больного, после чего попадают в верхние респираторные органы окружающих. Кроме того, они могут оседать на поверхностях и попадать в организм после контакта с ними.
Дальнейшее развитие зависит от состояния иммунной системы и возраста человека – особенно опасны вирусы и бактерии для детей и пожилых людей. Риск заражения повышается при наличии следующих факторов:
- регулярный контакт с больным;
- использование общей посуды и предметов личной гигиены без предварительной обработки;
- благоприятная атмосфера для развития вирусов и бактерий – температура выше 20 градусов и низкая влажность;
- нахождение нескольких зараженных людей в одном помещении.
Если люди живут в одном помещении, изолировать больного после появления симптомов не имеет смысла. Инфекция уже распространилась в воздухе и могла передаться другим людям, поэтому лучше заняться укреплением иммунитета, а при первом подозрении на заражение обратиться к специалисту. Риск заболеть воспалением легких после контакта с больным на открытом пространстве гораздо ниже, особенно если общение было непродолжительным.
Остальными способами пневмония передается реже, но для профилактики заражения о них следует знать.
Контактный или контактно-бытовой путь. Поцелуи, рукопожатия и прикосновения могут стать причиной развития заболевания. Особенно часто подобным способом заражаются дети дошкольного возраста, находящиеся в коллективе.
Половой путь. Заболеть пневмонией половым путем достаточно сложно, но риск существует. Особенно опасны незащищенные орально-генитальные контакты, не говоря о том, что интимное общение обычно подразумевает поцелуи и другие виды взаимодействия.
Нисходящий путь. Способ опасен для новорожденных – бактерии и вирусы сохраняются на слизистых оболочках и передаются ребенку при прохождении по родовым путям.
СПРАВКА! Особую опасность представляет пневмония, вызванная коронавирусной инфекцией. Ввиду отсутствия специфической терапии возбудитель остается активным на протяжении длительного времени, поэтому контакта с больными лучше избегать до полного выздоровления.
Профилактика воспаления легких для взрослых и детей
 Воспаление легких относится к заболеваниям, которые легче предотвратить, чем лечить. Основной способ предотвратить заражение – избегать контакта с людьми, у которых есть признаки респираторных инфекций (кашель, чихание, жар и т.д.). Кроме того, необходимо соблюдать следующие правила:
Воспаление легких относится к заболеваниям, которые легче предотвратить, чем лечить. Основной способ предотвратить заражение – избегать контакта с людьми, у которых есть признаки респираторных инфекций (кашель, чихание, жар и т.д.). Кроме того, необходимо соблюдать следующие правила:
- мыть руки после прихода с улицы, посещения туалета, кашля, чихания – на них оседают возбудители пневмонии, которые потом попадают в организм;
- не трогать грязными руками рот, нос и глаза, так как патогенные микроорганизмы могут проникнуть внутрь через слизистые оболочки;
- отказаться от вредных привычек – курение и регулярное употребление алкоголя снижают иммунитет и повышают риск заражения;
- укреплять иммунитет – вести здоровый образ жизни, правильно питаться, закаляться, по возможности избегать нервных стрессов;
- при появлении симптомов ОРВИ обратиться к врачу, соблюдать постельный режим и начать лечение – чаще всего пневмония развивается у людей, которые переносят заболевания «на ногах».
Если человеку приходится ухаживать за больным или находиться с ним в одном помещении, рекомендуется надевать защитную маску, регулярно проводить влажную уборку (лучше всего специальными антисептическими средствами) и проветривание. Все предметы личной гигиены тщательно мыть и обдавать кипятком, а постельное белье и полотенце стирать в горячей воде. Близким людям можно принимать противовирусные препараты в профилактических целях (Римантадин, Амантадин и т.д.), но предварительно лучше проконсультироваться с врачом.
Эффективный способ предотвратить развитие пневмонии – вакцинация. Она не гарантирует защиту от заражения, но снижает рису развития осложнений ОРВИ. Прививок от гриппа, пневмококковой инфекции и гемофильной палочки типа Б достаточно, чтобы максимально защитить организм от опасного заболевания.
Детей, особенно новорожденных и младенцев до года, необходимо изолировать от больного. Они заражаются пневмонией гораздо чаще, чем взрослые, так как растущий организм не способен быстро отреагировать на патогенные микроорганизмы и справиться с ними.
СПРАВКА! Принимать антибиотики для профилактики пневмонии категорически не рекомендуется. Они не только не могут предотвратить риск заражения, но и ослабляют иммунитет.
Кто входит в группу риска
Наиболее подвержены заражению пневмонией пожилые люди, беременные женщины и дети. У них работа иммунной системы ослаблена, что создает благоприятную среду для деятельности патогенных микроорганизмов. В число остальных факторов, которые повышают риск заражения, входят:
- системные и аутоиммунные заболевания;
- химиотерапия и иммуносупрессивное лечение (прием препаратов, подавляющих работу иммунной системы);
- болезни респираторных органов – бронхолегочные обструкции, эмфизема легкого, туберкулез, новообразования;
- курение, употребление алкоголя, неконтролируемый прием лекарств;
- длительный контакт с сильными аллергенами, вдыхание токсичных веществ;
- сильное переохлаждение, частые и длительные нервные стрессы.
Полезное видео
Ознакомьтесь подробно на видео – заразна ли пневмония:
Контакт с больным не говорит о том, что человек обязательно заразится пневмонией. Это один из факторов, который повышает вероятность развития заболевания, но при нормальной работе иммунной системы организм сможет справиться с патогенными микроорганизмами. Но для того, чтобы снизить риск заражения пневмонией к минимуму, лучше ограничить контакты с людьми, имеющими признаки респираторных болезней.
Оцените статью:
Загрузка…
Источник
Стрептококковая пневмония – это инфекционное воспаление ткани легких, развивающееся при участии патогенных бактерий рода Streptococcus. Заболевание чаще поражает детей, в основном возникает как осложнение других респираторных инфекций. Стрептококковая пневмония протекает с лихорадкой, кашлем, одышкой, болями в груди; нередко осложняется гнойным плевритом, перикардитом, абсцедированием, гломерулонефритом. Диагноз верифицируется с помощью рентгенографии легких, определения стрептококка в мокроте, крови или плевральном аспирате. При подтверждении стрептококковой этиологии пневмонии предпочтительно назначение пенициллинов; при наличии выпота может потребоваться проведение торакоцентеза.
Общие сведения
Стрептококковая пневмония – бактериальная пневмония, в роли этиологического агента которой выступают различные виды стрептококка (бета-гемолитические, пептострептококки и др.). Воспаление легких, вызванное бактериями рода Streptococcus pneumoniae (пневмококком), обычно рассматривается в клинической пульмонологии как самостоятельная нозологическая форма – пневмококковая пневмония. Доля стрептококковых пневмоний в общей структуре заболеваемости взрослых пациентов невысока – 1-4%. Однако данный возбудитель нередко становится «виновником» пневмонии у детей раннего возраста (20%), пожилых и ослабленных лиц, а также способствует развитию гнойных осложнений. Среди очаговых пневмоний различной этиологии удельный вес стрептококковой пневмонии составляет около 10%.
Стрептококковая пневмония
Причины
Представители рода Streptococcus являются возбудителями широкого спектра стрептококковых инфекций. Чаще всего данные микроорганизмы вызывают фарингит, тонзиллит, синуситы, скарлатину, отит, импетиго, однако также могут становиться причиной менингита, сепсиса новорожденных, инфекционного эндокардита, абсцессов головного мозга и брюшной полости.
Инфекции нижних дыхательных путей – трахеобронхит и стрептококковая пневмония встречаются нечасто. Бета-гемолитические стрептококки группы A обычно вызывают пневмонию у детей, а также пациентов, страдающих сахарным диабетом и другими тяжелыми сопутствующими заболеваниями. Известны случаи массовой заболеваемости солдат, проходящих воинскую службу (самая крупная эпидемия стрептококковой пневмонии возникла в первую мировую войну), однако обычно встречаются спорадические случаи.
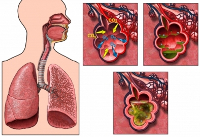
Способ проникновения стрептококка в дыхательные пути – воздушно-капельный. Заболеваемость стрептококковой пневмонией выше осенью и весной, в периоды вспышек ОРВИ. В большинстве случаев бактериальная инфекция легких осложняет такие заболевания, как грипп, корь, коклюш, ветряная оспа, внезапная экзантема. Поражение легких чаще всего проявляется в форме сегментарной или интерстициальной пневмонии, реже – очаговой или долевой пневмонии.
Патогенез
Попадая в дыхательные пути, стрептококк вызывает изъязвление и некроз слизистой оболочки трахеи и бронхов, сопровождающийся обильной экссудацией и геморрагиями. В легочной ткани патологические изменения обычно затрагивают межальвеолярные перегородки. По лимфатической системе стрептококковая инфекция быстро распространяется на лимфатические узлы корня легкого и средостения. Гематогенным путем гноеродная флора проникает в плевральную полость: выпот при стрептококковой пневмонии обычно обильный, по характеру – серозный (серозно-геморрагический) или жидкий гнойный.
Симптомы стрептококковой пневмонии
Клиническая картина стрептококковой пневмонии мало отличается от воспаления легких, вызываемого пневмококком. Для обеих этиологических форм характерно внезапное начало с повышения температуры тела до 39°С, стремительного нарастания интоксикации. На фоне лихорадки появляется кашель, одышка, боли в груди. Ознобы возникают редко. Кашель из сухого и непродуктивного вскоре становится влажным, с выделением слизисто-гнойной мокроты. «Ржавая мокрота» нехарактерна. Если стрептококковой пневмонии предшествует вирусное заболевание, то на присоединение бактериальной инфекции может указывать утяжеление течения ОРВИ. Интоксикация и респираторные симптомы могут сопровождаться появлением скарлатиноподобной сыпи.
Характерной особенностью стрептококковой пневмонии является частое присоединение парапневмонического плеврита и эмпиемы плевры, которые возникают уже на 2-3 день заболевания. Данные осложнения встречаются почти у 60% детей и 50% взрослых. Несколько реже (у 35% пациентов) отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага. Случаи гнойного артрита, остеомиелита и гломерулонефрита встречаются еще реже.
Отдельно выделяют стрептококковую пневмонию новорожденных, которая манифестирует в первые 5-7 дней жизни ребенка. Чаще всего она служит проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Такая пневмония протекает с тяжелыми дыхательными расстройствами (тахипноэ, диспноэ, эпизодами апноэ, диффузным цианозом, нарастающей гипоксемией).
Диагностика
При этиологической верификации пневмонии пульмонолог учитывает анамнез (перенесенные вирусные и бактериальные инфекции), острое начало, ранее присоединение плеврита. Перкуторные и аускультативные данные при стрептококковой пневмонии скудные, что объясняется небольшими размерами пневмонических очагов. Между тем, в общем анализе крови с первых дней заболевания отмечается выраженный лейкоцитоз (до 20-30х109/л), сдвиг лейкоцитарной формулы влево.
Рентгенография легких выявляет рассеянные инфильтративные тени, чаще в средней и нижней долях. При формировании абсцесса определяется полость с горизонтальным уровнем жидкости; на развитие плеврита указывает интенсивное гомогенное затемнение с косой верхней границей. Для установления характера экссудата (серозного или гнойного) выполняется плевральная пункция.
Важной частью подтверждения диагноза стрептококковой пневмонии является бактериологический посев мокроты. Культура стрептококка также может быть выделена из других биологических сред – крови, плеврального экссудата. На стрептококковую этиологию пневмонии может указывать нарастание титров антистрептолизина-О (АСЛ-О) в крови пациента. Дифференциальную диагностику следует осуществлять с другими видами пневмоний (пневмококковой, стафилококковой, атипичной и др.).
Лечение стрептококковой пневмонии
Принципы лечения стрептококковой пневмонии не отличаются от основных подходов к лечению бактериальной пневмонии в целом. Основные звенья включают назначение постельного режима на период лихорадки, проведение антибиотикотерапии, дезинтоксикационных мероприятий, реабилитационных процедур.
Антибиотиками первого ряда при стрептококковой пневмонии выступают пенициллины (пенициллин G, карбенициллин, ампициллин, амоксициллин), которые часто применяются в комбинации с аминогликозидами. Препаратами второго и третьего ряда соответственно являются макролиды и цефалоспорины 2-го поколения. Антибиотики вначале вводятся парентерально, затем после наступления клинического улучшения – внутрь в течение 2-3-х недель.
В целях дезинтоксикации, коррекции водно-электролитного баланса и восполнения белковых потерь осуществляется внутривенное введение глюкозы, водно-солевых растворов, переливание плазмы. При осложнении стрептококковой пневмонии плевритом (серозным или гнойным) показан повторный торакоцентез или закрытое дренирование плевральной полости с аспирацией экссудата и последующими промываниями антисептиками или антибиотиками.
В позднем периоде, после купирования лихорадочно-интоксикационного синдрома, назначается физиотерапевтическая реабилитация (лекарственный электрофорез, УВЧ, индуктотермия, СВЧ-терапия, ингаляционная терапия), массаж грудной клетки, ЛФК.
Прогноз и профилактика
В целом летальность от стрептококковой пневмонии невысока. Затяжное течение заболевания и гнойные осложнения при своевременной и рациональной антибиотикотерапии встречаются редко. Профилактика заключается в укреплении защитных функций организма, санации очагов стрептококковой инфекции в носоглотке. Мерой специфической профилактики осложнений является вакцинация детей и пожилых людей от пневмококковой инфекции.
Источник
