Рентген пазух носа при отите

Рентгенологические признаки среднего отита. Лучевые признаки исхода среднего отита
Затемнение хорошо развитых клеток височной кости при остром отите не всегда бывает равномерным. Неравномерность затемнения может зависеть, с одной стороны, от неодинаковой величины клеток и, с другой — от распространенности процесса воспаления в клеточной системе.
Так, при одинаковом поражении всех клеток сосцевидного отростка крупная клетка всегда кажется прозрачнее мелкой ввиду меньшего слоя кости в ее области, т. е. благодаря роли фактора поглощения, о котором упоминалось в главе о заболеваниях придаточных пазух носа. В начальных фазах острого отита и при тубо-мезотимпанальном переднем отите процесс может быть ограничен областью антрума и периантральных клеток, воздушность которых понижается в первую очередь; клетки сосцевидного отростка могут быть в зто время интактными и прозрачными на рентгеновском снимке.
Субстрат, вызывающий понижение пневматизации клеток височной кости при остром отите, может быть различным. Так же как и при синуитах, затемнение может быть обусловлено утолщенной отечной слизистой оболочкой клеток или серозным, или гнойным эксудатом. При отите травматического происхождения затемнение вызывается кровоизлиянием в клетки височной кости.
Ввиду малой величины и значительного количества клеток здесь не представляется возможным различать симптом краевого затемнения, столь характерный для диагноза отека слизистой оболочки гайморовой пазухи.
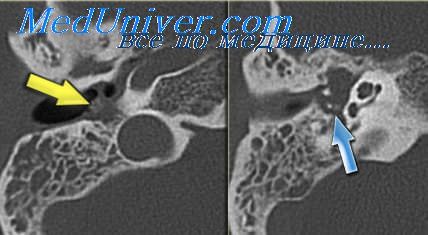
Исходы острого воспаления среднего уха могут быть различными. В настоящее время даже при гнойных формах острого отита пенициллинотерапия оказывает столь благоприятное действие на его течение, что гнойного расплавления костных перегородок клеток не возникает. При неблагоприятном течении острого серозно-гнойного или гнойного отита воспалительные изменения перестают ограничиваться слизистой оболочкой, выстилающей клетки сосцевидного отростка, и переходят на периост и эндост.
Эти костные изменения служат началом так называемой хирургической формы мастоидита, которая находит свое выражение в рентгеновских картинах.
При отсутствии костных изменений, т. е. в случае благоприятного исхода острого отита, происходит постепенное восстановление воздушности клеток височной кости, о котором можно точно судить при повторной рентгенографии. Полное восстановление пневматизации происходит в различные сроки от начала заболевания: от нескольких недель до нескольких месяцев.
Миттермайер (Mittermaier), производивший повторное рентгенологическое исследование больных через год после начала острого отита, наблюдал в некоторых случаях наряду с восстановлением воздушности клеток височной кости сужение их просвета вследствие утолщения костных перегородок клеток.
Таким образом, костные реактивные изменения могут быть отдаленным результатом некоторых форм острого отита, несмотря на отсутствие рентгенологических признаков деструкции перегородок клеток в период заболевания.
– Вернуться в оглавление раздела “Профилактика заболеваний”
Оглавление темы “Рентгенография полости носа и височной кости”:
1. Атрофия костей полости носа. Злокачественные опухоли полости носа
2. Рентгенография при раке полости носа. Признаки рака гайморовой пазухи
3. Рак лобной пазухи. Саркомы полости носа
4. Фиброзная дисплазия полости носа. Костный ксантоматоз и болезнь Педжета
5. Повреждения костного скелета носа. Повреждения придаточных пазух
6. Перелом решетчатого лабиринта. Повреждения верхнечелюстной пазухи
7. Признаки травмы решетчатого лабиринта. Огнестрельные ранения полости носа
8. Рентгенодиагностика болезней уха. Рентгенография височной кости
9. Томография височной кости. Рентгенография при среднем остром отите
10. Рентгенологические признаки среднего отита. Лучевые признаки исхода среднего отита
Источник
 Чтобы установить точный диагноз конкретного вида ушной патологии, в отоларингологии часто прибегают к рентгенологическому исследованию. Рентген уха при отите дает возможность детально рассмотреть строение этого органа. К аналогичным манипуляциям относят КТ и МРТ. В статье рассказывается, что представляет собой исследование, как к нему готовиться.
Чтобы установить точный диагноз конкретного вида ушной патологии, в отоларингологии часто прибегают к рентгенологическому исследованию. Рентген уха при отите дает возможность детально рассмотреть строение этого органа. К аналогичным манипуляциям относят КТ и МРТ. В статье рассказывается, что представляет собой исследование, как к нему готовиться.
Общая характеристика обследования
Диагностика височной кости является сложной рентгенографической задачей. Существует масса способов исследования данным аппаратом и томографией конкретно зоны расположения органов слуха. Процедура считается одной из эффективных методов определения ушных патологических процессов и травм. Чтобы иметь полную клиническую картину о строении и разных вариантах развития болезни, такой метод вполне подходит. По причине сложного расположения височной зоны, появляются некоторые трудности в исследовании областей ушных. Рентген при отите в ушах проводится с использованием нескольких методов.
- Диагностика по Майеру. Больному следует лечь на спину, воспаленным слуховым органом прижаться к кассете. Снимок дает возможность рассмотреть стенки костной зоны слуха, барабанный проход и область вокруг него.
- Снимок по Шюллеру. Проводится исследование органа слуха вместе с сосцевидным отростком. Во время процедуры, больной должен положить голову воспаленной частью вниз. Рентгеновский луч воздействует таким образом, что вместе с кассетой он создает угол в 35 градусов. В следствие, происходит совпадение слухового отдела, которое на снимке выглядит в виде темной окружности. Такое исследование помогает определить тип отростка, расположение синуса и различные воспаления и изменения.
- По Стенверсу. Исследование представляет собой снимок пирамиды. Больной укладывается на живот, кассеты должны соприкасаться с кончиком носа. На снимке просматривается внутренний отдел органа слуха и верхушка пирамиды.
Рентгенологическое исследование ушной области и канала подходит для определения изменений в височной косточке, вследствие воспалений. При отите данное обследование считается эффективным способом определить состояние слухового отдела.
 Рентген уха.
Рентген уха.
Показания к проведению процедуры
В случае обнаружения малейшего подозрения на болезни области челюсти и лица, советуют проводить обследование височных костей либо развернутой протекции – рентген по Шюллеру. Рентгенографию по Майеру обычно рекомендуют делать в случае необходимости просмотра сосцевидной пещеры либо антрума. Данный метод является более узким способом обследования. Выполняется исследование под углом 45 градусов, поскольку анализ представляет собой аксиальную протекцию слухового органа.
Когда необходимо проводить рентгеновское исследование височных костей (рентген по Шюллеру):
- воспалительный процесс среднего слухового отдела в запущенной фазе;
- острый отит с последствиями;
- травма слуховых органов;
- холестеатома;
- доброкачественные либо злокачественные образования;
- воспалительный процесс ячеек сосцевидного отростка.
Доктора советуют проводить такой метод исследования после оперативного разрешения болезней слуховых органов. Процедура поможет выявить возникшие изменения в ухе, оценить их состояние после вмешательства.
 Гнойный отит.
Гнойный отит.
Подготовка к процедуре
Перед тем, как приступить к рентгенологическому обследованию, нет необходимости проходить какую-либо подготовку. Когда больной заходит в кабинет, где будет проводиться мероприятие, он должен просто следовать докторским указаниям. Получить результат обследования можно в любое время дня. Человеку следует выполнять все задачи, поставленные рентгенологом, чтобы удалось провести максимально информативное исследование. При неверном расположении больного, результаты могут искажаться.
Как проходит исследование
Перед осуществлением рентгеновского обследования, важно подыскать профессионального специалиста. Обычно люди делают это на основе советов родственников, друзей. Многие полагают, что в дорогой клинике рентген делается качественней, чем в муниципальном медицинском заведении. Такое суждение имеет логическое подтверждение, так как в частных больницах лучше и современнее оборудование. Но это не сказывается на профессионализме кадров. Иногда врачи в городских клиниках более компетентны, чем в дорогих госпиталях.
Как проводится исследование с помощью рентгена.
- Больной ложиться на живот.
- Поворачивает голову в ту сторону, которая будет исследоваться.
- Руку нужно сжать в кулачок и подложить под подбородок (благодаря такому положению, голова будет четко зафиксирована).
- Свободную руку разместить вдоль тела.
- Во время воздействия рентгена, человек не должен двигаться.
Перед мероприятием, следует убрать все аксессуары, состоящие из металла. Мероприятие длится в среднем 2-3 минуты. Данный этап диагностики не стоит откладывать, поскольку благодаря его результатам можно своевременно выявить наличие патологии и заняться ее устранением.
 Рентген уха при отите.
Рентген уха при отите.
Расшифровка результатов
Готовятся снимки рентгенологического исследования в течение 1 дня. Если результат качественный, врач определяет возникшие патологические состояния.
Какие болезни выявляют благодаря рентгеновскому снимку.
- Если у больного острый отит, будет снижена прозрачность в зоне среднего ушного отдела, также ячейки сосцевидного отростка.
- При остром мастоидите, будет снижена либо вовсе отсутствовать пневматизация сосцевидных клеток.
- Очаги деструкции костной ткани сигнализируют о запущенном отите.
- Если сосцевидные отделы затемнены, это может свидетельствовать о гнойном воспалении.
- Холестеатома определяется по увеличению области пещеры.
- Образования крупных масштабов видны сами по себе на снимке.
Исследование с помощью рентгена советуют делать всем больным. Данный способ безошибочно выявляет патологические изменения и состояния в ухе.
Противопоказания к проведению процедуры
Рентген-обследование многих людей пугает, обычно по причине того, что человек получает небольшое количество радиации – 0,12 м3в. Такому же облучению он поддается при нахождении на солнце в течение одного часа. В среднем, доза радиации, получаемая пациентом во время анализа, находится в пределах нормы. Некоторым больным противопоказано даже такое воздействие. Это является одним из противопоказаний к процедуре.
Кому нельзя делать рентген-исследование:
- женщинам в положении (даже небольшая доза радиации моет повлиять на развитие плода);
- больным онкологическими заболеваниями;
- туберкулез открытого типа;
- патология щитовидной железы;
- болезни печени.
Единственным абсолютным противопоказанием к рентгенологическому обследованию является беременность. Анализ назначают женщинам в положении только при острой необходимости. В других случаях, процедуру проводят с особой осторожностью.
 Беременность.
Беременность.
Что лучше КТ или МРТ внутреннего уха
Выявить результативность компьютерной томографии и магнитно-резонансного исследования может только доктор. Каждая патология требует того либо другого метода обследования. МРТ не всегда помогает определить причину развития болезни в слуховом органе.
- Магнитно-резонансная терапия поможет выявить факторы, повлекшие возникновение заболевания, которые влекут за собой наличие шума либо свиста в ушах.
- Компьютерная томография является более информативным методом исследования в данной ситуации. Оно поможет выявить изменения костных структур их плотность.
Эффективность того либо другого метода диагностики зависит от вида конкретной патологии. Мероприятие не доставляет дискомфорта больному, не требует много времени.
Видео включает в себя информацию о том, что такое рентген уха.
https://www.youtube.com/watch?v=6PDdpJxlMTc
Загрузка…
Источник
Магнитно-резонансная томография подробно показывает малейшие изменения в тканях человеческого организма. Это безопасный и информативный метод определения ЛОР-заболеваний. МРТ ушей применяется как самостоятельное исследование, а также в комплексе с обследованием мозга. Рассмотрим, какие патологии может выявить процедура и какие существуют альтернативные методы диагностики заболеваний уха.
МРТ исследование уха — суть процедуры
Томография внутреннего и среднего уха для пациента — простая и безболезненная процедура. Больной укладывается на кушетку, голову обычно фиксируют. Это нужно для того, чтобы на снимках не было дефектов, которые образуются при движении и затрудняют диагностику. Затем медицинский персонал удаляется в соседнее помещение и наблюдает за пациентом через стекло. Картинка, которая формируется аппаратом, выводится на экран монитора.
Показания для диагностики
Процедуру МР-исследования назначают, если больной жалуется на такие симптомы:
- снижение слуха или его полную потерю;
- головокружения и утрату ориентации;
- внешние признаки воспаления ушных раковин;
- боль, шум, звон в ушах, зуд;
- кровяные, гнойные или водянистые выделения из ушей.
Заболевания среднего уха могут проявляться в потере равновесия, снижении тонуса лицевых мышц.
Постоянный шум в ушах может свидетельствовать о нервных расстройствах, нарушении функций сосудистой системы, болезнях позвоночника, отклонениях в работе головного мозга. Проведение МРТ уха требуется для исключения перечисленных заболеваний.
Применение контраста
Для усиления видимых отличий между тканями и различными органами во время процедуры МРТ применяется контраст. Контрастное вещество вводится внутривенно с помощью инжекторного шприца. Протокол исследования предполагает выполнение серии снимков сначала до введения контраста, а затем в процессе наполнения сосудов вводимым препаратом.
МРТ с контрастом обычно занимает больше времени, чем без него. В среднем процедура может длиться от 15 до 45 минут.
Какие патологии выявляются по снимкам?
МРТ внутреннего уха может показать различные патологии, а также помочь врачу оценить состояние внутренних слуховых проходов и мостомозжечковые углы. Помимо этого могут быть определены:
- Невринома слухового нерва. Доброкачественное новообразование, сдавливающее структуры внутренних проходов. Приводит к снижению слуха, головокружениям, утрате ориентации в пространстве и другим нарушениям.
- Опухоли. МРТ может показать развитие доброкачественных и злокачественных заболеваний даже на ранней стадии. Помимо этого исследование поможет обнаружить проникновение метастазов в другие органы и ткани.
- МРТ эффективно для определения аномалий слухового аппарата, деформированных структур внутреннего уха.
- Воспалительные заболевания. Как правило, если у пациента воспаление среднего уха, врач может поставить диагноз на основании осмотра. МРТ требуется лишь в случае нетипичных симптомов заболевания или отсутствия результатов терапии. Также диагностика необходима при осложнениях отитов, которые приводят к воспалению черепно-мозговых нервов. Подобные явления сложно диагностируются и с трудом поддаются лечению.
МРТ назначают для оценки состояния отделов среднего уха после сложного отита, патологий или деформаций ушного лабиринта. При подозрении на тугоухость томограмму можно сделать даже грудничку.
Разница между КТ и МРТ обследованием
Магнитно-резонансная томография ушей – одно из востребованных и весьма информативных исследований, но не единственно возможное. Иногда для выявления патологий и нарушений структур внутреннего уха назначают КТ – компьютерную томографию. В чем разница между этими обследованиями, что они показывают и когда стоит применять каждое из них?
| Название исследования | На чем основано | Показания | Противопоказания | Особенности |
| КТ (компьютерная томография) | Рентгеновское излучение |
| Не используется во время беременности, а также у детей младшего возраста. Компьютерная томография иногда требует введение контраста — важно, чтобы у пациента не было аллергии на йодосодержащие препараты | Процедура выполняется в течение 5-10 минут. Наиболее эффективна при выявлении патологий костных структур |
| МРТ (магнитно-резонансное исследование) | Электромагнитное поле |
| Не рекомендуется людям с кардиостимуляторами, металлическими клипсами на сосудах, а также тем, у кого установлены эндопротезы. МРТ с контрастироованием противопоказано пациентам с почечной и печеночной недостаточностью | Время исследования может достигать 40 минут. Процедура КТ незаменима для выявления опухолей и жидкости в полостях среднего уха |
Альтернативные методы
Если МРТ или КТ уха по каким-то причинам не подходят пациенту, существуют альтернативные способы диагностики. Доктор может порекомендовать сделать рентгенографию внутреннего уха, либо пройти процедуру ультразвукового исследования. Рассмотрим, когда назначают рентген и УЗИ, а также противопоказания и особенности данных обследований.
УЗИ
УЗИ считается абсолютно безопасным видом диагностики, поэтому его используют довольно широко. Эта процедура поможет выявить наличие гноя или другой жидкости в ушной полости. Также исследование покажет отекшие ткани слизистой, опухоли и полипы.
УЗИ используют в случаях ухудшения слуха, жалобах пациента на боль в ушах, воспалении заушных лимфоузлов. Исследование поможет выявить абсцесс, холеастеному, ангиому, невриному. Одновременно с этим ультразвук не способен проникать сквозь толщу височной кости, поэтому процедура не покажет наличие патологий среднего уха.
Рентгенография
Прицельный снимок головы в районе височной кости – довольно показателен при выявлении патологий среднего уха. Готовая картинка позволит врачу увидеть наружный и внутренний слуховой проход, барабанную полость, слуховые косточки, полукружные каналы частей пирамиды, височную кость и ее ячеистую структуру. Рентген покажет помутнение барабанной полости, пещеры, других ячеек, характерное для острого отита. Мастоидит диагностируется по снижению воздушности полостей сосцевидного отростка, деструкции разделяющих их костных перегородок.
Однако прицельный рентгеновский снимок может оказаться малоинформативным, если произойдет наложение элементов черепа на диагностируемый участок. В этом случае лучше сделать КТ, где данный эффект исключен.
Источник
Глава 17. Лучевая диагностика заболеваний и повреждений ЛОР-органов
МЕТОДЫ ЛУЧЕВОГО ИССЛЕДОВАНИЯ
Лучевое исследование в большинстве случаев оказывается решающим в установлении воспалительного, опухолевого процесса и травм ЛОР-органов, а также в оценке результатов лечения.
РЕНТГЕНОЛОГИЧЕСКИЙ МЕТОД
Из методик рентгенологического исследования в оториноларингологии наиболее часто в клинической практике используются:
– рентгенография носа и околоносовых пазух (рис. 17.1);
– рентгенография височной кости в косой проекции (по Шюллеру), в осевой проекции (по Майеру) и в поперечной проекции (по Стенверсу) (см. рис. 14.2);
– линейная томография лицевого скелета (см. рис. 17.2) и гортани.
Рис. 17.1. Рентгенограмма носа и околоносовых пазух. Норма
Рис. 17.2. Линейная томограмма околоносовых пазух. Полипы верхнечелюстных пазух
НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ ЛОР-ОРГАНОВ
На рентгенограммах околоносовых пазух полость носа имеет вид треугольного просветления, разделенного костной перегородкой на две симметричные половины. На фоне каждой половины заметны тени носовых раковин, а между ними – узкие светлые промежутки, соответствующие носовым ходам. По бокам от полости носа визуализируются верхнечелюстные пазухи в виде просветления, имеющие треугольную форму с четкими границами. Решетчатая кость визуализируется между глазницами в виде полостей-клеток, разграниченных тонкими перегородками. Лобная пазуха видна как просветление различной величины и формы над и между глазницами, в глубине лобной кости. Часто она разделена перегородками.
На рентгенограммах височной кости по Шюллеру выявляются структура сосцевидного отростка, крыша барабанной полости, передняя стенка сигмовидного синуса.
На рентгенограммах по Майеру определяются костные стенки наружного слухового прохода, надбарабанное углубление и сосцевидная пещера.
На рентгенограммах височной кости по Стенверсу видны вершины пирамиды, лабиринт, внутренний слуховой проход.
На рентгенограммах и линейных томограммах гортани отчетливо виден заполненный воздухом просвет глотки и гортани. Дифференцируются истинные и ложные голосовые складки, желудочки гортани (морганиевы), подголосовая полость.
На рентгеновских снимках и томограммах можно выявлять расширение или сужение глотки и гортани, а также определять различные образования, вдающиеся в их просвет.
РЕНТГЕНОВСКАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Рентгеновская КТ является наиболее информативным методом лучевой диагностики заболеваний и повреждений ЛОР-органов. КТ-исследование заключается в получении серии примыкающих томографических срезов с последующим построением многоплоскостных реконструкций.
КТ полости носа и околоносовых пазух обычно выполняется в коронарной (фронтальной) и в аксиальной плоскостях с толщиной среза и томографическим шагом до 3 мм (рис. 17.3).
Рис. 17.3. Компьютерные томограммы носа и околоносовых пазух в аксиальной (а)
и фронтальной (б) плоскостях. Норма
КТ височной кости выполняется обязательно с прицельной реконструкцией зоны интереса как можно более тонкими срезами и с использованием высокоразрешающего алгоритма реконструкции изображений (рис. 17.4).
Рис. 17.4. Компьютерная томограмма височной кости на уровне барабанной полости. Визуализируются слуховые косточки (стрелка)
При КТ гортани сканирование начинают снизу вверх – от вырезки щитовидного хряща до подъязычной кости. Для определения поражения голосовых связок выполняют функциональную пробу – сканирование с фонацией звука «и», позволяющую выявить нарушение подвижности голосовой складки на стороне поражения.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
МРТ проводится для дифференциальной диагностики опухолевых и неопухолевых заболеваний ЛОР-органов. При МРТ можно более четко оценить состояние мягких тканей (рис. 17.5). МРТ позволяет визуализировать слуховой нерв и полукружные каналы.
ЛУЧЕВАЯ СЕМИОТИКА ЗАБОЛЕВАНИЙ ЛОР-ОРГАНОВ
Лучевая семиотика заболеваний уха
Острый средний отит
Рентгенография, КТ: понижение воздушности барабанной полости, пещеры и других ячеек, иногда с появлением воспалительного экссудата. При КТ дополнительно можно выявить отек слизистой оболочки слуховой трубы и перфорацию барабанной перепонки (см. рис. 17.6).
Хронический средний отит Рентгенография, КТ: равномерное снижение воздушности ячеек, истончение и разрушение перегородок между ними, склеротические изменения костной ткани (см. рис. 17.7).
Рис. 17.5. МР-томограмма носоротоглот-ки. Норма
Можно определить деструкцию слуховых косточек, а также грануляционную ткань в барабанной полости.
Рис. 17.6. Компьютерная томограмма височной кости. Отёк слизистой оболочки, жидкость в барабанной полости и ячейках сосцевидного отростка
Рис. 17.7. Компьютерная томограмма височной кости. Снижение воздушности ячеек, истончение и разрушение перегородок
Мастоидит
Рентгенография, КТ: уменьшение или отсутствие воздушности клеток сосцевидного отростка и нарушение целости костных перегородок, т. е. образование очагов деструкции (рис. 17.8).
Отосклероз
КТ: участки снижения плотности в энхондральном слое улитки или капсуле лабиринта, отек мягких тканей, очаги остеосклероза пирамиды (рис. 17.9).
Ложная холестеатома
Рентгенография: увеличение аттика с истончением его костных стенок.
КТ и МРТ: округлое мягкотканное образование в аттике между боковой стенкой и слуховыми косточками, обязательно признаки хронического отита.
Истинная или первичная холестеатома (жемчужная опухоль) Рентгенография, КТ и МРТ: округлое мягкотканное образование в над-барабанном пространстве или в антруме (иногда в костях свода черепа), нередко с деструкцией костной ткани (рис. 17.10).
Невринома вестибулокохлеарного нерва
Рентгенография: расширение внутреннего слухового прохода.
Рис. 17.8. Компьютерная томограмма височной кости. Снижение воздушности ячеек сосцевидного отростка, отсутствие костных перегородок, наличие жидкости
Рис. 17.10. Компьютерная томограмма височной кости. Мягкотканное образование с деструкцией костной стенки (стрелка)
Рис. 17.9. Компьютерная томограмма височной кости. Остеосклероз
КТ, МРТ: опухоль в расширенном внутреннем слуховом проходе и в мос-томозжечковом углу. МРТ с контрастированием позволяет определить опухоли размером от 2 мм даже при нерасширенном внутреннем слуховом проходе.
Параганглиома (гломусная опухоль)
КТ контрастная, МРТ: хорошо васкуляризированное, правильной округлой формы образование. По локализации делятся на glomus jugulare – прилежат к луковице яремной вены, glomus tympanicum – над мысом в полости среднего уха, glomus vagale – по ходу ушной ветви блуждающего нерва.
Лучевая семиотика заболеваний носа и околоносовых пазух
Острый синусит
Рентгенография, КТ: снижение воздушности околоносовых пазух в результате отека слизистой оболочки и/или экссудата в полости пазухи. Горизонтальный уровень жидкости свидетельствует об экссудате в полости пазухи (рис. 17.11).
Хронический синусит
Рентгенография, КТ и МРТ: снижение воздушности околоносовых пазух со значительным и неравномерным утолщением слизистой оболочки из-за грануляций и полипозных разрастаний (рис. 17.12).
Рис. 17.11. Рентгенограмма носа и околоносовых пазух. Снижение воздушности левой верхнечелюстной пазухи, уровень жидкости
Гранулематозные воспаления (туберкулез, гранулематоз Вегенера) Рентгенография, КТ и МРТ: очаговое или диффузное утолщение носовой перегородки с костными эрозиями или позже – с перфорацией, вторичной воспалительной реакцией околоносовых пазух, утолщение и остеосклероз костных стенок и перегородок.
Мукоцеле околоносовых пазух Рентгенография, КТ и МРТ: однородное равномерное снижение воздушности пазухи, увеличение ее размеров и изменение формы (округлая форма) с истончением стенок. При КТ – содержимое плотностью +20.. +30 HU. При МРТ – гиперинтенсивный МР-сигнал на Т2-ВИ, характерный для жидкости (рис. 17.13).
Рис. 17.12. Снижение воздушности околоносовых пазух с утолщением слизистой оболочки: а) компьютерная томограмма; б) МР-томограмма
Рис. 17.13. МР-томограмма. Мукоцеле
Полипы полости носа
Рентгенография, КТ и МРТ:
одно- и двусторонние патологические массы мягкотканной плотности, неоднородной структуры (иногда с участками хрящевой плотности). Возможно их распространение в околоносовые пазухи (рис. 17.14).
Одонтогенные опухоли и кисты
Рентгенография, КТ и МРТ: по-
липовидное образование в альвеолярной бухте верхнечелюстной пазухи, перфорация и дефект костной ткани в области альвеолярной бухты с вовлечением корней зубов (рис. 17.15).
Рак околоносовых пазух
Рентгенография, КТ и МРТ: мяг-котканная опухоль в полости пазухи, неравномерной плотности, с участками некроза. Разрушение костных структур пазух (рис. 17.16). При контрастировании более отчетливо определяются структура и распространенность опухоли.
Лучевая семиотика заболеваний глотки и гортани
Аденоиды носоглотки
Рентгенография (томография), КТ и МРТ: мягкотканные образования, расположенные поверхностнее глоточно-базилярной фасции. Широким основанием прилежат к задней стенке глотки.
Юношеская ангиофиброма глотки
Рентгенография, КТ и МРТ с контрастированием: экспансивно растущая опухоль, интенсивно накапливающая контрастное вещество (богато васку-ляризированная). Рост опухоли сопровождается деформацией и смещением прилегающих костных структур.
Ангиография: визуализируются собственно сосудистая сеть и питающие артерии опухоли.
Рак глотки
Рентгенография, КТ и МРТ: патологическое образование преимущественно с подслизистым ростом и прорастанием глубоких тканей (рис. 17.17).
Рис. 17.14. Полипы околоносовых пазух: а) компьютерная томограмма;
б) МР-томограмма
Рис. 17.15. Одонтогенная киста верхнечелюстной пазухи (стрелки): а) линейная томограмма; б) МР-томограмма
Рис. 17.16. Компьютерные томограммы. Опухоль верхнечелюстной пазухи с разрушением костных структур
Деструкция костных структур (рис. 17.18). Сужение воздухоносных путей и околоносовых пазух в результате инвазивного роста. Увеличение регионарных лимфатических узлов.
Рис. 17.17. Компьютерная томограмма – опухоль носоглотки
Рис.17.18. Компьютерная томорамма (SSD). Деструкция твердого неба
ЛУЧЕВАЯ СЕМИОТИКА ПОВРЕЖДЕНИЙ ЛОР-ОРГАНОВ
Повреждения и инородные тела височных костей
В зависимости от плоскости перелома по отношению к длинной оси пирамиды различают продольные и поперечные (косые) переломы височной кости. Продольные чаще являются продолжением трещин свода черепа, спускающихся через чешуйчатую часть кости, а поперечные могут пересекать продольную ось пирамиды от верхушки до латерального конца ее верхнего края.
Рентгенография, КТ: визуализируются линия перелома, дислокация слуховых косточек, рентгеноконт-растные инородные тела (рис. 17.19, 17.20).
Повреждения и инородные тела околоносовых пазух
Рентгенография, КТ: визуализируются линии переломов стенки, снижение воздушности пазухи из-за ге-мосинуса, рентгеноконтрастные инородные тела (см. рис. 17.21, 17.22).
Повреждение гортани
Рентгенография, КТ и МРТ: визуализируются переломы хрящей, направление и величина смещения
Рис. 17.19. Компьютерная томограмма. Перелом пирамиды височной кости, кровь в ячейках сосцевидного отростка (стрелки)
фрагментов. Протрузия хрящевых фрагментов через слизистую оболочку с хондритом или дальнейшим некрозом с сужением воздушного столба гортани. Повреждения мягких тканей, гематомы в преднадгортанниковом пространстве. Асимметрия связок.
Рис. 17.20. Компьютерные томограммы височной кости. Инородное тело в полости сосцевидного отростка(пуля)
Рис. 17.21. Компьютерная томограмма околоносовых пазух. Переломы стенок пазухи, гемо-синус и подкожная эмфизема (стрелки)
Рис. 17.22. Компьютерная томограмма. Инородное тело левой верхнечелюстной пазухи (стрелка)
Источник
