Можно ли с отитом идти в баню
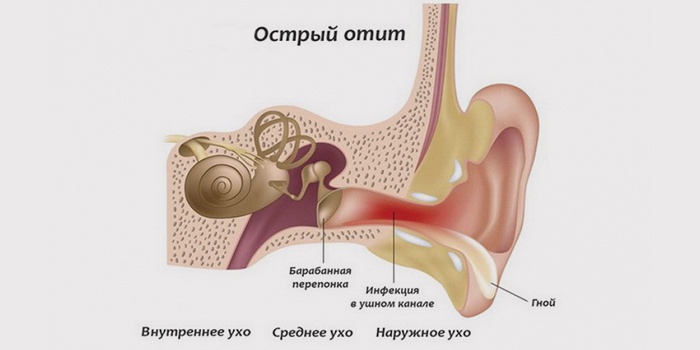
Процесс воспаления ушной полости – довольно распространенное явление, которое особенно часто встречается в детском возрасте. Взрослые также зачастую не могут избежать этого неприятного заболевания, которое требует к себе повышенного внимания во время лечения и неукоснительного выполнения назначения врача.
Многие больные задаются вопросом: «Можно ли ходить в баню при отите?». Давайте рассмотрим более подробно этот момент.
Отит и его проявления
Отит – воспаление уха, чаще всего возникающее во время болезни респираторными заболеваниями, при которых происходит отек евстахиевой трубы. Из-за этого в среднем ухе скапливается жидкость, что приводит к росту в ней болезнетворных организмов. Данный недуг может затронуть разные отделы ушной полости:
- внутренний;
- средний;
- наружный.
Каждый из этих видов отита характеризуется своими особенностями, течением заболевания и соответствующим лечением, назначаемым ЛОРом. Но общими для них являются такие симптомы: боль в ухе, заложенность, снижение слуха.
Отит — заболевание, требующее к себе повышенного внимания
Отит – недуг очень серьезный, но не в плане лечения. Обычно он очень хорошо поддается грамотному лечению специалистами. Заболевание же опасно возможными осложнениями при несвоевременном или неправильном лечении.
Важно знать, что отит считают самой распространенной причиной потери слуха.
Можно ли ходить в баню с отитом
Столкнувшись с такими признаками как головная боль, заложенность и боль в ухе, многим моментально приходит в голову мысль о посещении бани или сауны. И этому существует логическое пояснение. Дело в то, что в бане наблюдается такой процесс, как ослабление болевых ощущений, так как согревающий пар в бане усиливает прилив крови к пораженному органу, расширяет сосуды и улучшает кровообращение.
Отит и баня — явления несовместимые
В современном мире стало популярно говорить о том, что наши прадеды любые болезни, не только, ушные, лечили теплом, в том числе и при помощи бани, так как это успокаивало болевой синдром и стабилизировало общее состояние заболевшего. А что же об этом думают специалисты? Можно ли париться при отите?
Посещать баню или сауну во время болезни отитом категорически запрещается!
Даже самый слабый нагрев тела при имеющемся воспалительном процессе может привести к следующим последствиям:
- болезнетворные организмы под действием влажного пара начинают быстрее размножаться, что приводит к усилению образования гноя;
- клетки организма расширяются под действием высокой температуры, а это означает, что гнойные образования могут сместиться и, к примеру, закупорить отверстие евстахиевой трубы.
Результат такого «лечения» не заставит себя ждать и проявится в таких формах:
- усилятся симптомы заболевания;
- измениться динамика недуга.
Оба эти результата ведут к усугублению протекания болезни и осложнениям. Самое неприятное и часто встречающееся осложнение в этом случае – переход отита в хроническую форму.
Если париться в бане с сильно разбушевавшимся гнойным отитом, то можно получить разрыв барабанной перепонки. В этой ситуации гной, конечно же, вытечет наружу, что сможет облегчить общее самочувствие страдающего этим заболеванием. Однако лечение недуга станет более сложным и длительным.
Собственно поэтому специалисты – отоларингологи решительно против посещения бани или сауны во время любого проявления отита.
При появлении симптомов отита, не надо пренебрегать советами и рекомендациями врачей. Не нужно считать, что они ничего не знают, и самостоятельно вы лучше справитесь с этим заболеванием. Будьте внимательны к своему здоровью!
Также советуем ознакомиться с информацией о лечении отита народными средствами.
Источник
Как мы обычно начинаем лечить простуду? Идем в баню? Нет, пьем как можно больше жидкости – горячего чая с лимоном и медом, отвара листьев малины и липового цвета – чтобы как следует пропотеть. Так может, учитывая последний фактор, стоит начинать лечение простуды в бане?
Развитие острых респираторных заболеваний (ОРЗ или ОРВИ), которые в быту называют простудой, провоцируется разнообразными вирусами, попадающими в наш организм – на слизистые оболочки верхних дыхательных путей. Связываясь с рецепторами клеток слизистого эпителия, вирусы проникают в их цитоплазму, где начинают размножаться. Реакция на это вторжение, инициируемая иммунокомпетентными клетками организма, приводит ко всем тем симптомам, с которыми мы боремся, в том числе употребляя чаи от простуды, паря ноги, ставя горчичники, закапывая нос и т.д.
Можно ли ходить в баню при простуде?
Медики говорят, что можно, но не всем и не всегда. Одни терапевты на вопросы: помогает ли баня при простуде, а также полезна ли баня при простуде? – отвечают положительно. Другие считают, что париться в бане с простудой или гриппом, значит подвергать свой организм неоправданному риску. А необходимые гигиенические процедуры (в смысле, мытье) следует проводить дома, например, под душем…
Основным доводом пользы бани в лечении простудных заболеваний – но только на самом первом этапе их развития – считается фактор повышения потоотделения: с потом из организма выходят вирусные токсины. Пот на 99% состоит из воды и содержит совсем немного соли, белков, углеводов, молочной кислоты и побочного продукта белкового обмена – мочевины. Интенсивная перспирация – выделение жидкости через кожу при потении – помогает организму на клеточном уровне очищаться от метаболических отходов и токсинов.
Но основную функцию детоксикации организма выполняет печень, макрофаги которой (клетки Купфера) фильтруют и уничтожают отработавшие клетки крови, попавшие в кровоток бактериальные и вирусные токсины. А потовые железы в коже, по утверждению дерматологов, не предназначены для освобождения от токсинов, и кожа лишь помогает почкам в их работе.
Потоотделение является средством терморегуляции, так как испарение пота с поверхности кожи дают охлаждающий эффект. Управлять процессом выделения пота мы не можем: это физиологическая реакция, которая контролируется гипоталамусом головного мозга, где расположены термочувствительные нейроны, и регулируется симпатической нервной системой – через холинергические нейроны, которыми иннервированы эккринные потовые железы кожи.
[1]
Чем может быть полезна баня при простуде?
Как известно, сбивать с помощью жаропонижающих средств подскочившую до +38°С температуру не нужно, потому что с повышением температурных показателей организм начинает усиленно продуцировать защитные белки класса цитокинов – интерфероны, которые ингибируют вирусные инфекции и стимулируют всю иммунную систему.
Если простуда еще не привела к гипертермии, и показания градусника не превышают +37°С, когда нет явных симптомов недомогания, тогда баня при простуде может стать тепловым стрессом для организма (во время банных процедур температура тела поднимается до +38-39°С). Благодаря этому повышается метаболизм и ускоряется кровообращение с увеличением объема плазмы крови и усилением ее притока к сердцу и мышцам.
Но главное, искусственное повышение температуры активизирует иммунную систему, «включая» механизм борьбы с вирусами. А вдыхание влажного нагретого воздуха – своеобразная ингаляция в бане при простуде – вызывает расширение кровеносных сосудов слизистых оболочек и способствует приливу крови к тканям, а, значит, и повышению концентрации защитных клеток (Т- и В-лейкоцитов, лимфокинов, макрофагов), снижающих интенсивность размножения вирусов.
Когда баня при простуде противопоказана?
Абсолютные противопоказания к неизбежно повышающему нагрузки на организм посещению бани при простуде включают:
- температуру тела выше +37°С (лихорадочное состояние);
- состояние общей слабости;
- головную боль;
- органические и воспалительные патологии сердца;
- аневризмы;
- атеросклероз;
- артериальную гипертензию;
- тиреотоксикоз и любые дисфункции щитовидной железы;
- анемию;
- туберкулез легких;
- онкологические заболевания.
Следует иметь в виду, что организм каждого человека индивидуален в отношении реакций на одинаковые раздражители. Поэтому неудивительно, что отзывы об эффекте посещения бани при начинающейся простуде, тоже разные. Многих удручает тот факт, что после бани охватывает слабость, есть жалобы на резкое ухудшение состояния – учащенное сердцебиение.
Так что, можно ходить в баню после простуды, а с болезнью справляться с помощью других народных средств от простуды.
Источник
Отит — это один из самых часто встречающихся диагнозов в ежедневной практике врача — оториноларинголога. При остром отите мы наблюдаем воспалительный процесс, затрагивающий один из отделов органа слуха человека. Появление острой боли в ухе — главный симптом, сигнализирующий о начале развития воспаления.
Болезнь распространена как среди детей, так и среди взрослых. Хотя дети находятся в группе повышенного риска развития острого воспаления. Связано это с особенностями строения детского уха и слабым, неокрепшим иммунитетом.
К болезням органа слуха, как и к любому другому заболеванию, сосредоточенному в области головы, нужно относиться внимательно и ответственно, поскольку инфекция с кровотоком может легко достичь головного мозга и вызвать необратимые последствия. Поэтому лечить острый воспалительный процесс необходимо сразу, как только появились первые предпосылки заболевания. Лечение заболевания должно проводиться в больнице, под контролем грамотного врача.
В этой статье мы рассмотрим, как развивается заболевание, какие есть методы лечения на сегодняшний день, как проявляются осложнения отита и как их избежать.
Типы болезни
Воспаление, которое протекает в органе слуха, бывает хроническим или острым. При остром течении отита заболевание длится на протяжении до трёх недель, при хроническом — более трёх месяцев. Хронический процесс запускается, когда лечение острой формы отита не производилось или проходило не на должном уровне. Встречается и промежуточная форма — подострая, когда длительность болезни составляет от трёх недель до трёх месяцев.
Орган слуха человека подразделяется на три части: наружное, среднее и внутреннее ухо. Отит может появиться в каждой из этих областей. Исходя из места расположения воспаления выделяют острый средний отит, и воспаление внутреннего уха именуемое по другому как лабиринтит.
Наружные проявления воспаления, в свою очередь, делятся на ограниченные, проявляющиеся преимущественно в виде фурункула ушной раковины, и диффузный отит. При диффузном отите поражается значительная область наружного уха.
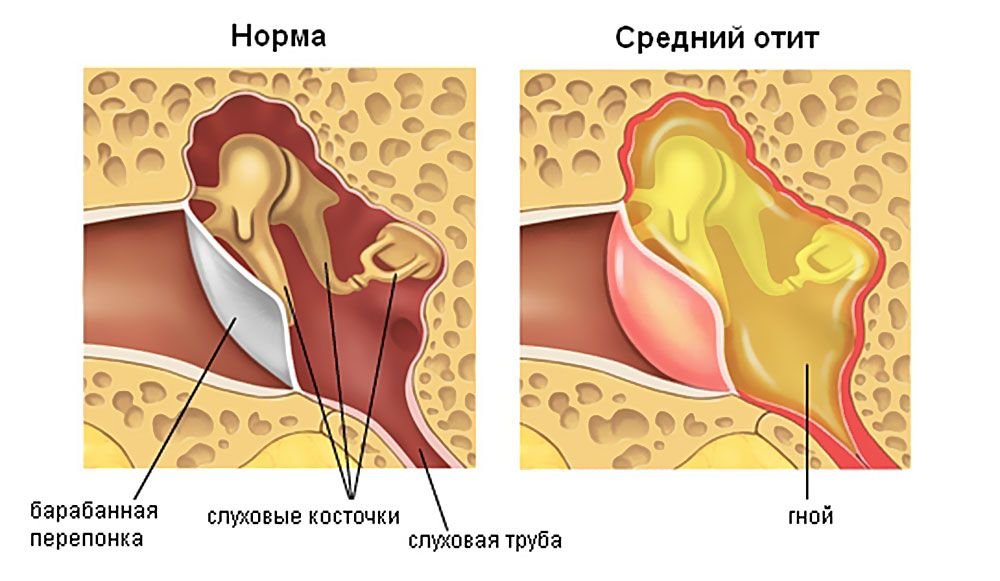
Острое воспаление среднего уха охватывает барабанную полость уха, слуховую (евстахиевую) трубу и сосцевидный отросток. Эта разновидность заболеваний органа слуха – наиболее часто встречающаяся.
Заболевание внутреннего отдела называется лабиринтитом (эту часть уха называют лабиринтом из-за схожести его формы с улиткой). Как правило, воспаление охватывает внутренний отдел, если лечение воспалительного заболевания среднего уха проводилось с запозданием или лечение отита подобрали неверно.
Исходя из причин возникновения, выделяют инфекционный отит, вызываемый разного рода возбудителями, и неинфекционный (например, возникающий из-за воздействия на организм аллергенов или из-за травм уха).
Отит в острой форме может протекать в катаральной (без образования в ушной полости отделяемого секрета), экссудативной (с образованием в барабанной полости жидкости) и гнойной (с присутствием гнойных масс) формах.

Острый отит среднего уха: отчего случается воспаление?
Воспалительный процесс всегда вызывают болезнетворные микроорганизмы, значит в организме должны присутствовать предпосылки для их активизации. Причинами возникновения отита среднего уха выступают:
- переохлаждение;
- болезни, вызванные инфекцией (грипп, ОРВИ, корь);
- воспалительные процессы ЛОР-органов (барабанная полость соединена с носоглоткой посредством евстахиевой трубы, неудивительно, что инфекция из носоглотки беспрепятственно проникает в среднее ухо);
- неправильное высмаркивание;
- гипертрофия аденоидных вегетаций;
- риниты, синуситы;
- аллергические реакции;
- искривлённая носовая перегородка;
- инородный предмет в ухе;
- повреждения органа слуха.
Наружное и внутреннее ухо: причины воспаления
Наружный отит может развиться вследствие неправильной гигиены уха. Если не ухаживать за ушами, в них будет скапливаться грязь, а это благоприятная среда для размножения бактерий. Вредна также чрезмерная гигиена: ушная сера — естественный барьер от проникновения бактерий внутрь уха. Если каждый день с усердием прочищать слуховые проходы, человек лишается этого барьера и открывает дорогу болезнетворным микроорганизмам. Ещё одна ошибка, которая доводит до острого воспаления уха, — чистка ушей острыми предметами, которые для этого не предназначены (зубочистки, спички, шпильки для волос). Подобные действия могут привести к повреждениям ушной раковины, что в свою очередь влечёт проникновение в раны инфекции. Ещё один фактор — попавшая в ухо грязная вода, в которой содержатся возбудители заболевания. «Ухо пловца» – так ещё называют эту разновидность болезни.
Как мы уже говорили, воспаление внутреннего отдела возникает из-за недолеченного среднего отита, если лечению отита не уделялось должного внимания. Бактерии могут также попасть сюда из мозговых оболочек, например, при менингите. Этот вид воспаления могут спровоцировать травмы и переломы черепа или височной кости.
Чтобы вовремя распознать болезнь и подобрать правильное лечение, необходимо уметь определять его признаки.
Симптоматика
Острое течение болезни характеризуется стремительным началом и ярко выраженной симптоматикой.
При заболевании наружного уха человек испытывает болевые ощущения и внутри, усиливающиеся при нажатии на него с внешней стороны. Острая боль возникает при глотании и пережёвывании пищи. Само ухо отекает и краснеет. Кожа ушной раковины зудит, жалобы больного сводятся к состоянию заложенности и звона в ухе.
При остром среднем отите основным признаком воспаления является неожиданное появление острых стреляющих болей, которые к ночи становятся сильнее. Боль может иррадиировать в виски, левую или правую лобные части, в челюсть — её очень сложно вытерпеть даже взрослому человеку, не говоря уже про детей. Также для острого среднего отита характерны следующие признаки:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- лихорадка (до 39°С);
- звон в ушах;
- снижение слуха;
- вялость, недомогание, потеря аппетита;
- при экссудативной форме из уха идут выделения (обычно эти выделения прозрачные или белого цвета);
- для острого гнойного среднего отита характерно гноетечение из уха.
Основной признак при лабиринтите — головокружения. Они могут длиться несколько секунд, а могут несколько дней.
Если вы заметили у себя один или несколько из выше описанных признаков, необходимо немедленно обратиться к врачу за лечением.
Этапы развития болезни
Лечение острого отита длится от одной до трёх недель. Выделяют несколько этапов развития заболевания. Но совсем необязательно, что больной пройдёт их все. Если лечение инфекционного отита начато вовремя и лечением острого заболевания занимается грамотный ЛОР-врач, выздоровление не заставит себя долго ждать.
Итак, течение болезни условно разделяют на несколько этапов:
- Катаральная. Болезнетворные микроорганизмы начинают активно размножаться, запуская в ухе воспалительный процесс. В это время наблюдается катаральный отёк и воспаление.
- Экссудативная. Воспаление приводит к активному образованию жидкости (секрета). Она накапливается и здесь продолжают размножаться болезнетворные микроорганизмы. Проведение своевременного лечения на этом этапе позволит вылечить отит, избегая осложнений.
- Гнойная. Острое гнойное воспаление характеризуется усиленным образованием гнойных масс в полости среднего уха. Они накапливаются, больной испытывает давление изнутри. Состояние заложенности не покидает. Эта фаза обычно длится от нескольких дней до нескольких часов.
- Перфоративная. В эту стадию скопившийся гной вызывает разрыв барабанной перепонки, гнойные массы выходят из барабанной полости наружу. В этот момент больной начинает ощущать заметное облегчение, высокая температура снижается, болевые ощущения постепенно сходят на нет. Бывает, что барабанная перепонка не способна разорваться, тогда врач вручную делает прокол барабанной перепонки (парацентез) и тем самым высвобождает гнойные массы наружу в слуховой проход.
- Репаративная фаза — выход гноя завершается. Отверстие в барабанной перепонке затягивается. Как правило, после правильно проведённого симптоматического лечения больной быстро идёт на поправку.
Осложнения и профилактические меры
Как правило, если приступить к лечению болезни вовремя, лечение острого гнойного отита, экссудативного или воспаления любого другого рода, удаётся избежать каких бы то ни было осложнений.
Однако если лечением не заниматься и запустить болезнь, диагноз может стать хроническим. Самыми серьёзными последствиями являются: менингит, энцефалит, абсцесс головного мозга, неврит лицевого нерва, потеря слуха. Но эти опасные состояния могут проявиться лишь тогда, когда пациенты лечением отита упорно пренебрегают.
Профилактические мероприятия включают борьбу с имеющимися в организме очагами воспалений, грамотную и своевременную терапию лор-болезней, правильная гигиена ушей и, конечно же, укрепление иммунитета.
Проведение лечения
Вылечить острый отит намного проще, если терапия заболевания началась как можно раньше. Лечение должно проходить под наблюдением врача-оториноларинголога. Комплексное лечение включает в себя следующие мероприятия:
- при острых болях показан приём анальгетиков, чтобы снять болевой синдром;
- чтобы сбить температуру нужно принимать жаропонижающие препараты;
- в сложных случаях проводится лечение антибиотиками;
- местное лечение заключается в использовании специальных ушных капель, которые назначаются в каждом случае индивидуально. Самостоятельный подбор капель, равно как и антибактериальных препаратов, чреват опасными последствиями для здоровья.
- снять отёк помогают антигистаминные лекарственные средства;
- хороший эффект достигается при проведении физиотерапевтических процедур;
- хирургическое вмешательство: вскрытие барабанной перепонки (парацентез) проводится в том случае, если самопроизвольного её разрыва не произошло.
Все назначения ЛОР-врача должны выполняться в полной мере: ведь соблюдение рекомендаций по лечению — залог быстрого выздоровления.

Чего нельзя делать во время лечения
Некоторые пациенты излишне самоуверенны и считают, что такое заболевание как отит, можно легко вылечить с помощью народных средств и «бабушкиных» рецептов. В ход идут самые разнообразные методы. Это огромное заблуждение!
Первая ошибка — нельзя помещать в слуховой проход никакие посторонние предметы. Кто-то пытается использовать фитосвечи, кто-то, например, листья герани. Такие меры чреваты тем, что в ухе могут застрять остатки листьев, что спровоцирует усиление воспаления.
Вторая ошибка — использование тепловых и разогревающих компрессов при гнойной форме болезни. Кто-то заменяет компрессы грелкой. На этой стадии заболевания тепловое прогревание только усилит размножение бактерий.
Третья ошибка — попытка закапывать в уши различные масла или вариации спирта. Если во время такого лечения произошла перфорация барабанной перепонки, подобные закапывания принесут не только болезненные ощущения, но и вызовут рубцовый процесс в среднем ухе и барабанной перепонке.
Где лечить?
Таким вопросом задаются многие пациенты, которые неожиданно столкнулись с заболеваниями уха. Среди многообразия клиник и медицинских центров очень сложно выбрать лучшую, особенно когда из-за острой боли не возможно сосредоточиться ни на чём.
«ЛОР Клиника Доктора Зайцева» специализируется исключительно на заболеваниях уха, горла и носа.
Лечение болезней уха, в том числе, отит — это наш профиль.
Приём ведут высококвалифицированные специалисты с большим практическим опытом работы.
Самое современное оборудование, авторские методики лечения и, при этом, демократичные цены — вот что ценят наши клиенты.
Пожалуйста, не затягивайте с лечением!
Звоните, записывайтесь на приём и приходите.
Мы вам обязательно поможем!
Источник
