Лекарства при пневмонии у пожилых

Пневмония у пожилых людей — острая болезнь инфекцинной природы, в основном бактериальной этиологии, при которой происходит очаговое поражение респираторных отделов легких, появляется внутриальвеолярная экссудация, которую обнаруживают при инструментальном или физикальном исследовании. Также болезнь характеризуется лихорадкой и проявлениями интоксикации, выраженными в большей или меньшей степени.
- Симптомы
- Внелегочная симптоматика
- Лечение пневмонии у пожилых людей
- Антибиотики для лечения пневмонии у пожилых людей
- Другое лечение пневмонии у пожилых людей
Пневмония у пожилых людей — одна из самых распространенных болезней. В Украине, по статистике, заболеваемость находится в пределах 10-15%. С возрастом риск подхватить пневмонию всё больше возрастает. Внебольничные пневмонии в США распространены среди пожилых людей и стариков на 20-40%. Уровень количества смертельных исходов от данного заболевания среди лиц от 60 лет в 10 раз выше, чем среди больных других возрастов. При пневмококковых пневмониях заболеваемость 10-15%.
Симптомы
У пожилых людей при пневмонии проявляется легочная и внелегочная симптоматика. Среди легочных проявлений лидирует кашель с небольшим или нормальным отделением мокроты. При угнетении кашлевого рефлекса и у ослабленных пациентов кашля может не быть; такие случаи часты при болезни Альцгеймера и у лиц с инсультом. Для пневмонии типично проявление одышки. У стариков она может быть единственным или одним из немногих проявлений пневмонии.
Воспаление в ткани легкого постепенно переходит и на плевру. Тогда у пожилых людей появляется боль и ощущение тяжести в грудной клетке. В таких случаях выслушивается шум трения плевры. У пациентов в возрасте крепитация и притупление перкуторного звука (типичные признаки пневмонии) могут быть не выражены отчетливо, иногда они совершенно отсутствуют. Причина в том, что феномен уплотнения легочной ткани при пневмониях у людей в возрасте не всегда достигает той степени, которая является достаточной для формирования названных признаков.
У стариков часто отмечают дегидратацию, вызванную разными причинами (опухоли, поражение желудочно-кишечного тракта, опухолевый прием диуретиков). Она ограничивает процессы экссудации в альвеолы, потому формирование легочного инфильтрата утруднено. Сложно однозначно объяснить обнаруженные у пожилых при аускультации и перкуссии признаки поражения легочной ткани, потому что у них зачастую есть фоновая патология:
- опухоль легкого,
- сердечная недостаточность,
- ХОБЛ.
При пневмонии может быть перкурторная тупость, которая присутствует и при ателектазе. Бронхиальное дыхание с хрипами может говорить о пневмосклеротическом участке. При левожелудочковой недостаточности, как и при пневмонии, могут выслушиваться влажные мелкопузырчатые хрипы. Если неправильно объяснить полученные аускультацией данные, можно поставить пожилому человеку неправильный диагноз, что в таком возрасте является серьезной ошибкой и может привести к летальному исходу.
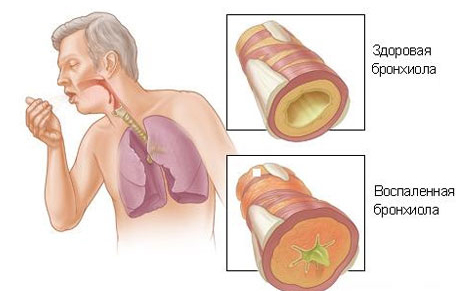
Внелегочная симптоматика
В пожилом и старческом возрасте пневмония может проявляться лихорадкой, что бывает в 75 или 80 случаях из 100. Если высокой температуры нет, прогноз хуже. Часто медики фиксируют нарушения со стороны центральной нервной системы:
- сонливость
- апатия
- утрата аппетита
- заторможенность
- спутанность сознания (иногда до сопора)
В части случаев пневмония начинается с потери интереса к окружающему, нарушения физической активности, недержания мочи и/или отказа от приемов пищи. В таких ситуациях врачи иногда ошибаются, диагностируя сенильную деменцию.
При пневмонии у пожилых людей могут лидировать проявления декомпенсации фоновых заболеваний. Например, при ХОБЛ может усилиться кашель, появится дыхательная недостаточность. Врачи могут ошибочно говорить в такой ситуации про обострения хронической формы бронхита у пациента. Если фоновым заболеванием при пневмонии является застойная сердечная недостаточность, СН может развиться и получить устойчивость к выбранной терапии.
Сахарный диабет при пневмонии может декомпенсироваться развитием кетоацидоза. У больных циррозом печени могут появиться признаки печеночной недостаточности, а при хроническом пиелонефрите может развиваться или прогрессировать почечная недостаточность. У 1/3 пациентов в возрасте при пневмонии может н еобнаружиться лейкоцитоз, что говорит о плохом прогнозе, особенно если зафиксировать нейтрофильный сдвиг. Данные лабораторные изменения не имеют возрастных особенностей.
Лечение пневмонии у пожилых людей
Для лечения пневмонии разработана классификация, построенная на выявлении возбудителя болезни. Это позволяет выбрать подходящую этиотропную терапию. Но традиционные микробиологические исследования мало информативны и проводятся очень медленно. Потому уточнение этиологии пневмонии на практике становится малореальным. Также в 50 случаях из 100 пневмонии пожилых людей кашля не отмечается в начале болезни.
Терапию пневмонии нужно начинать срочно, как только врачом поставлен диагноз. Возбудителя не обнаруживают даже при адекватных пробах мокроты в 20-45 случаях из 100. Потому этиотропное лечение чаще всего выбирают эмпирическим путем. Лечение пациентов в возрасте от 60 лет может проводиться в амбулаторных условиях. Для этого медики советуют применять цефалоспорины II поколения или защищенные аминопенициллины. Из-за повышенного риска хламидийной или легионеллёзной этиологии заболевания, лучше всего сочетать выше названные препараты с макролидными антибиотиками (ровамицином или эритромицином), курс лечения при этом составляет от 14 до 21 суток, максимальный при легионеллезах.
Обязательно госпитализируют пожилых пациентов с тяжелой пневмонией, которая проявляется такими симптомами:
- спутанное сознание
- одышка более 30 в мин
- цианоз
- тахикардия, не соответствующая степени лихорадки
- высокая лихорадка
- артериальная гипотензия
Тяжелые внебольничные пневмоии лечат сочетаниями цефалоспоринами III поколения (клафораном) и парентеральных макролидов. В последние годы врачи чаще применяют ступенчатую антибактериальную терапию при стабилизации или улучшении воспалительного процесса в легких. При такой методике чаще всего последовательно применяют 2 лекарственные форма (для приема внутрь и для парентерального введения) одного антибиотика, что обеспечивает преемственность терапии. На второй или третий день от начала лечения нужно перейти на пероральный прием лекарства. Для такой терапии применяют:
- сульбактам и ампициллин
- ампициллин натрия и ампициллина тригидрат
- амоксициллин/клавунат
- сульбактам и ампициллин
- цефуроксим натрия и цефуроксим ацетил
- офлоксацин
- эритромицин
Антибиотики для лечения пневмонии у пожилых людей
Бензиппеиициплин
Лекарство действенно против самого распространенного возбудителя внебольничной пневмонии — S. pneumoniae. В последнее время медики говорят об увеличении резистентности пневмококков к пенициллину, которая может достигать даже 40% в части регионов, потому применение этого препарата не всегда актуально.
Аминопенициллины (амоксициллин, ампициллин)
Они убивают большее количество видов возбудителей, если сравнивать с бензилпенициллинами. Но против к бета-лактамазам стафилококков и грамотрицательных бактерий они нестабильны. Амоксициллин считается более действенным, чем ампициллин, потому что в ЖКТ всасывается лучше, реже дозируется, хорошо переносится пожилыми людьми с пневмонией. Амоксициллин актуален при нетяжелом течении пневмонии в амбулаторной практике у пожилых лиц без сопутствующих заболеваний.
Защищенные аминопенициллины — амоксицилав/кпавуланат
Препарат убивает штаммы бактерий, производящих В-лактамазы. Амоксициллин/клавуланат действует на многих возбудителей пневмонии, в том числе на анаэробов. На сегодня рассматривается врачами как ведущий препарат при лечении внебольничных инфекций дыхательных путей. Его можно вводить парентерально, потому лечения им актуально даже для госпитализированных пациентов при тяжелом течении пневмонии.
Цефуроксим
Препарат принадлежит к группе цефалоспоринов II поколения. Спектр действия почти такой, как у амоксициллина / клавуланата, но на анаэробов препарат не действует. К цефуроксиму отмечается устойчивость у штаммов пневмококка, устойчивых к пенициллину. Этот препарат актуален при лечении внебольничной пневмонии у гериатрических пациентов.
Цефотаксим и цефтриаксон
Принадлежит к группе парентеральных цефалоспоринов 3-го поколения. Он действует на пневмококки и грамотрицательные бактерии. Если у больного обнаружены пневмококки, резистентные к пенициллину, рассматриваемое лекарство также может успешно применяться для лечения таких лиц. Цефотаксим и цефтриаксон являются препаратами выбора при лечении тяжелых пневмоний пожилых людей. Цефтриаксон является оптимальным препаратом для парентерального лечения пожилых больных с пневмонией на дому по причине удобства введения — всего 1 раз в сутки.
Макролиды
У больных пожилого возраста значение макролидов ограничено из-за особенностей спектра возбудителей. Также к этим препаратам последнее время всё более устойчивыми стали гемофильная палочкам и пневмококки. Макролиды при лечении людей в возрасте нужно сочетать с цефалоспоринами III поколения при условии тяжелого течения заболевания.
Другое лечение пневмонии у пожилых людей
Эффект лечения сильно зависит от правильного применения сердечных средств, воздействующих на функцию дыхания (камфоры, кардиамина), коронаролитиков, сердечных гликозидов, противоаритмических средств (в части случаев, только по показаниям). При упорном сухом кашле врач должен назначить противокашлевые средства, которые не оказывают отрицательное действие на дренажную функцию бронхов. В этом плане хорошо подходят интуссин и балтикс.
Составляющей комплексного лечения является назначение отхаркивающих и муколитических препаратов. Зачастую эффективны:
- амброксол
- бромгексин
- 1-3% водный раствор йодида калия
- мукалтин
- настой алтейного корня
- настой термопсиса
- настой подорожника
- настой листьев мать-и-мачехи
- настой грудного сбора (продается в аптеке)
Важны также наблюдения и уход за больными с пневмонией. Пока есть лихорадка, человек должен соблюдать постельный режим. В части случаев больного помещают в палату интенсивной терапии. Может быть необходим контроль степени дыхательной недостаточности и показателей гемодинамики. Важна психологическая поддержка, ранняя активация больного, потому что пожилые и старые люди очень чувствительны к гиподинамии.
Для питания используют только легкоусвояемые продукты и блюда, в которых много витаминов, особенно витамина С. Такую пищу нужно принимать до 6 раз в сутки. В день больной должен выпивать около 2 литров воды. Это может быть как чистая питьевая вода, так и морсы/компоты, зеленый чай или бульоны.
При соблюдении постельного режима вероятно развитие запоров по причине атонии кишечника. При наклонности к запорам показано включение в пищевой рацион фруктовых соков, яблок, свеклы и других овощей и фруктов, стимулирующих перистальтику кишечника. Также доктор может назначить легкие слабительные препараты на основе сенны или крушины. Помогает от запоров прием слабощелочных минеральных вод. Без особых показаний не стоит ограничивать прием жидкости (менее 1-1,5 литра в сутки), так как это может усилить запоры.
Пневмония у пожилых людей развивается на протяжении 4 недель, пока нормализуются основные основные клинико-лабораторные показатели. Но легочная ткань может восстанавливаться долго — до пол года. Потому важно провести комплекс лечебно-оздоровительных мероприятий в амбулаторных условиях. Комплекс включает рентгенологическое и клинико-лабораторное обследование через 1-3-5 месяцев, прием бронхолитических и отхаркивающих препаратов, витаминов и антиоксидантов, прекращение курения, санацию полости рта и верхних дыхательных путей, лечебную физкультуру, физиотерапевтические процедуры. Также в части случаев нужно санаторно-курортное лечение.
Источник
Коронавирусная инфекция стала самой обсуждаемой темой
последнего времени. Это респираторное заболевание, а особенно его угрожающие
последствия, стали основной страшилкой современности, хотя в 80% случаев оно
протекает легко и относительно без последствий. Только у 20% заболевших
«корона» протекает в тяжелой форме. Как известно, вызывающий ее вирус может
провоцировать возникновение пневмонии, т. е. воспаления легких, в 2—5% случаев
приводящей к тяжелым осложнениям, уносящим жизни.
Особенности пневмонии при коронавирусе
Для коронавирусной инфекции типично развитие вирусной
атипичной пневмонии, которая может развиваться как практически сразу же после
заражения, так и уже после возникновения основных симптомов заболевания. При
ней в легких и бронхах, а точнее в их мельчайших составляющих, альвеолах и
бронхиолах, возникает острый воспалительный процесс, но часто это
сопровождается смазанной клинической картиной, что и отличает атипичную
пневмонию.
Развитие пневмонии опасно не только при коронавирусе, но и в целом. Ведь, несмотря на весь прогресс медицины, она остается опасным заболеванием, входящим в первую десятку болезней, приводящих к смерти больных даже в самых развитых странах.

Пневмония после коронавируса может быть первичной и
вторичной. В первом случае она вызывается самим вирусом SARS-CoV-2 и, как правило, протекает атипично. Во втором случае она
носит вирусно-бактериальную природу и может сочетаться с первичным воспалением
легких или же выступать его поздним осложнением, то есть такая пневмония
развивается уже после перенесения коронавирусной инфекции. Замечено, что
бактериальная флора чаще всего присоединяется к вирусу на 4—7 день и может
выступить главной причиной воспаления легких.
Вызывать пневмонию после коронавируса могут и другие виды вирусов, в том числе гриппа, парагриппа, кори, аденовирус и пр., если после выздоровления от «короны» человек столкнулся с этими инфекциями.
При попадании вируса из носовой или ротовой полости в бронхи
возникает отек слизистых оболочек, изменяется рН, что нарушает движение
ресничек, ответственных за естественное очищение нижних дыхательных путей. Постепенно
бронхи отекают все больше, а их просветы перекрываются слизью, что серьезно
затрудняет прохождение воздуха. В результате сильно страдает газообмен легких, в
кровь поступает меньше кислорода, что приводит к возникновению гипоксии. Это
отрицательно сказывается на работе всего организма, в том числе головного
мозга, а не только легких. Кроме того, при поражении легких SARS-CoV-2 наблюдается нарушение синтеза сурфактанта – особого вещества,
призванного обеспечивать правильную работу альвеол и защищает их от образования
рубцовой ткани, т. е. развития фиброза. В результате развивается вирусная пневмония.
Вирусные частицы проникают в клетки альвеол, там
размножаются и впоследствии высвобождаются в легкие, а клетка погибает. Таким
образом, одновременно поражается большое количество альвеол, нарушается их целостность
и повышается проницаемость стенок. Это приводит к тому, что в них нарушаются
обменные процессы, жидкость проникает в межклеточное пространство, что приводит
к нарушению водно-солевого обмена. Поскольку в пораженных альвеолах скапливаются
разрушенные элементы клеток, лейкоциты, эритроциты, это приводит к отеку
легких. При разрушении поврежденных клеток стенки альвеол спадаются, что провоцирует
развитие нарушений дыхания, тяжесть которых зависит от объема поражения легких.
Как правило, начало развития коронавирусной инфекции
плавное. Изначально поднимается температура до субфебрильных значений, т. е. до
37,5°С,
и возникает слабость. Это может сопровождаться незначительным першением в
горле, покраснением, слезоточивостью глаз. Обусловленная вирусом SARS-CoV-2 пневмония обычно развивается на
8—9 день от начала заболевания. Во многих случаях это протекает бессимптомно, в
чем и заключается основное коварство воспаления легких такого типа. Иногда
пневмония возникает уже на 5—6 день от начала заболевания. У ряда больных это
сопровождается нарушениями работы ЖКТ, в том числе тошнотой, диареей, реже
рвотой, а иногда и появлением сыпи на коже. По собранным данным, подобное
протекание заболевания характерно для перенесения «короны» в менее тяжелой
форме.
На более поздних этапах развития пневмонии возникает
надсадный сухой кашель, боль в груди и одышка. Появление подобных признаков
является поводом для немедленного обращения за медицинской помощью, поскольку
характерное для коронавируса воспаление легких может приводить к тяжелым
последствиям, в том числе необратимому фиброзу, что существенно снизит качество
жизни, станет причиной инвалидности или даже смерти больного.

При прогрессировании воспалительного процесса в легких
наблюдается возникновение острого дистресс-синдрома, что сопровождается:
- повышением температуры тела до высоких значений,
вплоть до 39°С; - снижением артериального давления;
- учащением сердцебиения (тахикардией);
- прогрессированием дыхательной недостаточности, в
том числе усилением одышки, цианозом (посинением) носогубного треугольника,
задействованием в дыхании вспомогательной мускулатуры (мышц живота, шеи) и т.
д.
При тяжелой одышке больные стараются принять вынужденное положение тела: сидя, уперев руки перед собой в стул, кровать или колени.
Если в это время сделать КТ легких, на полученных снимках
будут видны обусловленные вирусным поражением двусторонние изменения в легких в
виде затемнений округлой формы, склонных сливаться между собой и формировать
так называемый рентгенологический признак «эффект матового стекла». После
разрешения воспалительного процесса, отмершие участки легких заменяются
фиброзными рубцами. Рентген не дает такой исчерпывающей информации, как КТ, и в
легких ситуациях при незначительном объеме поражений легких может вовсе
оказаться бесполезным, так как изменения не будут видны.

Также обусловленная коронавирусом пневмония сопровождается
поражением стенок сосудов легких с нарушением свертываемости крови. Это
приводит к образованию тромбов и резкому увеличению риска развития
тромбоэмболии.
Но если заболевание осложняется присоединением бактериальной
флоры, т. е. развитием вторичной вирусно-бактериальной пневмонии, клиническая
картина становится значительно ярче уже с первых дней. В таких ситуациях
больным будет досаждать сначала приступообразный сухой кашель, постепенно
сменяющийся влажным с отхождением густой, слизисто-гнойной мокроты.
Выраженная лихорадка – типичный признак бактериальных
инфекций. При этом она может сохраняться достаточно долго и плохо поддаваться
купированию жаропонижающими средствами. Нередко наблюдаются боли в груди разной
интенсивности, усиливающиеся при кашле, чихании, движениях.
В целом вирусная пневмония при адекватном лечении длится от 2-х недель до 4—6 недель.
Пневмония особенно опасна для пожилых людей старше 65—70
лет, а также лиц, имеющих сопутствующие заболевания, в частности:
- патологии сердечно-сосудистой системы, поскольку
их наличие повышает риск тяжелого течения заболевания и летального исхода; - сахарный диабет, как хроническое эндокринное
заболевание, сопровождающееся поражением мелких кровеносных сосудов, в том
числе легких, высокими концентрациями сахара в крови; - бронхиальную астму, хроническую обструктивную
болезнь легких, так как уже присутствует постоянный воспалительный процесс в
легких; - ВИЧ, онкозаболевания, в том числе пациентов, проходящих
лучевую терапию или химиотерапию, поскольку это снижает сопротивляемость
организма инфекциям и повышает риск протекания пневмонии в тяжелой форме.
Диагностика
Диагностика пневмонии после коронавируса в целом
осуществляется так же, как и в других случаях, т. е. включает сбор анамнеза, в
рамках чего врач выясняет, когда появились первые признаки заболевания, как оно
протекало, когда наступило ухудшение и т. д. Обязательно проводится
аускультация легких, во время которой можно услышать характерные хрипы,
заметить учащение сердцебиения и дыхания. Также обязательно измеряют сатурацию,
т. е. определяют уровень насыщения крови кислородом. Эта неинвазивная процедура
занимает меньше минуты и осуществляется с помощью пульсоксиметра, надеваемого
на палец больного.

Непременно проводится ПЦР тест на SARS-CoV-2, а также рентгенография органов грудной клетки или
компьютерная томография. В рамках диагностики пневмонии также обязательно выполняется:
- ОАК – показывает СОЭ, рост концентрации
лейкоцитов и лимфоцитов, лейкоцитарную формулу, а также ряд других параметров,
что позволяет установить наличие бактериальной инфекции, хотя не дает данных о
ее природе; - ОАМ – помогает установить характер
воспалительных изменений; - биохимический анализ крови – дает возможность обнаружить
наличие метаболических нарушений; - посев мокроты – позволяет уточнить диагноз и
точно определить возбудителя пневмонии или исключить присоединение
бактериальной или грибковой микрофлоры; - анализ крови на присутствие lg M и lg G на микоплазмы и хламидии;
- анализ крови на lg M и lg G COVID-19.
Все эти анализы крайне важны, поскольку позволяют установить
причину развития воспаления легких, его возбудителя и чувствительность к
различным лекарственным средствам. Это позволяет разработать наиболее
эффективную тактику лечения пневмонии.
Лечение пневмонии после COVID-19
Воспаление легких легкой степени тяжести может лечиться дома
под строгим контролем терапевта или педиатра. При этом важно обеспечить
максимальную изоляцию больного от остальных членов семьи. Если это возможно, и больной
способен сам себя обслуживать, стоит на время переехать в другое жилье для
полной самоизоляции. При отсутствии такой возможности больному следует
постараться выделить отдельное помещение, посуду, полотенце и т. д. Также
обязательно нужно регулярно проветривать комнату и проводить влажную уборку во
избежание заражения других членов семьи.

Больному, проходящему лечение пневмонии при коронавирусе в
домашних условиях, необходимо обеспечить обильное питье, причем желательно
отдавать предпочтение теплым напиткам, например, компоту, воде, морсу. Но от
кофеинсодержащих напитков, в частности кофе, чая, энергетиков, лучше
отказаться, так как они оказывают стимулирующее действие на нервную систему,
повышая активность и «отвлекая» организм от борьбы с инфекцией.
Обязательной госпитализации подлежат:
- больные в тяжелом состоянии с признаками острого
дистресс-синдрома; - дети младше 2-х лет;
- пожилые люди старше 65 лет;
- беременные женщины;
- больные, имеющие так же сахарный диабет,
бронхиальную астму, ХОБЛ, ИБС и другие тяжелые сопутствующие заболевания; - онкобольные, в особенности проходящие курс химиотерапии
или лучевой терапии.
При диагностировании изолированной вирусной пневмонии, т. е.
при получении отрицательных результатов анализов на бактериальную микрофлору,
пациентам назначаются препараты 4-х групп:
- противовирусные средства;
- интерфероны;
- дезинтоксикационные препараты;
- средства симптоматической терапии;
- витамины.
Таким образом, специфического лечения вирусной пневмонии не существует, а все мероприятия направлены на поддержание организма, пока иммунная система ведет борьбу с вирусом и вызванными им изменениями в легких.
При присоединении вторичной бактериальной инфекции
обязательно назначаются антибиотики. Но при пневмонии после коронавируса их
нередко назначают даже при отсутствии подтверждений наличия бактериальной
микрофлоры с целью снижения риска осложнения течения и без того опасного
воспаления легких. Поэтому антибиотики часто назначаются всем больным с
подтвержденным диагнозом COVID-19
и при пневмонии после него.
В особенно тяжелых случаях в состав медикаментозной терапии включают кортикостероиды, обладающие выраженными противовоспалительными свойствами и помогающие защитить стенки сосудов альвеол от повреждения. Их вводят внутривенно короткими курсами.

При развитии дыхательной недостаточности и низком уровне
сатурации пациентов лечат в отделении интенсивной терапии с применением
экстракорпоральной мембранной оксигенации, т. е. искусственного введения в легкие
кислорода за счет использования зондов и других средств. В особенно сложных
случаях больных вводят в искусственную кому и подключают к аппарату
искусственной вентиляции легких до стабилизации состояния больного и устранения
риска летального исхода.
Противовирусные препараты
Пневмония, обусловленная SARS-CoV-2
– новое явление для современной медицины, которое стало вызовом для нее и
поставило задачу подобрать и синтезировать новые эффективные по отношению
именно к этому штамму вируса препараты. Так, сегодня для лечения воспаления
легких в таких ситуациях применяются лекарственные средства на основе
ингибиторов протеаз, в которых действующим веществом выступает лопинавир,
ритонавир, авифавир.
Также достаточно хорошо себя зарекомендовали в борьбе с SARS-CoV-2 противомалярийные препараты, в
частности хлорохин и дезоксихлорохин. Но они отрицательно сказываются на работе
сердечно-сосудистой системы, поэтому решение об их применении, особенно у
пациентов с заболеваниями сердца и сосудов, принимается строго индивидуально
после тщательного взвешивания рисков и ожидаемой пользы.

В последние годы на фармацевтическом рынке появилась масса противовирусных средств общего назначения: Арбидол, Амиксин, Оциллококцинум и пр. Еще до появления COVID-19 они часто назначались педиатрами и терапевтами при ОРВИ, гриппе и других вирусных инфекциях. Их эффективность была подтверждена в ходе проведения клинических исследований и доказано, что препараты такого рода способствуют повышению естественных защитных сил организма, а также останавливают или как минимум замедляют размножение вируса. Поэтому их также нередко рекомендуют принимать при пневмонии при коронавирусной инфекции или возникшей уже после ее перенесения.
Интерфероны
Интерфероны – естественные биологически активные вещества,
вырабатывающиеся в организме человека в ответ на вирусную инвазию. Сегодня их чаще
всего получают генно-инженерными методами. Препараты на основе интерферонов
нередко назначают с самых первых дней перенесения вирусных инфекций, в том
числе спровоцировавших развитие воспаления легких, так как они обладают
противовоспалительными и иммуномодулирующими свойствами. Но пока что нет
убедительной доказательной базы их эффективности.

Дезинтоксикационная терапия
Поскольку при пневмонии организм испытывает интоксикацию,
особенно при тяжелом ее течении, пациентам нередко назначают средства,
очищающие его от вредных веществ. В подавляющем большинстве случаев
дезинтоксикационная терапия проводится в стационаре, так как предполагает внутривенные
инфузии глюкозы, физиологического раствора, полиглюкина, а также введение
гепарина для снижения риска развития сосудистых нарушений.
Средства симптоматической терапии
Обязательно при пневмонии после коронавируса назначаются
препараты, улучшающие самочувствие больного. Это:
- муколитики – группа лекарственных средств,
которые способствуют уменьшению вязкости мокроты, что приводит к облегчению ее
выведения из легких и бронхов без увеличения секрета в объеме; - отхаркивающие – препараты, которые оказывают раздражающее
действие на рецепторы бронхов, провоцируя кашлевой рефлекс, что способствует
очищению дыхательных путей от мокроты; - жаропонижающие – лекарственные средства, призванные
снизить температуру тела; - бронхолитики – группа препаратов, обеспечивающих
расширение бронхов и уменьшение бронхоспазма, что способствует устранению
одышки и облегчению дыхания; - ингаляционные кортикостероиды – лекарственные средства,
призванные быстро купировать воспалительный процесс в бронхах и легких.

Витамины
При вирусной, как и вирусно-бактериальной пневмонии после
коронавируса лечение включает использование витаминов. В первую очередь показан
прием витамина D, С, А,
а также группы В. Они способствуют ускорению восстановления поврежденных
слизистых оболочек легких, синтезу гемоглобина, улучшения кровообращения, укреплению
стенок сосудов, нормализации течения обменных процессов.
Антибиотики
При диагностировании вторичной вирусно-бактериальной
пневмонии антибиотик подбирается в соответствии с результатами бакпосева. В остальных
случаях назначается антибактериальный препарат широко спектра действия.
Таким образом, препаратами выбора могут стать:
- бета-лактамные антибиотики;
- макролиды;
- цефалоспорины;
- хинолоны 3-го поколения.
На фоне приема антибиотиков, а также после окончания курса назначается прием пре- и пробиотиков. Эти препараты способствуют восстановлению нормальной микрофлоры кишечника, которая также является частью иммунной системы организма.

Прогноз
При пневмонии, обусловленной коронавирусной инфекцией, для
большинства категорий населения прогноз благоприятный. В 50—60% случаев она
протекает в легкой форме. Осложнения возникают только у 3—10 % больных, а
летальный исход наблюдается у 1—4% людей, но в старшей возрастной группе 65+
смертность в разных странах достигает 20%.
При этом оценка динамики состояния пациента при перенесении
пневмонии после коронавируса осуществляется на основании имеющейся клинической
картины. Рентгенологическим показателям уделяется значительно меньшее внимание,
поскольку даже через месяц КТ может показывать те же изменения в легких, что и
в разгар болезни. Поэтому контрольную томографию следует проводить не ранее чем
через 3—6 месяцев после начала болезни.
Источник
