Выбор антибиотика при внутрибольничной пневмонии
Внутрибольничная или госпитальная пневмония развивается во время пребывания пациента в стационаре по поводу других заболеваний. Воспаление лёгких характеризуется тяжёлым течением и устойчивостью микроорганизмов к антибиотикам. Пульмонологи Юсуповской больницы для лечения внутрибольничной пневмонии применяют современные антибактериальные препараты, используют индивидуальные схемы лечения.
В клинике терапии работают профессора и врачи высшей категории, имеющие большой опыт лечения госпитальных пневмоний. Для диагностики заболевания используют современные аппараты ведущих фирм мира, применяют антибактериальные препараты, обладающие высокой эффективностью к антибиотикоустойчивым штаммам микроорганизмов. Все сложные случаи госпитальной пневмонии обсуждаются на заседании экспертного Совета.
Виды госпитальных пневмоний
Различают следующие виды внутрибольничных пневмоний:
- послеоперационная пневмония – является одним из наиболее тяжёлых осложнений операций;
- аспирационная пневмония – развивается при попадании желудочного содержимого в дыхательные пути;
- гипостатическая пневмония – наблюдается у пациентов, которые длительно находятся в горизонтальном положении;
- инфаркт-пневмония – возникает вследствие попадания в малый круг кровообращения тромбов, воздуха или жира;
- токсико-септическая пневмония – развивается на фоне гнойно-септических заболеваний;
- вентилятор-ассоциированную пневмонию выявляют у пациентов, которые длительно находятся на искусственной вентиляции лёгких.
Возбудителями внутрибольничной пневмонии являются энтеробактерии, кишечная палочка, золотистый стафилококк, легионеллы.
Госпитальная пневмония развивается при наличии следующих факторов риска:
- тяжесть основного заболевание;
- наличие сопутствующей патологии;
- неполноценное питание;
- бесконтрольное применение антибиотиков;
- иммунодефицитные состояния.
Высока вероятность развития внутрибольничной пневмонии у пациентов, страдающих сахарным диабетом, алкоголизмом, печёночной недостаточностью. Факторами риска развития госпитальной пневмонии в отделениях реанимации и интенсивной терапии считаются длительная искусственная вентиляция лёгких, профилактическое применение антибиотиков, повторная бронхоскопия.
Механизмы развития внутрибольничной пневмонии
Выделяют 2 пути инфицирования лёгких во время пребывания пациента в стационаре: эндогенный (аутоинфицирование) и экзогенный (от медицинского персонала, других больных, воздухом, обсеменённым микроорганизмами, через предметы и аппаратуру, контактирующую с дыхательными путями).
Микроорганизмы могут проникнуть в дыхательные пути при аспирации секрета ротоглотки, в котором находятся возбудители инфекции, или содержимого желудка, вдыхании инфицированного аэрозоля. Возбудители пневмонии проникают в легочную ткань гематогенным путём из отдалённых очагов инфекции. Может произойти прямое заражение пациентов, которым проводится искусственная вентиляция лёгких, от медицинского персонала.
Симптомы внутрибольничной пневмонии
Особенностью течения внутрибольничной пневмонии является стёртость симптомов. Заподозрить госпитальную пневмонию можно на основании клинических данных:
- нового эпизода лихорадки;
- увеличения количества мокроты или трахеального аспирата;
- изменения их характера (цвета, вязкости, запаха).
Пациенты жалуются на появление или усиление одышки, кашля, болей в грудной клетке. У больных, которые находятся в тяжёлом или бессознательном состоянии, врачи обращают следу внимание на повышение температуры тела, увеличение частоты дыхания и сердечных сокращений, признаки гипоксемии. Во время физикального обследования выявляют притупление легочного звука, бронхиальное дыхания, ослабленное дыхание, звучные влажные хрипы.
Критериями тяжёлого инфекционного процесса в лёгких служат признаки выраженной дыхательной и сердечно-сосудистой недостаточности, нарушение сознания, мультилобарное или двухстороннее поражение лёгких. Ранними осложнениями госпитальной пневмонии являются дыхательная недостаточность и инфекционно-токсический шок.
Диагностика госпитальной пневмонии
Диагностика внутрибольничной пневмонии основывается на клинической картине заболевания, результатах рентгенологических, микробиологических и лабораторных исследований. На рентгенограммах выявляют появление или прогрессирование инфильтрации, уплотнение, плевральный выпот или плевральные сращения. В общем анализе крови количество лейкоцитов может быть больше 12&s;109 /л или меньше 4&s;109 /л, появляется сдвиг нейтрофилов влево.
Во время микробиологического исследования выявляют возбудителя в выделениях из дыхательных путей, крови. Наличие пневмонии подтверждают данные гистологического исследования. Наряду с культуральным выделением возбудителя врачи Юсуповской больницы широко используют полимеразную цепную реакцию.
Лечение внутрибольничной пневмонии
Сложность выбора схемы терапии внутрибольничной пневмонии заключается в устойчивости возбудителей к противомикробным препаратам и тяжести общего состояния пациентов. Антибиотик выбирают эмпирическим путём сразу же после установки диагноза, не дожидаясь результатов бактериологического исследования. После идентификации возбудителя внутрибольничной пневмонии врачи Юсуповской больницы при необходимости заменяют антибиотик более действенным препаратом.
Препаратами выбора при госпитальной пневмонии, вызванной кишечной палочкой и клебсиеллой служат цефалоспорины III-IV поколения, фторхинолоны, ингибиторозащищённые пенициллины. Синегнойная палочка чувствительна к комбинации карбапенемов или цефалоспоринов III-IV поколения с аминогликозидами. Если госпитальные штаммы микроорганизмов представлены золотистым стафилококком, назначают цефазолин, оксациллин, амоксициллин с клавулановой кислотой. Для терапии аспергиллёза легких используют каспофунгин или вориконазол.
В начальном периоде антибактериальные препараты вводят внутривенно. В дальнейшем при положительной динамике переходят на внутримышечные инъекции либо приём антибиотиков внутрь. Продолжительность курса антибактериальной терапии у пациентов с госпитальной пневмонией составляет 14-21 день.
При внутрибольничной пневмонии врачи Юсуповской больницы важное внимание уделяют санации дыхательных путей. Пульмонологи проводят бронхоальвеолярный лаваж, трахеальную аспирацию, назначают ингаляционную терапию. Пациентам показан активный двигательный режим: частая смена положения в постели, лечебная физкультура, дыхательная гимнастика.
Для дезинтоксикационной терапии применяют кристаллоидные (изотонический раствор хлорида натрия, глюкозы, Трисоль, Ацесоль) и коллоидные (Стабизол, Реополиглюкин, Гемодез, Реоглюман) растворы. Пациентам с тяжёлой госпитальной пневмонией в Юсуповской больнице с целью детоксикации делают плазмаферез. Для парентерального питания используют растворы витаминов, аминокислот, микроэлементов и жиров, а также их комбинации для компенсации чрезмерных энергетических расходов и потери веса.
Состояние пациентов с госпитальной пневмонией улучшается после внутривенного введения поликлональных иммуноглобулинов. Пациентам с септическим шоком, развившимся на фоне внутрибольничной пневмонии, которые не реагируют на инфузионную терапию и вазопрессоры, назначают глюкокортикостероиды. Больным с дыхательной недостаточностью проводят неинвазивную вентиляцию лёгких или выполняют интубацию трахеи. Показаниями к искусственной вентиляции лёгких являются отсутствие самостоятельного дыхания, кома, патологические типы дыхания, остановка кровообращения и реанимация. При закупорке дыхательных путей густым секретом пациентам проводят санационную бронхоскопию.
Получить консультацию пульмонолога можно, записавшись на приём по телефону. В Юсуповской больнице проводят комплексное лечение госпитальной пневмонии.
Источник

Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 04.02.2021
Еще сто лет назад пневмония совершенно обоснованно считалась крайне опасным заболеванием, так как нередко приводила к гибели пациента. Болезнь представляет угрозу и сегодня. Но благодаря появлению антибактериальных препаратов, ее опасность значительно снизилась. При правильном использовании по назначению врача, антибиотики обеспечивают выздоровление и предупреждают осложнения воспаления легких. И, наоборот, бесконтрольный прием этих препаратов может нанести непоправимый вред здоровью пациента.
Что такое пневмония
Это заболевание легких, преимущественно инфекционного характера, поражающее альвеолы (концевые участки легких) и нарушающее газообмен на их уровне.
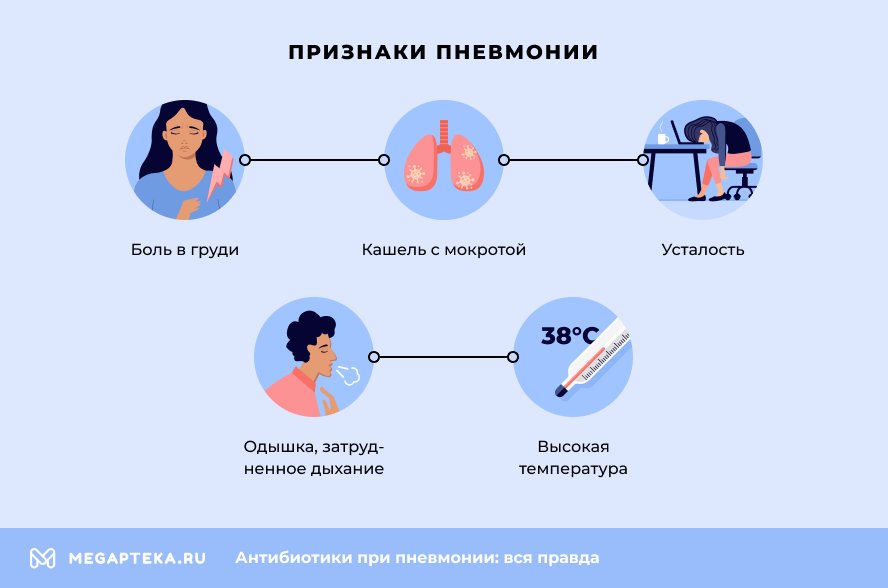
Болезнь проявляется:
- Болью в груди
- Кашлем с мокротой
- Усталостью
- Одышкой, затрудненным дыханием
- Высокой температурой
Симптомы проявляются как в легкой форме, так и в тяжелой. Это зависит от типа микроорганизма, вызвавшего заболевание, возраста пациента и общего состояния здоровья. У взрослых, не имеющих серьезных патологий, болезнь протекает легче. Наибольшую опасность она представляет для детей раннего возраста, стариков, людей с ослабленным иммунитетом.
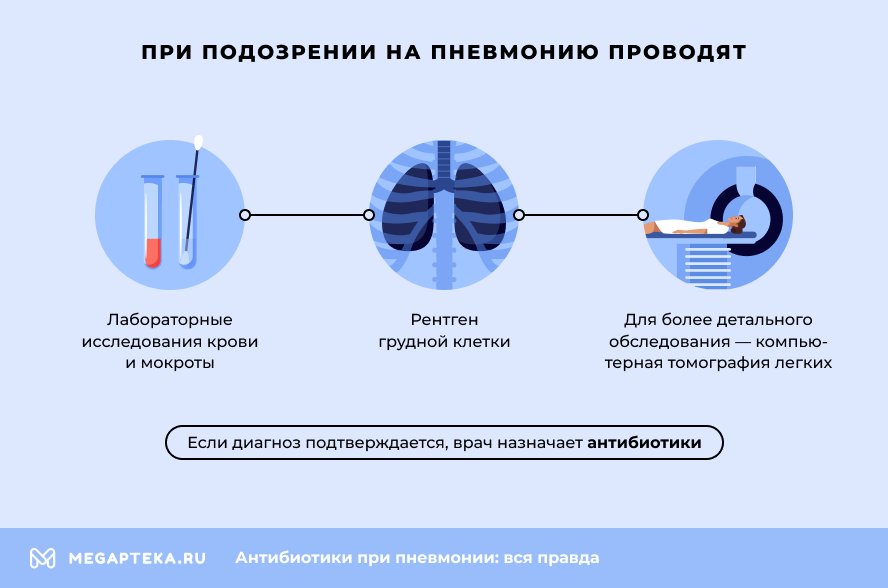
При подозрении на пневмонию проводят лабораторные исследования крови и мокроты, рентген грудной клетки. Для более детального обследования применяется КТ (компьютерная томография) легких. Если диагноз подтверждается, врач назначает антибиотики. Их использование необходимо для предупреждения дальнейшего развития инфекции и профилактики осложнений.

Общие принципы антибиотикотерапии
Лечение начинается сразу же после подтверждения диагноза рентгенологическим путем. Для терапии врачи используют антибиотики широкого действия. После точного определения микробного возбудителя в мокроте, лечебный план может корректироваться: назначается препарат, к которому наиболее чувствителен выявленный микроорганизм.
Также замену одного антибактериального средства на другое проводят, если:
- После приема препарата улучшение не наступает в течение 3-х суток.
- От использования конкретного средства возникли выраженные побочные эффекты.
- Антибиотик слишком токсичен для определенной группы пациентов (детей, беременных женщин).
Понижение температуры, уменьшение одышки, признаков интоксикации, количества мокроты через 72 часа после начала лечения свидетельствует о правильном назначении препарата.
Приложение Мегаптека.ру найдет средства для лечения пневмонии в вашем городе
Отправить смс со ссылкой на установку?
Виды антибиотиков для лечения пневмонии
При назначении лекарств этой группы учитывается:
- Тип пневмонии (крупозная, аспирационная, очаговая, прикорневая)
- Возраст пациента
- Тяжесть состояния
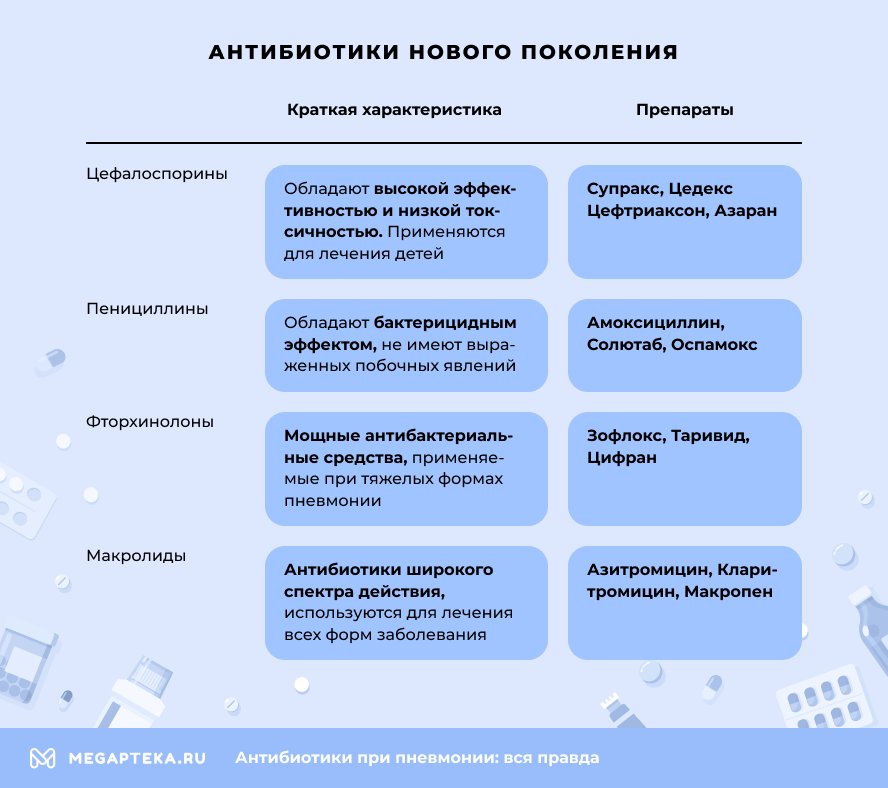
Наиболее эффективными считаются антибиотики нового поколения. Их преимущество заключается в быстром воздействии на патогенные микроорганизмы, меньшем количестве побочных эффектов, лучшей переносимости пациентами. Современные препараты отличаются продолжительным сроком действия, поэтому принимают их всего 1-2 раза в сутки. В то время как антибактериальные средства 1 и 2 поколения – до четырех.
Каждая группа антибактериальных средств эффективна по отношению к конкретному типу возбудителя. Так, для борьбы с пневмококками применяют пенициллиновый ряд. При пневмонии, вызванной хламидиями и микоплазмами, назначают макролиды, фторхинолы. А кишечную палочку уничтожают цефалоспорины.
Как проводится лечение
При легком и среднетяжелом течении болезни допускается лечение в домашних условиях. Терапия проводится антибиотиками в таблетках, капсулах, в виде суспензии или сиропа. При тяжелых и осложненных формах назначаются инъекции. Если болезнь протекает очень тяжело, в первые дни препараты вводят внутривенно, а позже – внутримышечно. И лишь после улучшения состояния, больного переводят на таблетированный прием. Такой переход от одной формы введения лекарства к другой называется «ступенчатый» курс лечения.
Назначают антибактериальные средства не менее, чем на 7 дней. В зависимости от результата контрольного рентгенологического исследования, затем их либо отменяют, либо назначают лечебный курс уже новыми антибиотиками.
Антибиотики при лечении вирусной пневмонии
Для лечения вирусной пневмонии применяются совершенно другие препараты, чем при терапии других форм этого заболевания. Связано это с тем, что ее возбудителями являются вирусы, которые не чувствительны к антибактериальным препаратам. Поэтому их применение не только бесполезно, но и опасно. Использование антибиотиков не по назначению вызывает развитие резистентности патогенных бактерий. И когда препараты будут действительно необходимы, они могут не оказать нужного воздействия. Применяются антибиотики лишь при смешанном характере пневмонии или развитии гнойных осложнений.
Почему антибиотики оказываются неэффективными
Снижение эффективности препаратов вызывается:
- Устойчивостью микроорганизмов к конкретному средству, назначенному для лечения
- Частой сменой антибактериальных препаратов, благодаря чему болезнетворные микробы привыкают к ним
- Неправильно выбранной дозировкой
Чаще всего такие случаи наблюдаются у пациентов, которые часто занимаются самолечением и принимают антибиотики без назначений врача.
Подписывайтесь на рассылку
и получайте полезные статьи о здоровье каждую неделю
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
Пневмония является одним из распространенных заболеваний органов дыхания, встречаясь у 3–15 человек на 1000 населения. В России и в Москве распространенность пневмоний составляет 3,86/1000 и 3,65/1000 соот– ветственно. В США ежегодно заболевают до 4 миллионов человек, из которых 1 миллион требует госпитализации. У пациентов старше 65 лет госпитализация требуется в 3,5 раза чаще, чем в среднем в популяции. Наиболее часто болеют лица моложе 5 лет и старше 75.
Смертность от внебольничных пневмоний составляет 5%, но у пациентов, требующих госпитализации, доходит до 21,9%. При нозокомиальных пневмониях смертность достигает 20%, а у пожилых – 46%. До применения пенициллина смертность от пневмококковой пневмонии с бактериемией составляла 83%. Ошибки в диагностике пневмоний достигают 20%, а диагноз в первые 3 дня болезни устанавливается лишь у 35% заболевших. В большинстве случаев антибактериальная терапия при пневмониях назначается эмпирически (только в 50% случаев возможно определение возбудителя), и ответственность за правильность диагностики и выбора терапии по прежнему остается за практическим врачом.
Пневмония – инфекционное поражение альвеол, сопровождающееся инфильтрацией паренхимы клетками воспаления, как ответ на внедрение и пролиферацию микроорганизмов в обычно стерильные отделы респираторного тракта.
В разделе «пневмонии» не рассматриваются поражения легких при инфекционных заболеваниях (чуме, брюшном тифе, туляремии и др.), относящиеся к другим нозологическим формам.
Классификация
- Внебольничные пневмонии (в том числе и атипичные)
- Внутрибольничные (госпитальные, нозокомиальные) пневмонии
- Аспирационные пневмонии
- Пневмонии у лиц с иммунодефицитом(врожденным или приобретенным).
Рубрики, указывающие на локализацию и распространенность процесса, осложнения, по–прежнему, указываются в диагнозе. В диагнозе пневмоний не используют термины «острая» или «интерстициальная». Классификация носит не академический характер, а соответствует практическим требованиям диагностики и лечения. Смешение анамнестических (внебольничные и госпитальные пневмонии) и патогенетических (аспирационные и у больных с иммунодефицитом) критериев нарушает стройность классификации. Например, как при госпитальной, так и при внебольничной пневмонии ведущим механизмом развития заболевания может быть аспирация; иммунодефицит способствует развитию внебольничной, а уж тем более – внутрибольничной пневмонии.
Этиология
При внебольничных пневмониях наиболее частыми возбудителями являются:
- Streptococcus pneumoniae 20–60%
- Mycoplasma pneumoniae 1–6%
- Hemophilus influenzae 3–10%
- Вирусы 2–15%
- Chlamydia pneumoniae 4–6%
- Legionella spp. 2–8%
- Staphylococcus aureus 3–5%
- Грамотрицательная флора 3–10%
В 20–30% случаев этиология пневмоний не устанавливается.
Диагностика
Клинические критерии включают:
Клинические критерии включают:
- местные симптомы: кашель сухой или с мокротой,кровохарканье, боль в грудной клетке
- общие симтомы:лихорадка выше 38 ,интоксикация
- физикальные данные: крепитация, мелкопузырчатые хрипы, притупление перкуторного звука, усиление голосового дрожания.
Объективные критерии:
- рентгенография органов грудной клетки в 2–х проекциях (назначается и при неполном наборе клинических симптомов)
- микробиологическое исследование мокроты (окраска мазка по Граму, посев мокроты с количественным определением возбудителя и чувствительности к антибиотикам)
- клинический анализ крови.
Перечисленных критериев достаточно для диагностики и лечения пневмоний на амбулаторном этапе и при неосложненном типичном течении пневмонии в стационаре. Один из основных принципов антибактериальной терапии – как можно более раннее начало лечения, возможное при правильной оценке основных диагностических критериев (эпидемиологических, анамнестических, клинических и лабораторно–инструментальных). Практическая реализация этого принципа в идеальных условиях позволяет назначить антибиотик в первые 4–8 часов от начала заболевания
Дополнительные методы в основном проводятся в стационаре и/или при нетипичном течении заболевания, требующего проведения диагностического поиска .
Пациент госпитализируется в стационар при исходно тяжелом поражении легких, осложнениях, и при наличии факторов риска, к которым относятся хронические заболевания, возраст и лабораторные показатели крови.
Лечение внебольничных пневмоний
Антибактериальная терапия пневмоний относится к разряду этиотропной терапии – самому рациональному виду лечения. Успех лечения пневмонии в значительной степени зависит от точности определения возбудителя. Даже при современном оснащении бактериологической службы медицинского учреждения первично антибактериальное лечение назначается эмпирически с учетом анамнеза, клинической картины, эпидемиологической ситуации. В большинстве современных пособий к выбору антибактериального препарата рекомендуется подходить с учетом деления пневмоний на внебольничные и госпитальные, микрофлора которых принципиально отличается, и, следовательно, необходимо назначение принципиально разных антибиотиков. При внебольничных пневмониях – это пенициллины (особенно с ингибиторами b–лактамаз) и макролиды. В последнее время все большее место в лечении бронхолегочных инфекций занимают «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин), которые обладают широким спектром действия, охватывающим основные возбудители респираторных инфекций.
При госпитальных пневмониях предпочтение отдается противостафилококковым антибиотикам и антибиотикам, действующим на грамотрицательную флору и анаэробы (гликопептиды, цефалоспорины II и III поколения, фторхинолоны).
Другим критерием для выбора антибиотика является возраст больного: моложе или старше 60 лет (табл.1). Следует отметить, что хотя эти критерии проверены в больших статистических исследованиях, они не гарантируют успеха в конкретном клиническом случае.
Следующий критерий для выбора антибактериальной терапии чрезвычайно важен – это тяжесть заболевания. Если при легкой форме пневмонии у врача есть время для подбора и определения эффективности антибиотика в течение 3 дней, то при тяжелом состоянии этого времени нет. В этом случае необходимо назначение комбинации антибиотиков для того, чтобы перекрыть весь спектр возможных возбудителей, или препарата с широким антибактериальным спектром (например, левофлоксацин внутривенно) (табл. 2).
Рекомендации Американского торакального общества и Американского общества инфекционистов 2000–2001 гг. также предлагают для амбулаторного лечения нетяжелых пневмоний макролиды (азитромицин и кларитромицин) и доксициклин. Для больных в терапевтическом отделении предусматривается назначение b–лактамных антибиотиков широкого спектра (цефалоспорины и пенициллины с ингибиторами или без ингибиторов b–лактамаз) в сочетании с макролидами или респираторные фторхинолоны (левофлоксацин) в монотерапии. Лечение тяжелых пневмоний (в том числе и в блоке интенсивной терапии) предусматривает сочетание b–лактамных антибиотиков (цефотаксим, цефтриаксон, цефепим, имипенем, меропенем, пиперациллин–тазобактам) с макролидами (азитромицин, кларитромицин) или фторхинолонами с антипсевдомонадной (ципрофлоксацин) и антипневмококковой (левофлоксацин) активностью. Выбор b–лактамного антибиотика производится также с учетом его антипсевдомонадной активности.
Возможно также проведение ступенчатой терапии: парентеральное (чаще внутривенное) введение антибиотика в течение 2–3 дней с дальнейшим переходом на пероральный прием. Ступенчатая терапия возможна при использовании амоксициллин/клавуланата, цефуроксима, кларитромицина, ципрофлоксацина, а также новых фторхинолонов – левофлоксацина (Таваник), что оправдано как с клинических, так и с фармакоэкономических позиций.
Таким образом, b–лактамные антибиотики и макролиды остаются препаратами выбора при лечении внебольничных пневмоний. В последних руководствах в значительной степени расширены показания для новых фторхинолонов (левофлоксацин и др.), которые обладают широким спектром действия, хорошо переносятся и удобны в применении (возможна ступенчатая терапия), а рифампицин и ко–тримоксазол практически не упоминаются. Комбинированная терапия является основой при лечении тяжелых пневмоний.
Стандартная жизненная ситуация не позволяет строго следовать правилам назначения антибиотиков. Результаты микробиологического исследования обычно бывают готовы лишь к 3–5–му дню от взятия мокроты, причем в 10–25% случаев возбудителя не удается определить. Поэтому при эмпирическом выборе антибактериального препарата рационально использовать большее количество критериев, чем только возраст и тяжесть состояния.
Алгоритм выбора антибиотика основан на знании:
Эпидемиологической ситуации
Анамнеза (возраст и статус здоровья):
- исходно здоровый человек
- больной хроническими болезнями
- больной в стационаре
- больной с иммунодефицитом
- пожилой человек.
Клинической картины заболевания
Степени тяжести заболевания.
Медицинское учреждение, имеющее свою микробиологическую службу, может ориентировать врачей, используя и архивные данные о наиболее часто встречающихся возбудителях пневмоний и сезонных изменениях, характерных для конкретного региона.
Врач на основании этих данных заранее знает, что пневмококк наиболее часто встречается в январе–марте, а легионеллезная инфекция – в августе–ноябре и т.д. Эти сведения наряду с клиническими и лабораторными данными помогают распознать инфекцию.
Очень характерным примером определяющей роли эпидемиологической ситуации в постановке микробиологического диагноза и выборе терапии (табл. 3) является эпидемия гриппа, когда возбудителем пневмонии чаще всего становятся стафилококки.
Об атипичной пневмонии, вызванной хламидией или микоплазмой, с большой степенью вероятности можно думать при вспышке респираторной инфекции в организованном коллективе, когда наряду с заболеваниями верхних дыхательных путей выявляются бронхиты и пневмонии. Эпидемиологические данные срабатывают при постановке диагноза и выборе терапии у “путешественников”, когда также велика этиологическая роль атипичных возбудителей.
Эпидемиологические данные являются только одним из ориентиров для назначения антибактериального препарата. Анамнез и клиническая картина дополняют информацию, необходимую для принятия правильного решения (табл. 4). Значимость анамнестических данных подчеркивается современной классификацией пневмоний, когда выделяются две большие группы: внебольничные и больничные (нозокомиальные) пневмонии, которые имеют различную этиологию и, соответственно, различную этиотропную терапию.
Если пациент – исходно здоровый человек – заболел пневмонией, то наиболее вероятным возбудителем будут пневмококк, различные вирусно–бактериальные ассоциации, гемофильная палочка, микоплазма и хламидия, но не синегнойная палочка и не пневмоциста, которые встречаются у хронических больных при иммунодефицитах. В соответствии с этой логикой ему рационально назначить пенициллин (амоксициллин и др.) или макролид, или респираторный фторхинолон (левофлоксацин и др.), или цефалоспорин I–II поколения (цефалексин и др.).
Но если пациент страдает сахарным диабетом и в декомпенсированном состоянии поступил в стационар, где на 4–й день заболел пневмонией, то, конечно, это нозокомиальная пневмония и возбудителями могут быть стафилококки, клебсиелла, синегнойная и кишечная палочка, грибковая флора, а антибиотиками выбора являются фторхинолоны, аминогликозиды, цефалоспорины II–III поколения, или пенициллины с ингибиторами b–лактамаз.
Во время осмотра пациента врач получает дополнительные клинические ориентиры для выбора антибактериального препарата.
Традиционно пневмонии делят на бронхопневмонии и долевые пневмонии. Долевые пневмонии в 94–96% случаев имеют пневмококковую этиологию, а в 4–6% вызываются клебсиеллой.
Долевая пневмококковая пневмония имеет хорошо известные клинические особенности. Заболевание часто начинается остро, пациент может указать час начала заболевания. В первые сутки преобладают общие симптомы интоксикации (тифоподобное начало). Локальные симптомы поражения каких–либо органов и систем отсутствуют. Затем присоединяются кашель с ржавой мокротой, боли в грудной клетке при кашле и глубоком вдохе. Определяется усиление голосового дрожания, притупление и крепитация над пораженной долей. Если антибактериальная терапия начата в первые часы от начала заболевания, то возможно рудиментарное течение без вовлечения в процесс всей доли, в этом случае рентгенологически пневмония будет определяться как очаговая. Показано лечение пенициллинами, в том числе в сочетании с ингибиторами b–лактамаз, цефалоспоринами I–II поколения, макролидами, левофлоксацином.
Долевая пневмония, вызванная клебсиеллой, также имеет свои особенности. Характерна скудная физикальная симптоматика из–за густой, вязкой, цвета “малинового желе” мокроты, не позволяющей образовываться звуковым феноменам в виде хрипов и крепитации. Симптомы уплотнения легочной ткани такие же, как и при пневмококковой пневмонии. Кроме того, клебсиелла резистентна к действию пенициллинов, что может служить критерием этиологического диагноза. Показано назначение цефалоспоринов, аминогликозидов или респираторных фторхинолонов (левофлоксацин и др.).
Очаговые неосложненные пневмонии, вызываемые стафилококком и стрептококком, не имеют клинических особенностей. Но если при остающихся общих симптомах интоксикации начинают появляться аускультативные феномены полостных образований, выделение большого количества мокроты (необязательный симптом, так как количество мокроты зависит от размера полости и условий дренирования), сопровождающееся улучшением состояния больного, то можно думать о стафилококковой природе пневмонии. Стрептококковая пневмония тоже может осложняться абсцедированием, но чаще это наблюдают в случаях вторичной пневмонии при сепсисе, бактериальном эндокардите, когда абсцессы носят метастатический характер и нередко не определяются из–за малых размеров и отсутствия дренирования. Общие симптомы интоксикации, кашель, гнойная мокрота и плевральные поражения характерны для всей группы кокковых пневмоний. В этих случаях рационально назначение полусинтетических пенициллинов с ингибиторами b–лактамаз, цефалоспоринов I–II поколения, респираторных фторхинолонов, клиндамицина, ванкомицина.
Атипичные пневмонии – это пневмонии молодых. Для диагностики важны эпидемиологические данные. Можно выделить клинические особености хламидийной и микоплазменной пневмонии: чаще наблюдается несоответствие высокой степени интоксикации и ограниченного поражения легких с малой физикальной симптоматикой и непродуктивным кашлем. Рентгенологически часто описывается локальное усиление легочного рисунка и интерстициальные изменения. Препаратами выбора в этом случае являются макролиды или респираторные фторхинолоны (левофлоксацин и др.).
Сроки замены антибиотика при его неэффективности укладываются в 3 дня, и основными критериями в этом случае чаще всего являются клинические симптомы продолжающегося воспаления (лихорадка, интоксикационный синдром и ухудшающиеся параметры внешнего дыхания, газов крови, сердечно–сосудистые растройства и почечно–печеночная недостаточность, изменения в сфере сознания). Основным критерием для завершения антибактериальный терапии служит нормальная температура тела, сохраняющаяся в течение 3–х дней. Слишком ранняя отмена препарата, основанная только на одном клиническом критерии, может быть опасна в плане рецидива, развития осложнений, затяжного течения, хронизации процесса и выздоровления с большими дефектами (пневмоцирроз, спайки, шварты, карнификация легкого, формирование бронхоэктазов), поэтому более объективными критериями для отмены антибактериальной терапии являются нормализация показателей крови, мокроты и рентгенологической картины.
Литература:
1. A pragmatic approach to –acquired pneumonia: patients and pathogens. D.Lew. New trends in the management of –acquired pneumonia: the patient approach., 282.
2. –acquired pneumonia. Etiology, epidemiology and treatment. Lionel A. Mandel, MD. Chest 1995; 357.
3. Clinical Microbiology. T.J.J.Inglis.Churchil Livingston.1997.
4. Diagnosis and management of pneumonia and other respiratory infections. Alan Fein et al.1999.
5. Lecture notes on respiratory diseases. R.A.L. Brevis, 1985.
6. Management of adult –acquired lower respiratory tract infections. Erohtan Study on Acquired Pneumonia (ESOCAP) committee: Chairmen: G. Huchon, M.Wood.
7. Pneumonia. Edited by A. Torres and M. Wood., 1997.
8. Bartlett J. Management of respiratory tract Infections. 1999.
9. Empiric treatment of –acquired pneumonia: ATS and IDSA Guidelines. American Thoracic Society, 2001.
Источник
