Внутрибольничная пневмония по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Внутрибольничная пневмония.
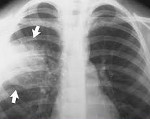
Внутрибольничная пневмония
Описание
Внутрибольничная пневмония. Легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких , однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Дополнительные факты
Внутрибольничная (нозокомиальная, госпитальная) пневмония – приобретенная в стационаре инфекция нижних дыхательных путей, признаки которой развиваются не ранее 48 часов после поступления больного в лечебное учреждение. Нозокомиальная пневмония входит в тройку самых распространенных внутрибольничных инфекций, уступая по распространенности лишь раневым инфекциям и инфекциям мочевыводящих путей. Внутрибольничная пневмония развивается у 0,5-1% больных, проходящих лечение в стационарах, а у пациентов отделений реанимации и интенсивной терапии встречается в 5-10 раз чаще. Летальность при внутрибольничной пневмонии чрезвычайно высока – от 10-20% до 70-80% (в зависимости от вида возбудителя и тяжести фонового состояния пациента).

Внутрибольничная пневмония
Классификация
По срокам возникновения госпитальная инфекция подразделяется на раннюю и позднюю. Ранней считается внутрибольничная пневмония, возникшая в первые 5 суток после поступления в стационар. Как правило, она вызывается возбудителями, присутствовавшими в организме пациента еще до госпитализации (St аureus, St pneumoniae, H. Influenzae и тд представителями микрофлоры верхних дыхательных путей). Обычно эти возбудители проявляют чувствительность к традиционным антибиотикам, а сама пневмония протекает более благоприятно.
Поздняя внутрибольничная пневмония манифестирует через 5 и более дней стационарного лечения. Ее развитие обусловлено собственно госпитальными штаммами (метициллинрезистентным St аureus, Acinetobacter spp , P. Аeruginosa, Enterobacteriaceae и тд ), проявляющими высоковирулентные свойства и полирезистентность к противомикробным препаратам. Течение и прогноз поздней внутрибольничной пневмонии весьма серьезны.
С учетом причинных факторов выделяют 3 формы нозокомиальной инфекции дыхательных путей: вентилятор-ассоциированную, послеоперационную и аспирационную пневмонию. При этом довольно часто различные формы наслаиваются друг на друга, еще в большей степени утяжеляя течение внутрибольничной пневмонии и увеличивая риск летального исхода.
Причины
Основная роль в этиологии внутрибольничной пневмонии принадлежит грамотрицательной флоре (синегнойной палочке, клебсиелле, кишечной палочке, протею, серрациям и тд ) – эти бактерии обнаруживаются в секрете дыхательных путей в 50-70% случаев. У 15-30% пациентов ведущим возбудителем выступает метициллинрезистентный золотистый стафилококк. За счет различных приспособительных механизмов названные бактерии вырабатывают устойчивость к большинству известных антибактериальных средств. Анаэробы (бактериоды, фузобактерии и тд ) являются этиологическими агентами 10-30% внутрибольничных пневмоний. Примерно у 4% пациентов развивается легионеллезная пневмония – как правило, она протекает по типу массовых вспышек в стационарах, причиной которых служит контаминация легионеллами систем кондиционирования и водоснабжения.
Значительно реже, чем бактериальные пневмонии, диагностируются нозокомиальные инфекции нижних дыхательных путей, вызванные вирусами. Среди возбудителей внутрибольничных вирусных пневмоний ведущая роль принадлежит вирусам гриппа А и В, РС-вирусу, у больных с ослабленным иммунитетом – цитомегаловирусу.
Общими факторами риска инфекционных осложнений со стороны дыхательных путей служат длительная госпитализация, гипокинезия, бесконтрольная антибиотикотерапия, пожилой и старческий возраст. Существенное значение имеет тяжесть состояния больного, обусловленная сопутствующими ХНЗЛ, послеоперационным периодом, травмами, кровопотерей, шоком, иммуносупрессией, комой и пр. Способствовать колонизации нижних дыхательных путей микробной флорой могут медицинские манипуляции: эндотрахеальная интубация и реинтубация, трахеостомия, бронхоскопия, бронхография и пр. Основными путями попадания патогенной микрофлоры в дыхательные пути служат аспирация секрета ротоносоглотки или содержимого желудка, гематогенное распространение инфекции из отдаленных очагов.
Вентилятор-ассоциированная пневмония возникает у больных, находящихся на ИВЛ; при этом каждый день, проведенный на аппаратном дыхании, увеличивает риск развития внутрибольничной пневмонии на 1%. Послеоперационная, или застойная пневмония, развивается у обездвиженных больных, перенесших тяжелые оперативные вмешательства, главным образом, на грудной и брюшной полости. В этом случае фоном для развития легочной инфекции служит нарушение дренажной функции бронхов и гиповентиляция. Аспирационный механизм возникновения внутрибольничной пневмонии характерен для больных с цереброваскулярными расстройствами, у которых отмечаются нарушения кашлевого и глотательного рефлексов. В этом случае патогенное действие оказывают не только инфекционные агенты, но и агрессивный характер желудочного аспирата.
Симптомы
Особенностью течения внутрибольничной пневмонии является стертость симптомов, из-за чего распознавание легочной инфекции бывает затруднительным. В первую очередь, это объясняется общей тяжестью состояния больных, связанной с основным заболеванием, хирургическим вмешательством, пожилым возрастом, коматозным состоянием.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Вязкая мокрота. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Одышка.
Диагностика
Полное диагностическое обследование при подозрении на внутрибольничную пневмонию строится на сочетании клинических, физикальных, инструментальных (рентгенография легких, КТ грудной клетки), лабораторных методов (ОАК, биохимический и газовый состав крови, бакпосев мокроты).
Для выставления соответствующего диагноза пульмонологи руководствуются рекомендуемыми критериями, включающими в себя: лихорадку выше 38,3°С, усиление бронхиальной секреции, гнойный характер мокроты или бронхиального секрета, кашель, тахипноэ, бронхиальное дыхание, влажные хрипы, инспираторную крепитацию. Факт внутрибольничной пневмонии подтверждается рентгенологическими признаками (появлением свежих инфильтратов в легочной ткани) и лабораторными данными (лейкоцитозом 12,0х109/л, палочкоядерным сдвигом 10%, артериальной гипоксемией Ра02.
С целью верификации вероятных возбудителей внутрибольничной пневмонии и определения антибиотикочувствительности производится микробиологическое исследование секрета трахеобронхиального дерева. Для этого используются не только образцы свободно откашливаемой мокроты, но и трахеальный аспират, промывные воды бронхов. Наряду с культуральным выделение возбудителя, широко применяется ПЦР-исследование.
Лечение
Сложность лечения внутрибольничной пневмонии заключается в полирезистентности возбудителей к противомикробным препаратам и тяжести общего состояния больных. Практически во всех случаях первоначальная антибиотикотерапия является эмпирической, т. Е. Начинается еще до микробиологической идентификации возбудителя. После установления этиологии внутрибольничной пневмонии может быть произведена замена препарата на более действенный в отношении выявленного микроорганизма.
Препаратами выбора при внутрибольничной пневмонии, вызванной E. Coli и K. Pneumoniae, служат цефалоспорины III-IV поколения, ингибиторзащищенные пенициллины, фторхинолоны. Синегнойная палочка чувствительна к сочетанию цефалоспоринов III-IV поколения (или карбапенемов) с аминогликозидами. Если госпитальные штаммы представлены St аureus, требуется назначение цефазолина, оксациллина, амоксициллина с клавулановой кислотой Для терапии аспергиллеза легких используется вориконазол или каспофунгин.
В начальном периоде предпочтителен внутривенный путь введения препарата, в дальнейшем при положительной динамике возможен переход на внутримышечные инъекции либо пероральный прием. Продолжительность курса антибиотикотерапии у пациентов с нозокомиальной пневмонией составляет 14-21 день. Оценка эффективности этиотропной терапии проводится по динамике клинических, лабораторных и рентгенологических показателей.
Кроме системной антибиотикотерапии, при внутрибольничной пневмонии важное внимание уделяется санации дыхательных путей: проведению бронхоальвеолярного лаважа, трахеальной аспирации, ингаляционной терапии. Больным показан активный двигательный режим: частая смена положения и присаживание в постели, ЛФК, дыхательные упражнения Дополнительно проводится дезинтоксикационная и симптоматическая терапия (инфузии растворов, введение и прием бронхолитиков, муколитиков, жаропонижающих препаратов). Для профилактики тромбозов глубоких вен назначается гепарин или ношение компрессионного трикотажа; с целью предупреждения стрессовых язв желудка используются Н2-блокаторы, ингибиторы протонной помпы. Пациентам с тяжелыми септическими проявлениями может быть показано введение внутривенных иммуноглобулинов.
Прогноз
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Профилактика
Профилактика внутрибольничной пневмонии базируется на комплексе медицинских и эпидемиологических мероприятий: лечении сопутствующих очагов инфекции, соблюдении санитарно-гигиенического режима и инфекционного контроля в ЛПУ, предупреждении переноса возбудителей медперсоналом при проведении эндоскопических манипуляций. Чрезвычайно важна ранняя послеоперационная активизация пациентов, стимуляция откашливания мокроты; тяжелые больные нуждаются в адекватном туалете ротоглотки, постоянной аспирации трахеального секрета.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Внутрибольничная пневмония развивается по крайней мере через 48 ч после госпитализации. Самые частые патогены – грамотрицательные бациллы и Staphylococcus aureus; резистентные к лекарственным средствам микроорганизмы представляют существенную проблему. Причины – те же, что и для внебольничной пневмонии, но у находящихся на ИВЛ пациентов пневмония может также проявляться ухудшением оксигенации и увеличением трахеальной секреции. Диагноз подозревается на основе клинических проявлений и рентгенографии грудной клетки и подтверждается бактериологическим исследованием крови или образцов, взятых из нижних отделов дыхательных путей при бронхоскопии. Лечение проводится антибиотиками. Внутрибольничная пневмония имет неблагоприятный прогноз, отчасти это обусловлено сопутствующей патологией.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Код по МКБ-10
J18 Пневмония без уточнения возбудителя
Причины внутрибольничной пневмонии
Самая частая причина внутрибольничной пневмонии – микроаспирация бактерий, которые колонизировали ротоглотку и верхние дыхательные пути у тяжелобольных.
Возбудители и спектр их устойчивости к антибиотикам разнятся в разных учреждениях и могут меняться в пределах одного учреждения за короткий период (например, ежемесячно). В целом, самым важным возбудителем является синегнойная палочка [Pseudomonas aeruginosa), которая встречается наиболее часто при пневмониях, приобретенных в условиях интенсивной терапии,и у больных с муковисцидозом, нейтропенией, ранним СПИДом и бронхоэктазами. Другие важные микроорганизмы – кишечная грамотрицательная флора (Enterobacter, Klebsiella pneumoniae, Escherichia coli, Serratia marcescens, Proteus Acinetobacter) и чувствительный и устойчивый к метициллину Staphylococcus aureus.
Золотистый стафилококк, пневмококк и Haemophilus influenzae чаще встречаются, когда пневмония развивается в течение 4-7 дней после госпитализации, а кишечные грамотрицательные микроорганизмы при увеличении продолжительности интубации.
Предшествовавшая антибиотикотерапия очень повышает вероятность полимикробной инфекции, инфекции устойчивыми организмами, особенно устойчивыми к метициллину золотистыми стафилококками, и инфекции Pseudomonas. Инфекция устойчивыми организмами заметно повышает летальность и осложняет течение заболевания.
Глюкокортикоиды в больших дозах увеличивают риск Legionella и инфекции Pseudomonas.
 [5], [6], [7], [8], [9]
[5], [6], [7], [8], [9]
Факторы риска
Эндотрахеальная интубация с искусственной вентиляцией легких представляет самый большой общий риск; связанная с ИВЛ пневмония составляет более 85 % всех случаев, пневмония встречается у 17-23 % находящихся на ИВЛ пациентов. Эндотрахеальная интубация нарушает защиту дыхательных путей, ухудшает кашель и клиренс реснитчатого эпителия и облегчает микроаспирацию осемененного бактериями секрета, который накапливается выше раздутой манжеты интубационной трубки. Кроме того, бактерии образуют биопленку на и в интубационной трубке, которая защищает их от антибиотиков и иммунитета хозяина.
У неинтубированных пациентов факторы риска включают предшествовавшую антибиотикотерапию, высокий рН желудочного сока (вследствие профилактического лечения стрессовых язв) и сопутствующей сердечной, легочной, печеночной и почечной недостаточности. Главные факторы риска послеоперационной пневмонии – возраст старше 70 лет, хирургическое вмешательство на брюшной или грудной полости и зависимый функциональный статус.
 [10], [11], [12], [13], [14], [15]
[10], [11], [12], [13], [14], [15]
Симптомы внутрибольничной пневмонии
В целом, симптомы внутрибольничной пневмонии у неинтубированных пациентов те же, что и при внебольничной пневмонии. Внутрибольничная пневмония у критически тяжелых, механически вентилируемых пациентов более часто вызывает лихорадку и увеличение частоты дыхательных движений и/или сердечных сокращений или из¬менение показателей дыхания типа увеличения гнойного отделяемого или ухудшения гипоксемии. Должны быть исключены неинфекционные причины ухудшения легочной функции, например острый респираторный дистресс-синдром (РДСВ), пневмоторакс и отек легких.
Формы
Внутрибольничная пневмония включает связанную с ИВЛ пневмонию, послеоперационную пневмонию и пневмонию, которая развивается у больных без ИВЛ, но госпитализированных в стационары в состоянии средней тяжести или тяжелом.
 [16], [17], [18], [19], [20], [21]
[16], [17], [18], [19], [20], [21]
Осложнения и последствия
Летальность, связанная с госпитальной пневмонией, обусловленной грамотрицательной инфекцией, составляет приблизительно 25-50 %, несмотря на наличие эффективных антибиотиков. Неясно, является ли смерть результатом основного заболевания или самой пневмонии. Риск смерти у женщин выше. Смертность от пневмонии, вызванной золотистым стафилококком, составляет от 10 до 40 %, частично из-за тяжести коморбидных состояний (например, потребность в ИВЛ, пожилой возраст, химиотерапия злокачественного новообразования, хронические легочные заболевания).
 [22], [23], [24], [25]
[22], [23], [24], [25]
Диагностика внутрибольничной пневмонии
Диагностика несовершенна. Практически госпитальная пневмония часто подозревается на основании появления нового инфильтрата на рентгенограмме грудной клетки или лейкоцитоза. Однако никакие симптомы внутрибольничной пневмонии, признаки или рентгенологические находки не являются чувствительными или специфичными для постановки диагноза, так как все симптомы могут быть вызваны ателектазом, легочной эмболией или отеком легкого и могут быть частью клинической картины РДСВ. Целесообразность окрашивания по Граму, анализа мокроты и бактериологического исследования эндотрахеальных аспиратов остается под вопросом, потому что образцы часто бывают контаминированы бактериями, которые являются или колонизирующими, или патогенными, так что положительная культура не всегда указывает на этиологическую роль выделенного микроорганизма. Бронхоскопический забор секрета из нижних дыхательных путей, вероятно, позволяет получить более надежные образцы, но эффективность этого подхода спорна. Исследование медиаторов воспаления в бронхоальвеолярной лаважной жидкости может играть роль в диагностике в будущем; например, концентрация растворимого триггерного рецептора, экспрессируемого миелоидными клетками (этот белок экспрессируется иммунными клетками во время инфекции) более 5 пг/мл может помочь отличить бактериальную и грибковую пневмонию от неинфекционных причин клинических и рентгенологических изменений у находящихся на ИВЛ пациентов. Однако этот подход требует дальнейшего исследования, и единственной находкой, которая надежно идентифицирует и пневмонию, и вызвавший ее микроорганизм, является культура респираторного патогена, выделенная из крови или из плевральной жидкости.
 [26], [27]
[26], [27]
Лечение внутрибольничной пневмонии
Некоторые пациенты могут иметь индекс риска пневмонии настолько низкий, что необходимо искать альтернативный диагноз. Тем не менее, лечение внутрибольничной пневмонии проводится антибиотиками, которые выбираются эмпирически, на основании характера восприятия определенных факторов риска у пациента и условий.
Бесконтрольное использование антибиотиков – главная причина развития антимикробной устойчивости. Поэтому лечение может начинаться с назначения препаратов широкого спектра, которые заменяются наиболее специфичным лекарственным средством, эффективным в отношении микроорганизмов, идентифицированных в культуре. Альтернативные стратегии для ограничения резистентности, которые не доказали эффективности, включают прекращение антибиотиков после 72 ч у больных, чьи показатели легочной инфекции уменьшились до менее 6, и регулярное чередование эмпирически назначаемых антибиотиков (например, через 3-6 мес).
Инициальные антибиотики
Существует много режимов, но все должны включать антибиотики, которые охватывают устойчивые грамотрицательные и грамположительные микроорганизмы. Выбор включает карбапенемы (имипенем-циластатин 500 мг внугривенно каждые 6 часов или меропенем 1-2 г внутривенно каждые 8 ч), монобактамы (азтреонам 1-2 г внутривенно каждые 8 ч), или антипсевдомонадные бета-лактамы (тикарциллин 3 г внутривенно с или без клавулановой кислоты каждые 4 ч, пиперациллин 3 г внутривенно с или без тазобактама каждые 4-6 ч, цефтазидим 2 г внутривенно каждые 8 ч, или цефепим 1-2 г каждые 12 ч), назначаемые отдельно или в сочетании с аминогликозидом (гентамицин или тобрамицин 1,7 мг/кг внутривенно каждые 8 ч или 5-6 мг/кг 1 раз в сутки или амикацин 15 мг/кг каждые 24 ч) и/или ванкомицин 1 г каждые 12 ч. Линезолид может использоваться при некоторых легочных инфекциях, включая метициллин-резистентный золотистый стафилококк (MRSA), особенно у больных, которым не может быть назначен ванкомицин. Даптомицин не должен использоваться для лечения легочных инфекций.
Профилактика
Неинвазивная вентиляция с использованием непрерывного положительного давления в дыхательных путях (СРАР) или биуровневое положительное давление дыхательных путей (BiPAP) предотвращает нарушение в защите дыхательных путей, которое имеет место при эндотрахеальной интубации и устраняет потребность в интубации у некоторых пациентов. Полувертикальное или вертикальное положение уменьшает риск аспирации и пневмонии по сравнению с положением лежа.
Непрерывная аспирация подъязычного секрета через специальную интубационную трубку, присоединенную к отсасывателю, вероятно, уменьшает риск аспирации.
Селективная деконтаминация ротоглотки (использование местных форм гентамицина, колистина и ванкомицинового крема) или всего ЖКТ (с использованием полимиксина, аминогликозидов или хинолона и/или нистатина, или амфотерицина), по всей видимости, также эффективно, хотя может увеличить риск колонизации устойчивыми организмами.
Внутрибольничная пневмония предотвращается с помощью мониторинга культуры и рутинно заменяемых контуров вентиляции или интубационных трубок.
 [28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
[28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
Источник
