У ребенка на ноге пятно как ожог что это
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Человеческая кожа – это орган, который защищает организм снаружи от болезнетворных микроорганизмов, перепадов температур, агрессивных веществ и других раздражающих факторов. Один из сигналов о том, что с телом происходят какие-то проблемы – это красные пятна на ногах. У взрослого они чаще всего связаны с такими заболеваниями:
- Аллергические реакции – возникают после воздействия определенного аллергена. Это могут быть продукты питания, косметические средства, медикаменты, одежда и много другое. Зачастую покраснения сопровождаются зудом, а в некоторых случаях и шелушением пораженных тканей. Состояние нормализуется после устранения аллергена.
- Грибковые поражения – микозы проявляются патологическими симптомами на стопах и голени. Сыпь шелушится, чешется и покрыта мелкими трещинками.
- Псориаз – изменения расположены на коленных суставах. Они шершавые и вызывают сильный зуд. Главное особенность данной патологии в том, что пятна периодически появляются и исчезают.
- Розовый лишай – это еще одно грибковое заболевание, но оно не заразно. Возникает у взрослых с ослабленной иммунной системой. На ногах формируются красные, шелушащиеся дефекты с незначительным зудом.
- Экзема – кожная патология с острым течением. На теле образуются шершавые папулы и пузырьки. Больше всего высыпаний в местах соприкосновения тела с одеждой, к примеру, в подмышечных впадинах, между ног.
- Атопический дерматит – шелушащиеся высыпания, немного возвышаются над здоровыми тканями и имеют расплывчатый контур.
- Варикоз – возникает на фоне нарушения нормального движения крови по венам. На начальной стадии проявляются гиперпигментацией и высыпаниями.
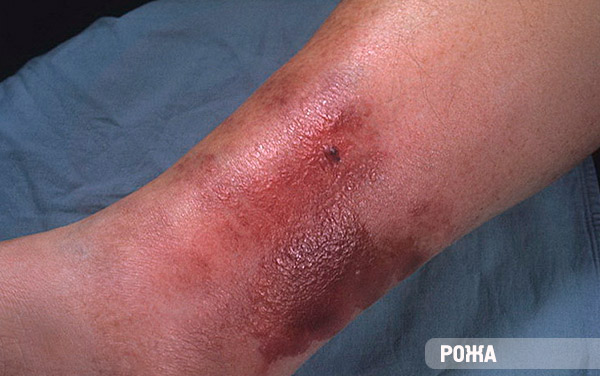
- Рожистое воспаление – появляется из-за стрептококковой инфекции. Изменения имеют выраженный красный ободок, температура тела повышена, есть общая слабость и потливость.

- Сифилис – на ногах и других частях тела формируются множественные гиперемированные участки. Другие жалобы на изменения самочувствия отсутствуют.
Лечение начинается с диагностики и подтверждения причины расстройства. Так, к примеру, если проблема связана с грибковой инфекцией, то назначаются противогрибковые средства и общеукрепляющая терапия.
Красные пятна на ногах у ребенка
Различные красные пятна на ногах у ребенка чаще всего возникают по таким причинам:
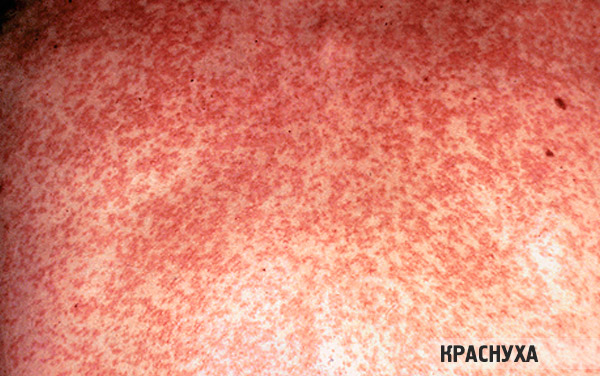
- Краснуха – красные отметины не только на ногах, но и на других частях тела. Температура тела повышена, сыпь сильно зудит.
- Аллергическая реакция – может проявляться на косметику для ухода за телом, новый порошок для стирки белья, после укуса насекомых, из-за резких перепадов температуры. В некоторых случаях сопровождается зудом, шелушением, появлением волдырей с жидким содержимым.
- Энтеровирусная инфекция – изменения имеют четкий красный контур и сильно зудят. Могут появляться не только на ногах, но и на других участках тела. Часто сопровождаются повышенной температурой, пузырьковыми высыпаниями на слизистых оболочках, приступами тошноты и рвоты, кашлем, жидким стулом.
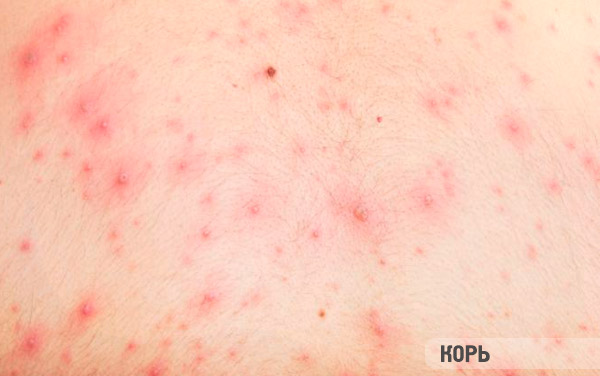
- Корь – изначально дефекты формируются на лице, а затем и на ногах, сливаясь между собой. У ребенка повышенная температура, насморк, отек век, повышенная слезоточивость.
- Менингококковая инфекция – серьезное заболевание, которое может привести к летальному исходу. Начинается с непродолжительного насморка, после чего на ногах и ягодицах появляются патологические кожные реакции. На этом фоне повышается температура тела. Постепенно сыпь распространяется и на другие участки тела.
- Скарлатина – вызывается тем же бактериальным возбудителем, что и ангина. Изменения тканей появляются на 2-3 день болезни, формируются на ногах, в паху, на щеках и по бокам.
- Лишай – пятнышка разной формы, могут шелушиться и чесаться. Заболевание чаще всего возникает из-за контакта с зараженными животными.
Кроме вышеперечисленных причин, высыпания на ногах у ребенка могут быть связаны с ношением неудобной одежды или обуви, нарушением работы пищеварительной системы, поджелудочной железы, печени или почек.
Красные пятна на ногах у беременных
В период беременности многие женщины сталкиваются с различными дерматологическими проблемами, которые чаще всего проявляются на конечностях, лице и животе. Красные пятна на ногах у беременных имеют не только не привлекательный внешний вид, но и могут вызывать болезненные ощущения. Появление сыпи в большинстве случаев связано с гормональными изменениями в организме. Чаще всего кожные изменения дают о себе знать в третьем триметре беременности, реже на ранних сроках.
Рассмотрим основные причины дерматологических нарушений у беременных:
- Аллергические реакции – многие женщины во время вынашивания начинают страдать от аллергии. Это связано с тем, что в период ожидания малыша, материнский организм становится очень чувствительным к любым раздражителям. Вызвать высыпания может все что угодно – от продуктов питания, до животных или бытовой химии. В некоторых случаях появившиеся кожные изменения сопровождаются зудом и шелушением.
- Потница – как правило, проявляется в летнее время года. Красные высыпания возникают не только на ногах, но и на животе, груди, руках. Расстройство сопровождается сильным зудом. Данное явление связано с повышенным потоотделением, ношением жаркой, синтетической или тесной одежды, несоблюдение гигиены.
- Инфекционные заболевания – во время беременности организм ослаблен, поэтому плохо противостоит различным инфекциям. Это может быть корь, краснуха, ветрянка и другие патологии.
- Нарушения в работе внутренних органов – в некоторых случаях высыпания на ногах связаны с проблемами функционирования внутренних органов из-за повышенных нагрузок. Чаще всего это сбои в работе печени и желчного пузыря.
При первых симптомах кожных изменений, следует посетить врача и пройти диагностику. По результатам исследований врач подберет наиболее оптимальный и щадящий план лечения.
Красные пятна на ногах после родов
С такой проблемой, как красные пятна на ногах после родов сталкиваются многие женщины. В большинстве случаев неприятное состояние связано с недавними гормональными изменениями, то есть указывает на авитаминоз кожи.
Кожа является самым большим органом человека, поэтому весьма чувствительная к дефициту витаминов и микроэлементов. Это проявляется различными высыпаниями, повышенной сухостью, шелушением, зудом. Для лечения авитаминоза показано рациональное питание и прием витаминных препаратов. Это позволит восстановить эпидермис и улучшить работу всех органов, которая могла быть нарушена во время беременности.
Кроме авитаминоза, кожные расстройства после беременности могут указывать на грибковые поражения, васкулит, развитие сахарного диабета, варикоз. Также не стоит исключать аллергические реакции на используемую косметику и бытовую химию, продукты питания или ношение тесной обуви.
Красные пятна на ногах у пожилого человека
Наша кожа постоянно обновляется, новые клетки формируются в нижнем кожном слое и постепенно сменяют верхний эпидермис. По мере старения организма данный процесс замедляется, эластичность кожи снижается, она начинает провисать, появляются морщины и другие возрастные изменения.
Красные пятна на ногах у пожилого человека, это не редкость. Чаще всего они связаны с такими причинами:
- Старческая пурпура – в пожилом возрасте эпидермис истончается и легко разрушается. Из-за этого любые ушибы, а иногда и сдавливания тканей, приводят к разрушению кровеносных сосудов и появлению красных пятен. Восстановление происходит крайне медленно.
- Ксероз (астеатозная экзема) – это экзема от обезвоживания. На ногах и других участках тела формируются сухие, воспаленные и шелушащиеся участки.
- Инфекционные и паразитарные поражения – очень часто у пациентов пожилого возраста диагностируют чесотку и стригущий лишай.
- Пигментные изменения – появление таких пятен называют старческими веснушками. Они формируются из-за повреждения кожи агрессивным ультрафиолетовым излучением. Если оставить их без лечения, то они могут покрываться болезненными корочками
- Нераковые кожные образования – себорейный кератоз, вишня ангиомы (синдром Кэмпбелла-де-Моргана), сальная гиперплазия.
- Раковые поражения кожи – чаще всего выявляют базально-клеточную карциному и плоскоклеточный рак. Данные патологии возникают из-за длительного воздействия солнечного излучения.
- Застойный дерматит – у некоторых пациентов пожилого возраста из-за нарушения кровообращения в сосудах нижних конечностей, то есть на ногах вокруг щиколоток, появляется красная сыпь. Данная патология требует лечения, так как может переходить в язвы.
- Аллергические реакции – чаще всего это реакции на медикаментозные препараты. Кроме высыпаний на теле могут формироваться зудящие волдыри с жидким содержимым. Для лечения следует выявить препарат, который провоцирует изменения и прекратить его принимать.
В пожилом возрасте тело требует особого ухода и внимания. Для снижения риска появления различных высыпаний, необходимо регулярно использовать увлажняющие кремы и лосьоны, избегать частого приема горячей ванны, пользоваться только мягким мылом, а также своевременно консультироваться с дерматологом при выявлении любых изменений.
Источник
Крапивница относится к широко распространенным в человеческой популяции заболеваниям. По разным данным эпизоды крапивницы наблюдались у 15–25% населения земного шара, причем у 25% из них заболевание носит хронический характер. Взрослые болеют чаще, чем дети. Среди заболевших крапивницей преобладают женщины. Нередко крапивница проявляется у людей, уже страдающих аллергическими заболеваниями.
Код крапивницы по МКБ-10
Крапивница по МКБ-10 включена в класс «Болезни кожи и подкожной клетчатки», имеет код L50 с 9 уточняющими диагноз 9 подрубриками.
Что такое крапивница
Крапивница – это несколько вариантов заболеваний, различающихся по этиологии, но объединенных ведущим симптомом – появлением на коже розовато-красных зудящих образований (волдырей) с четкими границами, разнообразных по форме и размерам, приподнятых над уровнем кожи.
Причины, провоцирующие крапвницу
Экзогенные:
- Физические: механические, температурные, химические.
- Продукты питания.
- Растительные вещества.
Эндогенные:
- Патологические изменения мочевыделительной системы, печени, кишечника, ротовой полости, носоглотки, половых органов, глистные инвазии.
- Поражение вегетативного отдела нервной системы.
Независимо от причины у разных видов крапивницы запускается одинаковый механизм развития патологических изменений. Главную роль в формировании ведущего симптома крапивницы – волдыря – играют тучные клетки, которые представляют собой одно из звеньев клеточного иммунитета. При попадании в организм чужеродного агента, тучные клетки активизируются и выбрасывают в кровь биологически активные реагенты – медиаторы. Основным медиатором, расширяющий капилляры, увеличивающий их проницаемость и обеспечивающий периваскулярный отек – является гистамин. В результате его действия происходит отек сосочкового слоя дермы, межклеточная жидкость накапливается, что заканчивается образованием волдырей.
Виды и типы крапивницы
Виды и типы крапивницы разделяют:
- По течению – острая <6 недель, хроническая >6 недель.
По механизму патологического процесса – иммунная, неиммунная
Иммунная крапивница:
Аллергическая
- Аутоиммунная
- Неиммунная крапивница:
Механическая – дермографическая, вибрационная, крапивница от давления и физического воздействия.
- Температурная – холодовая, тепловая.
- Солнечная.
- Контактная.
- Медикаментозная.
- Идиопатическая.
Диагностика крапивницы
Диагностика крапивницы строится на изучении истории болезни, данных осмотра, лабораторных анализах и инструментальных исследованиях.
История болезни: присутствие в прошлом эпизодов крапивницы или других аллергических реакций, наличие отягощенной наследственности по аллергическим заболеваниям: непереносимость некоторых видов продуктов, бытовой химии, лекарственных средств, парфюмерии.
Физикальные методы обследования:
- Характерный элемент сыпи – волдырь с плотной прозрачной оболочкой.
- Элементы рельефны, возвышаются над кожей.
- Волдыри различаются по форме и размерам.
- Цикличность появления элементов.
- Эффект от применения антигистаминных средств.
- Исследования, проводимые на амбулаторном уровне:
- Общий анализ крови и мочи.
- Исследование кала на гельминты и простейшие.
- Установление Ig Е в сыворотке крови методом ИФА.
Дополнительные методы:
- Биохимия крови.
- Микроскопия соскоба кожи
- Изучение биологических материалов организма: фекалий, дуоденальное содержимое, мазки из носовой и ротовой полости.
- ЭФГДС.
- Бактериологический посев желчи.
- Аллерготесты в период ремиссии.
- Нахождение специфических иммуноглобулинов к паразитам методом ИФА.
Симптомы крапивницы
Симптомы крапивницы представлены мономорфной сыпью, элементом которой служит волдырь. Отличительная черта сыпи при крапивнице – это моментальное образование и скорое пропадание высыпаний за 24 часа.
У многих крапивница сопровождается ангиоотеком подкожной клетчатки, подслизистой оболочки ЖКТ, мочевых путей, гениталий, респираторного тракта. Отек вызывает чувство распирания и болезненности в местах наибольшего распространения. Полностью пропадает через 3 суток. Излюбленное расположение отеков – зоны со слабо развитой соединительной тканью: веки, губы, ушные раковины, кисти, стопы, гениталии.
Осложнения при крапивнице
Осложнения при крапивнице обусловлены диффузией ангионевротического отека в глубоколежащие слои дермы, подкожную клетчатку, слизистые дыхательных путей и пищеварительной системы.
Отек Квинке
Серьезную опасность представляют отек слизистых респираторного тракта. Быстро развивается дыхательная недостаточность: затрудненное дыхание, кашель, цианоз носогубного треугольника. Без оказания неотложной медицинской помощи это состояние может закончиться летальным исходом.
Причины крапивницы
Причины крапивницы – аллергической и неаллергической природы.
Аллергены:
- Продукты питания: орехи, морепродукты, цитрусовые, фрукты, яйца, мед и многое другое.
- Токсины растений.
- Яды насекомых.
- Глистные инвазии.
Неаллергические причины:
- Инфекционные болезни.
Физические факторы:
солнечное облучение,
охлаждение, нагревание,
механическое воздействие
Стресс.
Крапивница у детей
Крапивница у детей возникает неожиданно с появления мучительного зуда на коже, затем выступают на гиперемированном фоне плотные бескамерные волдыри. У малышей провокатором крапивницы является пищевая аллергия: непереносимость молока, яиц, рыбы, шоколада и других. У детей постарше вызвать крапивницу может перенесенная вирусная инфекция (герпес, цитомегаловирус, аденовирус),
Высыпания нередко сочетаются с ухудшением состояния ребенка: температура повышается до 38-39 градусов, открывается рвота и понос. Сыпь на теле присутствует 2-3 часа, затем пропадает без следов.
Крапивница у взрослых
Пик заболеваемости крапивницей у взрослых приходится на возрастной период с 30 до 50 лет. В более, чем в половине случаев причинный фактор, вызывающий патологию, остается невыясненным. Острые формы проходят быстро, но, если развивается хроническая форма, болезнь может продлиться до 10 и более лет.
Лекарственная крапивница
Доказано, что послужить активатором аллергической реакции может любое лекарственное средство. Но нередко способствуют инициации тучных клеток с выходом из них гистамина и других биологически активных реагентов:
- Антибиотики: пенициллины, аминогликозиды, цефалоспорины.
- Противовоспалительные препараты нестероидной группы: Индометацин, Аспирин.
- Антикоагулянты.
- Витамины.
Вакцины, сыворотки.
Контактная крапивница
Контактная крапивница, начальные признаки – зуд, гиперемия кожи, волдыри проявляются буквально через несколько минут после соприкосновения с причинными антигенами, по типу аллергической реакции немедленного типа. Причиной контактной крапивницы становятся разнообразные чужеродные вещества: шерсть животных, растения (кактус, крапива), косметические средства (шампуни, гели, кремы), медикаменты в виде мази и растворов, одежда из синтетических материалов, некоторые металлы (никель).
Холодовая крапивница
Холодовая крапивница появляется при действии низких температур на кожные покровы. Ее возникновение объясняют выработкой под влиянием холода особых белков – криоглобулинов, которые обладают свойствами антител. Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Солнечная крапивница
Солнечная крапивница – один из видов фотодерматозов. Появляется при влиянии на кожу ультрафиолетового облучения при нахождении на солнце или в солярии. Поражает больше всего женщин, имеющих патологию печени и обостренную фоточувствительность к ультрафиолету. Наблюдается обильное высыпание розоватых волдырей причудливой формы на открытых участках тела, что сочетается с мучительным зудом. Многочасовое нахождение на палящем солнце чревато появлением симптомов солнечного удара: головная боль, падение давления, обморок.
Острая крапивница
Острой крапивнице свойственно спонтанное возникновение сыпи на коже и слизистых оболочках. Причем главные элементы сыпи – волдыри различаются многообразием форм и размеров. Если они охватывают обширные площади тела, сливаются – это ведет к расстройству состояния здоровья: плохое самочувствие, боли в суставах, лихорадка. Данный тип крапивницы обычно сопутствует пищевой или медикаментозной аллергии, особенно при парентеральном вливании лекарств, сывороток, крови.
Хроническая крапивница
Хроническая крапивница как диагноз ставится, когда патологический процесс с характерной сыпью длится более 6 недель. Приступ начинается с интенсивного зуда разных участков кожного покрова. Зуд настолько сильный, что больные расчесывают кожу до крови, при инфицировании ранок формируются гнойники разной степени выраженности.
Хроническая рецидивирующая крапивница
Хроническая рецидивирующая крапивница устанавливается в сенсибилизированном организме, в котором продолжительное время присутствуют источники хронической инфекции: фарингит, тонзиллит, холецистит, аднексит и другие; функциональные или органические поражения ЖКТ и органов, участвующих в процессе пищеварения (печень, желчный пузырь, поджелудочная железа). Заболевание протекает циклически: рецидивы чередуются с периодами относительного благополучия – ремиссиями. При рецидивах присутствуют признаки интоксикация: головные боли, лихорадка, арталгии. При массивных отеках подслизистой оболочки ЖКТ – тошнота, рвота, диарея. Постоянный зуд ведет к бессоннице, повышенной утомляемости, раздражительности.
Лечение крапивницы
Лечение крапивницы – комплексное и включает нелекарственные методы (диета, образ жизни) и медикаментозные.
Немедикаментозная терапия:
- По возможности устранить причинный фактор, вызывающий крапивницу.
Нормализация образа жизни пациента: исключить перегревание, переохлаждение, физическое перенапряжение.
Избегание стрессов.
Сбалансированное питание с исключением возможных аллергенов (морепродукты, яйца, мед и другие).
Прием медикаментов исключительно с разрешения врача.
Антигистаминные препараты – основа базисной терапии при хронических формах крапивницы.
При тенденции к затяжному течению процесса и неэффективности лечения применяют системные глюкокортикоиды.
Препараты от крапивницы
Препараты – стабилизаторы тучных клеток:
Кетотифен
.
Народные средства от крапивницы
Народные средства от крапивницы опасно использовать в период обострения болезни. Патогенез крапивницы обусловлен аллергическими реакциями, некоторые из которых отличаются молниеносным течением, например анафилактический шок. Все растения, рекомендованные народными целителями для приготовления отваров и настоев, – это потенциальные аллергены, которые вместо облегчения вызовут осложнения и переход острой патологии в хроническую.
Как снять зуд от крапивницы
Для снятия зуда от крапивницы используют местные средства в виде мазей или растворов, которые на некоторое время снимают выраженность симптома.
Препараты с охлаждающим действием: 1% ментол, 0,5-1% раствор лимонной кислоты.
- Мази, содержащие в составе антигистаминные средства: Фенистил гель, Элидел.
В тяжелых случаях назначают мази с глюкокортикоидами, которые оказывают быстрое действие:
Фторокорт, Элоком
.
Вопрос-ответ
Можно ли мыться при крапивнице
Заболевание не является противопоказанием для мытья тела, однако существуют некоторые ограничения: Мыться лучше под душем теплой водой, не допуская резких перепадов температуры воды. Принятие ванны нежелательно, так как длительное воздействие воды на кожу приводит к размягчению верхнего рогового слоя кожи и усилению отека. Нельзя применять при мытье синтетические жесткие мочалки, шампуни, гели. Разрешено использовать гипоаллергенные моющие средства или детское мыло без отдушек.
Можно ли пить при крапивнице
Любой вид алкоголя при явных признаках крапивницы строго противопоказан, так как может вызвать такое грозное осложнение, как отек Квинке.
Можно ли купаться при крапивнице
Купание в бассейне и открытых водоемах не разрешается при обострениях крапивницы. В бассейн добавляют различные реагенты для очищения воды, которые вызовут усиление симптомов.
Можно ли супрастин при крапивнице
Супрастин назначают при крапивнице, так как он относится к антигистаминным препаратам 1 поколения. Из-за побочных эффектов он противопоказан при беременности и кормящим женщинам. Кроме того, он оказывает тормозящее действие на ЦНС (нарушение координации движений, сонливость), поэтому с осторожностью применяется у людей, которым необходима быстрая реакция: вождение автомобиля, работа на производстве.
Можно ли хурму при крапивнице
Нет, нельзя. Хурма относится к продуктам с высокой степенью аллергенности, и сама может спровоцировать аллергическую реакцию.
Можно ли в баню при крапивнице
Резкие перепады температур отрицательно влияют на пораженную при крапивнице кожу. Поэтому посещение бань и саун при данном заболевании не рекомендовано.
Можно ли тыкву при крапивнице
Тыква не обладает выраженной аллергенностью, но учитывая, что при крапивнице отмечается повышенная чувствительность ко многим пищевым компонентам, в период обострения нежелательно использовать этот овощ в питании больного.
Итоги
Крапивница – одна из самых сложных задач современной практической медицины. Заболевание крайне негативно влияет на качество жизни людей: значительный кожный зуд, косметические дефекты снижают социальную активность человека, приводят к расстройствам в психоэмоциональной сфере. Апатия, депрессия, снижение работоспособности – спутники этого заболевания. Лечение хронических форм не всегда является эффективным, поэтому ученые всего мира продолжают поиск лекарств, способных решить эту проблему.
Источник
