Ставят ли капельницу при пневмонии

Для достижения быстрой положительной динамики после госпитализации пациента используют такой способ введения лекарств, как капельное внутривенное вливание (капельницы).
Лекарственные препараты мгновенно поступают в кровь и начинают сразу действовать, избегая попадания в желудочно-кишечный тракт.
Преимущества
Внутривенные капельные инфузии быстро снимают синдром интоксикации при пневмонии. При этом очень легко контролируется дозировка препаратов, поступающих в организм таким путем. При внезапном возникновении нежелательных результатов можно мгновенно отменить введение лекарства. Большинство препаратов тяжело всасываются в кишечник и способны вызвать неприятные, раздражающие действия. Для таких случаев есть надежное подспорье – капельное введение лекарств.
Противопоказания
Внутривенные капельные инфузий нельзя практиковать на дому. Их проводят только в специализированных лечебных учреждениях под строгим наблюдением врача!

Внутривенные капельные вливания противопоказаны если:
- пациент не прошел тщательного обследования в лечебном учреждении,
- возникают аллергические реакции на препарат,
- повышаются показатели артериального давления,
- у пациента сердечная недостаточность, и на фоне этого начался отек легких,
- острая почечная недостаточность, отсутствие мочи,
- очевидны поражения кожи и жировой клетчатки.
Порядок проведения
Вливание (инфузию), как правило, проводит медицинский персонал в стационаре. Перед проведением капельного внутривенного вливания лекарственного средства необходимо сверить назначение врача, удостовериться в том, что пациент проинформирован о предстоящей процедуре и не имеет возражений на ее проведение.
Важно! Необходимо убедиться в отсутствии индивидуальной непереносимости препаратов, особенно это касается антибиотиков. Если таковая имеется, то у пациента может возникнуть анафилактический шок, который представляет угрозу для жизни.
Сама процедура проводится в положении лежа, на пустой мочевой пузырь. Если пациенту необходимо проделать разовую постановку капельницы, то в вену вводится стерильная игла, присоединенная к системе для внутривенного вливания. В случаях, требующих постоянного вливания лекарственных средств, рекомендуется постановка постоянного катетера.
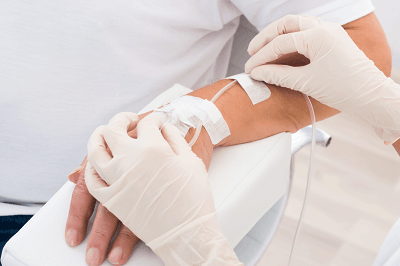 При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
Поступление лекарств в кровеносное русло должно быть медленным, со скоростью 40-60 капель в минуту. После завершения введения необходимого количества лекарственных препаратов система снимается.
Медицинская сестра обязана убедиться в отсутствии наличия кровотечения в месте пункции вены.
Спешить резко вставать после окончания медицинской манипуляции не следует. Организм получил нагрузку, реакция может возникнуть как на лекарство, так и на объем жидкости, вводимой в кровь. Давление может как повыситься, так и понизиться, вследствие чего возникают головокружение и тошнота.
Во избежание неблагоприятных последствий, после завершения процедуры будет лучше, если больной полежит хотя бы 30-60 минут или даже уснет. Почувствовав, что организм вновь пришел в нормальное состояние, пациенту разрешается потихоньку встать, если есть в этом необходимость.
Лекарства, вводимые при воспалении легких
Воспаление легочной ткани возникает в основном из-за воздействия специфических микроорганизмов. Правильный способ борьбы с возбудителем – введение антибиотиков. Для лечения пневмонии у взрослых ставят макролиды (азитромицин, кларитромицин, мидекамицин, спирамицин) и антибиотики фторхинолонового ряда (моксифлоксацин, левофлоксацин, ципрофлоксацин). При лечении используют также группы цефалоспоринов (цефозолин, цефотаксим, цефтриаксон, цефтозидин) и пенициллины (аугментин).
 Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для улучшения реологических свойств крови вводят раствор Рингера. Чтобы усилить метаболические процессы ко всем перечисленным препаратам добавляют витамины группы В, С.
Капельное введение лекарств при пневмонии – это срочная мера, которая часто необходима в острый период заболевания. Также без капельниц не обойтись, если больной находится без сознания. Когда состояние пациента улучшается, то препараты назначаются в форме инъекций или таблеток.
Внимание! Лечение может подобрать индивидуально, с учетом особенностей организма, патологий, только лечащий врач.
Заключение
Внутривенное капельное вливание должно быть сделано на профессиональном уровне. Ошибки и неточности в проведении такого достаточно серьезного метода лечения пневмонии недопустимы. Следуйте рекомендациям только опытных и квалифицированных специалистов, тогда введенные лекарственные препараты смогут принести положительный результат.
Загрузка…
Источник
Не следует удивляться, если при лечении такого грозного заболевания, как пневмония, человеку будет достаточно приема таблеток. Но не всегда с воспалением легких можно справиться дома. Если состояние больного ухудшается, то не исключена госпитализация. В условиях стационара пациенту будут оказывать интенсивную медицинскую помощь.
Для чего ставят капельницы
В список процедур и манипуляций при лечении пневмонии входят внутривенные инъекции и капельницы. Введение лекарств капельным или струйным методом позволяет немедленно доставить лекарственные препараты в кровь, минуя желудочно-кишечный тракт. Таким же образом вводят жидкости для:
- очистки организма от токсинов;
- восполнения объема циркулирующей крови;
- нормализации кислотно-щелочного баланса;
- восстановления водно-электролитного равновесия;
- доставки питательных растворов.
Капельный метод может применяться даже у больных, которые находятся в бессознательном состоянии. Кроме того, он обеспечивает быструю доставку лекарственного средства в кровоток, минуя желудочно-кишечный тракт.
Кому показаны внутривенные инъекции
Согласно Национальным рекомендациям по ведению взрослых пациентов с внебольничной пневмонией капельницы ставят тяжелым больным. В мировой практике степень тяжести определяется по шкале CURB65 в сочетании с клинической оценкой. Основные критерии для принятия решения о состоянии пациента указаны в таблице 1.
Решение о назначении вида и формы терапии принимает пульмонолог после постановки диагноза. Основанием для выводов становятся данные рентгенографии. В исключительных случаях, если жизнь пациента находится под угрозой, выбор лекарств проходит исходя из предполагаемого клинического диагноза.
Рентгенография грудной клетки должна быть проведена немедленно – после доставки больного в приемный покой. Первые инъекции ему делают не позже 4 часов с момента поступления в стационар. При воспалении легких выбор антибиотиков в начале терапии проводится эмпирическим путем. Кроме антибактериальных препаратов могут быть назначены детоксиканты и другие лекарства. Решение о парентеральном (внутривенном) введении лекарств пересматривается ежедневно. Если отмечается улучшение состояния больного, то переходят на пероральный прием.
Какие антибиотики вливают инфузионно
В первую очередь тяжелобольным пневмонией прямо в вену капают антибиотики. Дозы таких лекарств значительно больше, чем у пациентов с легкой и средней степенью тяжести воспаления легких. Там, где для одних достаточно внутривенной инъекции, для других потребуется капельное введение.
В Рекомендациях для внебольничного воспаления легких предпочтительными названы комбинации антибиотика широкого спектра действия, устойчивого к действию β-лактамаз с макролидом (амоксициллин/клавуланат с кларитромицином). В качестве альтернативных препаратов назначают цефалоспорин второго («Цефуроксим») или третьего («Цефотаксим» или «Цефтриаксон») поколения (таблица 2). Необходимо напомнить, что при непереносимости антибиотиков из группы пенициллинов цефалоспорины назначать нельзя в связи с возможностью развития перекрестной реакции.
Лечение пневмоний, вызванных золотистым стафилококком, грамотрицательными палочками или легионеллами проводят 7-10 дней, но этот срок может быть продлен до 21 дня. Подробные схемы лечения приведены в таблице 3.
Дезинтоксикация и восстановление кислотно-щелочного баланса
Тяжелые формы пневмонии вызывают интоксикацию организма. Накопление в крови ядовитых продуктов жизнедеятельности паразитов приводит к:
- головной боли;
- повышению температуры;
- спутанности сознания;
- апатии;
- отсутствию аппетита;
- падению артериального давления и пр.
Самым эффективным методом выведения токсинов из крови с последующим восстановлением нормальных функций органов является инфузионная дезинтоксикация. Капельным методом в вену вводят:
- гипериммунную плазму (10-20 мл/кг массы тела);
- гемодез и реополиглюкин (10-20 мл/кг);
- альбумин 5-20 % (10 мл/кг);
- протеин (10-20 мл/кг);
- растворы аминокислот (альвезин, нефрамин и др.);
- изотонический раствор хлорида натрия;
- раствор Рингера-Локка;
- лактосол;
- ацесоль и др.;
- 5-10-процентный раствор глюкозы;
- глюкозо-калиево-новокаиновую смесь.
Патологические изменения в дыхании могут вызвать сдвиг кислотно-щелочного баланса крови. Если показатель рН отклонится на 0,1 в кислую или щелочную сторону, то способность организма к саморегуляции нарушится.
Больные легкие не позволяют крови полноценно очищаться от кислых эквивалентов, но отрицательный эффект сказывается не сразу, а накапливается. В результате развивается ацидоз. Состояние негативно влияет на работу сердца, повышает риск аритмии. Для предотвращения его развития пациентам в отделении пульмонологии капают буферные растворы (бикарбонат натрия, трометамол).
Парентеральное питание
При воспалении легких тяжелым больным капают не только антибиотики, но и другие необходимые лекарства в зависимости от их состояния. Для поддержки жизнедеятельности пациентам вводят следующие питательные растворы:
- моносахариды;
- аминокислоты;
- жировые эмульсии;
- электролиты;
- витамины.
Такой вид питания называют парентеральным. При гиповолемии, например, капают жидкости, схожие по составу с кровью (кристаллоиды).
Существует несколько концепций внутривенного питания. Первую, американскую, разработал в 1966 году S. Dudrick. По ее правилам растворы углеводов и электролитов вводят раздельно. В Европе в 1957 году была принята концепция, предложенная A. Wretlind. Здесь питательные вещества смешивают в одном контейнере непосредственно перед введением. Третий путь – введение пластических и энергетических жидкостей параллельно, через V-образный переходник.
Фармацевтическая промышленность выпускает готовые смеси жировых эмульсий и аминокислот, солевых растворов и других нутриентов. Капельницы ставят на период до 24 часов. Жидкость поступает в кровь со скоростью 30-40 капель в минуту. Зачастую для удобства замены систем используют катетер.
Источник

Редактор
Неля Савчук
Врач высшей категории
Для достижения быстрой положительной динамики после госпитализации пациента используют такой способ введения лекарств, как капельное внутривенное вливание (капельницы).
Лекарственные препараты мгновенно поступают в кровь и начинают сразу действовать, избегая попадания в желудочно-кишечный тракт.
Преимущества
Внутривенные капельные инфузии быстро снимают синдром интоксикации при пневмонии. При этом очень легко контролируется дозировка препаратов, поступающих в организм таким путем. При внезапном возникновении нежелательных результатов можно мгновенно отменить введение лекарства. Большинство препаратов тяжело всасываются в кишечник и способны вызвать неприятные, раздражающие действия. Для таких случаев есть надежное подспорье – капельное введение лекарств.
Противопоказания
Внутривенные капельные инфузий нельзя практиковать на дому. Их проводят только в специализированных лечебных учреждениях под строгим наблюдением врача!

Внутривенные капельные вливания противопоказаны если:
- пациент не прошел тщательного обследования в лечебном учреждении;
- возникают аллергические реакции на препарат;
- повышаются показатели артериального давления;
- у пациента сердечная недостаточность, и на фоне этого начался отек легких;
- острая почечная недостаточность, отсутствие мочи;
- очевидны поражения кожи и жировой клетчатки.
Порядок проведения
Вливание (инфузию), как правило, проводит медицинский персонал в стационаре. Перед проведением капельного внутривенного вливания лекарственного средства необходимо сверить назначение врача, удостовериться в том, что пациент проинформирован о предстоящей процедуре и не имеет возражений на ее проведение.
Необходимо убедиться в отсутствии индивидуальной непереносимости препаратов, особенно это касается антибиотиков. Если таковая имеется, то у пациента может возникнуть анафилактический шок, который представляет угрозу для жизни.
Сама процедура проводится в положении лежа, на пустой мочевой пузырь. Если пациенту необходимо проделать разовую постановку капельницы, то в вену вводится стерильная игла, присоединенная к системе для внутривенного вливания. В случаях, требующих постоянного вливания лекарственных средств, рекомендуется постановка постоянного катетера.
 При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
Поступление лекарств в кровеносное русло должно быть медленным, со скоростью 40-60 капель в минуту. После завершения введения необходимого количества лекарственных препаратов система снимается.
Медицинская сестра обязана убедиться в отсутствии наличия кровотечения в месте пункции вены.
Спешить резко вставать после окончания медицинской манипуляции не следует. Организм получил нагрузку, реакция может возникнуть как на лекарство, так и на объем жидкости, вводимой в кровь. Давление может как повыситься, так и понизиться, вследствие чего возникают головокружение и тошнота.
Во избежание неблагоприятных последствий, после завершения процедуры будет лучше, если больной полежит хотя бы 30-60 минут или даже уснет. Почувствовав, что организм вновь пришел в нормальное состояние, пациенту разрешается потихоньку встать, если есть в этом необходимость.
Лекарства, вводимые при воспалении легких
Воспаление легочной ткани возникает в основном из-за воздействия специфических микроорганизмов. Правильный способ борьбы с возбудителем – введение антибиотиков. Для лечения пневмонии у взрослых ставят макролиды (азитромицин, кларитромицин, мидекамицин, спирамицин) и антибиотики фторхинолонового ряда (моксифлоксацин, левофлоксацин, ципрофлоксацин). При лечении используют также группы цефалоспоринов (цефозолин, цефотаксим, цефтриаксон, цефтозидин) и пенициллины (аугментин).
 Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для улучшения реологических свойств крови вводят раствор Рингера. Чтобы усилить метаболические процессы ко всем перечисленным препаратам добавляют витамины группы В, С.
Капельное введение лекарств при пневмонии – это срочная мера, которая часто необходима в острый период заболевания. Также без капельниц не обойтись, если больной находится без сознания. Когда состояние пациента улучшается, то препараты назначаются в форме инъекций или таблеток.
Внимание! Лечение может подобрать индивидуально, с учетом особенностей организма, патологий, только лечащий врач.
Справочные материалы (скачать)
Для скачивания нажмите мышкой на нужный документ:
Заключение

Пульмонолог, врач высшей категории
Задать вопрос
Внутривенное капельное вливание должно быть сделано на профессиональном уровне. Ошибки и неточности в проведении такого достаточно серьезного метода лечения пневмонии недопустимы. Следуйте рекомендациям только опытных и квалифицированных специалистов, тогда введенные лекарственные препараты смогут принести положительный результат.
Источник
6097 просмотров
2 мая 2020
Здравствуйте, с 27 на 28 в ночь у мужа поднялась температура 38. Потом сутки была 37-37,5. по результату КТ от 29/04 у мужа диагностировали пневмонию. Назначили бронхомунал и уколы цефтриаксон 2 раза в день. Третий день сегодня колит уколы, и третий день держится температура 38. Сбивал однократно парацетамолом до 37,8. Терпит. Из жалоб это боль между лопатками . Слабость. Боль в глазах. Кашля нет. Лечиться дома. Взяли мазок на ковид, результата нет. Анализы крови в норме. Сегодня назначили пить ещё и левофлоксацин 2 раза в день.
Вопрос : на какой день после начала приема аб должно настать улучшения? Как понять , что антибиотик пошёл ?Сколько дней может быть температура ?
Норма ли это , что при пневмонии нет кашля ?
Почему в анализах крови не отражается воспаление !? Норма ли это ?
Эффективены ли данный антибиотик ?
Можно ли лечиться дома или показана госпитализация ?
Как следить за динамикой ?
Уважаемые посетители сайта СпросиВрача! Если Вас беспокоят проблемы с легкими или есть дискомфорт в области дыхательных путей – рекомендуем ознакомиться, что лечит врач пульмонолог и получить консультацию врача в режиме онлайн – анонимно, бесплатно и без регистрации.

Педиатр
Здравствуйте лучше госпитализироваться
И подключить Циклоферон

Фтизиатр
Анастасия, по клинике и результатам анализов больше данных за смешанную пневмонию. Левофлоксацин в данном случае малоэффективен лучше макролиды или антибиотики цефалоспорины плюс (обязательно) противовирусные, лучше фероны ( Циклоферон, Виферон и др). И конечно стационарное лечение. Если будет затрудненное дыхание, нарастающая одышка, сразу вызывайте скорую.
Анастасия, 2 мая
Клиент
Елена, цефтриаксон относится к цефалоспоринам? Его кроят третий день, плюс сегодня сказали подключить левофлоксацин

Фтизиатр
Анастасия, Цефтриаксон – цефалоспорины и он хорошо сочетается с левофлоксацином , поэтому вам его и назначили. Действие препаратов начнется не сразу, но завтра уже будет намного легче.
Анастасия, 2 мая
Клиент
Елена, а подскажите пожалуйста ещё, это норма, что нет кашля ? Должен ли он появится для отхождения мокроты?

Фтизиатр
Анастасия, отсутствие кашля, особенно при сочетанной инфекции не является обязательным симптомом. Если мокрота ощущается, вашей маме назначат ингаляции, препараты для разжижения и выведения мокроты.

Педиатр, Эндокринолог
Здравствуйте. Обычно смотрят в течение 3 суток, чтобы понять, подошел антибиотик или нет и оценить эффект. Кровь может не давать явных изменений при вирусной пневмонии или вирусно-бактериальной. С учетом неэффективности инъекционной формы антибиотика рекомендована госпитализация
Терапевт
Здравствуйте. об эффективности антибиотика судят по снижению температуры тела на 3й день. если этого не произошло, и температура так же держится – значит антибиотик не эффективен. нужно его заменить либо добавить еще один. При пневмонии кашля может не быть, это не является каким то прогностическим признаком. Если пневмония вызвана вирусом, то в крови изменений может и не быть, вот если присоединится бактериальная инфекция, тогда появится и лейкоцитоз и изменятся другие показатели. Я согласна с тем, что добавили к лечению еще левофлоксацин. это тоже эффективный антибиотик, и используется для лечения пневмонии. Лечиться дома или нет – зависит от тяжести состояния. если легкая степень, то возможно лечение на дому, но при условии обязательного врачебного контроля и оценки степени тяжести. Важно следить за температурой, частотой дыхательных движений, сатурацией (насыщение крови кислородом). при появлении одышки – лучше не медлить, а вызвать врача

Педиатр, Пульмонолог
Здравствуйте. На 2-3 сутки должно быть улучшение, если антибиотик пошёл при бактериальной инфекции. Понять это можно снижением на градус лихорадки и по увеличению промежутком между подьемами температуры. Температура должна нормализоваться на 3й день. При пневмонии может не быть кашля, так как кашлевые рецепторы находятся в бронхах и плевре. Если воспаление не выходит за пределы интерстиция лёгких, кашля может не быть. Нормальные анализы при пневмонии говорят о вирусной природе воспаления, либо задержке реакции крови на воспаление. Судя по лихорадке до 38 данеый антибиотик не эффективен, но если взять в расчёт наличие вирусной инфекции(об этом говорит моноцитоз) , то от него ждать этого и не приходится, так как на вирус антибиотик не действует, и антибиотик здесь идёт для подстраховки, чтобы не присоединилась бактериальная инфекция. Учитывая, что воспаление затронуло только 1 сегмент (S4), можно лечиться дома. Нельзя исключать пневмонию на фоне гриппа, поэтому рекомендую Вам добавить Тамифлю по 1 капсуле (75мг) 2 раза в день внутрь (если это так, эффект будет сразу, в течение суток температура снизится до 37).Цефтриаксон тем и хорош, что его можно колоть 1 раз в сутки, так что не вижу смысла делить на 2 приёма. Делайте 2 г за 1 раз, он действует 24 часа. Имеет смысл его продолжить, добавить к нему можно Азитромицин по 500 мг 1 раз в день внутрь в течение 5 дней и Тамифлю. Ещё раз повторю, что у меня сложилось впечатление, что температура не потому что антибиотик не работает, а потому, что дирижёр воспаления в данном случае вирус (подозреваю грипп). Поэтому закидывать сильными антибиотиками организм не вижу смысла.

Педиатр, Пульмонолог
Следить за динамикой так : высота температуры (растёт – плохо, снижается-хорошо), промежутки между подьемами температуры (растут- хорошо, уменьшаются – плохо), самочувствие, аппетит, частота дыхательных движений в минуту(растёт без температуры – плохо, норма 16-20),появление одышки, чувства нехватки воздуха – прямое показание к госпитализации.
Анастасия, 2 мая
Клиент
Екатерина, спасибо за ответ. А подскажите пожалуйста матовое стекло в легких на сколько опасно !?

Педиатр, Пульмонолог
Это внешний вид воспаленного участка лёгкого при вирусной пневмонии, его так назвали, так как есть сходство внешне-участок слегка затемнен и размыт. При бактериальной или деструктивной пневмонии выглядеть все будет интенсивнее, плотнее. Поэтому это просто термин, определяющий характер воспаления, на основании этого предположительно делают вывод о вирусной природе заболевания.
Анастасия, 4 мая
Клиент
Екатерина, подскажите пожалуйста ещё , на результате кт ещё Сейчас прочитал про перфисуральный узелок 5*4 мм. Что это такое? И на сколько опасно?

Педиатр, Пульмонолог
Здравствуйте. Это лимфоузел лёгкого. Ничего страшного.

Педиатр, Терапевт
Здравствуйте. Рекомендую добавить азитромицин – хорошо накапливаются в легочной ткани, достаточный спектр активности
С уважением. Здоровья и удачи.

Пульмонолог
Анастасия,добрый день! При любой Пневмонии показана госпитализация ,тем более ,если держится температура. Ваш супруг должен находится под наблюдением врачей. Для того,чтобы понять работает или нет Антибиотик нужно 2 полных суток, температура должна снизится на градус. Анализ крови у супруга не совсем спокоен – Моноцитоз,увеличение числа Моноцитов в процентах,что говорит о вирусной инфекции. Необходима госпитализация и обследования на ковид. С уважением,Ольга
Анастасия, 3 мая
Клиент
Ольга, спасибо за ответ. Положили сегодня в больницу . Температура продолжает расти. Ещё раз сделали кт и взяли анализы.
Оцените, насколько были полезны ответы врачей
Проголосовало 10 человек,
средняя оценка 4.6
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
