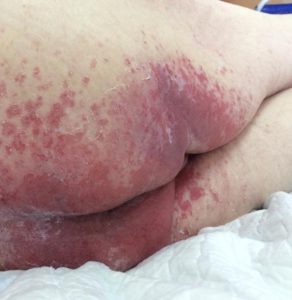
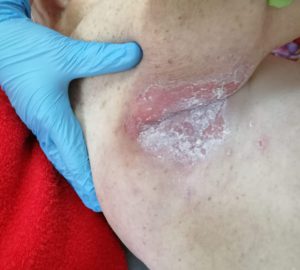
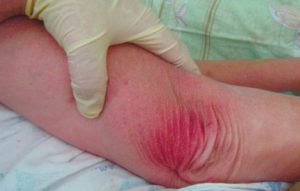
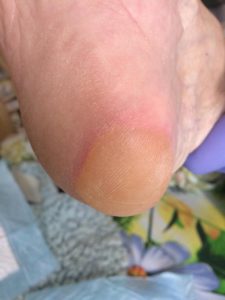
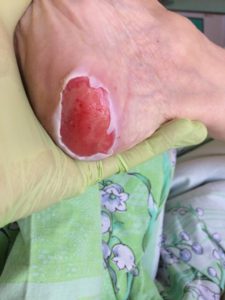
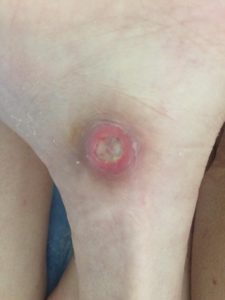
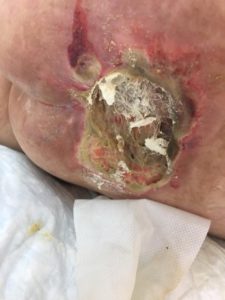
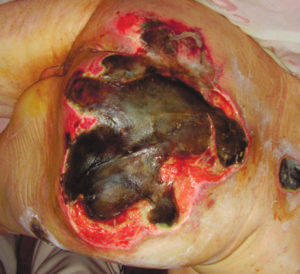
Стадии пролежней на ягодицах фото
На чтение 6 мин. Просмотров 8.7k.
Пролежни — распространенная проблема, связанная с омертвлением тканей, в результате длительного сдавливания определенных частей тела. Возникают они у людей, которые в связи с болезнью ограничены в движении.
При неправильном уходе пролежни могут глубоко поражать мягкие ткани, что приводит к образованию глубоких ран. Наиболее часто такая проблема возникает у пожилых людей, так как кровообращение в таком возрасте ухудшается, поэтому тканям сложнее восстанавливаться.
Причины возникновения пролежней
Главным фактором является давление твердой поверхности на выпирающие участки тела. Чаще всего поражаются такие области:
- крестец;
- грудной отдел;
- лопатки;
- затылок.
Уязвимость этих зон связана с тем, что там имеется слабая прослойка мышц и жировой ткани между костью и кожей.
Отметим! При положении на боку, основная часть массы давит на область бедренной и подвздошной кости. Частое положение на животе опасно для грудной области. Сидячие пациенты подвержены образованию пролежней в области седалищных бугров, крестца, стоп, пяток, лопаток и пальцев.
Ещё одной причиной появления пролежней является трение и скольжение. Оно возникает при взаимодействии кожи с простыней, когда больной меняет положение сам, либо его переворачивают, либо пересаживают.
Основную группу риска возникновения недуга включают люди, ограниченность движения которых связана с:
- операциями;
- заболевания и травмы, требующие постельного режима, либо нахождение в инвалидном кресте;
- параличи;
- кома.
К другим факторам относят:
- нарушение чувствительности, связанное с неврологическими заболеваниями. При этом пациент не чувствует дискомфорта и сдавливания мягких тканей;
- пожилой возраст. Чем старше человек, тем тоньше становится кожа, теряем эластичность и способность к быстрому заживлению;
- плохое питание и недостаточное употребление жидкости;
- мышечная атрофия и низкий вес. Жировая ткань вместе с мышцами создает прослойку, которая в норме защищает костные выступы и кожу;
- повышенная влажность на коже, либо её сухость;
- недержание мочи или кала. У пациентов с такой проблемой, кожа часто пребывает в мокром состоянии, отсюда возникает среда для размножения бактерий;
- мышечные спазмы. Они приводят к непроизвольным движениям, кожа страдает от трения о постель или одежду;
- вредные привычки. Курение приводит к сужению кровеносных сосудов, отсюда появляется нехватка кислорода.
Все это приводит к замедленным процессам заживления ран.
Стадии и фото пролежней у лежачих больных
Выделяют четыре стадии развития пролежней.
1 стадия — начальная
Образуется в результате нарушения кровообращения в коже. Существенных внешних признаков нет, так как гибель клеток ещё не происходит.
Сначала пораженный участок бледнеет, затем появляется краснота, которая перерастает в отек голубоватого или синеватого оттенка.
2 стадия
Характеризуется образованием первых признаков гибели клеток. Процесс проходит на поверхности кожи, без затрагивания мышечной ткани.
На этой стадии возможно появление пузырьков с жидкостью и шелушение.
3 стадия
Развитие некроза опускается до глубины дермы и задевает подкожную жировую клетчатку.
На участках истонченной кожи продолжают образовываться более глубокие пузырьки. При неправильном лечении возможно попадание инфекции и формирование гнойных очагов.
4 стадия
Самая тяжелая и запущенная стадия. Поражаются все слои ткани, вплоть до костей. На этой стадии пролежень выглядит как глубокая рана, сквозь которую можно увидеть сухожилия и костную ткань.
В случае попадания инфекции могут поражаться кости и суставы.
Осложнения пролежней
Неправильный уход и несвоевременное лечение пролежней у больных может приводить к серьезным последствиям.
Таким как:
- нарушение кровообращения;
- образование гангрены;
- сепсис;
- раковые заболевания;
Отметим! Конечно, такие случаи встречаются крайне редко. Но необходимо помнить, что риск все же есть, поэтому следует прикладывать максимальные усилия, дабы перебороть пролежни на ранних стадиях развития.
Лечение пролежней
Лечение назначается в зависимости от степени поражения тела. Обработку пролежней 1 и 2 стадий возможно производить дома. Более сложные случаи с глубокими и гнойными поражениями требуют оперативного вмешательства.
На 1 стадии пролежней необходимо:
- каждые пару часов проводить очищение камфорным спиртом;
- обрабатывать несколько раз в день кожу маслом облепихи;
- поддерживать больное место в чистоте и сухосте
Важно не массажировать больные места, даже при обработке не рекомендуется применять какую-либо силу. Кожа в таких местах очень тонкая и её легко травмировать, что может привести к инфекциям.
2 стадия. На этой стадии одни лишь спирт и масло не помогут. Необходимо добавлять специальные лекарственные препараты.
Рекомендации:
- несколько раз в день обрабатывать рану хлоргексидином, он оказывает антисептическое действие;
- после обработки сразу же наносить специальную мазь;
- накладывать на больные места гидрогелевые повязки;
- использовать специальные аппликации, которые способствуют быстрому заживлению ран. Гидрогелевые повязки и аппликации являются дорогостоящими продуктами, но их применение значительно ускоряет процесс выздоровления.
3 и 4 стадия. На этих стадиях, как правило, появляются значительные раны, которые требуют хирургического вмешательства.
Таким образом проводится:
- очищение раны и участка тела;
- наложение повязок с заживляющим эффектом;
- при наличии в ране большого количества гноя, используют особый вид повязок, типа Биатен. После того, как рана подсушилась, на неё можно наносить специальные лекарственные препараты.
Лечение в домашних условиях
Следует помнить, что лечить пролежни дома необходимо с особой осторожностью. На 1 и 2 стадии допускается обработка ран при помощи каланхоэ. Лист разрезается и привязывается к ране. Сок этого растения выводит из раны вредные жидкости, подсушивает её и ускоряет процесс заживления. Также хорошим помощником станет сок столетника. Компрессы из него прикладывают к пролежням на 20-25 минут.
Примечание! качестве профилактики применяют и картофельный крахмал. Он убирает излишки влаги с поверхности. Специалисты рекомендуют обрабатывать пораженные участки облепиховым маслом, так как среди всех перечисленных препаратов оно обладает лучшим эффектом.
В
Меры профилактики
При уходе за лежачими больными, проверка состояния кожи является обязательной процедурой.
Особое внимание следует уделять местам, которые подвержены образованию пролежней:
- для предотвращения образования ран, необходимо каждые 2-3 часа менять положение больного, при этом важно проводить это с особой осторожностью, дабы избегать лишнего трения и растяжения кожи;
- постельное белье и одежду выбирать из натуральных тканей, желательно чтобы на ней не было пуговиц и других элементов, способных создать риск повреждения кожи;
- поддерживание в комнате с больным оптимальной температуры. Она должна быть не низкая, и не высокая;
- постель должна быть чистой и сухой. Если необходимо, использовать пеленки, либо памперсы.
Важно помнить: что предотвратить болезнь легче, чем потом бороться с её осложнениями. Поэтому, при уходе за лежачими больными необходимо обращать внимание на создание комфортных условий для их жизни, соблюдать правила гигиены, дабы потом не страдать от осложнений.
Источник
Автор nogoved На чтение 7 мин. Просмотров 678 Опубликовано 20.01.2015 Обновлено 19.11.2019
Пролежни на ягодицах являются результатом длительного сдавливания или нахождения больного в одной и той же позе. Представляющие собой повреждение кожных покровов они образуются вследствие нарушения циркуляции крови в мягких тканях. В некоторых случаях происходит омертвление не только отдельных участков кожи, но и костной ткани, расположенной в этой зоне.
Формирование пролежней
Образование язвенных ран и некрозных процессов мягких тканей, на выступающих частях тела чаще всего появляются при взаимодействии с жесткой поверхностью. Подобное явление можно наблюдать у пожилых людей или пациентов, не имеющих возможности полноценно двигаться.
Риск развития пролежней на ягодицах резко возрастает в пожилом возрасте, так как происходит уменьшение слоя подкожного жира, что влечет за собой ухудшение капиллярного кровообращения.
По этой причине ткани сдавливаются костными выступами и на начальном этапе заболевания можно видеть небольшое покраснение на пораженном участке. По мере увеличения давления нарушается целостность кожного покрова, и таким образом, формируются язвы.
Почему возникают пролежни
Причины, по которым возникают пролежни в области ягодиц, могут быть следующими:
- сдавливание отдельного участка длительное время. Если мягкие ткани оказываются долгое время зажатыми между костью и твердой поверхностью (кроватью, креслом) происходит заметное ухудшение кровообращения. Питание клеток ухудшается, снижается доставка кислорода, что и становится главной причиной их гибели;
- частое трение и сдвиг. При изменении положения больного может происходить трение кожи о постель либо другие поверхности. Особенно легко повреждается кожа у лежачих больных в пожилом возрасте, так как чаще всего она у них очень сухая и недостаточно эластичная. Вследствие низкой регенерации клеток заживление поврежденных участков происходит медленно, что и является одной из причин формирования пролежней на ягодицах;
- повышенная влажность. Повреждения на ягодицах часто возникают при недержании мочи или при повышенном потоотделении. Именно из-за подобных явлений увеличивается трение кожи с твердой поверхностью, приводящие к появлению пролежней.
Факторы риска
Стоит отметить, что пролежни могут возникать не только у лежачих больных. К группе риска можно отнести лиц, имеющих:
- заболевания, сопровождающиеся потерей чувствительности (повреждения в спинном мозге, инсульт и пр.);
- снижение веса, которое обычно возникает при атрофии мышечной ткани;
- неправильно подобранное питание. Поступление в организм в недостаточном количестве белков, жиров, жидкости, минералов и витаминов приводит к ухудшению состояния кожных покровов;
- нарушение кровообращения, которое обычно возникает вследствие развития сахарного диабета либо болезней сосудов повышает риск образования пролежней.
Классификация пролежней
Повреждения кожных покровов, вызванных длительным нахождением в одном положении, специалистами принято классифицировать на 4 стадии. Подобное разделение помогает определить необходимое лечение и предотвратить некроз костной ткани.
Стадия первая
На начальной стадии образования пролежней наблюдаются следующие симптомы:
- повреждение кожи отсутствует;
- наблюдается покраснение поврежденного участка. Также он может быть пепельного, синеватого или пурпурного цвета. При небольшом нажатии кожные покровы цвет не изменяют, что не присуще для здоровой кожи, которая обычно становится бледной.
- при тактильном контакте место образования пролежня может быть твердым либо мягким. Также на этом участке может ощущаться сильный жар или чувствоваться некоторое понижение температуры в сравнении с неповрежденной кожей.
Лечение на данном этапе особых трудностей не вызывает. Обычно назначаются антибактериальные средства для удаления патогенной флоры на поврежденном участке. Эффективными считаются препараты, содержащие ионы серебра (хлоргексидин, Аргокрем, мази Солкосерил и Ирукосол). Можно использовать препараты, способствующие улучшению микроциркуляции и снимающие воспаление (преднизолон, гидрокортизон, пирикарбит и др.)
Стадия вторая
На второй стадии у больного наблюдается истончение эпидермиса (наружного слоя кожи).
Показать скрытое содержимое
Развитие пролежней имеет следующие симптомы:
- пораженный участок начинает уплотняться;
- наблюдается отечность;
- пролежень может иметь вид раны с розовато-красным оттенком либо быть в виде порванного волдыря с жидкостью внутри.
Лечение пролежней на ягодицах на данном этапе должно быть направлено на уменьшение давления и заживления образовавшейся язвы. С этой целью в терапию обязательно включается обработка ран камфорным спиртом и наложение барьерных мазей и окклюзионных повязок с титаном или оксидом цинка. Также благотворное влияние оказывает лечение вихревыми ванными, которые аккуратно массажируют пораженные участки водяными струями.
Перед наложением повязок пролежни полезно промывать солевым раствором и детским мылом. Также можно использовать перекись водорода или хлоргексидин. По мере необходимости допускается лечение антибиотиками. После заживления язв можно накладывать мазевые повязки из актовегина, левомеколя или солкосериловой мази.
Читайте у нас на сайте
Стадия третья
Третья стадия характеризуется открытыми ранами. Помимо этого, она имеет симптомы:
- в зоне образования язвы достаточно хорошо просматривается жировая прослойка;
- повреждения по виду напоминают глубокий кратер;
- на дне раны могут иметься желтоватые некрозные ткани;
- формирование пролежней начинается на других участках.
Лечение на этом этапе состоит в очень быстром удалении некрозных тканей, обработке перекисью водорода поврежденного участка и наложению тампонов, смоченных в соляном растворе. Рекомендуется обрабатывать пораженные участки мазями на гидрофильной основе (левомиколь, диоксиколь).
Также эффективное заживление можно получить при использовании гидроколлоидных абсорбирующих повязок. Подобный эффект достигается благодаря гибкому и водонепроницаемому материалу, который способствует созданию влажной среды и необходимой температуры для регенерации кожных покровов.
Фото начальной стадии пролежней и их развитие
Показать скрытое содержимое
Стадия четвертая
В данном случае происходит масштабная потеря тканей. Некроз затрагивает мышечную ткань, сухожилия и кости. Полностью нарушается кровообращение в пораженном участке. А не предпринятое вовремя лечение может стать причиной сильной интоксикации организма и сепсису. Поэтому специалисты не рекомендуют заниматься самолечением пролежней на 3-4 стадии.
Читайте у нас на сайте
Лечение пролежней на ягодицах на этой стадии обязательно включает противогрибковую и антибактериальную терапию. Для этого могут быть использованы мази клотримазол и сульфаргин. Также в качестве ферментативных очищающих средств применяются плазмин, коллагеназ или трипсин. Обязательно при наложении повязок использовать абсорбирующие экссудат и ранозаживляющие наружные средства.
Нередки случаи, когда на этой стадии назначается хирургическая операция, для удаления омертвевших тканей на ягодицах, после чего прооперированный участок закрывается кожным лоскутом. На любой стадии заболевания в лечение желательно включить физиотерапевтические процедуры: УФ-приборы, дарсонвализацию и электрофорез.
Профилактика возникновения пролежней
Пролежни в области ягодиц считаются деликатной проблемой, которая приносит неудобства больному и немалые хлопоты ухаживающему человеку. Поэтому их легче предупредить, чем позже заниматься лечением. Избежать образования пролежней можно при выполнении следующих рекомендаций:
- Проводить ежедневный осмотр при хорошем освещении тела больного;
- Изменять положение тела через каждые 2 часа;
- Регулярное проведение гигиенических мероприятий. Очищение тела теплой водой с мылом;
- Соблюдать правильное положение тела. Для этого можно использовать специальное оборудование и приспособления (кровати, матрас, подушки, прокладки, наполняющиеся водой, пеной, гелем);
- Использовать присыпки и крема от опрелостей;
- Заниматься лечебной гимнастикой.
Читайте у нас на сайте
Особое внимание уделяется полноценному питанию. В рацион обязательно должны входить продукты богатые белком, витамином С и различными микроэлементами. Рекомендуется отдать предпочтение отварному мясу, бобам, рыбе и молочным продуктам. В качестве витаминной добавки употреблять свежие фрукты, овощи и зелень.
Источник
Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Лечение пролежней на разных стадиях
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
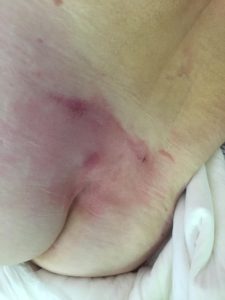
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
Опрелости – воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
Опрелости в ягодичной области. Фото: ЦПП |
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень – начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень – поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень – тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
Пролежни – это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
1 стадия – бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, – это явление доказывает, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
2 стадия – небледнеющее покраснение: цвет кожи – синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
3 стадия – повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
4 стадия – повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни – первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Кстати, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке.
Лечение пролежней на разных стадиях
Цель лечения пролежней – восстановление нормальных кожных покровов в области пролежня.
На 1 стадии важна профилактика прогрессирования процесса с использованием противопролежневых систем. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки (по типу “второй кожи”). Возможен лёгкий массаж здоровой ткани вокруг зоны покраснения – поглаживание по часовой стрелке, допустимо с активирующими средствами (это средства, улучшающие микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов; к таким средствам относятся специальные крема и гели с камфорой или гуараной, но ни в коем случае не камфорный спирт и ему подобные средства).
На 2 стадии проводится профилактика инфицирования раны: ее промывают стерильным физиологическим раствором комнатной температуры, накладывают прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. Также важно предупреждение распространения процесса – для этого пациенту обеспечивается качественный уход, и используются противопролежневые системы.
На 3 стадии нужно очищать рану от экссудата и некротических масс (иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, промывают раны физ. раствором, при вторичной инфекции и наличии гнойных выделений – антибактериальными средствами (метронидазолом). Нужно обеспечить абсорбцию отделяемого и защитить от высыхания и инфицирования (используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция – что может служить и кровеостанавливающим средством). После необходима стимуляция процесса заживления (для чистых ран) и в дальнейшем – качественный уход и использование противопролежневых систем.
На 4 стадии применимы мероприятия 3-й стадии в сочетании (при необходимости) с профилактикой и остановкой кровотечения (для чего применяются атравматичные повязки, местно – раствор этамзилата и аминокапроновой кислоты, альгинат кальция).
Существует большое количество современных повязок, все они делятся на два типа:
- Система последовательного воздействия на рану получила название TIME (от англ. time – время), так как экономит время и материальные средства. Она основана на применении повязок для лечения во влажной среде. Гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для пролежней 3 и 4 стадии. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани;
- Повязки на основе САПа (суперабсорбирующиго полимера) очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим (гидроактивным) гелем. Внутри повязки может содержаться антисептик, инактивирующий всю патогенную флору. При этом сухая рана увлажняется, при наличии же избытка жидкого отделяемого оно поглощается одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться как на этапе грануляции, так и эпителизации, до её завершения.
Опрелости: как лечить в зависимости от степени
Основой лечения опрелостей, как и лечения пролежней, является качественный уход.
1 степень: необходимо регулярно очищать кожу пациента, обеспечивая ей возможность “дышать”. Также целесообразно заменить постельное и нательное белье на бесшовные изделия из мягких и натуральных тканей, пересмотреть рацион питания и температуру пищи (еда должна быть тёплой, не горячей) для уменьшения потоотделения; орошать поражённые участки настоем коры дуба, ромашки, шалфея или череды; после орошения дать коже хорошо высохнуть и припудрить детской присыпкой или картофельным крахмалом или нанести средства с цинком или аргинином тонким слоем до полного впитывания.
2 степень: при сохраняющихся мерах по уходу необходимо использовать мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен); для снятия зуда, уменьшения воспаления и подсушивания кожи используются антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
3 степень: мероприятия должны быть направлены на предотвращение развития инфекционного процесса, снятие болезненных ощущений и уменьшение воспаления. Подход в лечении аналогичен 3-й стадии лечения пролежней.
Опрелости и пролежни на начальном этапе развития легко поддаются лечению, и при надлежащем уходе состояние кожного покрова восстанавливается полностью.
Надо помнить, что главным фактором предотвращения появления пролежней и опрелостей, а также основой их лечения, служит своевременный и тщательный уход за тяжелобольным человеком.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Благодарим за подготовку статьи специалистов АНО «Самарский хоспис» Парфенову Татьяну Анатольевну и Осетрову Ольгу Васильевну.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО.
Источник