Снижение уровня мочевой кислоты при подагре
Автор Хусаинов Руслан Халилович На чтение 5 мин. Опубликовано 23.06.2019 09:39
Обновлено 23.06.2019 09:39
Подагра — это тип артрита, который развивается, когда уровень мочевой кислоты в крови является аномально высоким. Мочевая кислота образует кристаллы в суставах, часто в ступнях и больших пальцах ног, что вызывает тяжелый и болезненный отек.
Некоторым людям необходимы лекарства для лечения подагры, но изменение диеты и образа жизни могут также помочь. Снижение уровня мочевой кислоты может уменьшить риск подагры и даже предотвратить последующие вспышки у людей с этим состоянием. Однако риск подагры зависит от нескольких факторов, а не только от образа жизни, поэтому важно поговорить с врачом о лучших методах профилактики подагры.
8 способов снижения уровня мочевой кислоты
1. Ограничьте продукты, богатые пуринами
Пурины — вещества, которые встречаются в некоторых пищевых продуктах. По мере того как организм расщепляет пурины, он производит мочевую кислоту. Процесс метаболизма продуктов, богатых пуринами, может привести к подагре, заставляя организм вырабатывать слишком много мочевой кислоты. Некоторые продукты с высоким содержанием пуринов в остальном полезны для здоровья, поэтому следует уменьшить потребление пуринов, а не избегать их вообще. Продукты с высоким содержанием пуринов:
- дикая дичь, например олень;
- форель, тунец, пикша, сардины, анчоусы, мидии и сельдь;
- избыточный алкоголь, включая пиво и ликер;
- продукты с высоким содержанием жира, такие как бекон, молочные продукты и красное мясо (включая телятину);
- субпродукты, например, печень и потроха;
- сладкие продукты и напитки.
Продукты с умеренным содержанием пуринов:
- мясные деликатесы;
- большинство видов мяса, включая ветчину и говядину;
- домашняя птица;
- устрицы, креветки, крабы и омары.
2. Ешьте больше продуктов с низким содержанием пуринов
Переходя от продуктов с высоким содержанием пуринов к продуктам с более низким содержанием, некоторые люди могут постепенно снизить уровень мочевой кислоты или, по крайней мере, избегать ее дальнейшего повышения. Продукты с низким содержанием пуринов:
- нежирные и обезжиренные молочные продукты;
- арахисовое масло и большинство орехов;
- большинство фруктов и овощей;
- кофе;
- цельнозерновой рис, хлеб и картофель.
Только диетические изменения не избавят от подагры, но они могут предотвратить вспышки. Также важно отметить, что не каждый, кто болеет подагрой, потребляет пищу с высоким уровнем пуринов. Другие факторы, такие как генетическая восприимчивость, также играют определенную роль. Афроамериканцы более уязвимы перед подагрой, чем другие. Постменопаузальные женщины и люди с тучностью также имеют более высокий риск.
3. Избегайте препаратов, повышающих уровень мочевой кислоты
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти препараты включают в себя:
- мочегонные препараты, такие как Фуросемид (Lasix) и гидрохлоротиазид;
- препараты, подавляющие иммунитет, особенно до или после трансплантации органов;
- аспирин в низкой дозировке.
Препараты, повышающие уровень мочевой кислоты, могут принести существенную пользу для здоровья, поэтому люди должны поговорить с врачом, прежде чем менять какие-либо препараты.
4. Поддерживать здоровый вес тела
Ожирение повышает риск развития подагры, особенно у людей более молодого возраста. Избыточный вес также увеличивает риск метаболического синдрома. Оно может поднять кровяное давление и холестерол, что увеличивает риск сердечной болезни. Хотя эти эффекты вредны сами по себе, избыточный вес также связан с высоким риском повышения уровня мочевой кислоты в крови. Быстрая потеря веса, особенно когда это происходит из-за голодания, может повысить уровень мочевой кислоты. Поэтому люди должны сфокусироваться на долгосрочных устойчивых изменениях, чтобы управлять весом.
5. Избегайте алкоголя и сладких напитков
Чрезмерное потребление алкоголя и сладких напитков, таких как газированные напитки и подслащенные соки, связано с повышенным риском развития подагры. Алкоголь и подслащенные напитки также добавляют ненужные калории в рацион, потенциально вызывая увеличение веса и метаболические проблемы.
6. Пить кофе
Некоторые исследования показывают, что люди, которые пьют кофе, менее склонны к развитию подагры. Например, проведенный анализ данных показал, что риск подагры снижается по мере увеличения потребления кофе. У женщин, которые потребляли 1-3 чашки кофе в день, на 22% снижался риск подагры по сравнению с теми, кто не пил кофе. У женщин, потреблявших более 4 чашек кофе в день, риск возникновения этого состояния снизился на 57%. Несколько исследований также связали потребление кофе с более низким риском сердечно-сосудистых заболеваний. Систематический обзор и метаанализ долгосрочного потребления кофе обнаружили, что люди, потреблявшие 3-5 чашек кофе в день, имели самый низкий риск сердечно-сосудистых заболеваний.
Кофе, однако, увеличивает риск хронической болезни почек и вероятность переломов костей у женщин, поэтому важно обсудить риски и преимущества с врачом.
7. Принимайте витамин С
Добавки витамина C помогут снизить риск подагры. Исследователи обнаружили, что витамин С значительно снижает уровень мочевой кислоты в крови. Снижение уровня мочевой кислоты может снизить риск приступов подагры. Правда исследования не доказали, что витамин С лечит или предотвращает подагру.
8. Ешьте вишню
Предварительные исследования показывают, что вишня снижает риск приступов подагры, особенно у людей с предшествующей историей заболевания. Исследование 633 человек с подагрой показало, что употребление вишни в течение 2 дней снизило риск приступа подагры на 35%. Этот эффект сохранялся даже тогда, когда исследователи контролировали факторы риска, такие как возраст, пол, употребление алкоголя и использование мочегонных средств или лекарств против подагры. Среди людей, которые также использовали Аллопуринол — препарат против подагры, комбинация препарата и вишни снизила риск приступа на 75%.
Заключение
Подагра является болезненным состоянием, которое часто происходит наряду с другими серьезными заболеваниями. Хотя здоровый образ жизни может снизить риск последующих вспышек, этого может быть недостаточно для лечения заболевания. Лекарство может уменьшить боль и предотвратить риск будущих вспышек подагры. Люди могут поговорить с врачом о своих симптомах и попросить совета о том, какие изменения образа жизни могут быть наиболее полезными.
Научная статья: Высокие уровни мочевой кислоты у детей младшего возраста могут позже привести к повышению артериального давления.
Источник
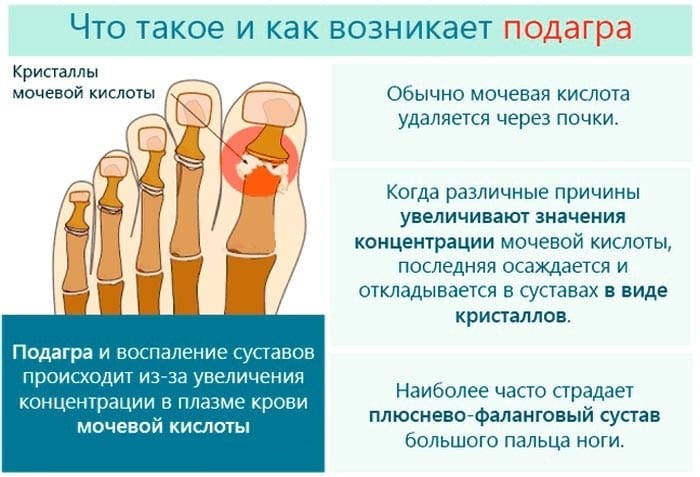
В основе подагры лежит отложение кристаллов уратов в суставах, что приводит к раздражению синовиальных оболочек суставов и их асептическому воспалению. Основными проявлениями болезни являются сильные, иногда даже невыносимые суставные боли. Сустав становится красным, опухшим и горячим. Подавляющее большинство приступов подагры происходит в первом плюснево-фаланговом суставе (суставе большого пальца ноги). В тяжелых случаях поражение постепенно распространяется на другие суставы стоп, лодыжки, коленей, локтей, запястьев и даже позвоночника.
Хорошо известно, что подагру вызывает гиперурикемия. И чем выше в крови уровень мочевой кислоты, тем чаще возникают приступы подагры. Тем не менее, у некоторых пациентов, приступ развивается при невысоком уровне мочевой кислоты. Почему так происходит?
Обычно мочевая кислота откладывается в сустав при температуре тела 37°С, рН 7,4 и уровне мочевой кислоты в крови 420 мкмоль / л. Когда концентрация мочевой кислоты в крови превышает 420 мкмоль / л, отложение уратов в суставах происходит легко, поэтому гиперурикемия, превышающая 420 мкмоль/л, с высокой вероятностью приводит к приступу подагры. Однако, если температура тела ниже 37°C или pH тела ниже 7,4, отложение уратов в сустав будет происходит, даже если уровень мочевой кислоты в крови < 420 мкмоль/л. И в этом случае будет развиваться типичный приступ подагры.
Подагра возникает в основном в суставах стопы из-за плохого кровоснабжения ног, низкой температуры кожи, низкого pH жидкости суставов и высокого давления на фаланговые суставы, которые легко повредить. В этих условиях мочевая кислота легко переходит в кристаллическую форму.
Вот несколько распространенных причин развития приступа подагры при низком уровне мочевой кислоты в крови:
1 Охлаждение и простуда
Снижение температуры сустава. Например, зимой, летом в ветреную погоду и т. д., местная температура сустава понижается, и мочевая кислота в крови легко осаждается в сустав, образуя кристаллы уратов и вызывая приступ подагры. Переохлаждение после застолья с алкоголем является наиболее частой причиной приступа подагры.
2 Повреждения суставов
Напряженные физические нагрузки, чрезмерная ходьба и т. д. приводят к хроническим травмам суставов нижних конечностей, лейкоцитозу в суставной жидкости. Мочевая кислота стимулирует лейкоциты к выработке воспалительных цитокинов, что приводит к асептическому воспалению и индукции приступа подагры.
3 Инфекции
Тяжелая инфекция приводит к повышению уровня лейкоцитов, массовому разрушению клеток тканей, метаболическому ацидозу и метаболическим нарушениям. Снижается значение рН крови, что облегчает кристаллизацию уратов и отложению их в сустав.
4 Лекарства, снижающие уровень мочевой кислоты
Препараты, снижающие уровень мочевой кислоты, такие как фебуксостат и бензбромарон, быстро снижают концентрацию мочевой кислоты в крови, приводят растворению тофусов(отложений мочевой кислоты в тканях в виде плотных узлов) и могут усиливать образование кристаллов урата в суставе, провоцирую приступ подагры. Поэтому, при обострении болезни лечение этими препаратами можно продолжать только в том случае, если приступ развился на фоне их регулярного использования до этого. Первоначальное же их применение возможно не ранее чем через неделю после окончания периода обострения.
Вопрос: как же предотвратить приступы подагры?
Ответ: Сочетание диеты с низким содержанием пуринов (азотсодержащих органических соединений), профилактика провоцирующих факторов, описанных выше и медикаментозная терапия может значительно снизить риск развития приступа подагры. Наиболее важным является контроль уровня мочевой кислоты в соответствии со стандартами, что в наибольшей степени уменьшает риск обострений. У пациентов с распространенной формой болезни, пациентов с тофусами и при повторном развитии приступа, мочевая кислота должна находится в диапазоне ниже 360 мкмоль/л. В этих случаях желательно, что бы мочевая кислота находилась на уровне 300 мкмоль / л или менее.
Источник
Медикаментозное лечение подагры: перечень препаратов от подагры

Подагра – это болезнь суставов, которая возникает при нарушениях белкового обмена в организме. Во время развития недуга в крови повышается уровень мочевой кислоты, которая, при накоплении в организме, кристаллизуется и образует мочекислые соли. Эти соли откладываются на сухожилиях и суставах.
Если мочевая кислота не выводится из организма, эти отложения растут, формируя на суставах характерные наросты, которые в медицине называют тофусами. Организм воспринимает их как инородные тела и пытается отторгнуть. В местах, где сформировались тофусы, лейкоциты активизируются, а это приводит к воспалениям поражённых мест.
Чаще всего подагра локализуется в суставах ног. Как правило, страдают фаланги больших пальцев.
Причины возникновения заболевания
В большинстве случаев подагрой страдают мужчины после 40 лет. Женщин также может поразить этот недуг, но обычно это происходит после наступления климактерического периода. По мнению медиков, молодых женщин эта болезнь обходит стороной благодаря эстрогену, который поддерживает гормональный баланс в организме.
Основными причинами, которые приводят к развитию заболевания, являются:
- Переедание, употребление большого количества мяса и продуктов с чрезмерным содержанием соли, сахара, специй, уксуса.
- Употребление спиртных напитков в больших количествах.
- Сидячая работа или малоподвижный образ жизни.
- Стрессы и нервное истощение.
- Наследственный фактор, особенно если члены семьи привыкли постоянно переедать и мало двигаться.
- Заболевания почек, которые могут стать причиной отложения солей и спровоцировать развитие подагры.
В медицине существуют понятия первичной и вторичной подагры. В первом случае болезнь развивается из-за того, что почки не могут вывести из организма то количество уратов, которое образовалось в крови. При вторичной подагре, которая возникает при продолжительной интоксикации организма, больные почки не справляются со своими функциями.
Основные признаки и симптомы
К основным признакам подагры относятся: воспалённый сустав (обычно большой палец на ноге или колено), покраснение кожного покрова, повышенная температура в поражённом месте. Приступ болезни начинается обычно ночью и проявляется постепенным нарастанием суставной боли, которая может длиться несколько часов. Наутро боль немного стихает. Нередко во время приступов учащается пульс, появляется озноб, повышается температура тела и наблюдается обильное потоотделение.
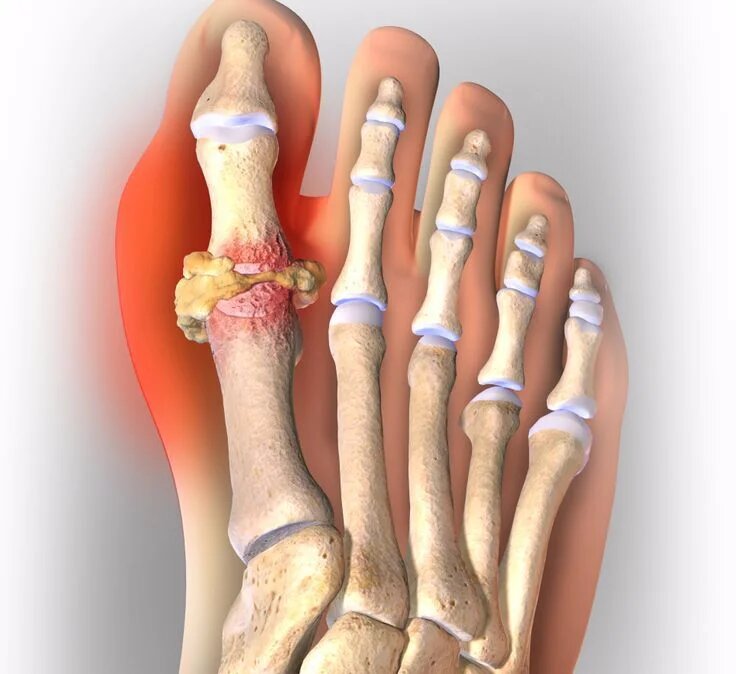
Повторный приступ подагры может возникнуть несколькими месяцами спустя. Бывают случаи, что болезнь никак себя не проявляет годами.
При отсутствии лечения подагра приобретает хроническую форму, при которой ураты в форме гранул накапливаются в тканях. Больше всего от них страдают почки и суставы. Соли мочевой кислоты в виде кристаллов могут скапливаться в кистях рук, стопах, языке, ушных раковинах, мошонке.
Хроническая подагра проявляется скованностью движений и хрустом в суставах. Среди других симптомов можно выделить потерю основных функций суставов и сильные боли, которые не проходят длительное время. Сопутствующие болезни: мочекаменная болезнь, цистит и острая почечная недостаточность.
Медикаментозное лечение подагры
Медикаментозное лечение проводится в два этапа. Вначале принимаются таблетки от подагры для снятия отёка, боли и покраснения. Обычно врач назначает приём нестероидных противовоспалительных препаратов, таких как Колхицин, Колхамин или Индометацин. Также могут быть назначены Преднизолон или Дексаметазон, которые показано принимать с интервалами в 6 часов.
Во время ремиссии, которая наступает после обострения, больные чувствуют значительное облегчение. Однако в этот период необходимо принимать препараты, которые снижают уровень мочевой кислоты в крови. Обычно врач рекомендует Цинхофен. Его ни в коем случае нельзя принимать при обострении болезни – лекарственное средство, спровоцировав движение солей, осложнит ситуацию. Чтобы исключить побочные эффекты, Цинхофен рекомендуется принимать с перерывами.
В течение 1-2 недель показан приём Этамида, а на протяжении месяца – Уродана. Такое лечение сводит к минимуму риск возникновения подагрических приступов. Продолжительность второго этапа лечения во многом зависит от количества мочевой кислоты, содержащейся в крови пациента.
Действие урикодепрессивных препаратов

Урикодепрессивные препараты, принимаемые пациентом на протяжении полугода, позволяют привести в норму уровень мочевой кислоты в крови. Однако на этом терапию не прекращают. Её корректируют в зависимости от того, какой формой подагры страдает больной. Эта группа препаратов используется при:
- подагре, при которой образуются тофусы;
- поражениях суставов, которые сопровождаются болезнями кровеносной системы;
- заболеваниях почек, при которых отмечается повышенное выделение солей мочевой кислоты;
- камнях в мочевом пузыре.
После снятия основных симптомов болезни, в случае выявления повышенного дневного образования кислоты, больному назначают приём урикодепрессантов. Их применение не рекомендуют комбинировать с урикозурическими препаратами. Лечение подагры средствами этой группы осуществляется на протяжении длительного времени с небольшими перерывами.
Применение урикозурических препаратов
При использовании урикозурических средств снижается канальцевая реабсорбция уратов, что приводит к повышенному выделению мочевой кислоты почками. Основным показанием к лечению препаратами этой группы является почечный тип подагры, при котором отсутствует выраженная подагрическая нефропатия. Также препараты назначают при смешанном типе подагры, если суточная экскреция мочевой кислоты не превышает 2,7 моль (ниже 450 мг), и при непереносимости Аллопуринола.
Таблетки группы урикозурических препаратов врач подбирает для каждого пациента индивидуально. Обязательным условием при их приёме является употребление воды в количестве 2-2,5 л в сутки. Помимо этого, необходимо ощелачивание мочи. Для этого нужно пить щелочные минеральные воды и каждое утро употреблять пищевую соду (по 1 ч. л.). Выполнение этих рекомендаций позволит предотвратить образование камней в почках.
Особенности препаратов смешанного действия
Лечение подагры препаратами смешанного действия, которые способствуют выведению из организма мочевой кислоты, считается самым оптимальным. Эти средства одновременно обладают урикодепрессивными и урикозурическими свойствами: снижая количество образованной печенью мочевой кислоты, они повышают выведение её почками.
При терапии препаратами этой группы нет необходимости в профилактике образования камней в почках, поэтому от употребления большого количества щелочной жидкости можно отказаться. Исключением являются только те пациенты, у которых камнеобразование было диагностировано ранее. В таких случаях приём назначенного препарата должен сопровождаться обильным питьём щелочных минеральных вод в течение 1-3 недель после начала лечения.
Эффективные препараты для лечения подагры
Аденурик
Для лечения подагры Аденурик начали использовать недавно. Он избирательно действует на ксантиноксидазу – фермент, который участвует в формировании мочевой кислоты. Благодаря этому поддерживается её нормальный уровень.
Перед использованием препарата нужно проконсультироваться с врачом, ведь таблетки противопоказаны людям, у которых есть аллергия на их компоненты. Кроме того, от лечения Аденуриком лучше отказаться пациентам, страдающим сердечно-сосудистыми заболеваниями.
Колхицин
Колхицин применяют чтобы снизить боль при воспалении, которая возникает во время подагрического приступа. При приёме препарата в самом начале приступа его эффективность ощущается очень быстро. Кроме того, он помогает выводить из организма соли. Однако побочные действия в виде расстройств со стороны ЖКТ возникают у больных достаточно часто.
Колхикум-Дисперт
Таблетки от подагры Колхикум-Дисперт изготавливают на основе того же действующего вещества, что и Колхицин. Этот австрийский препарат имеет аналогичный терапевтический эффект и снижает уровень лейкоцитов в очаге воспаления.
Действие Колхикум-Дисперта ощущается примерно через 10-12 часов после его приёма. Чтобы подавить приступ подагры, больной должен принять 1,5-2 мг препарата в первый день обострения болезни. В дальнейшем дозу можно уменьшить. При длительном применении возможно развитие миопатии, невропатии или агранулоцитоза.
Пробенецид
Таблетки от подагры Пробенецид способствуют торможению почечной тубулярной реабсорбции урата, а также повышают выделение мочевой кислоты через урину. Препарат показано принимать по одной таблетке (0,25 мг) дважды в сутки, постепенно увеличивая недельную дозу на 0,50 мг. Нежелательно принимать более 2 г/сутки. Недостатки Пробенецида – возможное развитие резистентности и возникновение аллергической сыпи или желудочной диспепсии.
Бензбромарон
Бензбромарон – ещё одно действенное урикозурическое средство. После его приёма у больных снижается уровень мочевой кислоты в крови, поскольку происходит блокирование канальцевой реабсорбции. Переносится больными в основном хорошо. В редких случаях может возникнуть диарея и кожная сыпь.
На сегодняшний день фармакология предлагает множество лекарств для лечения подагры. Правильно подобранные препараты быстро принесут желаемые результаты. Схема лечения должна назначаться только квалифицированным специалистом.
Источник: МКБ-10
——————————————————————————————————
Отзывы
Алла, 52 года:
Колхикум-Дисперт принимаю примерно год. О болях в суставах почти забыла. Побочные действия отсутствует, принимаю по таблетке в сутки. Теперь могу быстро ходить, правда, приходится соблюдать диету. Однако вывод однозначный – лекарство помогает!
Сергей, 45 лет:
Аденурик помогает отменно! Концентрация кислоты в крови снизилась, перестал принимать и Диклофенак и Аллопуринол. Курс лечения Аденуриком прохожу один раз в полгода.
Игорь, 49 лет:
Боль прошла ровно через 8 часов после однократного приёма Колхицина. На второй день я мог ходить без существенных болей. В результате вот уже почти год особых обострений у меня не было.
Источник
