Смертность от пневмонии в 2016

Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
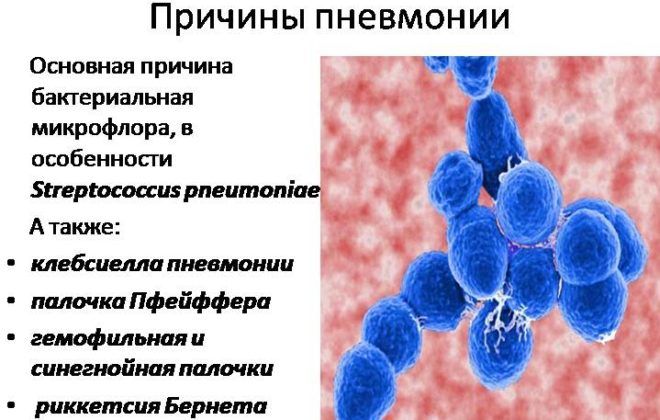
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

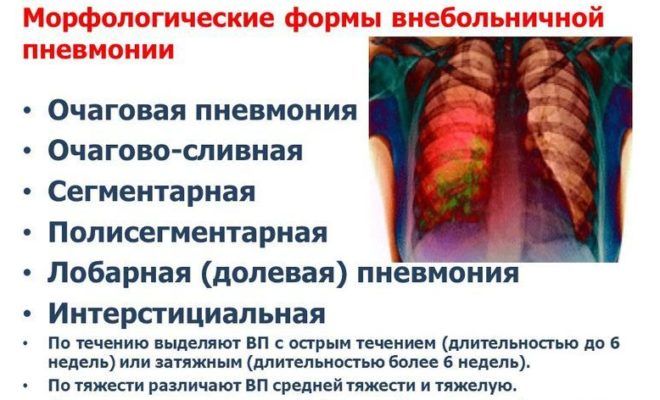
Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
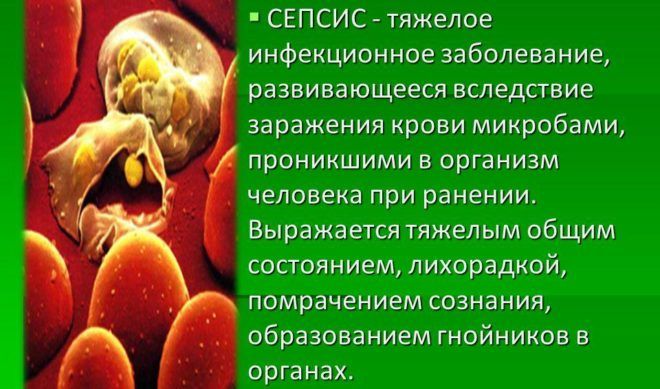
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник
Ковид я не отрицаю. Просто хочу честно разобраться, в этом потоке лживой информации,- заявил Денис из Сибири и решил сравнить смертность от пневмонии и коронавируса. Ему несколько раз пытались обьяснить, что сравнение не корректно, т.к. пневмония бывает разной, а течение любой эпидемии волнообразно, но Денису это было не важно, т.к. он сравнивал “силу” заболевания, а не его источник.
Летальность “обычной”, как вы ее называете пневмонии, в сезоны 2017-2018 годов составляла около 4% от всех зарегистрированных случаев пневмонии.
Эту “силу” в 4% он получил разделив данные по внебольничной пневмонии, взятые на сайте Роспотребназдора из статистики по инфекционной заболеваемости в РФ на данные Росстата по умершим от пневмонии…
Ну, что сказать, желая разобраться в лживой информации по коронавирусу Денис ее только приумножил, хотя сделал он это скорее всего не со злым умыслом, а по незнанию.
Пневмония представляет собой не одно заболевание, а обширную группу заболеваний, где фиксируются разные патогены, варианты локализации, клинические формы, степени выраженности, масштабы поражения, типы течения и т.д. Для различных научных и практических целей разработано множество классификаций пневмонии, которые базируются на клиническом, этиопатогенетическом, триггерном и прочих критериях. Исходя из этого различают внебольничную пневмонию и пневмонию госпитальную (внутрибольничную, нозокомиальную, – связанную с искусственной вентиляцией легких в условиях стационара), первичную и вторичную, типичную и атипичную, очаговую и тотальную, острую и хроническую, радиационную и иммунодефицитную, и т.д.
Вот что об этом говорит медицинская энциклопедия:
ПНЕВМОНИЯ (pneumonia; греческий pneumon легкое) — заболевание, объединяющее большую группу различных по этиологии, патогенезу и морфологической характеристике экссудативных воспалительных, чаще инфекционных, процессов в легких с преимущественным поражением их респираторных отделов. По клиническому течению и морфологическим изменениям, происходящим в легочной ткани, различают острую и хроническую пневмонии.
Понятно, что чаще всего умирают от острой пневмонии, к ней и обратимся:
Острая пневмония является полиэтиологичным заболеванием. Основной причиной пневмонии является бактериальная и вирусная (вирусно-бактериальная) инфекция, возбудители которой характеризуются выраженной пневмотропностью. В последние годы увеличилась частота микоплазменных, риккетсиозных, грибковых и других видов пневмоний. Вместе с тем возможно развитие острой пневмонии, непосредственно не связанной с первичной инфекцией. Это пневмония от воздействия различных физических и химических факторов (аспирационные, лекарственные, лучевые и др.).
Острые пневмонии могут сопровождать и осложнять различные инфекционные болезни (коклюш, корь, ветряную оспу, туляремию, бруцеллез, лептоспироз, сибирскую язву, сап, чуму, скарлатину, сальмонеллез, брюшной тиф), при которых пневмония может быть вызвана специфическим возбудителем данной инфекционной болезни или присоединившимися бактериальными или вирусными агентами. Пневмонии могут быть вызваны также гельминтами во время их миграции, например, аскаридами.
Острые пневмонии могут возникнуть при поражении отравляющими веществами удушающего типа, от вдыхания паров различных раздражающих веществ, при бытовых отравлениях хлорофосом и тиофосом (токсические пневмонии). К острой пневмонии может привести аспирация даже небольших количеств бензина, керосина, лигроина, нефти, жиров минерального, растительного или животного происхождения, а также желудочного содержимого при алкогольном опьянении и во время наркоза.
Часто пневмония возникает при ожоговой травме, особенно ожогах дыхательных путей.
При применении лучевой терапии может возникнуть острая пневмония, вызванная облучением (синоним лучевая пневмония).
Острой пневмонией может сопровождаться лекарственная аллергия.
Аллергические пневмонии, известные под названием «экзогенные аллергические альвеолиты», развиваются в результате повреждения, обусловленного активацией иммунных механизмов на действие экзогенных аллергенов. Роль экзогенных аллергенов выполняют самые различные вещества (например, споры грибков, антигены домашней пыли, лекарственные средства и др.), которые попадают в организм ингаляционным путем с вдыхаемым воздухом. Заболевание развивается обычно после длительного контакта с источником аллергена, проявляется недомоганием, лихорадкой, ознобом, а также кашлем и другими симптомами, характерными для нарушения функции легких.
Ну, и т.д.
Для составления медицинской статистики все заболевания и причины смерти имеют свои классификации (коды, номенклатуру).
Пневмония – заболевания :
Номенклатура причин смерти от пневмонии:
159 | Вирусная пневмония |
160 | Бактериальная пневмония |
161 | Другие острые пневмонии |
162 | Пневмония без уточнения возбудителя |
Итак, Covid-19, скажем так, однородное и первичное вирусное заболевание, пневмония – целый спектр разных по этиологии заболеваний. Опять же, короновирусная инфекция может привести к пневмонии и тогда как быть – где эту инфекцию будет учитывать Денис? В общем, сравнивать заболеваемость и смертность от короновируса (как и всех других вирусов) со смертностью всех типов и классов пневмоний – это не просто не корректно, это как сравнивать ежа и лошадь…
Однако, мы можем посмотреть динамику по заболеваемости по “Острым инфекциям верхних дыхательных путей” и “Гриппу” и динамику смертности от “ОРЗ, Гриппа” и “Пневмонии” (по данным ЗАГС) за несколько лет, включая 2009 г и 2016 гг – вспышек “свиного” гриппа. А так же смертность по номенклатуре причин смерти от болезней органов дыхания за 2018 г (новый класс статистических данных Росстата)

Смертность населения по справкам о результатах вскрытия.
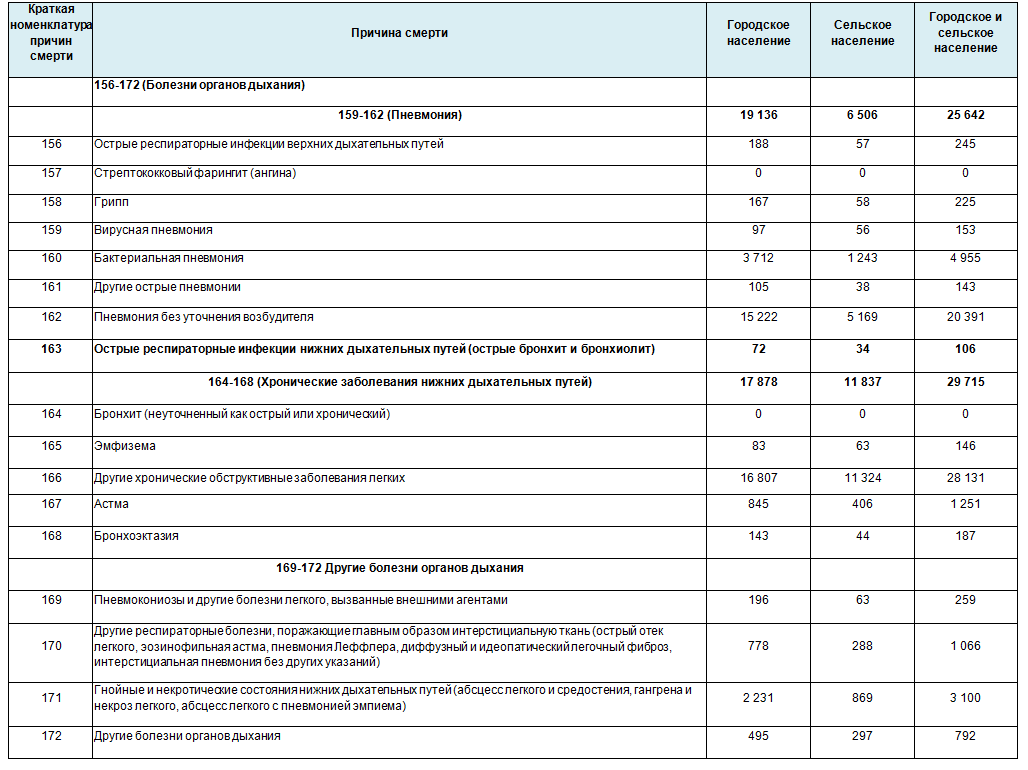
Не смотря на то, что не все данные удалось найти, тем не менее представление о том, как может протекать эпидемия, когда она не контролируется (не проводится изоляционных,самоизоляционных и других мероприятий) получить можно.
Есть один важный момент во вспышках “свиного” гриппа 2009 и 2016 гг – данный вирус не был новым. Этот вирус давно ежегодно “бродит” по миру, т.к. он внук или даже правнук известной “испанки” (H1N1)
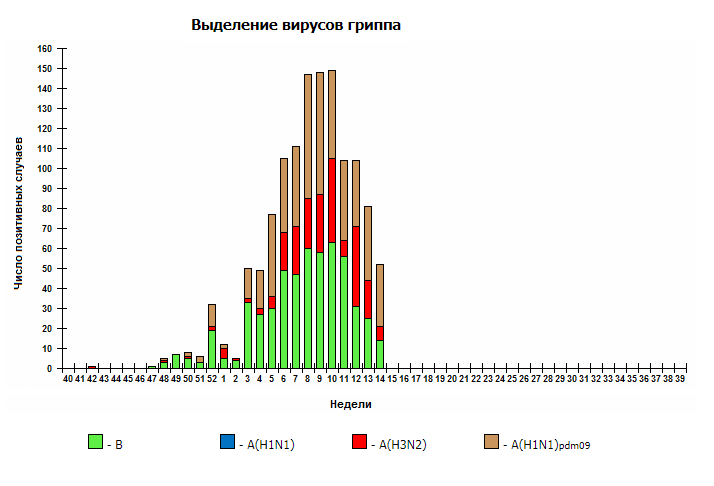
Всего с начала сезона (2019-2020) выделено 1207 вирусов гриппа, в том числе 460 вирусов А(H1N1)pdm09, 234 вируса A(H3N2) и 513 вирусов гриппа типа В.

Источник
Для того чтобы хорошо оценить новое, необходимо, прежде всего, понять и оценить старое. И. П. Павлов
В эпоху глобализации медицинских знаний и беспрецедентного развития антибактериальной фармакотерапии пневмония остается важнейшим социально-значимым инфекционным заболеванием городского населения всех возрастов и профессий.
Пневмония — острое инфекционное заболевание, основным общепатологическим признаком которого является воспаление дистальных отделов дыхательных путей, интерстиция и микроциркуляторного русла, вызванное бактериями, вирусами, грибами и простейшими.
Клинико-морфологические проявления пневмонии зависят от возбудителя, иммунного статуса организма, морфологических особенностей воспалительной реакции и объема поражения легочной ткани. При этом наблюдается полнокровие капилляров, возникает повреждение эндотелия, что приводит к повышению проницаемости сосудистой стенки, быстрому накоплению в альвеолах эритроцитов, нейтрофилов, фибрина. В некоторых случаях возникает некроз ткани с формированием абсцесса, отграничиваемого грануляционной тканью и макрофагами. Среди пневмоний выделяют долевые, бронхопневмонии и интерстициальные.
В соответствии с рабочей классификацией принято выделять следующие виды пневмонии:
внебольничная (приобретенная вне лечебного учреждения) пневмония (синонимы: домашняя, амбулаторная);
нозокомиальная (приобретенная в лечебном учреждении) пневмония (синонимы: госпитальная, внутрибольничная);
аспирационная пневмония;
пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Внебольничная пневмония (ВП) относится к наиболее распространенным острым инфекционным заболеваниям городского населения. По данным научных исследований, общее число ежегодно болеющих ВП в России превышает 1 500 000 человек. Между тем, согласно официальным статистическим данным, число новых случаев всех заболеваний органов дыхания, например, в 2004 году составило всего 41 946 человек или 294,0/1000 чел взрослого населения России (Федеральная служба государственной статистики России — Росстат). Такое несоответствие данных является результатом принятого в России статистического учета только тех случаев ВП, которые стали основным заболеванием — причиной обращения за медицинской помощью или причиной летального исхода, то есть преимущественно случаев ВП у молодых больных, с неотягощенным коморбидным фоном. Так, например, по данным ЦНИИ организации и информатизации здравоохранения МЗ РФ, в 1999 году среди лиц в возрасте 18 лет было зарегистрировано 440 049 (3,9%) случаев ВП. В 2000–2003 годах заболеваемость ВП у военнослужащих срочной службы превышала 40% (отчеты медицинской службы МО РФ). Между тем во взрослой популяции частота ВП оказывается наибольшей именно у лиц пожилого и старческого возраста и составляет 22–51% против 5–12% у молодых (L. Smeeth et al.).
Клинические критерии диагноза пневмонии (Российские национальные рекомендации)
Очаговая инфильтрация легочной ткани и, по крайней мере, два из ниже перечисленных симптомов:
острое лихорадочное начало заболевания (Т>38,0 °С);
кашель с мокротой;
физикальные признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого или бронхиального дыхания, укорочение перкуторного звука);
лейкоцитоз (>10×109/л) и/или палочкоядерный (>10%) сдвиг лейкоцитарной формулы.
Заболеваемость и смертность от внебольничной пневмонии варьируют в различных популяциях и зависят от целого ряда факторов, ухудшающих прогноз. Общая летальность при ВП, по данным литературы, варьирует в пределах 5–7%. У лиц молодого и среднего возраста без сопутствующих заболеваний летальность при ВП оказывается не более 1–3%. Летальность у госпитализированных пациентов составляет 8–14%. В старших возрастных группах, у пациентов с сопутствующими заболеваниями (хроническая обструктивная болезнь легких, злокачественные новообразования, алкоголизм, сахарный диабет, заболевания почек и печени, сердечно-сосудистые заболевания), а также при тяжелой ВП (мультилобарная инфильтрация, вторичная бактериемия, тахипноэ > 30/мин, гипотензия, острая почечная недостаточность) летальность достигает 15–30%. В мегаполисах России пневмония является причиной 10% летальных исходов. В Москве смертность от пневмонии составляет около 20/100 тыс. взрослого населения или около 1,7% всех летальных исходов (Мосгорстат, 2004).
Критерии диагностики тяжелой пневмонии (Российские национальные рекомендации)
Малые критерии:
ЧДД > 30 в 1 мин;
РаО2/FiО2 < 250;
САД < 90 мм рт. ст.;
ДАД < 60 мм рт. ст.;
мультилобарное поражение.
Большие критерии:
выраженная дыхательная недостаточность и потребность в ИВЛ;
увеличение инфильтрации > 50% от исходной;
септический шок;
острая почечная недостаточность.
Предикторы неблагоприятного прогноза пневмонии
фоновые и сопутствующие заболевания: ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронические заболевания печени, алиментарное истощение, цереброваскулярные заболевания, состояние после спленэктомии;
госпитализация в течение предшествующего года;
нарушение глотания;
нарушение высших нервных функций;
алкоголизм;
беременность и лактация;
возраст старше 65 лет.
Летальная пневмония в большинстве случаев является смертельным осложнением и очень часто не диагностируется при жизни больного. В случаях смерти вне стационара частота расхождения диагноза при пневмонии достигает 67%.(рис 1).
 |
Рис 1. Эпидемиология летальной пневмании в Москве. |
Согласно собственным данным, пневмония является причиной летального исхода около 17% больных в группе терапевтических нозологий.(рис 2)
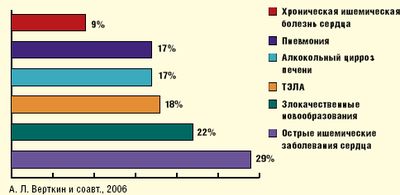 |
Рисунок 2. Основные заболевания и смертельне осложнения – причины летального исхода в терапевтическом стационаре СМП. |
Из 173 (16,8%) случаев в 54% летальная пневмония имела место у женщин, средний возраст которых превышал 70 лет. При аутопсии в 58% случаев летальная пневмония была расценена как смертельное осложнение, 15% — как основное заболевание— причина летального исхода, а в 27% случаев была верифицирована инфарктная пневмония.
У 42% умерших от пневмонии диагноз основного заболевания (основное+ фоновое заболевания) после аутопсии включал более 3, в 25% — более 4, в 10% — более 5 нозологий. Более чем в половине случаев пневмония оказалась смертельным осложнением заболеваний сердца и сосудов, а почти в 20% случаев развилась на фоне хронической алкогольной интоксикации.(рис 3)
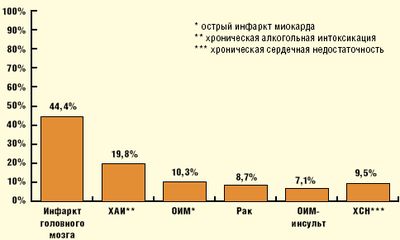 |
Рисунок 3. Частота выявления пневмании у умерших от разных заболеваний. |
Согласно клиническим данным, с хронической алкогольной интоксикацией, острым отравлением этанолом и алкогольным синдромом отмены были тесно связаны около 39% случаев летальной пневмонии, причем в 23% случаев пневмония была долевой 9. (рис 4, 5)
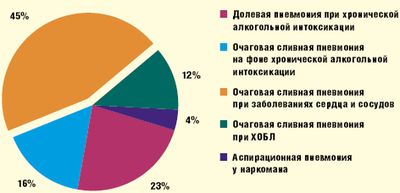 |
Рисунок 4. Клинико-морфологические формы летальной пневмонии в многопрофильном стационаре. |
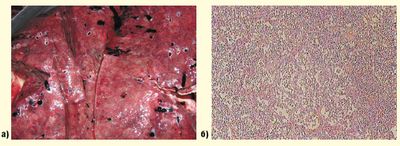 |
Рисунок 5. а)Двухсторонняя крупозия нижнедолевая пневмония б) окраска гематокселином и зозизном, х 200 |
Возраст больных, умерших от пневмонии на фоне ХАИ, составил 45,8 ± 9 лет (М±SD), и большинство пациентов были мужчины. Все больные были госпитализированы по каналу СМП на 4–9 сутки от начала заболевания, и почти у половины появлению симптомов ВП предшествовало прекращение запоя. Печально, что хроническое злоупотребление алкоголем как предиктор неблагоприятного прогноза ВП не было отмечено ни у одного пациента. В процессе лечения в 22% случаях долевой пневмонии развился плеврит, а в 33% всех случаев— ранняя деструкция ткани легкого. На этапе госпитализации состояние всех больных было расценено как тяжелое, и они были госпитализированы в ОИТ. Стандартный режим антибактериальной терапии включал: ципрофлоксацин+ цефотаксим + метронидазол в/в.
В 57% случаев летальная пневмония была верифицирована как осложнение сердечно-сосудистых заболеваний (ССЗ) или хронической обструктивной болезни легких (ХОБЛ), которая также была основной составляющей полипатии и как основное заболевание конкурировала с цереброваскулярной болезнью и хроническими формами ИБС. Средний возраст больных с ССЗ составил 76,2±5 лет. Более 50% больных были госпитализированы более чем через 7 дней от начала ВП, но в направительном диагнозе ВП была указана только в 11% случаев. В сопроводительных документах полностью отсутствовала информация о догоспитальном антибактериальном лечении. Между тем более 70% больных принимали антибактериальные препараты более 2 раз в течение последнего года амбулаторно и каждый раз — во время стационарного лечения в связи с обострением ССЗ или ХОБЛ, а прививки от гриппа в прошедшем году получили только 3 больных с ХОБЛ и 2 больных с ССЗ.
На этапе госпитализации только у 27% больных имела место характерная клиническая картина ВП. В остальных случаях тяжесть состояния была обусловлена декомпенсацией основного заболевания: CCЗ или ХОБЛ или отражала интоксикацию различной степени тяжести. Таким образом, изначально в подавляющем большинстве случаев ВП на фоне ССЗ либо не диагностирована, либо не была квалифицирована как тяжелая, что и нашло отражение в режиме антибактериальной терапии. При состоянии больных средней тяжести больные с ВП в большинстве случаев получали монотерапию: ампициллин или цефазолин или цефотаксим в/м или ципрофлоксацин внутрь. При оценке состояния больного как тяжелое больной получал комбинированное антибактериальное лечение: ципрофлоксацин + цефоперазон или ципрофлоксацин + метронидазол в/в.
Оказание медицинской помощи в соответствии с современными рекомендациями по диагностике и лечению в значительной степени нивелирует влияние факторов негативного прогноза и улучшает исходы внебольничной пневмонии. Основой современного алгоритма лечения ВП являются три этапа:
Формирование диагностической гипотезы и оценка тяжести ВП.
Оценка прогноза и показаний к госпитализации.
Как можно более раннее начало соответствующей эмпирической антибактериальной терапии.
Согласно консенсусу клинических рекомендаций, выполнение 2 и 3 задач сегодня безусловно базируется на стратификации больных с ВП на основании такого важнейшего критерия, как предполагаемый возбудитель (табл. 1, стр. 48).
Отнесение больного к одной из указанных групп является основанием выбора эмпирической антибактериальной терапии (табл. 2–4, стр. 48). Таким образом, средне-тяжелый кардиологический больной в условиях стационара, обладающий высоким риском раннеприобретенной нозокомиальной инфекции, должен получать терапию респираторными фторхинолонами (мокси- или левофлоксацин), в/в или комбинацией бета-лактам + макролид, в/в в режиме ступенчатой терапии (IDSA/ATS Guidelines for CAP in Adults. CID. 2007).
К сожалению, на практике доступность клинических рекомендаций и стандартизация подходов к диагностике и лечению не всегда приводят к улучшению исходов ВП. По нашим данным, важнейшим дефектами медицинской помощи являются трудности в диагностике и оценке тяжести и выявлении факторов негативного прогноза при ВП у пациентов с хроническими заболеваниями органов кровообращения. В большинстве случаев эти диагностические проблемы являются результатом неправильной трактовки клинических и эпидемиологических данных и приводят к позднему началу и неверному выбору эмпирической антибактериальной терапии. Еще одним не менее важным фактором, влияющим на исход ВП у пожилых и отягощенных полиорганной недостаточностью больных, является оценка анамнеза предшествовавшей антибактериальной терапии и уровня резистентности возбудителя к проводимому лечению. Понятно, что эта задача требует более углубленного и детального рассмотрения и только в клинических условиях.
По вопросам литературы обращайтесь в редакцию
Е. И. Вовк, кандидат медицинских наук, доцент,А. Л. Верткин, доктор медицинских наук, профессор, МГМСУ, Москва
Источник
