Симптомы подагры на руках у женщин фото
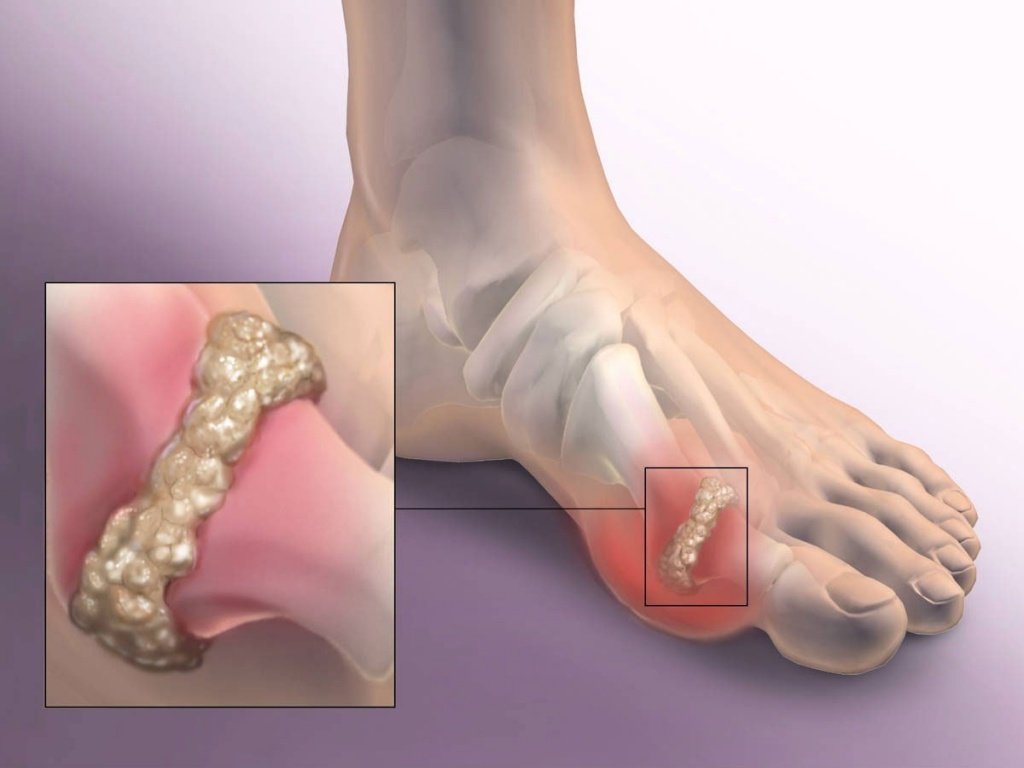
Здравствуйте, дорогие читатели. Подагра – особое заболевание, вызванное нарушением обменных процессов. В результате такого сбоя происходит снижения уровня выведения мочевой кислоты. Концентрация данного соединения в крови возрастает. Соли мочевой кислоты кристаллизуются в различных тканях. Такие солевые отложения чаще встречается у представителей мужской части населения. Но в наше время все возрастает число женщин, подверженных данному недугу. Поначалу подагра у женщин развивается бессимптомно и никак себя не проявляет. В этот период объем мочевой кислоты в крови вырастает, что приводит к гиперурикемии. Ураты (соли мочевой кислоты) только начинают накапливаться и складироваться в организме. В местах их скопления образуются подагрические утолщения – тофусы.
Что такое подагра у женщин — причины
Заболевание носит хронический характер и проявляется в виде рецидивов острого артрита. Кроме повреждения суставов наблюдается развитие почечной недостаточности. На момент обострения пациенты испытывают сильные боли.
Причины
У женщин, в отличие от мужчин, постоянно происходят гормональные скачки. Это не может не отражаться на процессах обмена в организме. Особое значение имеют выбросы эстрогена.
Под влиянием данного гормона солевые скопления без задержек выводятся из тела. Так что о развитии подагры можно даже не задумываться, пока эстрогеновая концентрация в норме.
Как только происходит ее снижение, что характерно для климактерического периода, риск развития заболевания резко возрастает. Потому в группе риска находятся женщины определенной возрастной категории – за 50.
Есть еще несколько факторов, которые могут повлечь развитие подагры:
✔ Почечные сбои.
✔ Сахарный диабет.
✔ Воспалительные процессы.
✔ Псориаз.
✔ Завышенное давление.
✔ Склонность к ожирению.
✔ Хроническое переутомление, в том числе эмоциональное.
✔ Наследственная предрасположенность.
✔ Длительное употребление некачественной мясной продукции, жирных, соленых, пряных, острых блюд.
✔ Увлечение алкоголесодержащими напитками, кофе, чаем, какао.
✔ Суставные травмы.
✔ Злоупотребление обезболивающими и некоторыми другими препаратами.
✔ Гормональный дисбаланс.
У мужчин определенные генетические аномалии вызывают 100%-ную гарантию развития подагры. У женщин же данное отклонение влечет за собой лишь вероятность возникновения болезни.
Объясняется это просто: подагра развивается из-за аномалий в Х-хромосомах, которых у мужчин по одной, а у женщин – по две.
Первые признаки подагры
На начальной стадии заболевания наблюдается повышение объема мочевой кислоты в плазме крови. Такая гиперурикемия не имеет выраженных симптомов.
Прогрессирование подагры приводит к развитию острого артрита. Данный этап характеризуется появлением подагрических узлов, локализованных, как правило, в суставных зонах.
Также соли мочевой кислоты откладываются в виде конгломератов (камни в почках), при этом наблюдается поражение почечных структур (нефропатия). Но у женщин данный симптом проявляется значительно реже, чем у мужчин.
Симптомы подагры у женщин
Многие женщины замечают, что косточка у основания большого пальца сильно увеличилась. Такой нарост не только сильно меняет форму стопы, но и становится болезненным.
Женщины больше не могут носить обувь на каблуках и изящные зауженные модели — это вызывает невыносимую боль. Данный симптом схож с проявлениями деформации ступней вследствие длительного использования очень тесной обуви, поэтому их легко спутать.
Подагра, которая вначале никак себя не проявляла, со временем отзывается сильными суставными болями на момент обострения заболевания.
Особенно болевой синдром выражен в утренние часы, после пробуждения. Есть и другие симптомы.
- Покраснение, отечность в зоне поражения, связанные с воспалением сухожилий и околосуставной сумки. Припухлость распространяется неравномерно, с явным преобладанием с одной из сторон от сустава.
- Ощущение жара в пораженном суставе. Кожа здесь горячая и на ощупь.
- Со временем кожные покровы в пострадавшей зоне могут принять синюшный оттенок.
- Может несколько повыситься и температура тела.
- Движения в суставе сильно ограничены.
- Болевые ощущения вызывают сильный спад настроения, которое резко улучшается после того, как приступ отступит.
- Аппетит также значительно ухудшается. Это тоже связано с болью.
- Развиваются головные боли.
- Могут наблюдаться гипертонические скачки.
Следует отметить, что поражение пальцев на ногах больше характерно для мужчин. Подагра у женщин чаще связана с изменениями в голеностопном сочленении.
Но соли мочевой кислоты могут откладываться также в коленных, кистевых суставах, запястьях и даже в мочках ушей.
Формы
Выделяют несколько подвидов данного заболевания, которые отличны друг от друга.
- Малосимптомная подагра – клиническая картина смазана. Боль выражена слабо, отечность почти не проявляется, кожа вкруг пораженных суставов может слегка покраснеть.
- Острая подагра – суставы воспаляются внезапно и вызывают резкую боль в пораженной области. Пораженных участков может быть несколько.
- Подострая подагра – затрагивает один из суставов. Симптоматика не выражена столь ярко. Болезненность проявлена слабо либо полностью отсутствует.
- Псевдофлегмонозная подагра – ткани, прилегающие к суставу, воспалены. Температура тела может подскочить очень сильно. Самочувствие резко ухудшается. Присутствуют признаки интоксикации. Без лечения сустав может перестать функционировать.
- Подагра ревматоидного типа – поражает в основном запястья и мелкие суставы кистей. Отличается продолжительными периодами обострений – до месяца.
- Аллергическая подагра – схожа с инфекционным полиартритом. Характерно наличие утренних болей, скованности в суставах, повышения температуры в прилегающих тканях, а также общей температуры тела. Появляется слабость, утомляемость, потеря веса.
Все эти формы характерны для начального уровня развития заболевания.
Различают также:
— первичную подагру, развивающуюся вследствие нарушения работы почек и неправильного питания;
— вторичную подагру, которая является осложнением ее первичной формы.
Диагностика
Диагностируется подагра не так просто. Многие симптомы весьма похожи на признаки других заболеваний. Помогут диагностировать болезнь подагрические шишки.
Они прощупываются при пальпации и заметны визуально. Присутствие видимого воспаления в суставной области, болезненность при прикосновении подтолкнут врача на проведение дополнительных мер.
Он должен назначить анализы мочи и крови, чтобы обнаружить признаки гиперурикемии. Также может понадобиться проверка синовиальной (суставной) жидкости на наличие мочевой кислоты. В некоторых случаях может быть назначен рентген.
Данное исследование покажет наличие солевых отложений и деформирование костных структур.
Лечение подагры медикаментами и народными средствами
Как для диагностики, так и для лечения подагры следует обращаться к ревматологу либо артрологу. Выявление причин, вызвавших развитие подагрических проявлений, поможет разработать верную схему лечения заболевания.
Но в любом случае нужно будет выполнить несколько условий.
- Следует придерживаться особой диеты. Уменьшают долю животной пищи, соли, пряностей. Алкоголь и кофе исключают полностью.
- Без медикаментов обойтись не получится. Только фармакологические средства обеспечат надлежащий уровень выведения солей мочевой кислоты из организма.
- Обязательно следует заняться лечением дисфункции почек. Без этого любые воздействия, направленные на излечение болезни, не будут эффективными.
- Физиотерапевтические меры, назначаемые врачом на любой стадии развития подагры следует пройти полностью.
Медикаментозное лечение подагры у женщин
Подагра у женщин лечится медикаментозно, с одновременным использованием разных групп лекарственных средств:
— противовоспалительные нестероидного плана (НПВС), хотя некоторые из них (на основе салициловой кислоты) при подагре запрещены;
— урикозурические лекарства, усиливающие выведение мочевой кислоты почками;
— кортикостероидные препараты.
Среди противовоспалительных средств нестероидного характера самыми востребованными при лечении подагры считаются ибупрофен, диклофенак и индометацин. Они позволяют купировать воспаление и аккуратно снимать острые приступы подагры.
Также следует сосредоточиться на устранении отягчающих факторов, таких как ожирение, перенасыщение организма липидными структурами, повышенное давление.
Для борьбы с солевыми отложениями в суставах и почках применяют средства-усилители выведения мочевой кислоты. Это этамид, кролесан, сульфинпиразон, антуран, кетазон. Кроме того, такой препарат, как аллопуринол, позволяет блокировать синтез мочевой кислоты в организме.
Хотя заболевание и является хроническим, избавиться от недуга не так уж и сложно. Но, конечно, еще проще не провоцировать его развитие.
Лечение йодом — народный метод
Йодовый раствор способен эффективно снимать острые состояния при подагре, особенно в начале развития болезни. Для этого ежедневно следует наносить йодную сетку на пораженные места. Или же можно смазать место полностью.
В качестве иного народного средства используют смесь йода (10 мл) с растолченными в порошок таблетками аспирина (5 шт.). Данным составом обмазывают больные места. Если поражены суставы пальцев ног, то после нанесения состава надевают хлопковые либо шерстяные носки.
Можно использовать и другой согревающий состав на основе йода. Для его приготовления понадобится маленький флакон йода, две измельченные таблетки аспирина и выжимка из одного лимона. Средством смачивают ватный диск и в виде компресса накладывают на больной сустав. Поверх него наматывают целлофан и утепляют тканью.
Поможет справиться с приступом подагры и ножная солевая ванночка с йодом. Ее делают из расчета на 2 л горячей воды. Соли добавляют 4 ст. л., а йода – капель 20. Длительность проведения процедуры – 25 мин.
Физиотерапевтические методы лечения
После снятия острого приступа можно переходить у физпроцедурам. Эти дополнительные меры воздействия помогают:
— уменьшить частотность обострений;
— снять воспаление;
— разрушить солевые конгломераты, что облегчит их выведение;
— замедлить разрушение хрящей;
— усилить регенерацию пораженных тканей.
Физиотерапевтические меры назначаются врачом. Они представлены в виде курса определенных процедур, в ходе которых могут использоваться лекарственные средства. При острой форме подагры и в периоды ремиссии показаны различные физиотерапевтические методы лечения.
- Бальнеотерапия – ванны сероводородные, солевые, радоновые, углекислые.
- Местная баротерапия – искусственно создаваемое давление воздуха, обеспечивающее улучшение циркуляции крови и усиление процессов обмена.
- Электрофорез – введение противовоспалительных и обезболивающих средств через кожу под действием электроимпульсов. Воздействие оказывается непосредственно на пострадавшую зону.
- Действие лазера.
- Ультразвук и фонофорез с кортикостероидами.
- Теплолечение – грязевые, парафиновые, восковые аппликации.
- Магнитотерапия – воздействие магнитным полем.
- Ультрафиолетовое облучение.
Лечебная физкультура
Особый комплекс упражнений помогает улучшить суставную подвижность, усилить крово- и лимфоток, активизировать обменные процессы в пораженных местах, укрепить мышцы и связки.
При поражении голеностопного сустава (так подагра у женщин проявляется чаще всего), рекомендована примерно такая зарядка:
— выполнять ходьбу на месте, опираясь поочередно на внешнюю и внутреннюю сторону стопы;
— сидя на стуле, больную ступню тянуть на себя, при этом пальцы следует поджимать;
— встать носком пораженной ноги на край ступеньки (можно использовать стопку книг или перекладину лестницы) и поднимать-опускать пятку, с некоторым усилием нажимая на пальцы.
При малой подвижности в суставе сначала проводят легкий массаж прилегающих мягких тканей.
Диетическое питание
Алкогольные напитки нужно полностью исключить. Некоторые продукты поставляют в организм в больших количествах пурины – вещества, в результате расщепления которых образуется мочевая кислота.
Доказано, что растительные пурины практически безвредны. А вот пуриновые соединения животного происхождения приводят к образованию подагрических отложений.
Особо вредные в этом плане продукты: селедка, сардина, скумбрия, субпродукты (почки, печень, мозг), красное мясо, фарш, моллюски, дрожжи. Также под подозрением оказались горох, чечевица и какао.
Но не стоит ограничиваться изъятием данных продуктов из рациона. Также следует уменьшить количество потребляемых специй, соли, животных жиров, консервов.
Особый упор следует сделать на употреблении растительной пищи (кроме бобовых). Показаны также овощные супы, яйца, диетическое мясо, молочная продукция, орехи.
Профилактика
Хотя болезнь и характерна для пожилых женщин, но следует смолоду помнить о риске ее появления и возможности наследственной предрасположенности. Но начинать профилактику никогда не поздно. Для этого следует соблюдать ряд правил.
- Придерживайтесь здорового рациона и не переедайте.
- Поддерживайте в норме водные запасы организма, выпивая ежедневно не менее 2 л жидкости. Это усилит почечную активность и объем выводимых солей.
- Пройдите курс целенаправленного лечения при наличии почечных заболеваний.
- Не занимайтесь самолечением, а обращайтесь к специалисту при появлении первых симптомов подагры.
Лечение подагры должно быть комплексным, вместе с диетой, лечением медикаментами, народными средствами, процедурами. Ведь только комплексное лечение дает результат.
Автор статьи Ирина Петровна Вербицкая,
врач общей практики.
Источник
Подагра – хроническое заболевание, которое сопровождается повышением концентрации мочевой кислоты в крови. В результате ее накопления в области суставов начинают откладываться соли ураты. Впоследствии происходит разрушение суставной ткани и нарушение функциональных способностей.
Жирная пища, малоподвижный образ жизни и злоупотребление алкоголем приводят к росту заболеваемости среди населения. В Юсуповской больнице проводится полный курс диагностики и лечения подагры на любой стадии развития. Современные аппараты, профессиональная команда и высокое качество услуг выгодно отличают клинику от других медицинских учреждений.
Согласно статистическим данным мужчины в несколько раза чаще страдают от подагры по сравнению с женщинами. Дебют заболевания приходится на 40 лет. У женщин подагра диагностируется ближе к 60 годам. Это объясняется набором определенных гормонов, которые способствуют выведению из организма лишнего количества мочевой кислоты. В последние годы врачи отмечают «омоложение» заболевания. Подагра может диагностироваться в возрасте 20-30 лет.

Причины развития заболевания
Гиперурикемия – основная причина развития подагры. Это состояние возникает в следующих случаях:
- Ожирение. В рационе больного подагрой присутствовало чрезмерное количество жирной пищи, простых углеводов и калорийных блюд. Кроме того, употребление большого количества мяса повышает риск развития подагры;
- Злоупотребление алкоголем;
- Псориаз и гипертоническая болезнь в анамнезе;
- Наследственная предрасположенность.
Повышение концентрации мочевой кислоты происходит в результате того, что здоровые почки не способны фильтровать ее резко возросшее количество. Патология почек не позволяет им обрабатывать даже нормальное количество мочевой кислоты.
Изменения в суставах
В результате повышенного содержания мочевой кислоты в организме происходит отложение уратов в области суставов. Болевой синдром возникает в результате проникновения кристаллов мочевой кислоты внутрь и выработки веществ, провоцирующих воспаление.
Подагрическая атака – результат раздражающего действия кристаллов. Вырабатываемые в ответ на воспаление иммунные клетки начинают разрушать суставную структуру.
Классификация
В зависимости от характера течения заболевания выделяют первичную подагру – самостоятельное заболевание, возникающее на фоне воздействия провоцирующих факторов, и вторичную форму заболевания, которая развивается на фоне сопутствующей патологии. По распространенности патологического процесса подагру делят на следующие типы:
- Моноартикулярный артрит. Ураты скапливаются в области одного сустава. Характерен для дебюта заболевания. Наиболее распространенной локализацией моноартикулярного артрита является сустав большого пальца ноги;
- Полиартикулярный артрит. Воспаление затрагивает более 2 суставов. Полиартикулярный артрит характерен для хронической подагры. Локализуется в области суставов локтей, запястья, голеней, стоп и рук.
Симптомы у мужчин
На начальных стадиях заболевания клинические признаки подагры у мужчин отсутствуют. Во время профилактических осмотров или обследования по поводу другой патологии в биохимическом анализе крови определяется повышенный уровень мочевой кислоты – гиперурикемия.
Первый признак подагры у мужчин, который заставляет обратиться к врачу, – боль в суставах. Острый подагрический артрит на начальной стадии чаще всего краткосрочный. Приступ развивается внезапно, преимущественно ночью. Болевой синдром интенсивный, постоянный, выраженный. Поражаются суставы-мишени:
- Большого пальца ноги;
- Большого пальца руки;
- Коленные;
- Локтевые;
- Голеностопные.
Кожа над суставом гиперемирована, отечна, на ощупь – горячая. Сустав ограничен в движении, так как любая подвижность провоцирует усиление болевого синдрома. Через несколько дней боль уходит, а пациент возвращается к привычному для него образу жизнь.
Дальнейшее прогрессирование заболевания приводит к более длительному обострению симптомов подагры у мужчин, а периоды затишья постоянно уменьшаются. Со временем периоды ремиссии и вовсе отсутствуют, а боль становится хронической.
В стадии хронического артрита ураты откладываются в соединительной ткани, органах в форме узелков, которые называют тофусами. Отложение уратов в почках – причина мочекаменной болезни. Иногда развивается воспаление почек.
Мнение эксперта
Автор:
Елена Юрьевна Панасюк
Ревматолог, врач высшей категории, член ассоциации ревматологов России
Согласно данным ВОЗ, от патологического скопления кристаллов моноурата натрия страдают 5-20% жителей России. Они находятся в группе риска развития подагры. Заболевание регистрируется у 0,1% населения. Аналогичная статистика в Европе и США свидетельствует о более плачевном состоянии.
С каждым годом растет количество впервые выявленных случаев подагры. Главная роль среди причин раннего дебюта заболевания отводится образу жизни человека. Прогноз для выздоровления и качества жизни после постановки диагноза зависит от стадии, на которой диагностирована патология. Тяжелая форма подагры может стать причиной потери способности к самообслуживанию и утраты привычных навыков. Позднее обращение населения к врачу связано с отсутствием специфической клинической картины заболевания на ранних этапах развития.
Врачи Юсуповской больницы выполняют дифференциальную диагностику, которая позволяет определить диагноз. Индивидуальный подход к каждому пациенту необходим для подбора корректной терапии. К задачам врача относятся купирование симптомов обострения подагры и профилактика рецидивов. Для этого в Юсуповской больнице назначаются современные препараты, прошедшие контроль качества и безопасности.
Диагностика
Комплексная диагностика подагры включает в себя следующие исследования:
- Осмотр суставов. Проводится с целью определения болезненных участков;
- Общий и биохимический анализ крови. Проводятся с целью выявления воспалительного процесса в организме. Об этом свидетельствуют высокие концентрации лейкоцитов и СОЭ. Биохимический анализ показывает уровень мочевой кислоты и креатинина;
- Рентгенография. Исследование пораженных суставов определяет развитие тофусов, а также наличие участков с разрушенной суставной и костной тканями;
- Ультразвуковое исследование почек. На фоне тяжелого течения подагры ураты могут начать откладываться в почках. Ультразвуковая диагностика позволяет определить патологические очаги в органах;
- Исследование синовиальной жидкости. Необходимо для выяснения этиологического фактора возникшего воспаления.
Дифференциальная диагностика
Достаточно часто подагру принимают за другие заболевания. Это связано со схожестью клинической картины патологий. Дифференциальную диагностику проводят между подагрой и следующими болезнями:
- Гнойным артритом. Возникает после перенесенного инфекционного заболевания. Для гнойного артрита характерна гипертермия. Диагноз уточнятся с помощью дополнительных исследований;
- Ревматоидным артритом. Встречается чаще у женщин, чем у мужчин. Окончательные причины развития патологии до конца не изучены. В отличие от подагры при ревматоидном артрите не повышается концентрация мочевой кислоты;
- Псориатическим артритом. Возникает на фоне кожных проявлений псориаза;
- Пирофосфатной артропатией. Отличается от подагры характерными изменениями на рентгенограмме и в анализе синовиальной жидкости;
- Остеоартрозом. Заболевание не только имеет схожие симптомы, но и может протекать на фоне подагры.
Отличить заболевания и точно поставить диагноз может только врач. Самолечение может привести к усугублению состояния и развитию нежелательных последствий.
Лечение
Врачи Юсуповской больницы проводят комплексную терапию подагры. Она включает следующие составляющие:
- Лекарственные препараты;
- Диетическое питание;
- Коррекцию образа жизни.
Медикаментозная терапия подагры в Юсуповской больнице проводится эффективнейшими фармакологическими препаратами, которые зарегистрированы и разрешены к применению в РФ. Они обладают минимальным спектром побочных эффектов. Лекарственные средства при подагре назначаются на длительный срок. Дозировка подбирается в соответствии с показателями мочевой кислоты в крови.
Задачами медикаментозной терапии являются:
- Снижение уровня мочевой кислоты;
- Уменьшение выраженности болевого и воспалительного синдромов.
Выбор препаратов осуществляется лечащим врачом в индивидуальном порядке. Учитываются результаты проведенной диагностики. При подагре назначают следующие лекарственные средства:
- Аллопуринол. Действие препарата направлено на снижение уровня мочевой кислоты в крови. Кроме того, аллопуринол разрушает имеющиеся отложения уратов. Он – востребованное лекарственное средство для лечения подагры;
- Фебуксостат. Растворяет соли мочевой кислоты и снижает риск их повторного образования;
- Пробенецид. Чаще всего используют в период ремиссии подагры. Это связано с отсутствием действия лекарства на процесс образования мочевой кислоты;
- Пеглотиказа. Используется в случаях неэффективности остальных лекарственных средств;
- Колхицин. Препарат препятствует скоплению мочевой кислоты в организме. Из-за большого количества побочных эффектов колхицин используется исключительно в целях купирования острого приступа подагры;
- Нестероидные противовоспалительные средства. Снижают выраженность воспаления и оказывают обезболивающий эффект;
- Глюкокортикостероиды. Назначаются с целью купирования острого приступа подагры. В связи с угнетением иммунитета глюкокортикостероиды используются в ограниченном количестве и по строгим показаниям.
Соблюдение определенного питания – важная часть комплексного лечения подагры. В ежедневном меню могут присутствовать:
- Вегетарианские супы;
- Ограниченное количество мяса курицы или утки;
- Постные сорта рыбы;
- Кисломолочные продукты (кефир, ряженка, простокваша, творог);
- Крупы;
- Макароны;
- Достаточное количество свежих овощей и фруктов;
- Орехи;
- Сухофрукты;
- Мед;
- Пастила;
- Морсы, компоты, соки;
- Некрепкий чай.
Соблюдение диеты необходимо не только в период обострения подагры, но и на протяжении всей жизни. Подобным образом удается минимизировать количество рецидивов заболевания.
Для снижения уровня мочевой кислоты больному назначается медикаментозное лечение. Дозировки препаратов подбираются в зависимости от показателей. С целью динамического наблюдения за эффективностью лечения необходимо регулярно определять уровень мочевой кислоты в крови. Снижение ее концентрации свидетельствует о положительных результатах терапии. Контрольные исследования рекомендуется проводить каждые 2-4 недели, а затем 1 раз в 6 месяцев. Доза препаратов постепенно снижается до достижения поддерживающих значений. Полностью отменить прием лекарств удается крайне редко. Чаще всего это сопровождается обострением подагры.
После снижения уровня мочевой кислоты и исчезновения клинических проявлений заболевания пациент может возвращаться к привычной жизни. Для профилактики повторных обострений врачи рекомендуют придерживаться правильного питания и вести активный образ жизни.
Прогноз
Прогноз для жизни при диагностированной подагре благоприятный. Большинство пациентов с заболеванием доживают до преклонных лет. Качество жизни повышается при соблюдении мер профилактики рецидивов заболевания и прохождении регулярного осмотра у врача.
Пройти обследование для выявления подагры можно в Юсуповской больнице. Клиника располагается в Москве. Оборудование больницы позволяет с высокой точностью определить подагру на начальных этапах развития. После получения результатов исследований опытные врачи разрабатывают индивидуальную тактику лечения. Современная терапия помогает быстро облегчить состояние пациента. Используемые препараты отвечают стандартам качества и безопасности. Чтобы записаться на приём к ревматологу, звоните по телефону контакт-центра Юсуповской больницы круглосуточно в любой день недели.
Источник
