С подагрой ложат в больницу


Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 8 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагрыпроявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
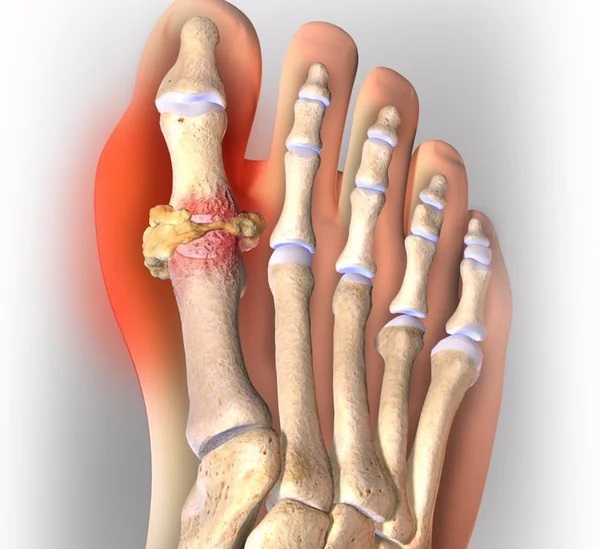
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
Поклассификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчини женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ или УЗИ суставов и почек.
Назначение лечения

Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчини женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
Можно ли вылечить подагру навсегда?
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотвратить негативное влияние на суставы и их разрушение можно.
Как лечить подагру в период обострения?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и придерживаться малокалорийной и низкоуглеводной диеты с включением полиненасыщенных жирных кислот. Профилактика подагры имеет определяющее значение, позволяя сократить частоту возникновения острых приступов и их интенсивность.
Что можно есть при подагре?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также №7 и №8. В питание могут входить: мясо, рыба и птица только нежирных сортов, пшеничный и ржаной хлеб 1-го и 2-го сорта, молоко, творог, кефир низкой жирности, салаты из свежих и квашеных овощей, омлеты, вегетарианские первые блюда.
Источник
Подагра – системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» – нога, «агра» – капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови. Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
- Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
| Критерий | Сустав | Балл |
|---|---|---|
Клинические | ||
| Вовлечение суставов во время типичного приступа подагры | голеностопный сустав/предплюсна, 1-й плюснефаланговый сустав | + 1 балл + 2 балла |
| Типичный острый приступ подагры | эритема над поверхностью сустава (сообщается пациентом либо фиксируется врачом), невозможность прикосновения или надавливания на область пораженного сустава, значительные трудности при ходьбе или невозможность выполнять. | одна характеристика «+1 балл» две характеристики «+2 балла» три характеристики «+3 балла» |
| Динамика типичного острого приступа | Наличие 2 и более признаков независимо от противовоспалительной терапии:
| один типичный эпизод «+1 балл» рецидивирующие типичные эпизоды«+2 балла» |
| Клинические признаки тофуса | Дренированный либо гипсообразный подкожный узелок, часто васкуляризированный, с типичной локализацией: суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия. | Представлены «+4 балла» |
| Лабораторные методы | ||
| Уровень мочевой кислоты (определяется в тот промежуток времени, когда пациент не получает препараты, снижающие уровень мочевой кислоты) | < 4 мг/дл (240 мкмоль/л) 6- 8- >10 мг/дл (> 600 мкмоль/л) | «- 4 балла» «+2 балла» «+3 балла» «+4 балла» |
| Анализ синовиальной жидкости (поляризационная микроскопия) | Отрицательный результат. | «-2 балла» |
| Методы диагностической визуализации | ||
| Признаки наличия депонирования уратов | Ультразвуковой феномен «двойного контура» или признаки депонирования уратов при использовании метода КТ с двумя источниками излучения. | «+4 балла» |
| Признаки наличия связанного с подагрой поражения сустава | Обнаружение по меньшей мере 1 эрозии во время проведения рентгенографии кистей и/или стоп. | «+4 балла» |
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава – +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» – +2 балла
- Гиперурикемия (548 мкмоль/л) – +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.
Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
Аллопуринол – способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
Бензбромарон – мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Источник
