Распад легкого при пневмонии прогноз

1. Понятие казеозного воспаления
2. Виды туберкулезной пневмонии
3. Признаки пневмонии с распадом
4. Диагностика заболевания
5. Терапия болезни
6. Народная медицина
Казеозная пневмония – это специфическое заболевание лёгочной ткани, которое развивается на фоне туберкулеза или возникает в виде самостоятельного заболевания у человека, считавшегося здоровым, начинается остро, и почти всегда заканчивается летальным исходом в краткий срок, ввиду тяжести течения.
Понятие казеозного воспаления
Данное воспаление называют также – пневмония с распадом или туберкулезная пневмония, так как данное заболевание вызывается палочкой туберкулеза и вызывает необратимые последствия в легких. Туберкулезные бактерии поражают легочную ткань через повреждение ее внутриклеточных структур, вследствие чего она начинает разрушаться и нарушать функционирование не только легочной системы, но и других органов. Это приводит к таким осложнениям, как:
- дистрофия миокарда;
- недостаточность коры надпочечников;
- снижение функций печени;
- нарушения со стороны нервной системы.

В тканях легких происходят некротические изменения, образующих большое количество распадающихся полостей (казеозов). Пневмония распада быстро распространяется на большой площади легкого, расплавляет ткань, при этом полости сливаются в одну большую, в которой находятся колонии микобактерий туберкулеза.
Туберкулезная пневмония быстро прогрессирует, вызывая появление в альвеолах экссудата в виде творога, иммунитет сильно снижается (гибнут лимфоциты), возникает иммунодефицит. Казеозная пневмония чаще встречается у социально неустроенных людей, ведущих неподобающий образ жизни (алкоголики, наркоманы, бомжи), у ВИЧ инфицированных, у людей с сахарным диабетом, у медицинских работников, у длительно лечившихся глюкокортикоидами или цитостатиками. Очень редко казеозная пневмония может возникнуть у беременных женщин, у детей раннего и младенческого возраста. К факторам появления этой болезни относят длительное голодание, асоциальный образ жизни.
Виды туберкулезной пневмонии
Согласно изменениям, которые происходят в бронхиальных тканях, казеозная пневмония делится на:
- лобарную;
- ацинозную;
- лобулярную формы.
При лобарной форме поражается воспалением вся доля лёгкого. Образуются большие площади некроза и каверны (полости), ткань гнойно расплавляется. Развивается в виде самостоятельной формы туберкулеза.
При ацинозной форме, которая является осложнением милиарного туберкулёза, происходит поражение отдельных площадей ткани легкого.
При лобулярной форме, возникшей на фоне осложнившегося туберкулёза, поражается несколько частей (долей) лёгких крупными полостями, течение очень тяжёлое, симптомы интоксикации сильные.

Признаки пневмонии с распадом
Казеозная пневмония отмечается особенностями в симптоматике, так как может быть пневмонической (характеризующейся основными симптомами пневмонии), может протекать по типу гриппа (насморком, болью в горле, ломотой во всем теле, появлением кашля), а также по типу сепсиса (присутствует высокая температура, головная боль, озноб, все признаки интоксикации организма). Всегда начинается резко и остро.
Данное заболевание характеризуют несколько стадий:
- Первая (начальная) имеет такие признаки: интоксикационный синдром в виде слабости, лихорадки, озноба, потливости, отказе от еды. Образуются очаги поражения с некротическими массами.
- При второй стадии отмечается дыхательная недостаточность: присутствует сухой кашель и небольшое количество трудно отделяемой мокроты с прожилками крови, одышка. Происходит расплавление масс, образуются полости распада.
- В третьей стадии выраженное харканье кровью, легочное кровотечение, состояние больного тяжелое. Отмечается выраженная бледность кожных покровов, с желтоватым оттенком.
- Последняя стадия распада характеризуется откашливанием обильной зеленой гнойной мокроты, развивается гипоксия, наблюдается тахикардия, цианоз кончика носа и губ, боль в груди.
При перкуссии грудной клетки звук притуплен, в легких выслушивается ослабленное дыхание, мелкопузырчатые влажные хрипы, акцент 2 тона над лёгочной артерией, при пальпации — печень увеличена.
Основные синдромы казеозной пневмонии:
- интоксикации (из-за токсинов микобактерий туберкулеза в крови) – бледность, тахикардия, расстройства сознания, увеличенные дыхательные движения, психическое возбуждение или апатия, рвота, лихорадка;
- катаральный (разрушается альвеолярный эпителий в бронхах) – здесь присутствует кашель;
- поражения легких (при инфильтрации легочной ткани появляется экссудат, возникает обструкция бронхов из-за их сужения, последующее образование полостей распада) – дыхание больного свистящее, одышка, лихорадка;
- гематологических сдвигов (лабораторные изменения показателей в крови).
У больного туберкулезной пневмонией резко снижается масса тела, отмечается психическое возбуждение в виде бреда, галлюцинаций, мокрота плохо пахнет. Или наоборот, больные лежат в постели, не двигаясь. Возникают абдоминальные расстройства (тошнота, диарея). Пульс слабый.

Разновидность казеозной — лобарная пневмония (долевая) клинически характеризуется повышением температуры до высоких цифр, кашлем с мокротой, ознобом, одышкой, ослаблением дыхания, голосовым дрожанием на стороне поражения, тахикардией. На рентгене присутствует затемненная зона только одной доли. Воспаление может перейти на плевру (плеврит), и тогда появится боль на стороне воспаления, особенно беспокоящая при поворотах туловища.
Боль, которая возникает с левой стороны, может отдавать в плечо или подреберную, подмышечную области и напоминать сердечную. Также могут отмечаться низкое АД, больной может часто терять сознание.
Казеозная пневмония имеет такие осложнения, помимо летального исхода:
- распад легкого по типу цирроза;
- плеврит;
- миокардит;
- менингит;
- септический артрит.
Диагностика заболевания
При казеозной пневмонии:
- в общем анализе крови отмечают лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышенное СОЭ (до 70 мм/час), лимфопению (основной симптом заболевания), снижение гемоглобина;
- на рентгене видны поражения лёгких, затемненные участки, а затем светлые участки неправильных форм, уменьшение легких в размерах; при лобулярной форме — тени очагов неправильных форм нечётких контуров при распаде и небольшие (1,5 см) в диаметре фокусы.
- микроскопия мазка мокроты на наличие туберкулёзных микобактерий даёт положительный результат, их очень много;
- КТ показывает хорошо различимые просветы расширения от средних до крупных бронхов, видны очаги множественного распада, доля лёгкого с очагом поражения теряет эластичность и уменьшается.
- проводят диагностику туберкулеза через пробу Манту;
- делают анализ крови на антитела к возбудителю туберкулеза в крови;
- проводят анализ крови на насыщенность крови кислородом;
- исследуют кровь биохимически на уровень креатинина или азот мочевины.
Лечение назначают фтизиатр, пульмонолог, терапевт. Прогноз не очень хороший. Полное излечение наступает редко из-за каверн, которые являются потенциальными источниками прогресса туберкулеза. Хотя возможен, если пневмония распада была обнаружена на начальной стадии, и сразу же было начато адекватное лечение.
Терапия болезни
Казеозную пневмонию лечат комплексно противотуберкулезными препаратами, а также антибактериальными, патогенетическими и симптоматическими в условиях стационара. Необходим постельный режим, тщательный уход, позитивные эмоции, употребление больших количеств жидкости, борьба с осложнениями (например, при кровохарканье – кровоостанавливающие средства Этамзилат, Викасол, Хлористый кальций, капельное введение растворов по борьбе с шоком).
Существует возможность проведения оперативного вмешательства по типу резекции легочной ткани, пораженной доли. Применяется:
- Антибактериальная терапия: парентеральное введение комбинаций антибиотиков (цефалоспоринов, макролидов).
- Дезинтоксикационная капельная терапия: 5% глюкоза, физ. раствор, поднятие АД, метаболиты.
- Средства для разжижения вязкой мокроты и выведении ее.
- Прием лекарств через аппарат – небулайзер:
➤антисептиков — Декасана, Диоксидина;
➤препаратов, воздействующие на обструкцию бронхов — Сальбутамола с Фликсотидом, Фенотерола (Беротека);
➤разжижающих мокроту — Амброксол, Лазолван, АЦЦ. - Санационная бронхоскопия, которая отсасыванием мокроты и введением внутрь бронха антисептиков, средств, разжижающих мокроту.
- Плевральная пункция при осложнении (экссудативном плеврите), одновременный забор материала для анализов.
- Симптоматическая терапия – прием обезболивающих и жаропонижающих лекарств, сердечных, противовоспалительных средств.
- Физиотерапия и массаж.
- Витаминотерапия.
- Терапия кислородом.
- Калорийное питание (яйца, сало, сливочное масло) каждые 2-3 часа.
- Санитарно-гигиеническое соблюдение правил нахождения больного в стационаре соответствующего профиля (туб.диспансер), тщательная обработка помещения, где он лечится, частые проветривания.
- Применяют теплые ванны.
- Иммуноглобулины.

Народная медицина
Известно, что народные средства эффективны при лечении воспалений в легких при пневмониях и туберкулезе, если на них нет аллергии, и их используют вместе с антибиотиками.
Широко применяют фитотерапию, которая обладает противовоспалительными и обезболивающими свойствами, поднимает иммунитет, а также препятствует рецидиву болезни. Существует множество рецептов. Больной может выбрать, какое средство ему больше подходит.
- Пьют чаи из ягод шиповника и меда, липовый настой.
- Листья столетника (желательно трехлетнего растения) перемалывают, складывают в посуду, заливают свежим медом и бутылкой кагора, дают постоять десять дней, процеживают, отжимают и кушают по ложке три раза в день.
- Смазывают ржаной хлеб чесноком, кушают часто с черной редькой и медом.
- Длительно принимают прополис с молоком для повышения иммунитета, а также сливочное масло с прополисом (одну чайную ложку сливочного масла смешивают с несколькими каплями лекарства) или втирают в грудную клетку.
- Внутрь длительно принимают аптечный барсучий жир в подогретом виде. Также его втирают в грудную клетку на ночь, укутывая больного теплым платком.
- Принимают мумие утром, натощак или на ночь.
- Травы отхаркивающих и противовоспалительных свойств (солодка, алтей, листья мать-и-мачехи, термопсис) заваривают в виде отваров или настоев и пьют.
- Крапиву заваривают при кровотечениях в виде настоев.
Также применяют внутрь сок лука, пареные плоды рябины с медом, облепиховое варенье, боярышник, черную смородину, малину, настой чайного гриба, можжевельник.
Будьте здоровы!
Источник
Туберкулез легких – это заболевание, у которого имеется несколько форм. На начальных стадиях происходит инфильтрация тканей легкого, которая постепенно прогрессирует. Активная деятельность возбудителя заболевания приводит к тому, что на месте патологического очага начинается распад легких и формируется каверна – деструктивный очаг.
Многие пациенты задумываются о том, что это такое и как жить с этой патологией. Такая форма заболевания называется туберкулезом в фазе распада, или деструктивным туберкулезом.
Клиническая картина
 Туберкулез легких с распадом имеет непродолжительное течение ( от 2 недель до 4 месяцев). Клинические проявления заболевания зависят от того, на какой стадии развития находится патологический процесс.
Туберкулез легких с распадом имеет непродолжительное течение ( от 2 недель до 4 месяцев). Клинические проявления заболевания зависят от того, на какой стадии развития находится патологический процесс.
Фаза инфильтрации
В период инфильтрации тканей легкого в органе пока не развиваются деструктивные изменения. Возникает процесс воспаления, который сопровождается экссудацией – выходом из кровеносного русла плазмы и специфических белков. Туберкулез на этой стадии проявляется следующими симптомами:
- Общая слабость;
- Снижение работоспособности, сильная утомляемость пациента;
- Нарушения аппетита;
- Появление боли, распространяющейся по грудной клетке;
- Сухой кашель без отделения мокроты;
- Пиодермия – появление гнойничков на поверхности кожи.
При выслушивании (аускультации) пациента над легочными полями в области патологического очага обнаруживаются характерные симптомы – влажные хрипы и шум трения плевры.
Фаза распада
После завершения стадии инфильтрации начинается стадия распада. При этом в ткани легких развивается казеозный некроз – распадается эпителий альвеол. Отторгающаяся легочная ткань выделяется через бронхи, пациент отхаркивает ее вместе с мокротой.
При туберкулезе распад легких приводит к формированию пневмопиогенных (дающих гной) полостей. Иногда казеозные массы выходят не через бронхи, а через сформировавшиеся свищи – патологические гнойные ходы.
На данной стадии симптоматика, имеющаяся у пациента, ухудшается. Для фазы распада характерны:
- Сильный кашель с отделением характерной гнойной мокроты;
- Кровохарканье;
- Появление экспираторной одышки (затруднения выдоха);
- Боли в груди, чувство давления, распирания;
- Усиленное потоотделение;
- Резкие повышения и снижения температуры тела;
- Бессонница;
- Цианоз вокруг ротовой полости;
- Снижение эластичности кожных покровов.
При выслушивании определяются влажные хрипы. Иногда они могут быть слышны и просто так, без фонендоскопа.
Фаза обсеменения
Последняя стадия распада легкого при туберкулезе – это обсеменение. На этом этапе происходит распространение патологического процесса на окружающие органы из первичного туберкулезного очага. Распространение заболевания происходит через мокроту, в которой содержится большое количество микроорганизма-возбудителя – палочки Коха.
Патология распространяется сначала на близлежащие органы, затем может продвигаться дальше по организму. В поврежденных тканях формируются патологические очаги, имеющие неправильную форму. На данной стадии к симптомам туберкулеза легких присоединяются также признаки повреждения других органов, в которые проник болезнетворный микроорганизм.
Диагностика заболевания
При подозрении на распад легких при туберкулезе пациенту необходимо в срочном порядке обратиться к врачу. Специалист начинает обследование с расспроса больного. Он выясняет его жалобы, уточняет, когда впервые появились симптомы, как развивалось заболевание с течением времени, менялась ли симптоматика. Это помогает установить, на какой стадии находится развитие патологического процесса.
После этого доктор проводит осмотр. Он обращает внимание на форму грудной клетки, ее симметричность. При пальпации (ощупывании) определяется болезненность в области патологического очага. После проводится аускультация – выслушивание легочных полей, которая выявляет наличие влажных хрипов и патологических шумов, например, шума трения плевры.
На основании расспроса и осмотра доктор ставит пациенту предварительный диагноз и назначает комплекс диагностических процедур. Он включает следующие исследования:
- Рентгенография органов груди в нескольких проекциях. Методика является рутинным исследованием, которое помогает подтвердить наличие патологического процесса в легких. В фазе инфильтрации на снимке определяются незначительные затемнения, в периоде распада обнаруживаются кавернозные полости в области туберкулезного очага.
- КТ. Исследование обладает большей точностью. Томография применяется, когда необходимо подробно изучить ткани, плохо визуализировавшиеся на рентгене, и выявить патологию.
- Туберкулиновые пробы. Методика основана на иммунологической реакции организма больного к компонентам возбудителя туберкулеза. Пробы с туберкулином являются самым эффективным способом выявления микобактерий в организме пациента.
- Бронхоскопия. Эндоскопическое исследование позволяет осмотреть дыхательные пути и обнаружить очаги некроза, каверны, дренирующие их бронхи.
На основании данных комплексного обследования пациенту ставится диагноз деструктивного туберкулеза.
Лечение заболевания
Лечение туберкулеза в стадии распада имеет несколько основных целей:
- Рассасывание патологических инфильтратов;
- Закрытие кавернозных полостей;
- Уничтожение болезнетворных микобактерий в организме пациента.
Терапия заболевания должна проводиться исключительно в условиях стационара. Больному подбирается комплекс лекарственных средств, которые будут бороться с инфекцией. Лечение назначается по схемам. Выбор той или иной методики зависит от состояния пациента и особенностей течения патологического процесса.
Первая схема представляет собой комбинацию двух препаратов. Первый – это изониазид, который борется с размножением микобактерий туберкулеза. Второе средство – рифампицин – является антибиотиком широкого спектра действия. Он не только уничтожает возбудителя заболевания, но и препятствует заражению пациента сопутствующими инфекциями.
Длительность лечения по данной схеме довольно продолжительная. Она составляет в среднем 6 месяцев. При необходимости курс увеличивается до 1 года.
Вторая схема включает 4 препарата:
- Этамбутол;
- Протионамид;
- Стрептомицин;
- Пиразинамид.
Она назначается в том случае, если штамм микобактерий в организме пациента устойчив к воздействию изониазида.
Кроме противотуберкулезных средств, лечение пациента включает симптоматическую терапию, направленную на улучшение его общего состояния. В нее входят:
- Преднизолон – для купирования воспаления и экссудации;
- Пирогенал – для улучшения регенерации тканей;
- Этимизол – для восстановления нормлальной легочной вентиляции;
- Левамизол – для стимуляции иммунитета.
Пациент с деструктивным распадом легкого должен быть готов к сложному продолжительному лечению.
Прогноз
Однозначно ответить на вопрос, сколько может прожить пациент с туберкулезом в стадии распада, нельзя. При легком течении заболевания и своевременном начале терапии патологию можно вылечить в стадии экссудации, при этом туберкулез легких проходит. На месте патологического очага остаются фиброзные изменения.
В более тяжелых случаях в области казеозного некроза может сформироваться туберкулома. В сочетании с нарастающей интоксикацией и общим ухудшением состояния прогноз для пациента неутешительный – возможен летальный исход.
Таким образом, туберкулез в стадии распада – это тяжелая патология, которая требует продолжительного лечения. Чтобы избежать риска для жизни, пациенту необходимо строго соблюдать все рекомендации лечащего врача. Не живите, как жили до болезни, игнорировать появление туберкулеза нельзя. Ранняя диагностика и комплексное лечение заболевания – залог выздоровления человека.
Источник
Казеозная пневмония – это тяжело протекающая самостоятельная клиническая форма туберкулеза легких, для которой характерно быстрое прогрессирование специфического воспаления, сопровождающееся разрушением лёгочной паренхимы и образованием каверн. Ведущими клиническими признаками болезни являются выраженная интоксикация, кашель с мокротой, дыхательная недостаточность. В диагностических целях используются лучевые методы исследования органов грудной клетки, выполняются лабораторные анализы. Назначается этиотропная химиотерапия, применяются дезинтоксикационные средства, иммуностимуляторы. По показаниям осуществляется хирургическое лечение.
Общие сведения
Казеозная пневмония развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса. Распространена в странах с высоким уровнем заболеваемости туберкулёзом. Возникает на фоне иммунодефицитного состояния. Удельный вес казеозного воспаления у пациентов с впервые диагностированным лёгочным туберкулёзом составляет 3-15%. Бактериовыделение наблюдается в 90-95% случаев. Приблизительно у 60% пациентов обнаруживается первичная или вторичная множественная лекарственная устойчивость к противотуберкулёзным препаратам. 30-50% случаев заканчиваются летальным исходом в течение первых 2-6 недель болезни.
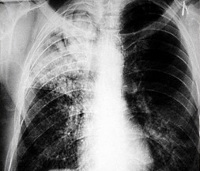
Казеозная пневмония
Причины
Возбудителем инфекционного заболевания является микобактерия туберкулёза (бацилла Коха). Казеозная пневмония формируется при массивном инфицировании человека высоковирулентным, нередко резистентным к туберкулостатикам агентом либо при активации персистирующей в организме туберкулёзной инфекции. Чаще всего казеозный некроз лёгочной ткани осложняет течение диссеминированного или фиброзно-кавернозного туберкулёзного процесса. Обязательным условием возникновения болезни является выраженная иммуносупрессия. В группу риска по развитию тяжёлых форм туберкулёзной инфекции относятся:
- Социально дезадаптированные лица. Включает лиц без определённого места жительства, занимающихся бродяжничеством, беженцев. Выраженный вторичный иммунодефицит часто наблюдается у больных с алкогольной зависимостью, наркоманией. Высока вероятность заражения лекарственно-устойчивым туберкулёзом и возникновения его тяжёлых форм у людей, отбывающих наказание в тюрьмах.
- Группа медицинского риска. Наиболее часто казеозная пневмония выявляется и становится причиной смерти у больных СПИДом, не принимающих антивирусные препараты и средства специфической химиопрофилактики. Высок риск данной патологии у пациентов, длительно получающих кортикостероиды и цитостатики, больных сахарным диабетом.
Патогенез
Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Первоначально патологический процесс локализуется в пределах одного сегмента. В зоне поражения нарушается микроциркуляция. В питающих лёгочную ткань сосудах формируются тромбы. Отсутствие должного кровоснабжения вызывает массовую гибель клеток – казеозный некроз. Бронхогенным и лимфогематогенным путём микобактерии попадают в соседние сегменты, противоположное лёгкое, могут заноситься в другие органы и ткани. В течение 2-3 недель развивается распространённая туберкулёзная пневмония. При патоморфологическом исследовании обнаруживается обширное, чаще двустороннее поражение лёгких с характерными полостями распада неправильной формы, частично заполненными казеозными массами. В процесс вовлекается париетальная и висцеральная плевра. Образуются казеозные плевральные наложения.
Классификация
Классификация тяжёлого казеозного поражения лёгочной паренхимы построена на основании патоморфологических изменений в повреждённой ткани. Некоторые авторы научных статей из области фтизиатрии считают, что она также отражает стадийность патологического процесса. В зависимости от повреждения тех или иных анатомических структур различают следующие формы пневмонии с казеозным расплавлением лёгкого:
- Ацинозную. В патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
- Лобулярную. Поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
- Лобарную. Воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
Симптомы казеозной пневмонии
Заболевание начинается остро, реже подостро. Определяется повышение температуры до высоких фебрильных и гипертермических значений. Лихорадка гектического или неправильного типа со значительными колебаниями суточной температуры сопровождается ознобом, головной болью. Ярко выражены симптомы интоксикации. Резко снижается аппетит вплоть до полной анорексии. Пациенты ощущают значительную общую слабость, утомляемость. Нарушается сон. Беспокоят проливные ночные поты. Иногда клиническая картина в дебюте болезни напоминает начало острой респираторной инфекции. Больные жалуются на насморк, боли и першение в горле, ломоту в суставах, умеренную лихорадку.
Важными признаками казеозного поражения лёгких являются кашель и одышка. В начале болезни кашель сухой, небольшое количество слизистой мокроты отделяется с трудом. Нередко бронхиальный секрет приобретает ржавую окраску. Через 1-2 недели кашель становится продуктивным. К казеозному воспалению присоединяется неспецифическая микрофлора, что обуславливает выделение жёлто-зелёной гнойной мокроты. Изменяются проявления лихорадочного синдрома, отмечаются эпизоды ремиссии с нормальной или субфебрильной температурой тела. При этом общее состояние больного ухудшается. Нередко в этот период времени обнаруживается примесь крови в мокроте.
Выраженная одышка беспокоит пациента уже в первые дни заболевания. Она появляется при незначительной физической нагрузке и ещё больше усиливается по мере прогрессирования патологии. Затруднения дыхания сопровождаются болевым синдромом. Незначительные боли в грудной клетке становятся интенсивными при вовлечении плевры в процесс воспаления. Больной заметно худеет. Постепенно нарастает лёгочно-сердечная недостаточность.
Осложнения
Казеозная пневмония в остром периоде часто осложняется кровохарканьем или лёгочным кровотечением. Массивное инфицирование на фоне иммунодефицита нередко приводит к инфекционно-токсическому шоку на первом этапе заболевания. Иногда возникает спонтанный пневмоторакс. В период регрессии на фоне консервативной терапии казеозная лобарная пневмония трансформируется в фиброзно-кавернозный туберкулёз лёгких. Из разнокалиберных полостей деструкции формируются каверны. Летальный исход наступает при несвоевременном обращении пациента за медицинской помощью, отсутствии лечения, тяжёлой иммуносупрессии. Основными причинами смерти являются острая недостаточность дыхания и кровообращения, массивное лёгочное кровотечение, инфекционно-токсический шок.
Диагностика
Диагностировать казеозное поражение лёгкого в течение первой недели сложно, поскольку заболевание протекает под маской крупозной пневмонии, гриппа или септического состояния. Наличие туберкулёза любой локализации или контакта с бациллярным больным в анамнезе позволяют заподозрить специфический процесс. При осмотре пациента обращает на себя внимание бледность кожных покровов с лихорадочным румянцем на щеках, цианоз губ. Окончательный диагноз выставляется на основании:
- Физикальных данных. При перкуссии определяется притупление лёгочного звука в проекции инфильтрации. Аускультативно выслушивается бронхиальное дыхание, которое может быть амфорическим над крупной полостью распада. Отмечаются многочисленные влажные разнокалиберные хрипы.
- Методов лучевой диагностики. Лобарная казеозная пневмония на рентгенограмме лёгких представляет собой массивное затенение доли лёгкого с формирующимися полостями распада и смещением средостения в поражённую сторону. Характерно наличие бронхогенных очагов отсева в поражённом и противоположном лёгких. При лобулярном и ацинозном казеозе выявляются множественные очаги инфильтрации с тенденцией к слиянию и распаду.
- Общеклинических анализов. При исследовании периферической крови наблюдается лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, лимфопения. Увеличиваются острофазовые показатели, выявляется гипоальбуминемия. Определяется повышенное содержание белка в моче.
- Исследования мокроты. Обнаружение микобактерий в мокроте больного возможно только на второй неделе заболевания. Выполняется простая бактериоскопия по Цилю-Нильсену, посевы на жидкие и твёрдые среды, применяются методы экспресс-диагностики. Уточняется чувствительность к туберкулостатикам. Наличие туберкулёзной палочки в мокроте подтверждает диагноз.
Кожные иммунодиагностические тесты (Проба Манту, Диаскинтест) малоинформативны для диагностики казеозного процесса из-за нарушения иммунного ответа. Результат исследования обычно является отрицательным или слабоположительным. При наличии тяжёлого имуннодепресивного состояния квантифероновый и тубинфероновый тесты могут не реагировать на туберкулёзную инфекцию.
Лечение казеозной пневмонии
После установления диагноза лечение болезни осуществляет врач-фтизиатр. Этиотропная терапия туберкулостатическими препаратами назначается с учётом резистентности микобактерий к лекарственным средствам. Лечение двухэтапное. Интенсивная фаза химиотерапии проводится в условиях специализированного стационара. Используются дезинтоксикационные средства, антигипоксанты, иммуностимуляторы, кортикостероидные гормоны. Питание больного должно быть сбалансированным, высококалорийным. При наличии множественных или гигантских одиночных полостей деструкции рассматривается вопрос о хирургическом вмешательстве. При отсутствии противопоказаний выполняется резекция лёгкого. Лечение противотуберкулёзными препаратами в фазе продолжения производится длительно (до 24 месяцев) амбулаторно под контролем медицинских работников.
Прогноз и профилактика
Прогноз при пневмонии специфического характера всегда серьёзный. Заболевание регрессирует с образованием плотных очагов приблизительно в 25% случаев. Такой процесс заживления является исходом ацинозного или лобулярного воспаления. Казеозные лобиты трансформируются в хронический фиброзно-кавернозный или цирротический туберкулёз лёгких. Длительное течение туберкулёзной инфекции постепенно приводит к формированию лёгочного сердца, возникновению амилоидоза и инвалидизации больного. Специфическая профилактика тяжёлых форм туберкулёза осуществляется путем вакцинации детей вакциной БЦЖ в декретивные сроки. К неспецифическим мероприятиям относятся соблюдение здорового образа жизни, полноценное питание, своевременные профилактические рентгено-флюорографические обследования. ВИЧ-инфицированным пациентам назначается превентивное лечение туберкулостатиками.
Источник
