Расчет инфузионной терапии при пневмонии


Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК | |
кафедра внутренних болезней № 1 | ||
фокуса воспаления) | ||
Увеличение СОЭ | Неспецифический показатель, не является | |
признаком бактериальной инфекции | ||
Сохраняющаяся слабость, потливость | Проявления постинфекционной астении | |
Наиболее распространенные ошибки антибактериальной терапии внебольничной пневмонии у взрослых
Назначение | Комментарий |
По выбору препарата | |
Гентамицин | Аминогликозиды не активны в отношении пневмо- |
кокков | |
Ампициллин | Низкая биодоступность препарата (40%), а у амок- |
сициллина она достигает 75-93% | |
Ко-тримоксазол внутрь | Распространенность резистентных S.pneumoniae и |
H.influenzae, частые кожные аллергические реак- | |
ции, наличие боле безопасных препаратов | |
Антибиотики + нистатин | Отсутствие доказательств клинической эффектив- |
ности нистатина в профилактике кандидоза у паци- | |
ентов без ИДС, необоснованные экономические за- | |
траты | |
Комбинированные препараты типа | Низкое содержание антибиотиков |
«Ампиокс» | |
/ампициллин+оксациллин/ | |
По длительности терапии | |
Частая смена а/б в процессе лечения, | Показания для замены антибиотиков: |
объясняемая опасностью развития ре- | 9 клиническая неэффективность, о которой |
зистентности | можно судить через 48-72 ч терапии; |
9 развитие серьезных нежелательных явле- | |
ний, требующих отмены антибиотика; | |
9 высокая потенциальная токсичность анти- | |
биотика, ограничивающая длительность его | |
применения | |
Продолжение а/б терапии при сохра- | Основным критерием отмены антибиотика являет- |
нении отдельных рентгенологических | ся обратное развитие клинических симптомов: |
и/или лабораторных изменений | нормализация температуры тела; уменьшение |
вплоть до их полного исчезновения | кашля, уменьшение объема или характера мокроты |
и др. Сохранение отдельных лабораторных и/или | |
рентгенологических изменений не является пока- | |
занием к продолжению антибиотикотерапии | |
Неантибактериальная терапия: основные виды и принципы
Кроме антибактериального лечения, больным пневмониями традиционно проводятся так- же патогенетическая и симптоматическая терапия.
Патогенетическая терапия
Терапия экспекторантами.
Лекарственные средства, улучшающие откашливание мокроты (экспекторанты), разделя- ются на: средства, стимулирующие отхаркивание, и муколитики (мукорегуляторы). Послед- ние используются в комплексной терапии пневмонии наиболее часто (они не увеличивают объем мокроты, но улучшают её реологические свойства, кроме того обладают дополнитель- ными положительными эффектами, фармакокинетическим синергизмом с антибиотиками).
Отхаркивающие средства способствуют удалению скудной мокроты, муко- литики — отхождению вязкой мокроты.
К отхаркивающим средствам относятся растительные экстракты (алтей, анис, девясил, ба- гульник, душица, ипекакуана, мать-и-мачеха, подорожник, росянка, солодка, сосновые почки,
– 31 –

Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК |
кафедра внутренних болезней № 1 | |
фиалка, тимьян, термопсис и др.), терпингидрат, йодиды. Механизм действия этих средств основан на удалении бронхиального секрета из дыхательных путей за счет снижения его вяз- кости, но при увеличении объема мокроты, что в ряде случаев служит отрицательным эффек- том. Растительные экстракты входят в сиропы, капли и таблетки от кашля, являются состав- ляющими грудных сборов.
К препаратам растительного происхождения относится препарат “Доктор Мом”. В его со- став входят эфирные масла, сапонины и флавоноиды. Всасывание эфирных масел через сли- зистую оболочку дыхательных путей (при проведении ингаляций) обусловливает непосредст- венное спазмолитическое действие на гладкую мускулатуру бронхов, а также резорбтивное, муколитическое и противомикробное действие, обеспечивая в целом отхаркивающий эффект, который усиливается за счет повышения активности реснитчатого эпителия.
Сапонины обладают бактерицидным и отхаркивающим действием, основанным на гастро- пульмональном мукокинетическом рефлексе, вызывающем усиление секреции слизи и эска- латорной функции мерцательного эпителия, уменьшение вязкости мокроты. Флавоноиды по- давляют образование свободных радикалов, обладают антиоксидантной активностью, выпол- няют роль цитопротекторов и капилляропротекторов, вызывают спазмолитический эффект. Муколитики в отличие от отхаркивающих средств не увеличивают объем мокроты, но хо- рошо разжижают бронхиальный секрет за счет изменения структуры слизи. Муколитики (ацетилцистеин, карбоцистеин, трипсин, бромгексин, амброксол /амбробене, халиксол, ам- бролан/) разрывают полимеры бронхиального секрета и уменьшают патологическую вязкость слизи. Они показаны прежде всего при сгущении мокроты. Воздействуя на слизеобразующие клетки, они нормализуют биохимический состав секрета, существенно не увеличивая количе- ства мокроты. Муколитики могут широко применяться при лечении кашля, вызванного забо- леваниями нижних отделов дыхательных путей в том числе при пневмонии. Назначение му- колитиков показано и при болезнях ЛОР-органов, сопровождающихся выделением слизисто- го и слизисто-гнойного секрета (риниты, синуситы).
Некоторые препараты из этой группы (амбробене, лазолван) имеют несколько лекарствен- ных форм, обеспечивающих различные способы доставки лекарственного вещества (ораль- ный, ингаляционный, эндобронхиальный и пр.), что чрезвычайно важно в комплексной те- рапии болезней органов дыхания.
Амброксол (амбробене) относится к муколитическим препаратам нового поколения и обла- дает рядом преимуществ. Важной особенностью амброксола является его способность увели- чить содержание сурфактанта в легких. Оказывая положительное влияние на сурфактант, ам- броксол опосредованно повышает мукоцилиарный транспорт и в сочетании с мукокинетиче- ским действием, дает выраженный отхаркивающий эффект. Амброксол нормализует функ- цию измененных серозных и мукозных желез слизистой бронхов, что особенно важно у боль- ных с хроническими заболеваниями легких. Амброксол не провоцирует бронхообструкцию, не оказывает противокашлевого действия. Амброксол обладает противовоспалительным и противоотечным действием, эффективно способствует купированию обострения хроническо- го бронхита, усиливает местный иммунитет. Сочетание амброксола с антибиотиками, безус- ловно, имеет преимущество над одним антибиотиком в связи с тем, что амброксол способст- вует повышению концентрации антибиотиков в слизистой бронхов. Можно использовать препарат у детей любого возраста, возможно применение у беременных женщин во II и III триместре беременности. К наиболее часто используемым препаратам амброксола относится амбробене, лазолван, халиксол.
Бронхолитическая терапия. Используется при наличии бронхообструктивного синдрома. Применяются β2-адреномиметики короткого действия (сальбутамол, фенотерол), М- холиноблокаторы (ипратропиум бромид, окситропиум бромид), комбинированные препараты (ипратропиум бромид + фенотерол = беродуал), метилксантины пролонгированного действия (теофиллин).
Инфузионная терапия.
При пневмонии на фоне интоксикационного синдрома могут происходит потери жидкости, превышающие физиологические (лихорадка, гипервентиляция и др.). При нетяжелом тече- нии заболевания пациент может восполнять эти потери перорально за счёт минеральной во- ды, соков, киселей и проч. Инфузионная терапия требуется только в 2 случаях:
– 32 –

Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК |
кафедра внутренних болезней № 1 | |
1.Если тяжесть состояния не позволяет адекватно возмещать патологические потери пероральным прием жидкости.
2.Обязательна при инфекционно-токсическом шоке.
Традиционно при пневмониях инфузионную терапию называют дезинтоксикационной. За возникновение синдрома интоксикации при пневмонии прежде всего ответственны цитоки- ны (интерлейкины, фактор некроза опухолей и др.), эндотоксины грамотрицательных микро- организмов (липоид А), продукты протеолиза (молекулы средней массы и др.). Увеличение объема циркулирующей плазмы в результате инфузии солевых или коллоидных растворов мало способствует уменьшению образования этих продуктов и их выведению. В сущности ин- фузионная терапия при пневмонии в большей степени является регидратационной.
Существует 2 различных подхода к проведению инфузионной терапии:
1.Подход, принятый в клинике инфекционных болезней. Объем инфузии определяется сте- пенью выраженности интоксикации (т.е. тяжестью пневмонии):
Степень тя- | Объем, мл/кг | Перорально | Парентерально |
жести | |||
Легкая | 20 | 100% | – |
Средняя | 30 | 2/3 | 1/3 |
Тяжёлая | 40 | 1/3 | 2/3 |
Крайне тяжёлая | 40 | – | 100% |
(при риске развития отёка | |||
мозга/лёгких –минус 10) |
2.Подход, принятый в отделениях реанимации и интенсивной терапии. Предполагает рас- чёт физиологической потребности, дефицита жидкости, определения текущих патологи- ческих потерь. Общий объем суточной инфузии определяется по формуле:
ОИ=ФП+ЖВО+ЖТПП, где
ОИ – объем инфузии, ФП – физиологическая потребность, ЖВО – жидкость возмещения (имеющийся дефицит жидкости), ЖТПП – жидкость текущих патологический потерь (объем жидкости, теряемый с рвотой, поносом, перспирацией выше нормы и др.).
При проведении инфузионной терапии врач должен ответить на несколько вопросов: Сколько? Определить объём нарушений водно-солевого и кислотно-
щелочного баланса (см. таблицу ниже)
Чем? В зависимости от формы нарушений водно-солевого обмена оп- ределить состав и последовательность введения корригирущих растворов.
Как? Определить путь введения – пероральный или парентеральный. Определяется тяжестью состояния больного.
За какое время? Определить время, в течение которого планируется коррекция нарушений. При неосложненных случаях коррекцию проводят в течение суток, у тяжелых больных срок уменьшается до 3-4 ча- сов. Спустя установленное контрольное время (3, 6 или 12 часов) производят переоценку тяжести больного, корригируют про- грамму инфузионной терапии.
С какой скоростью? Рассчитать скорость введения, ориентируясь на показатели гемо- динамики (АД, ЧСС, ЦВД и др.) и функцию почек. Для взрослых максимальной скоростью введения является 500 мл/час.
При пневмонии в начале заболевания на фоне явлений интоксикации, дыхательной не- достаточности возникает тахипное с развитием гипокапнии и дыхательного алкалоза. Это предрасполагает к значительным перспирационным потерям и развитию гипертониче- ской (гиперосмолярная, клеточная) дегидратации.
При гипертонической дегидратации преобладают потери воды. В результате этого развива- ется гиперосмия межклеточного сектора. Вода из клетки перемещается в межклеточное про- странство, что приводит к дегидратации клетки. Состояние больных при этом виде дегидра- тации может длительное время не страдать, так как в силу осмотического градиента долго сохраняется ОЦК и удовлетворительная гемодинамика, и нарушения возникают лишь при тяжёлой степени дегидратации. Клиника обусловлена дегидратацией клеток, особенно ЦНС. Больные жалуются на жажду, сонливость, апатию, слабость. Отмечается сухость полости
– 33 –

Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК |
кафедра внутренних болезней № 1 | |
рта, кожи в подмышечных и паховых областях. Жажда появляется при дефиците воды 1-2 литра (1,5-3% от массы тела). При тяжёлой степени дегидратации могут быть нарушение сознания, галлюцинации, бред.
Сколько?
Физиологическая | Жидкость возмеще- | ||||
потребность у | Текущие патологические потери | ||||
ния | |||||
взрослых | |||||
40 мл/кг | Çt>370C, на каждый градус | 10 | I степень дегидра- | 1-2 л | |
при длительности лихорадки | мл/кг | тации | (дефицит | ||
более 8 часов | 2% от массы тела) | ||||
– жажда | |||||
Гипервентиляция на каждые | 15 | II степень (дефи- | 4-5 л | ||
20 дых.движений больше | мл/кг | цит 2-5% от массы | |||
нормы | тела) – мучитель- | ||||
ная жажда, су- | |||||
хость | слизистых, | ||||
кожи, олигоурия | |||||
Умеренная диарея | 30-40 | III степень (дефи- | 7-8 л | ||
мл/кг | цит более 5% от | ||||
массы тела) – то же | |||||
+ нарушения созна- | |||||
ния и кровообраще- | |||||
ния | |||||
Сильная диарея | 60-70 | ||||
мл/кг | |||||
Профузная диарея | 120- | ||||
140 | |||||
мл/кг | |||||
Рвота | 20 | ||||
мл/кг | |||||
Парез кишечника 2 степени | 20 | ||||
мл/кг | |||||
Парез кишечника 3 степени | 40 | ||||
мл/кг | |||||
Общий дефицит жидкости можно определить, используя формулу (В.Ф. Жалко- Титаренко, 1989):
Дефицит воды (л)=[(Na+плазмы – 142)]/142]× массу больного (кг) × 0,6
Чем?
Стартовым раствором при гипертоническом типе дегидратации является 5% раствор глю- козы. Его объем можно вычислить по формуле:
Количество 5% глюкозы (л)=[(Na+плазмы – 142)]/142]× массу больного (кг) × 0,2. | ||
Состав инфузионной терапии при пневмонии должен быть следующим: | ||
1/3 | Коллоидные растворы (Гидроксиэтилкрахмалы, плазма, низкомолекулярные | |
декстраны) | ||
2/3 | Кристаллоидные растворы. | |
Соотношение глюкоза:солевые растворы = 4:1 | ||
Гемодинамические коллоды можно вводить паралельно с изотоническим раствором глюкозы при инфекционно-токсическом шоке.
Как?
При лёгкой степени дегидратации (потрея не более 2% массы тела) если больной пьет, можно назначить не очень сладкие отвары, компоты, чай с сахаром, соки. При тяжелом состоянии, нарушениях сознания проводится парентеральная регидратация. Если боль- ной способен пить, ½ расчётного объема жидкости вводится перорально, ½- внутривенно.
– 34 –

Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК |
кафедра внутренних болезней № 1 | |
За какое время? При пневмонии дегидратация развивается как правило подостро и неободимости в экстренной коррекции (при отсутствии ИТШ) нет. Восполнение существующего дефицита жидкости продолжается в среднем 36-48 часов.
С какой скоростью?
Скорость вливания растворов зависит от степени дегидратации. Обычно при пневмонии она не превышает 500 мл/час (в среднем до 200 мл/час). Для проведения инфузионной терапии используются системы разового пользования, в которых размер сопла выполнен таким образом, что объем капли составляет 0,05 мл. Следовательно в 1 мл будет содержатся 20 капель. Для того, чтобы определить скорость введения растворов в как/мин, необходимо объем запланированной инфузии разделить на утроенное время, в течение которого предполагается проведение инфузии:
N=V/3t, где
N – количество капель в минуту; V– объем инфузии в мл; 3t – утроенное время, за которое вводится раствор (в часах).
Респираторная поддержка
При умеренной гипоксемии (SаO2 85–90%), условии достаточного респираторного усилия больного, сохраненного сознании и быстрой обратной динамики инфекционного процесса возможна коррекция гипоксемии при помощи простой носовой маски (FiO2 до 45–50%) или маски с расходным мешком (FiO2 до 90%).
Показания в респираторной поддержке рассматриваются на основании клинической кар- тины с учетом газометрических показателей:
9нарушение сознания (сопор, кома);
9нестабильная гемодинамика,
9признаки дисфункции дыхательной мускулатуры,
9частота дыхания более 35 в 1 мин;
9рН артериальной крови менее 7,3;
9РаО2/FiO2 < 250 мм рт.ст.
Альтернативой традиционной респираторной поддержке является неинвазивная вентиля- ция легких (НВЛ) с помощью лицевых масок. НВЛ позволяет улучшить газообмен у 75% больных и избежать интубации трахеи у 60% больных с тяжелой пневмонией.
Применение НВЛ при тяжелой пневмонии обосновано у больных с фоновым заболеванием ХОБЛ, при условии хорошего дренирования дыхательных путей и на ранних этапах развития острой дыхательной недостаточности.
Коррекция нарушений гемостаза
Тяжелым больным, особенно с ОДН, дегидратацией, наличием в анамнезе тромбоэмболий и не имеющим противопоказаний к терапии прямыми антикоагулянтами, для профилактики венозных тромбозов назначают низкие дозы нефракционированного гепарина (п/к 5.000 ед 2–3 р/сут) или, предпочтительнее, низкомолекулярные гепарины (эноксапарин п/к 40 мг/сут).
Вазопрессоры и кортикостероиды
Вазоконстрикторные и инотропные средства (допамин), глюкокортикостероиды (гидрокорти- зон 100 мг 3 раза в сутки в течение 5–10 дней) назначают при «рефрактерном» септическом шоке, недостаточности надпочечников.
Другие виды лечения
В ряде небольших неконтролируемых исследований для больных с тяжелой пневмонией показана положительная роль препаратов внутривенного иммуноглобулина и гранулоцит- колониестимулирующего фактора.
– 35 –

Пневмонии | ИНФОРМАЦИОННЫЙ БЛОК |
кафедра внутренних болезней № 1 | |
Ошибки патогенетической терапии
Использование таких препаратов, как антигистаминные препараты, витамины, антиокси- данты, иммуномодуляторы и нистатин, для лечения пневмонии не показано. Эффективность и безопасность названных лекарственных препаратов не подтверждены результатами рандо- мизированных контролируемых исследований, требует дальнейшего изучения и не дает осно- ваний рекомендовать их для лечения пневмонии.
Симптоматическая терапия
С симптоматической целью при лихорадке свыше 38,50С могут быть использованы нестеро- идные противовоспалительные средства (парацетамол, аспирин, диклофенак и др.). Их регу- лярный приём не показан (за исключением случаев со стойким плевралгическим синдро- мом).
Профилактика
В настоящее время с целью профилактики внебольничной пневмонии используются пнев- мококковая и гриппозная вакцины.
С целью специфической профилактики инвазивных пневмококковых инфекций, в том чис- ле и пневмококковой внебольничной пневмонии с вторичной бактериемией, применяют 23- валентную вакцину, содержащую капсулярные полисахаридные антигены S.pneumoniae.
Пневмококковая вакцина может применяться вместе с гриппозной (могут вводится одно- временно в разные руки).
Оптимальное время для вакцинации – октябрь-первая половина ноября. Вакцинации до октября следует избегать, так как уровень противовирусных антител может начать снижаться уже через несколько месяцев после введения гриппозной вакцины. Вакцинация должна про- водится ежегодно, так как уровень защитных антител снижается в течение ближайшего года.
– 36 –
Источник
Принципы и задачи поддерживающей инфузионной терапии. Расчет энергозатрат
Принципы поддерживающей терапии лежат в основе всех видов инфузионной терапии у детей. В целом они заключаются в том, что правильно проведенная поддерживающая терапия должна в точности компенсировать потери жидкости и воды (в состоянии покоя и нормотермии), тем самым сохраняя нормоволемию.
Объем вводимой жидкости рассчитывается таким образом, чтобы получить мочу с осмолярностью 280—310 мосм/л (то есть изотоничную) и удельным весом 1,010, не перенапрягая при этом почечные компенсаторные механизмы. Поддерживающая терапия подбирается исходя из уровня энергозатрат. Холидей и Сигар обнаружили, что суточные энергозатраты у детей можно приблизительно рассчитать по формуле: 100 ккал/кг для первых 10 кг + 50 ккал/кг для следующих 10 кг (до 20 кг) + 20 ккал/кг для следующих 60 кг (до 80 кг).
Потребность в воде составляет 100 мл на 100 ккал (помимо метаболической и поступающей с пищей воды), поэтому по этой же формуле можно рассчитать и объем поддерживающей инфузионной терапии. Например, для ребенка весом 14 кг объем поддерживающей терапии составляет 1000 мл (для первых 10 кг) + 50 мл/кг (для следующих 4 кг), что составляет 1200 мл/сут и соответствует энергозатратам 1200 ккал/сут. Аналогично рассчитывается и почасовая скорость введения жидкости: 40 мл/ч для первых 10 кг + 2 мл/кг/ч для следующих 4 кг, итого — 48 мл/ч.
У больных весом более 80 кг соотношение между весом и потребностями в воде отличается и применение данной формулы может дать завышенные результаты.
Стандартная поддерживающая инфузионная терапия возмещает только потери жидкости при испарении через легкие и кожу (так называемые скрытые потери), атакже через почки и ЖКТ. Однако в патологии возможны и другие пути потери воды и электролитов, называемые выходом в третье пространство. В таких случаях объем поддерживающей терапии увеличивают.

Потери воды с испарением через кожу и легкие называют скрытыми потерями, так как их объем сложно оценить. Около 2/3 скрытых потерь составляют потери через кожу, а 1/3 — через легкие. Испарение через легкие и дыхательные пути является одним из механизмов теплоотдачи и увлажнения вдыхаемого воздуха. Испарение с поверхности кожи также служит важнейшим механизмом теплоотдачи (надо отметить, что вода выделяется на поверхность кожи не только путем потоотделения). В обычных условиях на восполнение скрытых потерь приходится около трети объема поддерживающей инфузионной терапии.
Они выше у новорожденных (около 40%), ниже у подростков (около 25%) и существенно зависят от температуры и влажности окружающей среды. Скрытые потери увеличены при гипертермии, тахипноэ, нахождении вблизи источника тепла (в частности, обогревателя), а также в условиях сухой и жаркой окружающей среды. При температуре тела выше 38°С скрытые потери возрастают с каждым градусом на 12,5%. И, наоборот, при пониженной температуре тела или высокой влажности воздуха потери воды с испарением снижены.
Объем поддерживающей инфузионной терапии рассчитывают исходя из того, что моча должна быть изостенурической (с удельным весом 1,010) и изотоничной (с осмолярностью 280—310 мосм/л). На компенсацию почечных потерь приходится 2/3 объема поддерживающей инфузионной терапии. У детей младшего возраста диурез составляет примерно 2 мл/кг/ч. Когда нарушена концентрационная функция почек (например, при несахарном диабете, у недоношенных, больных серповидноклеточной анемией) или повышена почечная осмотическая нагрузка (например, при парентеральном питании), выделяется либо большое количество изотоничной мочи, либо гипотоничная моча; при этом следует соответственно увеличить объем вводимой жидкости.
При выделении концентрированной мочи (например, при гиперсекреции АДГ или сердечной недостаточности) объем вводимой жидкости снижают.
Состав инфузионных растворов подбирается таким образом, чтобы удовлетворялись энергетические потребности и потребность в электролитах (Na+, К+, Cl-). Эмпирическим путем выявлено, что на каждые 100 ккал или 100 мл жидкости требуется по 3 мэкв Na+ и Cl- и 2 мэкв К+. Такой состав способствует поддержанию гомеостаза и клеточного роста. Добавление 5 г глюкозы на каждые 100 мл жидкости позволяет восполнить дефицит энергии и предотвратить развитие кетоацидоза и распад белков.
Таким образом, для поддерживающей инфузионной терапии рекомендуется использовать растворы, содержащие 30 мэкв/л натрия хлорида, 20 мэкв калия и 50 г/л глюкозы, например 0,18% NaCl с 5% глюкозы и 20 мэкв/л КО. Калий обычно добавляют в виде калия хлорида, из-за чего содержание хлора превышает расчетное, но не вызывает клинически значимой гиперхлоремии. Содержание натрия и хлора в различных растворах указано в таблице.
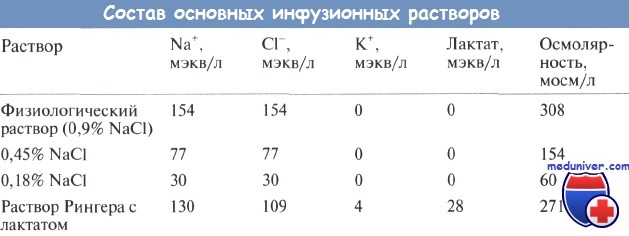
После введения рассчитанного количества жидкости следует оценить адекватность поддерживающей инфузионной терапии по изменению веса, сывороточной концентрации натрия и общему состоянию больного. Поддерживающая инфузионная терапия обеспечивает только 20% энергетических потребностей, поэтому больные, получающие только такую терапию, теряют в сутки от 0,5 до 1 % веса. Если количество вводимой жидкости меньше должного для поддерживающей терапии, а концентрация глюкозы в ней не увеличена, то потеря веса будет еще больше.
При правильном подборе поддерживающей инфузионной терапии сывороточная концентрация натрия составляет 130—140 мэкв/л. Повышение веса в сочетании со снижением сывороточной концентрации натрия или с появлением отеков указывает либо на введение избыточного количества жидкости, либо на нарушения выделения воды через легкие, кожу или почки, в том числе ятрогенного происхождения. Наоборот, быстрая потеря веса в сочетании с повышением сывороточной концентрации натрия и(или) постоянной тахикардией может быть обусловлена недостаточным введением или повышенным расходом жидкости; важно искать возможные причины такого повышенного расхода.
Таким образом, инфузионная терапия у детей требует непрерывного контроля за постоянно меняющимися клиническими и физиологическими показателями.
– Также рекомендуем “Оценка тяжести и характера дегидратации у детей”
Оглавление темы “Инфузионная терапия в нефрологии”:
- Врожденный нефротический синдром – причины, диагностика
- Внутриутробные вмешательства при врожденных пороках развития почек – показания
- Принципы и задачи инфузионной терапии
- Принципы и задачи поддерживающей инфузионной терапии. Расчет энергозатрат
- Оценка тяжести и характера дегидратации у детей
- Восполняющая инфузионная терапия у детей – программа регидратации
- Принципы и задачи замещающей инфузионной терапии
- Принципы и задачи пероральной регидратации – восполнения потерь жидкости через рот
- Диагностика нарушений водно-солевого баланса – патологии КЩС
- Олигурия – причины, диагностика
Источник
