Пролежни при нарушении нервной трофики
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 26 марта 2019;
проверки требуют 8 правок.
Пролежень (лат. decubitus) — некроз мягких тканей в результате постоянного давления, сопровождающегося местными нарушениями кровообращения и нервной трофики.
Причины возникновения[править | править код]
- Недостаточный уход за больным.
- Слишком большой или слишком малый вес пациента.
- Сухость кожи.
- Недержание мочи или кала.
- Заболевания, приводящие к нарушению трофики (питания) тканей.
- Анемия.
- Ограниченная подвижность.
- Повышение или понижение температуры тела.
- Недостаточное белковое питание.
Стадии пролежней[править | править код]
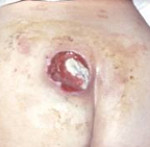
Степень I: кожный покров не нарушен. Устойчивая гиперемия, не проходящая после прекращения давления.
Степень II: поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку. Стойкая гиперемия. Отслойка эпидермиса.
Степень III: разрушение кожного покрова вплоть до мышечного слоя с проникновением в мышцу. Пролежень выглядит как рана. Могут быть жидкие выделения.
Степень IV: поражение всех мягких тканей. Наличие полости, обнажающей нижележащие ткани (сухожилия, вплоть до кости).
При пролежнях III-IV степени главный метод лечения — хирургический.
Места образования[править | править код]
Пролежни образуются в большей степени в области крестца, лопаток, пяток, коленей, ребер, пальцев ног, больших вертелов бедренной кости, стоп, седалищной кости, гребней подвздошной кости и локтевых суставов. В мировой практике известны также случаи локализации пролежней на пальцах рук, а также на голове и ушах; поражаются кожа (поверхностный пролежень) и подкожная клетчатка с мышцами (глубокий пролежень, который опасен образованием инфицированной раны). Пролежень на коже может возникнуть и от давления гипсовой повязки при переломах или на слизистой оболочке рта — от давления зубного протеза и т. д.
Основные причины локализации пролежней – это давление и время. Если наружное давление на протяжении длительного времени (более двух часов) будет выше, чем давление внутри капилляров, то образование пролежня практически неизбежно.
Лечение[править | править код]
Основные средства лечения пролежней[3]:
- Антибактериальные препараты и фунгицидные средства;
- Некролитические препараты (коллагеназа, дезокси-рибонуклеаза, трипсин, химотрипсин, террилитин);
- Дегидратирующие — гиперосмолярные препараты;
- Ангиопротекторы — средства, улучшающие микроциркуляцию (пирикарбат, трибенозид);
- Противовоспалительные средства (дексаметазон, гидрокортизон, преднизолон);
- Стимуляторы репаративных процессов (Стелланин, метилурацил, винилин, мазь каланхоэ);
- Современные серебросодержащие препараты (Арговит, Аргокрем, Аргогель, Аргосульфан, Дермазин). [источник не указан 276 дней]
Профилактика[править | править код]
Тщательный уход за кожей (протирание), регулярная смена белья и перемена положения больного в постели обязательно каждые 2 часа, применение специального массирующего (водного, пневматического и т. д.) матраца и других специальных приспособлений.
Особое место в лечении должно занимать питание больного. В рационе должна преобладать богатая белками пища. В сутки должно быть выпито не менее 1,5 литров жидкости.
Профилактика появления пролежней начинается уже в первые дни вынужденной обездвиженности больного. Хорошо, если в медицинском учреждении пациенту предоставлена специальная многофункциональная кровать для лежачих больных. Механизм кровати позволяет приподнять голову человека или ноги, придать ему полусидячее положение. Таким образом будет меняться давление на различные части тела, будет облегчен уход за больным. Необходимо строго следить за своевременностью гигиенических процедур, сухостью кожных покровов, чистотой постельного белья, отсутствием складок и крошек на белье.
Клинические признаки пролежней у животных[править | править код]
Внешне пролежни характеризуются наличием на выступающих боковых поверхностях тела с одной или двух сторон очагов омертвевшей кожи различной величины, округлой или овальной формы. Кожа утончена, плотная, буро-чёрного цвета, волосы взъерошены или отсутствуют. Окружающие ткани в свежих случаях и при осложнении инфекцией отёчны, болезненны. Позднее, по мере отторжения, тонкий край мёртвой кожи завёртывается наружу. При глубоких поражениях из-под него выделяется гной. [4]
Лечение и профилактика у животных[править | править код]
Больные животные, вынужденные больше лежать, должны быть обеспечены обильной подстилкой из соломы, торфа, опилок или их комбинаций. При этом тяжелобольных следует регулярно, через 2-3 часа, переворачивать на другую сторону. Для улучшения кровообращения сдавливаемые участки протирают камфорным спиртом. При появлении пролежней кожу пораженного участка обрабатывают 1-2 раза в день 2-3%-м спиртовым раствором пиоктанина, бриллиантовой зелени или мазями-цинковой, йодоформтаниновой.[4]
См. также[править | править код]
- Некроз тканей
- Трофоневротический некроз
Примечания[править | править код]
- ↑ 1 2 база данных Disease ontology (англ.) — 2016.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Пролежни // 1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг (рус.).
- ↑ 1 2 С.В.Тимофеев и др. Общая хирургия животных. — М.: Зоомедлит, 2007. — 687 с.
Ссылки[править | править код]
- https://www.meduhod.ru/problems/prolezhni.shtml
- https://www.bbc.co.uk/russian/science/2012/10/121016_electric_pants.shtml
Источник
ТРОФИЧЕСКИЕ НАРУШЕНИЯ. ПРОЛЕЖНИ
В литературе (Гайдар Б.В. и соавт., 1998) подробно описан патогенез пролежней, предлагаются классификация и способы лечения. Регресс пролежней, с которым столкнется врач при проведении интенсивной реабилитации, ранее никем не описан, поэтому рассмотрим его подробнее.
Если у пациентов были пролежни, которые затянулись тонким слоем эпидермиса, то регресс заболевания неизбежно пройдет через стадии:
а) вскрытие пролежней;
б) появление очагов черного некроза;
в) усиление кровенаполнения тканей, окружающих раневую поверхность, их отек, гиперемия;
г) кровотечение из ран;
д) нагноение и отторжение некротических участков тканей раневой поверхности (при глубоких пролежнях, с вовлечением в процесс надкостницы и кости, возможно отхождение секвестров);
е) усиленная регенерация тканей в области раны, причем одним из отличительных признаков является регенерация тканей от дна раневой поверхности послойно кверху (кость, надкостница, мышцы, кожа). Как известно, патологический процесс, заканчивающийся рубцеванием, идет сверху вниз, то есть по направлению от кожи к кости;
ж) регенерация кожного эпителия.
Иллюстрацией к изложенному является процесс регенерации тканей в пяточной области левой и правой стоп у пациента А., 33 лет, получившего травму в авиакатастрофе (фото 10.1а-10.1д, 10.2б-10.2д).
Диагноз: тяжелая черепно-мозговая травма. Переломовывих ThIX — ThXII с повреждением спинного мозга. Перелом правого бедра. Переломы нижней трети правой и левой голеней и голеностопного сустава. Множественные переломы костей свода стопы и пальцев. Травматический отрыв бугра правой пяточной кости и части ахиллова сухожилия. Перелом нижней трети левого предплечья. Нижняя параплегия. Нарушение функции тазовых органов. Пациенту сделан задний спондилодез металлическими пластинами. В результате нагноения удален фрагмент диафиза правого бедра (10 см), остеосинтез аппаратами наружной фиксации. В области правого бедра сформировался ложный сустав. Остеосинтез аппаратами наружной фиксации костей правого бедра в течение полутора лет оказался неэффективным.
Во время нахождения в стационаре в первый месяц после травмы у пациента развились пролежни в крестцовой области и пяточных областях. В области крестца сделана пластика. На пятках в результате консервативного лечения пролежни затянулись тонким слоем эпидермиса.
При поступлении на реабилитацию через 1 год 6 месяцев после травмы ран в области пролежней не было (фото 10.1а, 10.2а). Через неделю от начала реабилитации на пяточных областях и в области правой коленной чашечки на месте бывших пролежней появились раны с участками черного некроза.
Вокруг раны наблюдаются гиперемированные ткани (вторая неделя). На третьей неделе, в ране идет активный регенерационный процесс. Участки черного некроза[8] лизируются и замещаются специализированными тканями. К концу четвертой недели регенерирующие ткани полностью заполняют раневой дефект и начинают выступать над краями раны. С этого момента мазевые повязки отменяются. Рана прижигается слабым раствором марганцовокислого калия и по возможности не перевязывается. Весь процесс отображен на цветной вклейке. Замечательным является факт регенерации костной ткани, проходящей через стадию хряща на месте отрыва пяточного бугра.
5-6-я недели реабилитации. Начинается усиленная регенерация эпителия кожи. Дефект полностью закрывается специализированными тканями. Интересно, что регенерирующие ткани заполняют объем дефекта и продолжают регенерировать до тех пор, пока не достигнут исходного физиологического уровня.
Течение регенерационного процесса на месте бывших пролежней
а. Первый день. Перед реабилитацией на месте бывших пролежней тонкая кожа с сухой корочкой. Гипотрофия окружающих тканей. Конечность холодная.
б. Конец первой недели. Появились зияющие раны. Виден участок черного некроза. Обработка перекисью водорода, повязка с «Левосином». Конечность теплая.
в. Конец второй недели. Участки черного некроза заместились обильными розовыми грануляциями, регенерирующими специализированными тканями. Повязка со смесью «Левосина» и «Солкосерила».
г. Конец третьей недели. Весь объем ран заполнен регенерирующей специализированной тканью. Повязки с «Солкосерилом».
д. Четвертая-пятая недели. Идет активная регенерация кожного эпителия. Раны, закрываются. Мазевые повязки отменяются. Обработка слабым раствором марганцовокислого калия.
Фото 10.1. Левая пяточная область
а. Первый день. Перед реабилитацией на месте бывших пролежней тонкая кожа с сухой корочкой. Гипотрофия окружающих тканей. Конечность холодная.
б. Конец первой недели. Появились зияющие раны. Виден участок черного некроза. Обработка перекисью водорода, повязка с «Левосином». Конечность теплая.
в. Конец второй недели. Участки черного некроза заместились обильными розовыми грануляциями, регенерирующими специализированными тканями. Повязка со смесью «Левосина» и «Солкосерила».
г. Конец третьей недели. Весь объем ран заполнен регенерирующей специализированной тканью. Повязки с «Солкосерилом».
д. Четвертая-пятая недели. Идет активная регенерация кожного эпителия. Раны, закрываются. Мазевые повязки отменяются. В области пяточного бугра образовалась твердая хрящевая ткань. Обработка слабым раствором марганцовокислого калия.
Фото 10.2. Правая пяточная область
Ложный сустав. С первого дня реабилитации аппарат наружной фиксации был удален. На правое бедро был наложен съемный тутор. Дополнительной фиксации не производилось. Через две недели от начала реабилитации в области дефекта бедренной кости развился гнойный процесс с формированием флегмоны. Произведено вскрытие и дренирование гнойника. Выделилось до 150 мл белого густого гноя без запаха, из раны отошел секвестр 3х4 см. В течение недели производились перевязки, реабилитационные мероприятия были продолжены и не прерывались ни на один день. По окончании второго месяца интенсивной реабилитации произошло сращение фрагментов бедренной кости конец в конец. Таким образом, произошло заращение ложного сустава, чего не могли добиться в течение полутора лет аппаратными способами лечения.
Чувствительность. На момент поступления ниже уровня поражения чувствительность не определялась. Через неделю от начала реабилитации кожная чувствительность определялась до колен слева и справа. К концу второго месяца реабилитации болевая чувствительность определялась до колен, кожная чувствительность — по всей поверхности тела и нижних конечностей. Восстановилась глубокая чувствительность.
Функция тазовых органов. Через две недели от начала реабилитации исчезли явления пареза кишечника, стали отходить газы. Стул регулярный через день. После первого этапа реабилитации больной самостоятельно смог пользоваться стульчиком-туалетом. С первых дней интенсивной реабилитации у пациента стали отходить мелкие и крупные камни из мочевыводящих путей. Процесс отхождения камней продолжался весь первый этап реабилитации. Объем собранных камней превысил объем спичечного коробка. Отхождение камней сопровождалось подъемом температуры, потливостью и, в последний месяц, сильным болевым синдромом. К концу второго месяца процесс отхождения камней прекратился, моча стала светлой.
Восстановление функции поперечнополосатой мускулатуры. На момент поступления пациент не мог самостоятельно перевернуться в постели, сидеть. Мог свободно управлять верхними конечностями. По окончании реабилитации (через 2 месяца) больной самостоятельно переворачивается в постели, самостоятельно садится, пересаживается с кровати в кресло, может ползать на животе и спине. В правой стопе появились мелкоамплитудные движения. На момент выписки сохранялся стойкий парез левой стопы.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
Пролежни
Местное лечение.Calendula (ноготки). В зависимости от особенностей язвы применяют в виде раствора, порошка или мази.Препараты, применяемые внутрь.Arnica (арника горная). Применяют при неглубоких поражениях с большей частью красной или синевато-темной основой, которые
Трофические расстройства, трофические язвы
Это неизбежный исход варикозной болезни при отсутствии лечения. В результате нарушения тканевого питания и воспалительного процесса развивается уплотнение подкожной клетчатки, истончение и потемнение кожи с последующим
Пролежни
Пролежни представляют собой омертвевшие участки ткани (кожа, подкожная клетчатка), которые образуются в результате длительного давления на них в условиях нарушенного кровообращения.Чаще всего пролежни образуются у людей, надолго прикованных к постели из-за
Ожоги и пролежни
Ожоги — повреждение тканей в результате местного действия высокой температуры, агрессивных химических веществ, электрического тока или ионизирующего излучения. Обширный ожог, занимающий более 10–15 % поверхности тела, вызывает в организме изменения,
Пролежни
Для предупреждения пролежней следует ставить под кровать больного таз со свежей водой, которую необходимо часто менять, как и положение самого больного. Под больного следует подкладывать воздушные или наполненные водой резиновые подушки. Покрасневшие места
Пролежни
Быстрое образование пролежней у больного; постель кажется твердой — Пирогениум, Ацидум
Пролежни
Постное масло налить в бутылку и поставить в кастрюлю с водой. Воды налить до уровня горлышка. Масло кипятить 1 час. Бутылка должна быть открыта. Этим маслом смазывать больные
Пролежни и опрелости
Нанести 2–3 капли пихтового масла на пораженные участки кожи и осторожно растереть. Проводить лечение в течение 3
Пролежни и опрелости
Нанести 2–3 капли пихтового масла на пораженные участки кожи и осторожно растереть. Проводить лечение в течение 3
Пролежни
Для лечения ран и пролежней успешно применяется следующий препарат: листья алоэ – 500 г, подсолнечное масло – 1 л, 40 %-ный спирт – 500 мл.Залейте свежие листья алоэ подсолнечным маслом, добавьте указанное количество спирта. Настойка готовится в течение 3 дней.
Пролежни
• Взять 100 г листьев алоэ, добавить 500 г топинамбурного сока, смешать миксером, добавить 100 г глицерина и 1 ч. л. лимонного сока, снова обработать миксером, настаивать сутки. Процедить через густое сито, слить в бутылку, хранить в холодильнике. Использовать как
Пролежни
? Для профилактики пролежней у тяжелобольных взять по две горсти травы одуванчика, спорыша и душицы, залить 3 л щелочной воды (1 ст. л. пищевой соды на 200 мл воды), довести до кипения и еще варить на малом огне 5–10 мин. Процедить и использовать для обмывания тела
Пролежни
Для лечения пролежней и их последствий полезны компрессы с перекисью водорода. Пропитывают салфетки 0,1 %-ным раствором перекиси водорода и прикладывают на пораженный участок на 10–15 минут. Процедуру проводят ежедневно в течение нескольких дней. При сильных
Пролежни
Из письма:«Уважаемая Наталья Ивановна, пишет Вам инвалид III группы, мне уже шестьдесят семь лет, а моему мужу семьдесят лет. Мы очень любим Ваши книги, и они для нас утешение. Муж мой хороший и отзывчивый человек, и, если кто попросит, он никогда не откажет. Два
Пролежни
— Для профилактики пролежней у тяжелобольных взять по две горсти травы одуванчика, спорыша и душицы, залить 3 л воды, довести до кипения и варить на малом огне 5–10 мин. Процедить, добавить 0,5 л яблочного уксуса — и использовать для обмывания тела больного или для
Пролежни
Для профилактики пролежней у тяжелобольных взять по две горсти травы одуванчика, спорыша и душицы, залить 3 л зольной воды, довести до кипения и еще варить на малом огне 5–10 минут. Процедить и использовать для обмывания тела больного или для ванн.Взять 100 г
Источник

Пролежень – это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
Общие сведения
Пролежень – омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки, а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.
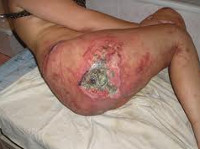
Пролежень
Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
- Ухудшение чувствительности вследствие неврологических заболеваний, повреждений спинного мозга и т. д. При таких состояниях пациенты не ощущают боли и дискомфорта, свидетельствующих о сдавлении мягких тканей. Пролежни у пациентов с параличами склонны к затяжному, упорному течению и могут возникать даже в нетипичных местах (например, вследствие давления края обуви).
- Потеря веса и мышечная атрофия. Мышцы и жировая ткань являются естественными прослойками между костными выступами и кожей. При их уменьшении кожа при давлении подвергается увеличенным нагрузкам. Поэтому пролежни часто образуются у истощенных больных.
- Слишком влажная или слишком сухая кожа. Кожа становится сухой при повышении температуры, а влажной – при усиленном потоотделении, которое может быть обусловлено как болезнью, так и чрезмерным перегревом больного (слишком теплое одеяло, слишком высокая температура в помещении).
- Недержание мочи или кала. У пациентов, не контролирующих свой мочевой пузырь, кожа часто бывает влажной, что делает ее более уязвимой к образованию пролежней. А бактерии, присутствующие в каловых массах, могут способствовать инфицированию пролежней и становиться причиной развития тяжелых местных осложнений.
- Заболевания, вызывающие нарушения кровообращения (сахарный диабет, облитерирующий эндартериит, острая окклюзия сосудов, облитерирующий атеросклероз).
- Мышечные спазмы. При непроизвольных движениях кожа постоянно страдает от трения о простыни, одежду и другие поверхности.
- Нарушения сознания. Пациенты не могут адекватно оценивать свое состояние и воздерживаться от действий, провоцирующих образование пролежней или выполнять действия, препятствующие их появлению.
Классификация
В современной гнойной хирургии наибольшей популярностью пользуется классификация пролежней с учетом степени тяжести:
- I стадия пролежня. Целостность кожных покровов не нарушена. Отмечается покраснение, цианотичность или багровый оттенок кожи. Кожа может выглядеть раздраженной. Иногда пациенты жалуются на болезненность или повышенную чувствительность в области формирующегося пролежня.
- II стадия пролежня. Есть поверхностная рана с повреждением эпидермиса и части дермы. Пролежень может представлять собой пузырь с жидкостью или красно-розовую, отечную, напоминающую язву рану.
- III стадия пролежня. Некроз распространяется на всю глубину дермы и захватывает подкожную жировую клетчатку. При этом фасция и подлежащие органы и ткани остаются интактными. Визуально выявляется пролежень в виде кратерообразной раны с дном из желтоватой омертвевшей ткани.
- IV стадия пролежня. Обширный, глубокий пролежень. Некротические процессы распространяются на сухожилия, мышцы и кости, которые могут выстоять в ране. Дно пролежня заполнено омертвевшей темной тканью.
Кроме того, существует классификация пролежней с учетом размера поражения: небольшой пролежень (диаметром до 5 см), средний пролежень (от 5 до 10 см), большой пролежень (от 10 до 15 см) и гигантский пролежень (более 15 см). Отдельно выделяют свищевую форму пролежней, при которой в мягких тканях имеется большая полость, сообщающаяся с наружной средой через небольшое отверстие на коже (свищ). Полость может находиться на значительном расстоянии от ранки. При этом отделяемое «проходит» через свищевой ход, нередко – изогнутый, тонкий и извилистый. При свищевой форме пролежней часто наблюдается остеомиелит подлежащей кости.
Симптомы пролежня
У пациентов, лежащих на спине, участки некроза чаще всего образуются в области крестца. Возможно также развитие пролежней в области лопаток, пяток и затылка. При положении в постели на боку пролежни возникают в области большого вертела бедренной кости, ушных раковин, висков, наружной поверхности плеча, колена и голеностопного сустава. Если больной лежит на животе, пролежень может образоваться в области крыльев подвздошных костей и по передней поверхности коленных суставов. У людей, пользующихся инвалидным креслом, пролежни наиболее часто возникают в области крестца, ягодиц, позвоночника, лопаток, а также задней поверхности рук и ног – в местах, где конечности опираются о кресло.
Вначале появляется покраснение или синюшность. Возможны неприятные ощущения и повышенная чувствительность в зоне поражения. В последующем формируются пузыри, при их вскрытии образуются поверхностные раны. Раны постепенно углубляются, становятся кратерообразными, появляется гнойное отделяемое. На дне раны образуется вначале желтоватые, а затем темные участки некроза.
Осложнения
Самым тяжелым осложнением пролежня является сепсис – опасное для жизни состояние, при котором бактерии с током крови распространяются по организму, что может стать причиной полиорганной недостаточности и смерти больного. Кроме того, пролежень может привести к развитию флегмоны, гнойного артрита, контактного остеомиелита подлежащей кости и раневого миаза (инфектации раны личинками насекомых). При расплавлении стенок сосудов возможно арозивное кровотечение. В отдельных случаях в области хронического, длительно незаживающего пролежня может развиться рак кожи.
Диагностика
Диагноз пролежня выставляется гнойным хирургом, травматологом или другим врачом, осуществляющим ведение больного, на основании типичной клинической картины и локализации повреждения. Специальные методы диагностики не требуются. Следует учитывать, что на начальных стадиях пролежни нередко бывают безболезненными или практически безболезненными, поэтому всех ослабленных, малоподвижных пациентов необходимо регулярно осматривать, уделяя особое внимание «зонам риска» – местам прилегания костных выступов. При нагноении пролежня может потребоваться забор материала для определения возбудителя и определения его устойчивости к различным антибиотикам. В отдельных случаях необходима дифференциальная диагностика пролежня с раком кожи. Диагноз уточняется на основании биопсии.
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика.
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Источник
