Признаки острой пневмонии у детей
Острая пневмония у детей возникает довольно часто, особенно в возрасте до 3-х лет. Сам процесс является инфекционно-воспалительным поражением легочной ткани, что может развиваться самостоятельно или на фоне других заболеваний. Реже возникает острая деструктивная пневмония (примерно 10% от общего числа пневмоний), которая характеризуется гнойным разрушением и некрозом тканей лёгкого.
Классификация пневмоний
В медицинской практике пневмонии у детей классифицируют исходя из этиологии, условий инфицирования, признаков на рентгенограмме, длительности и тяжести течения.
В зависимости от условий инфицирования, пневмонии разделяются на:
- внутрибольничные, развивающиеся спустя 3 суток после госпитализации ребёнка или его выписки;
- внебольничные пневмонии, которые развиваются в домашних условиях (в большинстве случаев являются осложнением ОРВИ);
- врожденные пневмонии — развиваются у детей с иммунодефицитом в первые 72 часа после рождения.

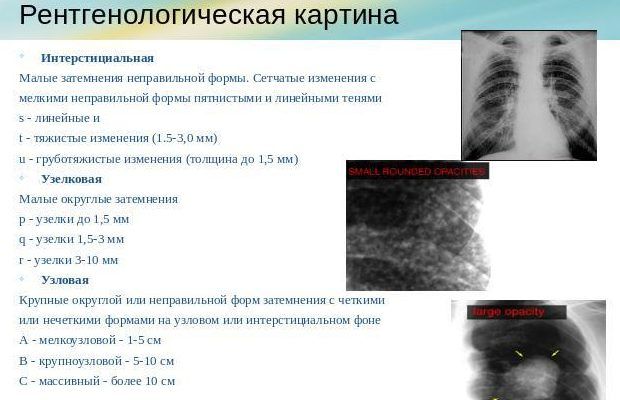
По рентгеноморфологическим признакам воспаление лёгких разделяют на:
- очаговое;
- сегментарное;
- крупозное;
- интерстициальное.

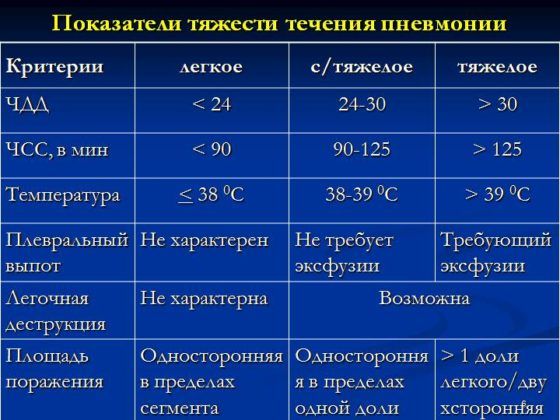
По тяжести течения пневмонии бывают:
- неосложненные;
- осложненные;
- острые;
- затяжные.
По этиологии развития:
- грибковые;
- вирусные;
- бактериальные;
- микоплазменные;
- хламидийные;
- паразитарные;
- смешанные.

Причины воспаления лёгких
Существует множество причин развития воспаления лёгких. У новорожденных пневмония возникает чаще всего в результате внутриутробного или внутрибольничного инфицирования.
У детей до 1 года основными причинами заболевания являются:
- пневмококк (до 80% случаев всех заражений);
- гемофильная палочка;
- золотистый стафилококк;
- кишечная палочка;
- протей.

В более взрослом возрасте увеличивается риск атипичных пневмоний. Этиология их развития заключается в хламидийной и микоплазменной инфекциях, которые развиваются на фоне:
Гипотрофия может вызвать пневмонию
- иммунодефицита;
- недоношенности;
- переохлаждения;
- гипотрофии;
- инфекционных хронических очагов (гайморита, тонзиллита, кариеса).
Внебольничная пневмония чаще всего развивается в результате бактериальной инфекции. Процесс запускается вследствие вирусных поражений слизистой респираторного тракта, что снижает местный иммунитет и способствует проникновению патогенных микроорганизмов в терминальные бронхиолы. В результате там начинают активно размножаться патогены, и развивается воспалительный процесс. Постепенно патология распространяется на прилегающую область легочной паренхимы.
Острая деструктивная пневмония у детей развивается обычно под действием таких факторов:
- порок сердца;
- ОРВИ;
- аспирация дыхательных путей;
- нерациональный прием антибактериальных препаратов;
- иммунодефицит;
- гипотрофия.

В лёгкие возбудитель попадает разными способами. Наиболее часто это происходит через дыхательные пути.
Симптомы острого воспаления
Типичными симптомами острой пневмонии являются интенсивный кашель с мокротой и температура более 38 градусов. Опасность состояние приобретает при сочетании следующих признаков:
- интенсивный кашель;
- высокая температура;
- затрудненное и учащенное дыхание.
Тяжелые случаи заболевания могут дополняться бледностью кожных покровов, посинением губ и ногтей, сильной слабостью и отсутствием аппетита.
Если накануне ребёнок перенес простуду, а затем температура снова поднялась до высоких отметок, это может быть признаком осложнения, а именно — острого воспалительного процесса лёгких.
Внебольничная пневмония характеризуется острым началом и более длительным инкубационным периодом. Такая форма заболевания нуждается в незамедлительном лечении, поскольку может спровоцировать дыхательную недостаточность.
Диагностика
Изначально врач проводит физикальное обследование. Характерными признаками острой пневмонии будут укорочение перкуторного звука, крепитирующие хрипы, ослабленное дыхание. При малейших подозрениях ребёнку проводят рентгенографию – основной метод выявления воспалительных изменений в лёгких.
Этиологическое обследование включает в себя:
- бакпосев мокроты;
- ПЦР (метод выявления возбудителей);
- забор слизи из носа и зева на бактериологическое исследование;
- гемограмма, которая определяет увеличение СОЭ, нейтрофильный лейкоцитоз.
При тяжёлой пневмонии у ребёнка необходимо провести биохимический анализ крови и пульсоксиметрию. Важно дифференцировать острую деструктивную пневмонию у детей от ОРВИ, острого бронхита и туберкулеза. Диагноз устанавливает терапевт, только в сомнительных случаях требуется консультация детского пульмонолога с проведением фибробронхоскопии или КТ лёгких.
Методы лечения острой пневмонии
Острые внебольничные пневмонии, как и другие формы заболевания, требуют комплексного подхода к лечению. Многое зависит от возраста ребёнка и его общего состояния. При этом важно выявить сопутствующие хронические заболевания (если они имеются) и склонность к аллергии.
Один из основных методов лечения острой пневмонии у детей – антибактериальная терапия, которая основывается на таких принципах:

Этиотропная терапия для лечения пневмонии
- при подтверждении диагноза и тяжёлом состоянии ребёнка врач назначает этиотропную терапию;
- в зависимости от результата лечения, препараты могут переназначаться;
- воспаление лёгких, которое вызвано пневмококками, не лечится Гентамицином и другими аминогликозидами.
Как известно, антибактериальные средства негативно сказываются на работе ЖКТ. Поэтому в комплексе с ними специалисты назначают биопрепараты, которые защищают микрофлору желудочно-кишечного тракта.
Для лечения острой пневмонии у детей нередко назначают 10–12 сеансов СВЧ, а также электрофорез с 3% раствором калия. Когда показатели температуры стабилизируются, ребёнку следует пройти курс лечебной физкультуры и массажа.
Лечение воспаления лёгких включает в себя следующие рекомендации:

Обильное теплое питье детям при пневмонии
- соблюдение постельного режима. Ребёнок во время болезни должен как можно меньше находиться на ногах;
- пить больше жидкости, особенно при высокой температуре;
- следить за температурой воздуха в комнате, где находится малыш (идеальные показатели составляют 18–19 градусов);
- если имеются преморбидные показания, ребёнку дают жаропонижающее препараты.
Патогенетическая и симптоматическая терапия у детей основывается на применении бронхолитических, антигистаминных и муколитических препаратов.
При острой деструктивной пневмонии у детей необходима госпитализация.
Лечение острой пневмонии в условиях стационара
Основными показаниями для определения детей на стационарное лечение являются:

Лечение ребенка в условиях стационара происходит при ухудшении самочувствия
- возраст до 3-х лет;
- неэффективность антибактериальной терапии;
- тяжёлое состояние, которое проявляется учащенным дыханием, синюшностью кожи, снижением АД;
- тяжёлые сопутствующие заболевания;
- несоответствие бытовых условий.
Своевременное обращение за медицинской помощью при воспалении лёгких у детей, поможет не только избежать тяжёлых осложнений, но и в некоторых случаях сохранить жизнь малышу.
Возможные осложнения
При своевременно начатом лечении воспаление легких имеет благоприятный прогноз. В случае затяжного течения болезни могут формироваться бронхолегочные хронические патологии. Очень важно поддерживать иммунитет малыша: чем крепче он будет, тем меньше вероятность осложнений.
При острой деструктивной пневмонии у детей, в случае несвоевременного или неправильного лечения, могут возникнуть осложнения:
Сепсис является осложнением пневмонии
- пиопневмоторакс – результат прорыва гнойного абсцесса;
- фиброторакс – формирование спаек;
- пневмоторакс – прорыв буллы в плевральную полость;
- септикопиемия;
- почечная или сердечно-сосудистая недостаточность;
- сепсис;
- острая дыхательная недостаточность.
При вовлечении плевры в гнойный процесс развивается парапневмонический плеврит, в результате чего в полости накапливаются эритроциты, лейкоциты, белки, а затем образуются спайки. Такое осложнение проявляется интенсивными болями в месте локации. Во время дыхания пораженная сторона грудной клетки у ребёнка может заметно отставать.
Примерно 1% из всех возможных осложнений острого воспаления лёгких у детей приходится на летальный исход.
Профилактические меры
Профилактика пневмонии заключается в укреплении иммунитета: закаливание, здоровая и полезная пища, вакцинация против гриппа.

Здоровый образ жизни для профилактики пневмонии
Поскольку острые внебольничные пневмонии нередко являются осложнением ОРВИ, детей необходимо всячески беречь от простудных заболеваний, особенно в холодную пору.
Если ребёнок переболел пневмонией, он должен быть поставлен на диспансерный учёт у терапевта. Раз в год необходимо проходить рентгенографию грудной клетки, а также плановые консультации у детского пульмонолога и отоларинголога. При малейших тревожных симптомах необходимо посетить специалиста внепланово.
Видео по теме: Пневмония у ребенка
Источник
В России воспаление легких фиксируют у 10 маленьких детей из 1000. Признаки пневмонии у ребенка зависят от возраста и разновидности заболевания. Наиболее подвержены такой патологии груднички и дети до 4 лет. Диагностировать воспаление легких у маленьких детей можно с помощью рентгеноскопии. После подтверждения медицинского заключения врач принимает решение о госпитализации больного и подбирает антибактериальную терапию. Длится заболевание в среднем 7-10 дней.
Виды детской пневмонии
В зависимости от локализации очагов воспаления пневмония может быть:
- долевой;
- сегментарной;
- правосторонней;
- левосторонней;
- двусторонней.
По форме выделяют внебольничные (домашние), госпитальные и врожденные воспаления легких. Реже всего встречается атипичная детская пневмония, вызванная микоплазмой. Отдельно классифицируется пневмония, характерная для больных с иммунодефицитными состояниями.
Наиболее часто встречаются следующие виды воспаления легких:
- очаговая бронхопневмония;
- долевая крупозная пневмония (пневмококковая);
- сегментарная (полисегментарная) бронхопневмония;
- интерстициальная острая.
При этом каждый из видов пневмонии может подразделяться на неосложненную и осложненную. Эта форма иногда влечет за собой более серьезные заболевания, такие как выпотной плеврит, деструкцию легких и т. д.
По продолжительности течения заболевания пневмония может быть:
- остро текущая (длительностью до 4 недель);
- затяжная (констатируется в том случае, когда воспалительный процесс в легких продолжается более 4-х недель).
Любая недолеченная пневмония, особенно у детей до 3 лет, становится хронической. Эта форма характеризуется необратимыми изменениями в бронхиальном дереве и постоянными рецидивами.
Виды детской пневмонии
Причины воспаления легких
Пневмония является осложнением таких заболеваний, как бронхит и бронхиальная астма, ларингит, фарингит, ангина, ОРВИ.
Воспаление легких могут вызывать:
- Вирусы (диагностируются примерно у половины пациентов). Это могут быть: палочка Афанасьева-Пфейффера, вирус ветрянки, грипп, герпес, аденовирус, цитомегаловирус.
- Бактерии. Чаще всего пневмонию провоцирует легионелла, эшерихии, клебсиелла, микоплазма.
- Грибки. Самая редкая и наиболее тяжелая форма, которая возникает вследствие неправильного лечения основного заболевания, например, после применения антибиотиков при вирусных инфекциях.
- Паразиты. Поражение легких вызывают аскариды, свиной цепень, легочный сосальщик.
У новорожденных пневмонию вызывают чаще всего стрептококки и стафилококки. Иногда причиной могут стать пневмококки и гемофильные палочки.
Врожденное воспаление легких проявляется в течение первых 72 часов жизни малыша. Заражение бактериями и хламидиями может произойти во время родов, тогда пневмония новорожденных проявляет себя с 6 по 14 день жизни ребенка.
Еще одна причина возникновения болезни – наличие внутриутробной инфекции на фоне неокрепшего иммунитета. Вирусы герпеса, цитомегаловирус также могут быть провокаторами заболевания. Иногда способствуют заболеванию врожденные пороки развития.
У детей старше года причиной возникновения пневмонии становятся:
- хронические инфекции;
- осложненные синуситы, аденоидиты, проблемы сердечно-сосудистой и центральной нервной систем;
- неправильное лечение ОРЗ и ОРВИ (в случае применения лекарств, подавляющих кашель).
Частое использование сосудосуживающих препаратов, или использование их при сильном отделяемом из носа может способствовать опусканию вируса в бронхи.
Несмотря на всеобщее заблуждение, крайне редко причиной развития воспаления легких становится сильное переохлаждение ребенка.
Симптомы пневмонии
Клиническая картина зависит от следующих факторов:
- формы;
- возбудителя;
- степени тяжести;
- возраста ребенка.
Основной симптом пневмонии – одышка. Может возникать глубокий приступообразный кашель. Возможно впадение грудной клетки. Если заболевание протекает в тяжелой форме, у ребенка могут быть приступы удушья во время или сразу после кашля. Дыхание у детей учащается, становится поверхностым, сделать глубокий вдох становится невозможно. Распознать пневмонию также можно по хрипам в легких.
Дополнительная симптоматика:
- Повышение температуры тела, отеки ног.
- Лицо, особенно губы, бледнеют или приобретают серый/синюшный оттенок. Как правило, это характерно для бактериальных пневмоний, и обусловлено спазмами кровеносных сосудов.
- Аппетит снижается или полностью пропадает. Ребенок может значительно терять в весе.
- Появляется вялость, раздражительность, повышенная утомляемость.
На видео знаменитый доктор рассказывает о симптомах пневмонии. Видео взято с канала “Доктор Комаровский”.
Признаки у детей первого года жизни
Пневмония у новорожденных и малышей первого года жизни проявляется общей вялостью и чрезмерной сонливостью. Ребенок отказывается от еды, много плачет, ведет себя беспокойно. Симптоматика нарастает постепенно. Как только мама малыша замечает подобные симптомы, нужно обратиться к педиатру, даже при нормальной температуре тела. Шансы выжить у маленьких пациентов, особенно у грудничков, зависят от своевременности оказания медицинской помощи. Воспаление легких у новорожденных, особенно внутриутробная пневмония, часто заканчиваются летально.
В зависимости от возраста ребенка признаками пневмонии являются:
- У месячного ребенка наблюдается дыхательная недостаточность, возникающая из-за недоразвитости иммунной системы малышей.
- У двухмесячного малыша для заболевания характерно множественное мелкое очаговое поражение легких.
- Когда болеют трехмесячные малыши, у них поражаются сразу два легких.
- У годовалого ребенка чаще развивается сегментарная пневмония, которая может вызывать большего всего осложнений.
Выявить наличие воспаления легких должен врач, подтверждается диагноз рентгеном и анализом крови. Понять о наличии заболевания помогает количество лейкоцитов, повышение которых является признаком развития воспаления легких у детей.
Первые сигналы
Первые признаки возникновения заболевания у малышей:
- нарушение поведения в сторону повышенной капризности;
- частый или жидкий стул;
- кашель приступообразный, усиливается во время плача, сопровождается рвотой, могут откашливаться желтые или зеленые сгустки.
- ребенок начинает часто срыгивать в периоды между кормлениями;
- сон нарушается – становится прерывистым, беспокойным.
Температура тела
Температура тела у малышей может оставаться без изменений или повышаться до субфибрильной – 37.1-37.5 градусов. Это связано со слабым иммунитетом и не поможет определить степень тяжести заболевания.
Дыхание малыша
Дыхание при пневмонии становится учащенным (более 30 вдохов в минуту), тяжелым, с западением в месте поражения легкого. Когда ребенок заболевает, начинает раздувает щеки или ноздри, втягивать губы и кивать в такт совершаемому вдоху. У детей до 3 месяцев может появиться пена в области рта и носа, что может сигнализировать о предстоящей остановке дыхания.
Цианоз носогубного треугольника
Для малышей первого года жизни характерно посинение в области носа и губ. Этот признак можно заметить во время кормления, когда ребенок напряжен. Цианоз может быть различим и в расслабленном состоянии, что свидетельствует о распространении бактерий и спазме сосудов.
Так выглядит цианоз носугубного треугольника у грудничка
Признаки у детей дошкольного возраста
Первым признаком пневмонии у детей 3-5 лет становится повышение температуры тела с 3 по 5 день заболевания ОРВИ.
Дополнительные симптомы:
- Интоксикация организма значительно усиливается, ребенок становится раздражительным.
- Отмечаются проблемы со сном – малыш ворочается, просыпается, беспокойно себя ведет, при этом выражены вялость и снижение аппетита.
- Еще одним признаком развития пневмонии является плохо поддающаяся снижению температура тела. Препараты, которые помогали до этого, перестают действовать.
- Отмечается боль за грудиной и повышенная потливость.
- Кашель появляется с 5 дня болезни или отсутствует.
- Иногда проявляются кожные высыпания и боль в мышцах.
- Возможно развитие тахикардии. Дыхание учащается – более 50 вдохов в минуту.
Признаки у школьников
У детей 7-12 лет симптоматика выражена следующим образом:
- дыхание тяжелое и жесткое, учащается до 60 раз в минуту;
- на фоне развития пневмонии в легких появляются мелкопузырчатые хрипы, прослушивается приглушенность тонов в месте воспаления;
- температура тела повышается до 39-40 градусов и держится 3 дня, как правило, без дальнейшего повышения;
- мокрота отходит плохо, ребенок мучается от сухого кашля;
- отмечается бледность или синева губ.
Сегментарная пневмония
Сегментарная пневмония поражает целые сегменты легких, вызывая их деформацию. Может развиваться в любом возрасте, наиболее подвержены заболеванию дети 3-7 лет. Для нее характерны выраженная интоксикация организма с повышением температуры тела выше 38,5 градусов. В процессе заболевания развивается дыхательная недостаточность. Сегментарную пневмонию лечат долго, как правило, в стационарных условиях. Кашель возникает редко. Восстановление легочных клеток растягивается на 2-3 месяца. Могут формироваться бронхоэктазы – увеличения отдельных участков.
Так выглядят на рентгене легкие ребенка при сегментарной пневмонии
Показания к госпитализации
Новорожденные и малыши до 3 лет обязательно лежат в стационаре. Детей старше 3 лет кладут в больницу, если заболевание протекает тяжело или осложняется другими хроническими болезнями. Решение о пребывании ребенка в больнице или дома принимает лечащий врач после оценки состояния больного малыша и результатов анализа.
Показаниями к госпитализации детей младшего и старшего школьного возраста являются поражения нескольких долей легкого, абсцесс или сепсис. Если давление понижается, ребенок падает в обморок или ощущает чрезмерную слабость, желательно его госпитализировать для постоянного наблюдения. Любое нарушение сознания есть повод для экстренной госпитализации. В любом возраста в стационар помещают детей с обструктивным синдромом или плевритом.
Лечение болезни
Принципы лечения пневмонии зависят от возбудителя заболевания. Вирусные пневмонии проходят самостоятельно в течение 7 дней и не требуют дополнительного лечения. Вылечить бактериальные можно только антибиотиками. Очень важно обеспечить достаточное количество жидкости, даже если ребенок отказывается пить самостоятельно.
Стандарты лечения детской пневмонии включают применение следующих лекарств:
- Кашель. Используются препараты разжижающие мокроту и облегчающие ее выведение. Применять можно в виде таблеток или сиропов, состав может быть химическим или натуральным. Хорошо зарекомендовали себя – Амброксол (с рождения), Бромгексин (от 3 лет).
- Температура. Жаропонижающие лекарства применяются, если температура тела выше 38,5 градусов. Наиболее популярные – Парацетамол (с рождения) и Нурофен (с рождения).
- Антибиотики. В первую очередь назначают пенициллинового ряда, но выбор зависит от формы пневмонии. Популярные – Амоксициллин (с рождения), Эритромицин (с 4 месяцев).
- Пробиотики – Линекс (с рождения), Бификол (с 6 месяцев).
При возникновении пневмонии на фоне ОРВИ, важно лечить насморк. При отеке слизистой обязательно использовать сосудосуживающие препараты – Отривин (с 6 лет), Називин (от 1 года). Промывать солевыми растворами – Аква Марис, Квик, Пшик, все они могут применяться с рождения.
При бронхообструкции назначают лечение Беродуалом или Эуфиллином. Препараты можно использовать с рождения под контролем врача.
Разновидности медикаментов при пневмонии, дозировка и способ приема указаны в таблице:
| Вид медикамента | Название препарата | Возраст | Дозировка | Способ приема |
| Разжижающие мокроту | Амброксол Бромгексин | с рождения от 3 лет | до 6 лет – 1/2 ч. л., до 12 лет – 1 ч. л., старше 12 лет – 2 ч. л. 3-6 лет – 2,5 мл, 6-10 лет – 5-10 мл, старше 10 лет – 10-20 мл | 2-3 раза в сутки, во время еды 3 раза в сутки |
| Жаропонижающие | Парацетамол Нурофен | с рождения с рождения | 15 мг на 1 кг 50 мл | 3-4 раза в сутки 3 раза в сутки |
| Антибиотики | Амоксициллин Эритромицин | с рождения с 4 месяцев | 20 мг на 1 кг 50 мг на 1 кг | разделить на 3 приема разделить на 4 приема |
| Пробиотики | Линекс Бификол | с рождения от 6 месяцев | до 7 лет – 1 саше, старше 7 лет – 2 саше до 12 месяцев – 1 доза, старше года – 5-10 доз | 1 раз в сутки через 3 часа после антибиотика 1 дозу растворить в 1 ч. л. воды, применять за 20-30 минут до еды |
| Сосудосуживающие | Отривин Називин | от 6 лет от 1 года | 1 впрыскивание до 6 лет – 0,025% – 1-2 капли, старше 6 лет – 0,5% – 1-2 капли | 3-4 раза в сутки 2-3 раза в сутки |
| Растворы для промывания | Аква Марис Квик | с рождения с рождения | 1-2 орошения 1-2 орошения | 3 раза в сутки 3 раза в сутки |
| При бронхоспазме | Беродуал Атровент | с рождения с рождения | 2 капли (0,1мг) на 1 кг на 1 дозу, не более 1,5 мг в сутки индивидуально | ингаляции через небулайзер внутривенно |
Основные правила лечения пневмонии дома
При диагностировании пневмонии рекомендуется больничный уход. Лечиться в домашних условиях можно с разрешения педиатра при условии соблюдения всех предписаний.
Наиболее важные рекомендации:
- Как только ребенок начал заболевать, температура в его комнате должна быть 18-19 градусов, поскольку прохладный воздух препятствует быстрому высыханию слизи в легких.
- Все сборники пыли и ковры желательно убрать, если это невозможно, нужно чаще совершать влажную уборку. Лучше делать это 1 раз в день, но не реже двух раз в неделю без использования моющих средств с отдушками.
- Комната, где находится ребенок, должна регулярно проветриваться и увлажняться. Для этого можно использовать специальные бытовые приборы, ионизаторы воздуха или любые другие предметы (полотенца на батарее, тазик с водой). Проветривать каждые 10 минут в течение часа.
Сколько будет длиться лечение пневмонии дома, будет зависеть от соблюдения ребенком питьевого режима и диеты. Питание должно быть легким, без жирной и жареной пищи. Идеально подойдут овощные супы и паровое мясо. Если ребенок не хочет кушать, можно ограничиться отварами из сухофруктов, компотом или чаем.
Заболевание лечится быстрее, если придерживаться соблюдения постельного режима. Гулять на улице можно с 6-7 дня заболевания при хорошем самочувствии и благоприятных погодных условиях.
Профилактика болезни
Важное значение в лечении пневмоний занимает профилактика. Начинается она во время беременности, когда будущим мамам следует избегать курения и вдыхания табачного дыма. Необходимо следить за своим здровьем и питанием.
Выделяют следующие меры профилактики воспаления легких:
- Закаливание организма. Чем крепче у ребенка иммунитет, тем ниже риск развития пневмонии.
- Частые длительные прогулки на свежем воздухе.
- Избегать сырых помещей, мест, пораженных плесенью или плохо вентилируемых.
- Своевременное лечение ОРЗ и ОРВИ, особенно у малышей первого года жизни.
Загрузка …
Видео
В данном видео известный доктор рассказывает о диагностике, профилактике и лечении пневмонии у детей. Взято с канала “Доктор Комаровский”.
Источник
