При ожогах делают ли операцию
Автор Ирина На чтение 8 мин. Просмотров 1.3k. Опубликовано 03.09.2018 Обновлено 18.02.2020
Пересадка кожи после ожога
Каждый из нас хотя бы раз в жизни получал ожог кожи. В большинстве случаев все заканчивалось благополучно и травма не оставила после себя и следа. Но что делать, если площадь поражения очень большая и кожные покровы деформированы. В таких случаях назначается пересадка кожи после ожога для устранения или скрытия явных дефектов.
Показания к пересадке кожи после ожога
Основными показаниями к проведению пластики с помощью пересадки являются тяжелые ожоговые травмы, коснувшиеся глубоких слоев дермы. Кожные ожоги делятся на 4 степени:
- Первая степень — затронута поверхность кожи, пострадавший чувствует небольшую боль, появляется покраснение. Такие травмы лечатся медикаментозно в домашних условиях;
- Вторая степень — ожог проник в верхние слои эпидермиса, чувствуется жжение, могут появиться волдыри. Лечение проводится с помощью лекарственных повязок, госпитализация не требуется;
- Третья степень (А и Б) — чувствуется сильная боль, задеты глубокие подкожные слои, наблюдается некроз тканей. При степени А хирургическое вмешательство показано только для скрытия шрамов на лице и шеи. Для степени Б пересадка проводится на всем теле, т.к. задеты подкожно-жировые ткани;
- Четвертая степень — тяжелые ожоговые повреждения, которые приводят к обугливанию кожи, мышечной ткани, а иногда и костей. Трансплантация кожи необходима в качестве реанимационных мероприятий для сохранения жизни пострадавшего.
 Ожог кисти третьей степени
Ожог кисти третьей степени
Трансплантация
Показание к пересадке кожи появляется тогда, когда происходит полная гибель верхних слоев эпидермиса и заживление естественным путем невозможно. Трансплантация в таком случае позволяет защитить открытые раны от проникновения инфекции и дальнейших осложнений. Современны методы проведения подобного рода операций, позволяют не только восстановить поврежденную дерму, и придать ей первоначальный вид, без видимых рубцов и шрамов. К показаниям для пересадки кожи относятся:
- ожоги средней и тяжелой степени;
- образование трофических язв на месте ожога;
- дефекты кожных покровов на видном месте;
- наличие рубцов после заживления;
- обожжена большая площадь.
Особенно важно прибегнуть к трансплантации как можно быстрее, если ожоговые поражения наблюдаются у ребенка. Неправильное срастание кожи может привести к перекручиванию сухожилий и мышц, а это чревато неправильным развитием скелета и проблемами с развитием опорно-двигательного аппарата.
Если ожоговое пространство обширное и глубокое, то оперативное вмешательство проводится только тогда, когда рана полностью очищена и появились грануляционные ткани. Как правило, это происходит спустя 3 недели после получения травмы. Такая операция по пересадке кожи после ожога называется вторичной пластикой.
 Ожог ступни четвертой степени
Ожог ступни четвертой степени
Классификация трансплантатов для пересадки
Для пересадки кожи предпочтительней брать материал у самого пациента (аутотрансплантат). Если такой возможности нет, то прибегают к помощи донора: живого или умершего человека (аллотрансплантат). Иногда врачи используют кожу животных, в частности свиней. В развитых клиниках практикуется выращивание синтетической кожи — эксплантата.
В зависимости от глубины поражения материал для трансплантации разделяют на три вида:
- тонкий — до 3 мм. Биоматериал включает в себя верхний и ростковый кожные слои, имеет мало эластичных волокон;
- средний — 3-7 мм. Состоит из сетчатого слоя, богат эластичными волокнами;
- толстый — до 1.1 см. Включает в себя все кожные слои.
Выбор материала зависит от места локализации ожога, его размера и индивидуальных особенностей организма.
Места взятия трансплантата
Материал для дальнейшей пересадки на раневую поверхность берется из следующих зон:
- живота;
- внутренней части бедра;
- плеч;
- боковых поверхностей грудины;
- спины;
- ягодиц.
Выбор места забора зависит от того, какой толщины нужен трансплантационный материал, но чаще всего выбор падает на ягодицы или спину, т.к. эти места в будущем можно будет прикрыть одеждой.
Подготовительный этап пересадки кожи при ожогах
Как и любое хирургическое вмешательство, пересадка кожи требует определенной подготовки. Пациенту назначают ряд мероприятий, включающие в себя сбор анализов, диагностику, в том числе и дифференциальную, визуальный осмотр и подготовку к проведению анестезии.
Помимо диагностики больному проводят механическое очищение раны от некротических и поврежденных тканей. Необходимо чтобы весь эпителий, не подлежащий восстановлению, был удален, иначе «вторая» кожа не приживется.
За несколько дней до трансплантации проводят подготовку организма для улучшения его функций:
- обработка раны местными антисептиками;
- если присутствует инфекция, накладывают повязки с антисептиком, мазями на основе пенициллина, борной кислотой. Их отменяют за 3 дня до операции;
- переливание крови или плазмы;
- прием витаминов для поддержания общего состояния.
Непосредственно перед операцией нельзя кушать и пить, кишечник должен быть пустым.
 Операция по пересадке кожи
Операция по пересадке кожи
Техника и особенности проведения процедуры
Процесс трансплантации включает в себя два этапа: забор биологического материала и проведение непосредственно хирургического вмешательства. Если кожа пересаживается от стороннего донора, то первый этап исключается.
Взятие биоматериала
Больного погружают в состояние сна с помощью наркоза. Забор материала начинается с определения необходимой формы и размера кожного лоскута для закрытия ожоговой раны. Для этого врач накладывает целлофановую пленку на рану и обводит ее контуры.
Кожу в месте иссечения необходимо подготовить. Для этого место забора промывают мыльным раствором, несколько раз медицинским спиртом. Далее трафарет прикладывается к коже и с помощью скальпеля вырезается необходимый лоскут. Полученный образец покрывается дерматиновым клеем и помещается в специальный барабан, где кожа истончается до нужной толщины. Если площадь иссечения большая используют специальный инструмент — дерматом. С его помощью можно сразу отмерять необходимую толщину дермы. Образовавшуюся рану обрабатывают кровоостанавливающими средствами и антисептиками, накладывают асептическую повязку. Как правило «донорские» раны не глубокие, заживают быстро и без осложнений.
Операция по пересадки кожи после ожога
Раневую поверхность обрабатывают антисептиком или физраствором. В некоторых случаях может понадобиться выравнивание раневого ложе, удаление омертвевших тканей, иссечение загрубевших рубцов по краям раны. Полученный в процессе иссечения лоскут кожи переносят на салфетку и прикладывают по конуру к месту ожога. Марлей аккуратно придавливают трансплантат, чтобы зафиксировать его на месте раны. С помощью капроновых нитей края сшиваются, рана обрабатывается и прикрывается стерильной повязкой. Первая перевязка проводится через 5-7 дней после операции в зависимости от площади пересаженной кожи.
Если пересадка кожи требуется на небольшом участке, то донорский трансплантат берут цельный. При пересадке на большую площадь, кожу переносят частями или накладывают трансплантат с микроразрезами, который можно растянуть до нужного размера.
Когда нет возможности взять аутотрансплантаты или требуется временное прикрытие раны, то используется законсервированная трупная кожа. Она является отличной заменой кожи от самого пациента. Перед укладкой на место ожога аллокожу размачивают в растворе с пенициллином. Приложив к ране, закрепляют редкими швами. Место пересадки дезинфицируют и закрывают повязкой.
Противопоказания к проведению пересадки кожи
Процедура пересадки кожи при ожоге по своей природе является безопасным мероприятием, но, как и все врачебные вмешательства имеет некоторые противопоказания. Кожу не пересаживают на некротические раны. В среднем после травмирования и операцией должно пройти от 3 до 4 недель. Также нельзя прибегать к дермопластике если наблюдается воспалительный процесс или нагноение. В таких случаях произойдет 100 % отторжение трансплантата. К абсолютным противопоказаниям относят:
- большую кровопотерю;
- шоковое состояние;
- плохие показатели анализов;
- психические расстройства;
- нарушение работы внутренних органов;
- кровоизлияние или обширная гематома на месте ожога;
- присоединение инфекции.
В случае, когда диагностические исследования неудовлетворительны, операцию переносят на более благоприятный период.
Возможные осложнения после пересадки
Основные условия хорошего истечения операции — правильная подготовка, определение сроков, надлежащий уход. Но даже при соблюдении всех правил, человеческий организм может не принимать пересаженную кожу и отторгать ее. Те же последствия можно ожидать, если при пересадке в ране был гной или омертвевшие ткани. При отторжении назначается повторная операция с новым забором биологического материала. Возможна частичная трансплантация, если отторжение было неполным. Тогда часть, которая прижилась, оставляется, а некротическая заменяется на новую.
Даже после успешного приживления трансплантата на месте пересадки могут проявиться язвы и уплотнения. В таком случае необходима консультация врача. Только он сможет определить метод их устранения. Кроме этого после пересадки кожи могут возникнуть такие осложнения, как:
- кровотечение;
- нарушение чувствительности;
- инфицирование;
- нагноение;
- нарушение двигательных функций.
При любом отрицательном проявлении необходимо обратиться к специалисту.
 Обработка раны — важная часть послеоперационного ухода
Обработка раны — важная часть послеоперационного ухода
Особенности ухода и реабилитации после трансплантации
Период восстановления условно можно разделить на 3 периода. Первый проходит в течение 2-3 суток после операции, когда кожные покровы адаптируются друг к другу. Второй этап — регенерация, которая длится 2-2,5 месяца. В течение этого периода необходимо оберегать место с пересаженной кожей от различного рода повреждений. Повязку снимается только по разрешению врача.
Обработка раны — важная часть послеоперационного ухода. Процедура проводится только в клинике с применением стерильных материалов. Для домашнего приема в качестве обезболивающих врач назначает пероральные препараты, а для поддержания водного баланса в ране используются специальные мази. Главное не давать коже в месте пересадки пересыхать, иначе будет чувствоваться сильный зуд. Рекомендации, которые дает врач перед выпиской, состоят в следующем:
- своевременная смена повязки;
- соблюдение постельного режима;
- рану нельзя мочить;
- соблюдение питьевого режима;
- отказ от алкоголя;
- прием витаминов;
- правильное питание.
Третий этап восстановления — реабилитация. Она длится от 3 месяцев до полного излечения. Соблюдая все рекомендации врача, период выздоровления наступает быстро и без явных осложнений. Тогда человек сможет вернуться к привычному образу жизни.
Источник
Оперативные вмешательства у больных с ожогами относятся к группе срочно-плановых. Хотя их и производят в плановом порядке, они не могут быть отложены на длительный срок в связи с состоянием больного и его раневой поверхности. Экстренные операции, не терпящие отлагательства, производятся у обожженных лишь при развитии каких-либо осложнений — нарушения дыхания, кровотечения, непроходимости кишечника и т. п. Все оперативные вмешательства у детей с последствиями ожогов не срочные и осуществляются в плановом порядке. Хирургическое лечение глубоких ожогов заключается в возможно более раннем удалении некротических тканей и замещении дефекта покровов кожным трансплантатом, т. е. в кожной пластике. Методом выбора для восстановления целости кожного покрова является свободная пересадка расщепленных аутотрансплантатов кожи, взятых при помощи дерматома (клеевой электро- или механический дерматом). Сроки и характер хирургических методов лечения зависят от состояния ребенка, обширности термического поражения, особенности расположения струпа, срока, прошедшего с момента ожога и возраста пострадавшего. Обычно обожженные дети оперируются в несколько этапов. При обширных ожогах осуществляют тем больше этапов пластики, чем меньше возраст ребенка. В зависимости от характера, сроков оперативного вмешательства и глубины иссечения тканей у обожженных различают следующие виды оперативных вмешательств:
Удаление мертвых тканей — некрэктомия
- Первичная — в течение первых часов после ожога
- Отсроченная — через несколько дней после ожога при появлении четкой границы глубокого омертвения кожи, но до развития вторичного воспаления в ране
- Вторичная — в период развития нагноения в ране, по линии, отделяющей мертвые ткани от живых
Замещение дефекта кожи — кожная пластика
- Первичная — немедленно после иссечения мертвых тканей
- Отсроченная — через 2— 4 дня после иссечения мертвых тканей, до развития рыхлой соединительной ткани на месте дефекта
- Вторичная — в период развития на месте дефекта рыхлой соединительной грануляционной ткани: а) ранняя—до уплотнения краев и дна раны; б) поздняя — при развитии рубцовой ткани по краям раны и на ее дне
В зависимости от характера струпа иссечение его в ранние сроки может производиться двояко. При одномоментном радикальном иссечении нежизнеспособные ткани удаляются скальпелем одним блоком вместе с сохранившим жизнеспособность подкожно жировым слоем. При тангенциальной (послойной) некрэктомии иссечение струпа осуществляется электродерматомом в несколько приемов, вначале — в пределах мертвых тканей, до полного их удаления.
При последствиях ожогов оперативное вмешательство складывается из рассечения и иссечения рубцов и замещения образовавшегося дефекта кожи. В зависимости от размеров образовавшегося изъяна, его расположения и глубины, с учетом запасов окружающей здоровой кожи, могут быть применены различные методы кожной пластики:
- а) свободная пересадка расщепленного аутотрансплантата;
- б) пластика местными тканями;
- в) пластика кожными лоскутами на одной или двух ножках, заимствованными вблизи от дефекта и из отдаленных областей (сюда относятся все модификации итальянского метода пластики и пластика филатовским стеблем). Для окончательного закрытия дефекта покровов пластика лоскутами на ножке расчленяется на несколько этапов. В ряде случаев возможно сочетание в одной операции нескольких методов кожной пластики, например пластики местными тканями и свободной пластики, лоскутом на ножке и свободной пересадки кожи и т. п.
Порядок подачи инструментов при наиболее типичных операциях у обожженных. Все операции у обожженных детей проводятся под общим обезболиванием.
Набор инструментария для одной кожно-пластической операции должен включать следующие инструменты:
- 1. кровеостанавливающие зажимы Холстеда («москиты») — 20—25 шт.;
- 2. анатомические пинцеты — 4 шт.;
- 3. хирургические пинцеты — 4 шт.;
- 4. лапчатые пинцеты — 2 шт.;
- 5. ножницы тупоконечные — 4 пары (2 — изогнутые, 2 — прямые);
- 6. глазные ножницы — 2 пары;
- 7. иглодержатели Гегара — 3 пары;
- 8. зонды Кохера — 2 шт.;
- 9. крючки Фарабефа — 2 шт.;
- 10. лопатки Буяльского — 2 шт.;
- 11. скальпели — 5 шт. (2 — брюшистых, 2 — остроконечных, 1 — узкий, копьевидный);
- 12. иглы кожные режущие — 10 шт. (№ 2, 5, 7);
- 13. дерматомные ножи — 2 шт. (к клеевому или электродерматому);
- 14. дерматом (электро- или клеевой) — 2 шт.;
- 15. мензурка стеклянная — 1 шт.;
- 16. баночки стеклянные — 2 шт.;
- 17. шприцы — 2 шт. (емкостью 10 мл и 5 мл);
- 18. иглы для шприца — 4 (2 — длинные и 2 — короткие);
- 19. почкообразные тазики — 2 шт.;
- 20. корнцанги прямые и изогнутые — 3 шт.;
- 21. цапки для белья — 6 шт.
Ожоги у детей. Казанцева Н.Д. 1986г.
Источник
Реконструктивно-восстановительная хирургия предлагает множество видов операций, способных полностью или частично устранить дефекты вследствие ожогов. Зачастую врачи прибегают к несложным методам кожной пластики, хотя здесь все будет зависеть от параметров ожогового участка, а также его локализации.
Показания к пластике кожи после ожогов или отморожений – в каких случаях необходимы реконструктивно-восстановительные операции?
Рассматриваемый вид хирургической манипуляции может быть назначен в следующих случаях:
- У больного диагностируется ожог 3 или 4 степени. При этом:
- Происходит образование грануляционной ткани, которая имеет ярко-розовую поверхность.
- Воспалительные процессы вокруг раны не наблюдаются, а при смене повязки отсутствует гной и фибринозный налет.
- Существует необходимость в закрытии большого кожного дефекта, что образовался вследствие обморожения.
Пластику кожи не могут проводить при следующих состояниях:
- Серьезные сбои в работе внутренних органов.
- Сахарный диабет.
- Онкозаболевания.
- Инфицирование организма.
- Нарушения, связанные со свертываемостью крови.
- Лучевая терапия. По ее окончанию дату проведения указанной манипуляции необходимо обговаривать с врачом.
Как выбрать оптимальные сроки для выполнения пластических операций после ожогов?
Время проведения рассматриваемого хирургического вмешательства будет определяться параметрами поврежденного участка, а также внешним видом раны:
- Если пораженный участок глубокий, но ограниченный в своих размерах (не более 8% от поверхности тела), реконструктивно-восстановительную операцию проводят в первые дни с момента получения ожога. Пластике в обязательном порядке предшествует некрэктомия – процедура по удалению мертвых тканей. Здесь есть два варианта:
- Кожную пластику осуществляют немедленно после некрэктомии – первичная пластика.
- Пластическую операцию производят через 2-3 дня после удаления мертвых тканей – первично-отсроченная пластика. За этот период успевает образоваться рыхлая соединительная ткань.
- При глубоких и обширных ожоговых ранах сначала проводятся терапевтические мероприятия, благодаря которым рана очищается от отмерших тканей. Сигналом для проведения вторичной пластики является образование грануляционной ткани. Подобный процесс может иметь место через 3-4 недели после ожога. Указанный вид хирургического вмешательства именуют вторичной пластикой. В некоторых случаях на полное очищение ожогового участка может уйти 1-3 месяца. Это связано с большой площадью и глубиной ожога.
Виды реконструктивно-восстановительных операций и ожоговой пластики в комбустиологии
На сегодняшний день существует несколько методик, нацеленных на ликвидацию дефекта, образовавшегося вследствие сильного ожога.
Главным компонентом подобных операций является кожный лоскут.
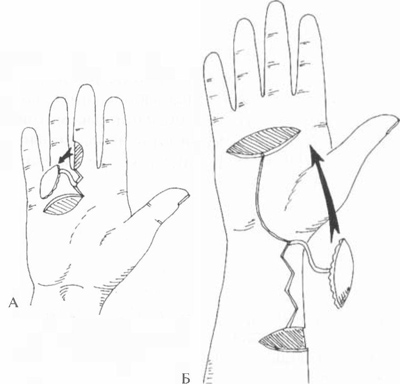
В зависимости от того, каким именно образом добывают такой лоскут, различают несколько видов реконструктивно-восстановительных манипуляций:
Баллонное растяжение тканей
Необходимый лоскут формируется путем растяжения близлежащего с раной участка кожи.
Подобный эффект достигается, благодаря введению под кожу мизерного силиконового баллона, в который пару раз в неделю на протяжении 1-2 месяцев вливают физиологический раствор.
Увеличение объемов баллона благоприятствует растягиванию кожи и формированию «излишков».
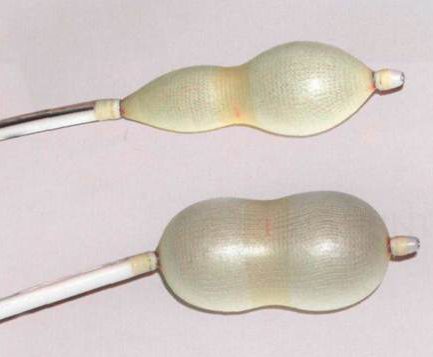
Недостатки:
- Не может использоваться для слишком больших ожоговых участков.
- Процесс растягивания кожи занимает не менее 1 месяца.
Преимущества:
- Эстетичность полученного эффекта. Закрытый лоскутом участок будет идентичен по цвету и иным параметрам с окружающими тканями.
- Отсутствие рубцовых изменений в области взятия лоскута.
Техника кожных лоскутов методом их выкраивания из кожи пациента
В зависимости от типа лоскутов и места их взятия, различают несколько видов реконструктивно-восстановительных операций:
1. Свободная кожная пластика
Наиболее распространенный в наши дни способ хирургического лечения ожогов. Нужный лоскут иссекают на любом участке тела пациента и налаживают на ожоговый участок.
Указанная пластика бывает двух видов:
— Васкуляризированная, когда применяют цельный кожный лоскут, в котором присутствует сосудистая сеть. Благодаря этому, после пересадки возобновляется кровообращение в пораженной зоне.
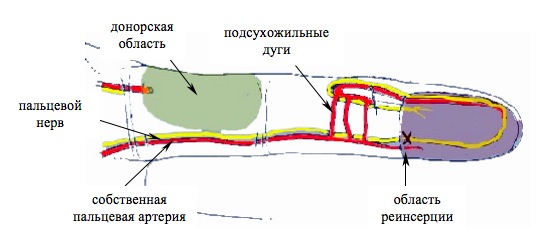
Донорский участок в дальнейшем следует закрывать посредством местных тканей. Этот метод применяется для незначительных по площади ожоговых участков, т.к. сформировать объемный донорский лоскут невозможно.
— Неваскуляризированная, при использовании расщепленного кожного лоскута. Актуальна в тех случаях, когда имеют место быть обширные и глубокие ожоговые раны.
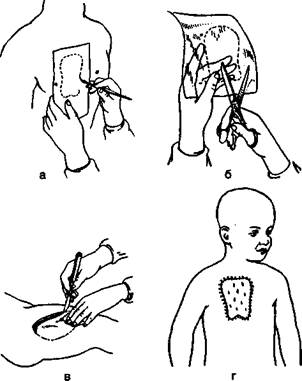
Пластика кожи перфорированным кожным лоскутом: а, б — изготовление шаблона, в — выкраивание лоскута, г — результат пластики
Донорский материал имеет толщину около 0,5 мм и состоит из эпителия и дермы. Он легко приживается на раневой поверхности. Место взятия лоскута, благодаря сохраненным придаткам кожи, восстанавливается самостоятельно, без дополнительных манипуляций. В связи с этим один и тот же донорский участок можно использовать несколько раз. Формирование лоскута происходит посредством специального медицинского прибора – дерматома. Он позволяет проводить работу с обширными участками эпителия.
2. Несвободная кожная пластика
При рассматриваемой методике используют лоскуты, что содержат подкожную клетчатку. Это способствует успешному и быстрому приживлению донорского материала.
Данная кожная пластика актуальна при необширных ожогах.
Она бывает нескольких видов:
- Итальянская (перекрестная) пластика. В ее основе – формирование лоскута на ножке, который иногда включает мышечные фасции. Донорская зона должна быть расположена вблизи от дефектного участка. К примеру, закрывать ожоговый участок на левой голени лучше всего лоскутом на ножке с правой голени.
 Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей.
Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей. - Пластика кровоснабжаемым лоскутом с использованием микрохирургической техники. В некоторых источниках ее также именуют островковой пластикой.
 Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела.
Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела. - Пластика мигрирующим стеблем. Зачастую используют для замещения дефектных участков на лице. Производят операцию в три этапа, что отнимает большое количество времени (около 40-50 дней).
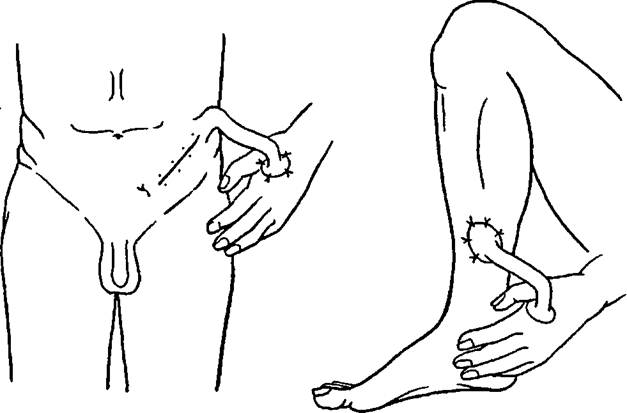 Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Источник
