Препарат для лечения отита ребенку 7 лет
Когда ребёнок жалуется на появление острой боли в ушке, плачет и капризничает – такое состояние малыша выведет из равновесия даже самого стойкого и опытного родителя. Острую стреляющую боль в ухе нелегко вынести взрослому человеку, что уж говорить про детей.
Боль сигнализирует о появлении в ухе воспалительного процесса. То есть развивается отит. По статистике, к пятилетнему возрасту почти каждый ребёнок хотя бы раз, но успевает переболеть этим заболеванием.
Чтобы облегчить состояние малыша и избавиться от болезни, каждый родитель должен уметь отличать первые признаки болезни, знать, какое лечение подойдёт ребёнку, а также какие меры нужно предпринять, чтобы предупредить отит в будущем. Давайте, разберёмся!
Разновидности болезни
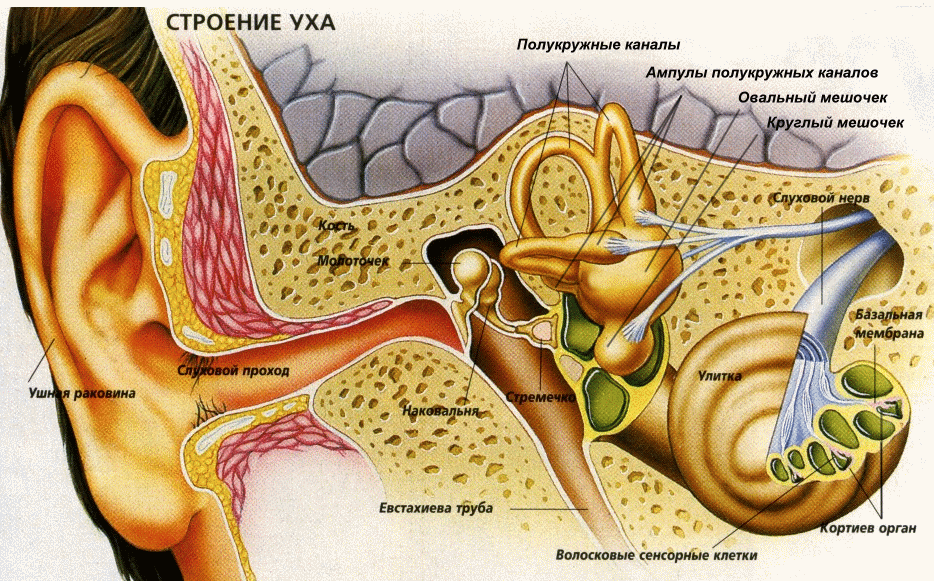
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.

Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года – двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Почему возникает воспаление среднего уха?
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка. Анатомия евстахиевой трубы такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине – в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
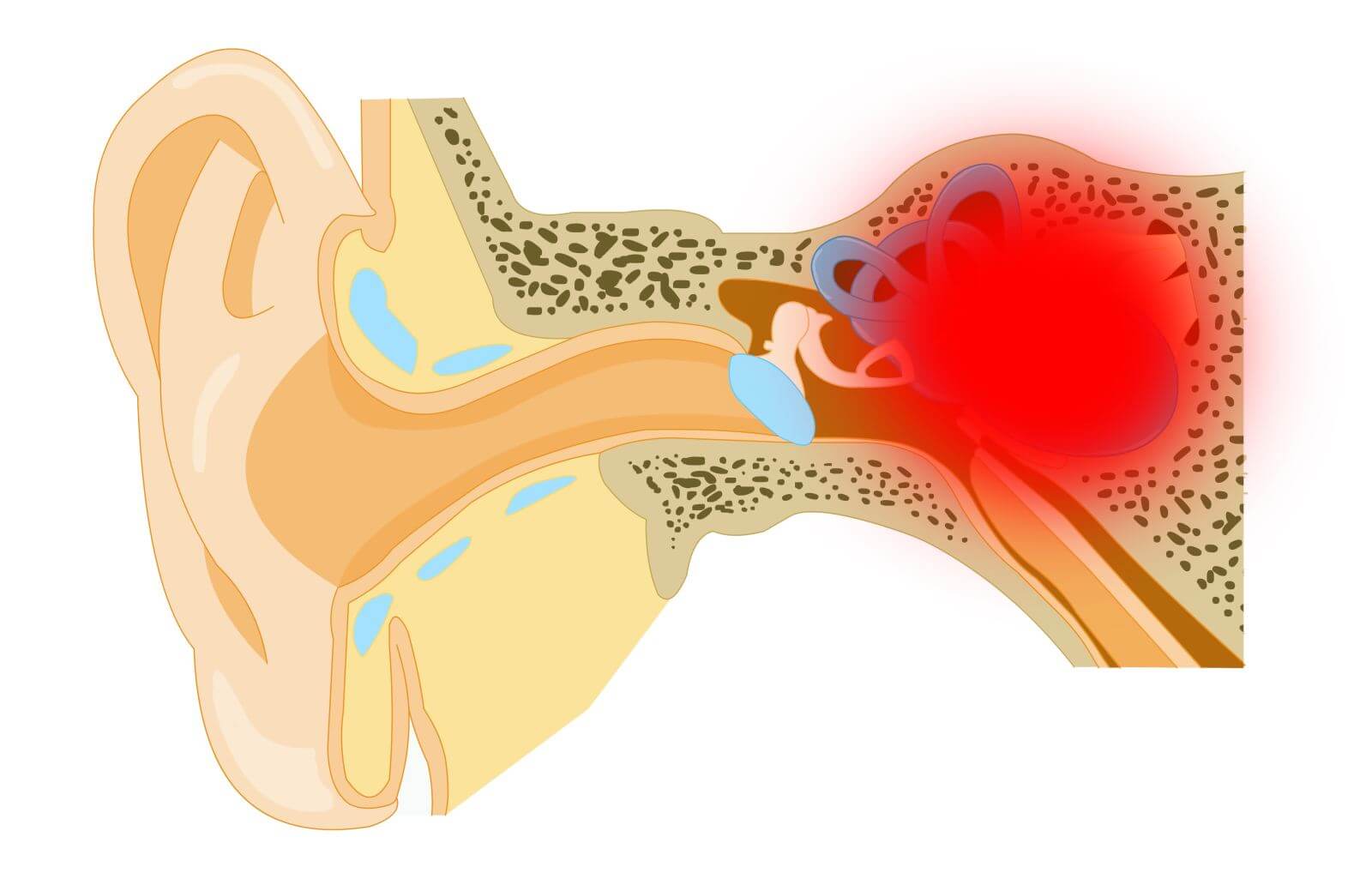
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Болит ухо у грудничка: что предпринять?
С малышами дело обстоит гораздо сложнее. Грудной ребёнок не в состоянии рассказать, что и как у него болит, и родителям остаётся только внимательно наблюдать за изменениями в поведении малыша. Больной малыш становится капризным, вялым, теряет аппетит. Ни с того, ни с сего он начинает пронзительно кричать, особенно во время ночного сна. Грудным детям становится больно сосать или глотать. Больной малыш постоянно держится за больное ухо или пытается лечь на него, чтобы снизить болевые ощущения.

Малыши до года гораздо чаще подвержены воспалению органа слуха, потому что много времени проводят лёжа, а это приводит к скоплению слизистых масс в носоглотке, что является прекрасной средой для размножения бактерий.
В некоторых случаях наблюдаются рвота и диарея.
Во время лечения грудным детям назначают не ушные капли, а капли для носа. В остальном методы лечения болезни совпадают с лечением дошкольников и школьников.
Лечение острого заболевания: с чего начать?
Видя реакцию ребёнка на острую боль, многие родители теряются и не знают, что делать, чтобы облегчить состояние малыша. При малейшем подозрении на воспаление уха нужно обратиться за врачебной помощью, особенно если вы заметили гнойные выделения из уха. Чем раньше вы приступите к лечению отита, тем быстрее наступит выздоровление, а риск развития осложнений сведётся к нулю.
Лечением отита должен заниматься только ЛОР-врач! Если по какой-то причине нет возможности сразу обратиться к медикам за лечением (например, резкая боль возникла ночью), нужно обезболить ухо. При острых болях детям дают лекарственные средства на основе парацетамола или ибупрофена (например, «Панадол» или «Нурофен»). А утром нужно отправиться в клинику.
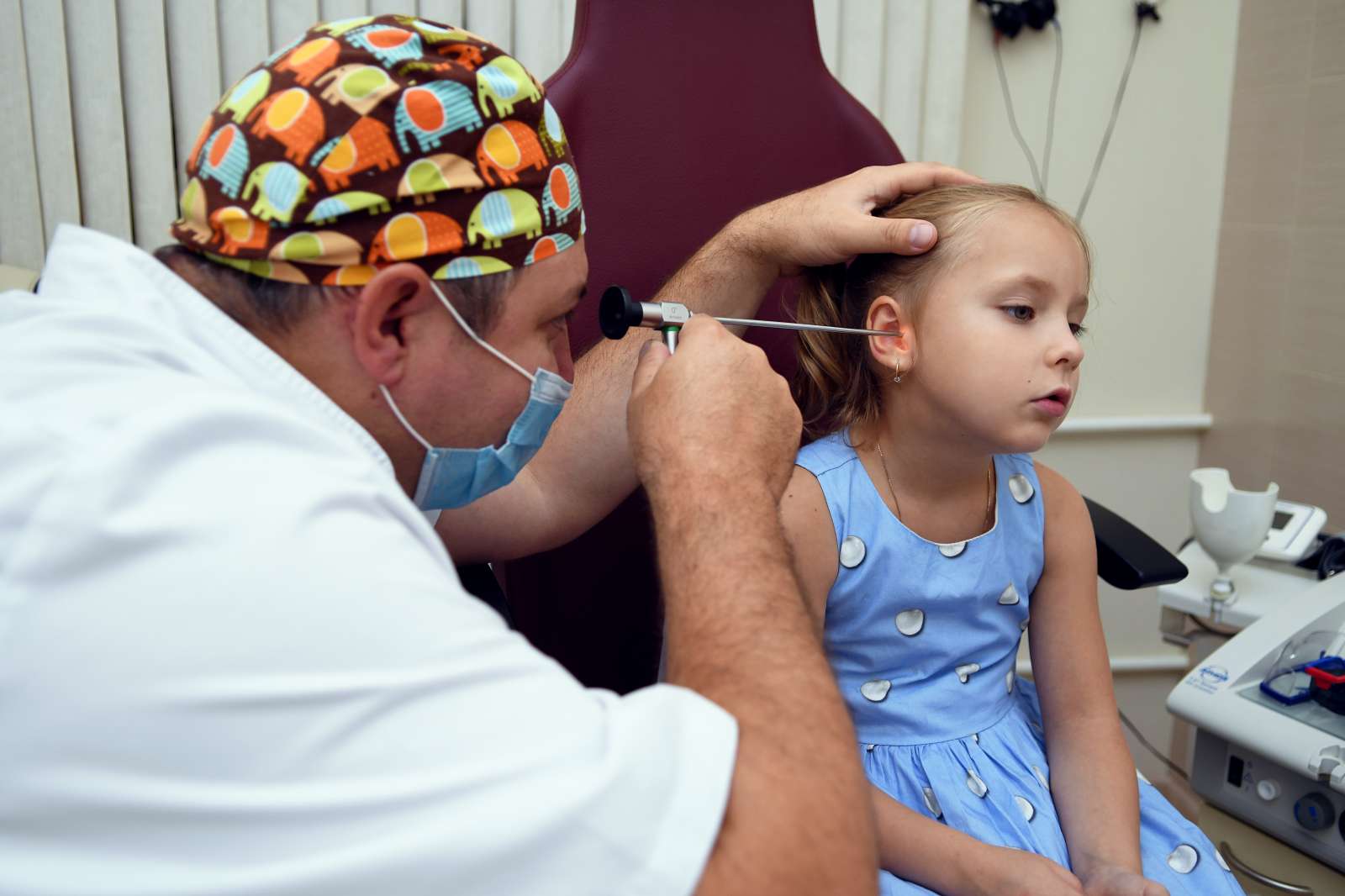
На приёме ЛОР осмотрит ребёнка с помощью отоскопа или специальной ушной воронки, определит локацию воспалительного процесса, его характер (острым или хроническим заболеванием страдает малыш) и даст рекомендации по лечению.
Не стоит лечить отит самостоятельно! Дома помимо приёма обезболивающих препаратов, нужно аккуратно высморкать больного, а у грудничка извлечь слизь специальным аспиратором. На этом проведение лечения собственными силами должно закончиться.
Некоторые родители ошибочно, без консультации с врачом, пытаются облегчить состояние больного и вылечить острый отит у ребёнка при помощи ушных капель. Но если барабанная перепонка лопнула, применять, например, спиртовые капли не только нежелательно, но и опасно!
Лечение отита у детей
При воспалениях наружного уха применяется местное лечение: фурункул или место воспаления смазывают антисептиками и делают спиртовые компрессы. Как только фурункул созревает, место его локализации обрабатывают «Мирамистином» или «Хлоргексидином» и накладывают марлевые повязки, пропитанные «Левомеколем». При необходимости назначают антибактериальные препараты.
План симптоматического лечения воспаления среднего отдела (внимание, лечение проходит под наблюдением врача) включает в себя:
- использование капель для ушей;
- лечение антибактериальными препаратами (выбор средства, его дозировка и продолжительность лечения острого заболевания зависят от возраста человека и определяются лор-врачом);
- регулярное очищение носовых ходов и использование детских сосудосуживающих капель для носа;
- приём антигистаминных препаратов для снятия отёчности;
- физиотерапевтические процедуры;
- в особо тяжёлых случаях — хирургическое вмешательство (парацентез барабанной перепонки или антротомия).
Лабиринтит лечится исключительно в условиях стационара, поскольку этот вид заболевания может спровоцировать тяжёлые осложнения отита (к примеру, менингит или сепсис).
Как вы видите, последствия отита весьма серьёзны, а временами и очень опасны. Своевременно обращайтесь за профессиональной помощью и исключительно к грамотным оториноларингологам. Правильно подобранная терапия и соблюдение рекомендаций по лечению — залог скорейшего выздоровления.
Пожалуйста, звоните, записывайтесь на приём и приходите.
Будем рады вам помочь!
Источник

Боли в ушах у малышей до 5 лет появляются очень часто. Среди причин: механические повреждения, неправильный уход за слуховым каналом, проникновение инфекций. Самолечением в этих случаях заниматься запрещено. Но если ребенок сильно страдает, а к врачу немедленно попасть проблематично, помогут методы срочной помощи.
Содержание:
Почему возникает боль в ушах
Срочная помощь
Можно ли давать жаропонижающие при отите
Дезинфекция и прогревания
Почему возникает боль в ушах
Отит — воспаление среднего уха, считается детской болезнью, так как чаще всего развивается у маленьких детей из-за незавершенного строения органов. Некоторые переболевают им по несколько раз в году. Сильная пронзительная боль в пораженном ухе с характерными «стреляющими» приступами — основной симптом заболевания.
Отит у детей протекает в острой форме, поэтому не заметить изменений в их самочувствии невозможно. Груднички теряют аппетит, постоянно плачут, теребят больное ухо руками. Боль обычно усиливается при сосании, поэтому дети выплевывают пустышки. Если на постельном белье или снаружи слухового прохода появляются желтоватые серозные потеки, ухо выглядит отечным — подозрение верно. С большой долей вероятности у ребенка отит. Его развитие вызывает обычно респираторная инфекция. Из носовой полости при насморке слизь и продукты воспаления проникают в короткую открытую евстахиеву трубу.
Другие причины сильной боли у малышей:
формирование серных пробок: в результате прочищения слухового прохода толстыми ватными палочками, отсутствия ухода за ушами;
травмирование инородными предметами: мелкими деталями игрушек, пуговицами, заползающими внутрь насекомыми.
При отите боль у детей с 0–3 лет может появляться сразу с обеих сторон. Если начинает страдать одно ухо, через несколько часов патология распространяется и на другое. В ночные часы симптомы многократно усиливаются. Нажатие на внешний хрящик раковины — козелок, также вызывает взрывную боль при отите.
Дети, умеющие говорить, способны самостоятельно дать понять родителям, как сильна и глубока боль, когда она появилась, какими дополнительными симптомами сопровождается. При воспалениях нередко возникают тошнота, оглушенность, головные боли, проблемы с вестибулярным аппаратом.
При краснухе и свинке за раковинами пораженных органов наблюдаются сильные отеки, похожие на шишки.
Если внезапно стало традать ухо с одной стороны на фоне полного здоровья, можно предположить травму. При таком подозрении нужно аккуратно оттянуть мочку и заглянуть внутрь, осветив слуховой проход как можно лучше. Иногда насекомое или предмет удается увидеть.
Изредка в области наружного уха формируются фурункулы, тоже доставляющие немало мучений. Обнаружить воспаленные узлы удается также при внешнем осмотре. Неглубокие локализованные отеки и покраснение слухового прохода при отсутствии других симптомов подтверждают предположение. Процесс в этом случае чаще односторонний.
Срочная помощь
При острой респираторной инфекции снизить болезненность помогают сосудосужающие назальные препараты:
Назол;
Нафтизин;
Галазолин.
Применять их рекомендуется однократно, чтобы не вызвать осложнений. Закапывать или распылять — в обе ноздри, вне зависимости от того, есть ли заложенность. Лекарства уменьшат отек и предотвратят скопление экссудата в области среднего уха.
Для снятия острой боли рекомендуются препараты местного действия:
Отипакс: капли с лидокаином;
Отинум: средство для детей с первых недель жизни.
Перед применением важно проконсультироваться у педиатра. Курс терапии — не более 10 суток подряд. Закапывают болеутоляющее каждые 4–5 часов.
Инфекционное воспаление требует назначения антибиотиков. Капельные:
Софрадекс;
Анауран;
Полидекса;
Отофа;
Гаразон;
Ципролет.
Без назначения эти медикаменты применять нельзя, так как у каждого их них есть много противопоказаний.
Сильный воспалительный процесс — повод для использования системных антибиотиков: инъекций Цефтриаксона, Цифрана. При необходимости назначают средства в таблетках: из группы фторхинолонов или макролидов.
Можно ли давать жаропонижающие при отите
Препараты с парацетамолом: Ибупрофен, Нурофен, Панадол, Ибуклин показаны при резких стреляющих болях, сопровождаемых повышением температуры.
Грудничкам дают препараты в форме сиропов. При этом необходимо изучать инструкцию, проверять сочетаемость НПВС с другими средствами. Перечисленные медикаменты подходят и в том случае, если жара не наблюдается, но ярко выражен болевой синдром. Более 3–4 суток подряд применять лекарства нежелательно.
Дезинфекция и прогревания
Дополнить действие лекарств помогают другие местные средства: борный и камфорный спирт, раствор левомицетина. Их используют для закапывания или аппликаций:
пузырек с лекарством подогревают на водяной бане до +35°С;
смачивают ватный тампон, скрутив его в жгутик;
аккуратно вкладывают вату в пораженное ухо на 15–20 минут.
Спиртовые средства оказывают комплексное действие: успокаивают боль, уничтожают патогенную флору, уменьшают воспаление. С разрешения врача при отите и последствиях травм такие процедуры можно делать ежедневно до выздоровления.
Спиртовые компрессы — эффективное симптоматическое средство. Для него необходима водка, немного ваты и теплый платок:
в тонком широком слое ваты или марли прорезают отверстие под ухо;
слегка смачивают материал в растворе и прикладывают к области вокруг уха;
плотно закрывают область компресса теплой тканью.
Спирт хорошо прогревает окружающие ткани, способствуя снижению болей и выведению экссудата и скоплений серы наружу.
При плотных пробках состояние облегчают также масляные капли или сок репчатого лука. Средства можно приготовить самостоятельно и вводить по 1–2 раза в сутки детям перед сном.
Обычно острая боль при своевременно оказанной помощи уменьшается в течение первых суток. Но назначенное лечение нужно проводить полным курсом, даже если симптомы болезни проходят полностью за 2–3 дня.
Источник
Разные формы отита встречаются у детей достаточно часто. Одним из наиболее распространенных заболеваний детского возраста является острый средний отит [1]. Он возникает чаще всего как осложнение ОРВИ, особенно у часто и длительно болеющих детей, имеющих воспалительные заболевания (в том числе и хронические) полости носа и носоглотки. Наиболее частый путь распространения инфекции в полость среднего уха – ринотубарный. Предрасполагают к этому особенности строения слуховой трубы (короткая и широкая) и отсутствие полноценного иммунного ответа. У детей грудного возраста к предрасполагающим факторам относят и большей частью лежачее положение ребенка (при этом причиной отита может стать попадание смеси или грудного молока в среднее ухо).
Острое воспаление среднего уха возникает у 18–20% детей, болеющих ОРВИ. В течение первого года жизни хотя бы один эпизод острого среднего отита диагностируют у 62% детей, а у 17% отит повторяется до 3–х раз. К 3–летнему возрасту острый средний отит переносят 83%, к 5 годам – 91%, а к 7 – 93% детей. Почти у каждого пятого (18%) ребенка с острым средним отитом регистрируют тяжелое или осложненное течение заболевания [2].
Учитывая приоритетность обращения и ведения больных с ОРВИ врачом–педиатром, нелишне еще раз напомнить, какие формы отита встречаются и каковы принципы их лечения. В большинстве своем врачи–педиатры не владеют методикой отоскопии (а точный диагноз ставится только после осмотра структур наружного и среднего уха), поэтому ориентируются они в основном на клинические проявления, которые могут быть неспецифичны, особенно у детей грудного и раннего возраста, и на наличие/отсутствие выделений из уха. Очень часто используется педиатрами симптом Ваше (оценка наличия/отсутствия болезненности при надавливании на козелок), но особой клинической значимости он не имеет.
Существуют следующие формы отита. Средний отит может быть острым и хроническим, здесь, безусловно, будут полезны данные анамнеза. Острый средний отит может быть перфоративным или неперфоративным. Этот момент принципиально важен, т.к. ряд препаратов противопоказаны для введения при наличии перфорации барабанной перепонки. Как узнать об этом врачу–педиатру? Еще раз напомним, что только отоскопия поможет в постановке правильного диагноза. Признаками перехода в перфоративную форму острого среднего отита могут быть некоторое улучшение состояния больного (уменьшение болевого симптома, снижение температуры) и/или появление гнойного отделяемого из наружного слухового прохода.
Важно помнить об осложнениях острого среднего отита, которые могут развиться молниеносно, особенно у детей грудного и раннего возраста. Поэтому даже подозрение на острый средний отит в этой возрастной категории является показанием к назначению системных антибактериальных препаратов. Отсутствие положительной клинической динамики, появление припухлости в заушной области/ сглаженности заушной складки/ оттопыренности ушной раковины могут говорить о начинающемся отоантрите или мастоидите (зависит от возраста ребенка) и должны служить основанием к немедленной госпитализации. Осложнения острого среднего отита могут быть и внутричерепными (менингит, абсцесс мозга).
Если лечение начато своевременно и правильно, в подавляющем большинстве случаев прогноз благоприятный. К медикаментозному консервативному лечению острого среднего отита относят: использование топических деконгестантов (уменьшение отека слизистой оболочки полости носа и носоглотки, восстановление проходимости слуховой трубы), системные антибактериальные препараты (особенно у детей раннего возраста), туалет слухового прохода (при наличии оттока из полости среднего уха) и топическое введение лекарственных средств в наружный слуховой проход (для этого используются марлевые/ватные турунды или капельное введение). Желательно, чтобы вводимое лекарственное средство (особенно при перфоративных формах) имело температуру, максимально приближенную к температуре тела пациента.
Выделения (в том числе и гнойные) в наружном слуховом проходе могут быть и при наружном отите. И поэтому еще раз подчеркнем, что лишь проведение отоскопии поможет поставить правильный диагноз. Наружный отит имеет две формы – локальную (фурункул) и диффузную. Ранее считалось, что пик встречаемости наружного отита приходится на летний период, но сейчас расширение географии и сезонности поездок россиян, в том числе с маленькими детьми, поколебало незыблемость этого утверждения. Различные формы острого среднего отита встречаются в течение всего года, но в период сезонного подъема заболеваемости повышается и их число, и наличие осложненных форм.
Каковы наиболее частые возбудители различных форм отита у детей?
Как видно из таблицы 1, различные формы отита вызваны в основном бактериальной флорой. Также встречается и грибковое поражение, которое может быть как первичным, так и возникнуть на фоне длительного/бесконтрольного применения системных или топических антибактериальных препаратов. Согласно данным литературы [6], факторы, провоцирующие развитие различных форм грибкового отита, могут быть представлены в порядке, указанном в таблице 2.
Настораживающим является тот факт, что ведущей причиной (38,02%) развития наружного грибкового отита является рутинная гигиеническая процедура, а следующим по частоте встречаемости (16,05%) – попадание воды в ухо, как правило, при посещении плавательного бассейна и/или купании в открытых природных водоемах (о всесезонности данных мероприятий мы уже упоминали выше). Реже причинами развития наружного грибкового отита служат: механическое удаление серных масс из наружного слухового прохода (7%), использование наушников слухового аппарата и других электронных устройств (4,44%), местное использование различных лекарственных средств (антибиотики (1,5%), антисептики (1%)).
Какие же препараты наиболее часто используются для эндоаурального введения (табл. 3)? Учитывая многообразие возбудителей отита, частую встречаемость микст–инфекции (аэробы–анаэробы) врачу для проведения успешной терапии необходимо быть уверенным в чувствительности возбудителей к проводимой антибактериальной терапии (как к системной, так и к местной), поскольку она часто проводится эмпирически. В литературе есть данные о минимальной подавляющей концентрации (МПК) антибактериальных компонентов различных ушных капель (табл. 4).
Эти данные особенно важны при выборе препарата для пациентов с хроническим течением наружного или среднего отита, т.е. в случае, когда врач знает о возбудителе на основании результатов многократно проведенных бактериологических исследований. Например, в случае, если заболевание вызвано P. aeruginosa, наименьшими МПК обладают ципрофлоксацин и полимиксин В, МПК ципрофлоксацина минимальна и в случае S. epidemidis – основного возбудителя. Если говорить о H. influenzae как основном патогене, то МПК обладают хлорамфеникол, ципрофлоксацин и полимиксин В.
Говоря о топических антибактериальных препаратах, тем более в случае их использования при перфоративных формах отита, когда препарат может попасть к структурам не только среднего, но и внутреннего уха, необходимо помнить об их ототоксическом действии. Наименее ототоксическими считаются хлорамфеникол и фторхинолоны. Использование фторхинолонов в педиатрической практике ограничено. Хлорамфеникол входит в состав препарата Кандибиотик.
В практике врача–педиатра симптомом, наиболее беспокоящим пациента и заставляющим подумать об остром отите, будет боль в ухе. И именно обезболивающего эффекта в первую очередь ждут родители и сам пациент от ушных капель. Какие именно средства для местного применения могут использоваться в данном случае? Это могут быть препараты, содержащие противовоспалительный компонент, их достаточно много, но только некоторые из них могут использоваться в педиатрической практике. Собственно обезболивающий компонент (лидокаин) присутствует лишь в таких препаратах, как Кандибиотик, Отипакс, Анауран. При этом Кандибиотик занимает особое место среди всех топических лекарственных средств, используемых при лечении отита.
Уникальность препарата Кандибиотик заключается в том, что он является единственным препаратом из ушных капель, содержащим помимо анестетика еще и антибиотик, противоспалительный и противогрибковый компонент.
Кандибиотик разрешен для применения у детей начиная с 6–летнего возраста. В состав препарата Кандибиотик входят антибиотик широкого спектра действия (хлорамфеникол), клотримазол, беклометазон и лидокаин. Сбалансированный подбор активных компонентов препарата (в 1 мл препарата Кандибиотик содержится: хлорамфеникола – 50 мг, беклометазона дипропионат (безводного) – 0,25 мг, клотримазола – 10 мг, лидокаина гидрохлорида моногидрата (в пересчете на лидокаина гидрохлорид) – 20 мг) позволяет добиваться оптимального проявления терапевтического эффекта (антибактериальный, противогрибковый, противовоспалительный и обезболивающий). Это обусловило возможность использования препарата Кандибиотик с высокой лечебной результативностью при таких состояниях, как острый диффузный наружный отит, острый средний отит, хронический отит в стадии обострения, состояние после хирургических вмешательств на ухе. Рекомендован следующий режим дозирования препарата Кандибиотик: по 4–5 капель в наружный слуховой проход до 3–4 раз/сут. Курс лечения – 7–10 дней. Препарат характеризуется хорошей переносимостью. Побочные эффекты (зуд, жжение в месте нанесения препарата, аллергические реакции), как правило, встречаются редко.
Также хочется напомнить, что в ряде случаев при отите нельзя ограничиваться только местной терапией. При этом показаниями к назначению системных антибактериальных препаратов являются следующие состояния:
• острый средний отит (подтвержденный или предполагаемый) у детей первых 6 мес. жизни;
• подтвержденный острый средний отит у детей первых 2 лет жизни;
• среднетяжелое и тяжелое течение острого среднего отита;
• наличие осложнений.
Различные формы отита часто встречаются у детей. Препарат Кандибиотик можно считать препаратом выбора при наружном и неперфоративном среднем отите у детей старше 6 лет.
Литература
1. Богомильский М.Р., Самсыгина Г.А., Минасян В.С. Острый средний отит у новорожденных и грудных детей. – М.: ГОУ ВПО РГМУ–1, 2007.
2. Пальчун В.Т. Оториноларингология. Национальное руководство. – М.: ГЭОТАР–Медиа, 2008.
3. Прозоровская К.Н., Завгородная Е.Г., Чекидзе Н.Д. Основные принципы иммунокоррекции в оториноларингологии // Вестник оториноларингологии. – 1998. – № 1. – С. 47–50.
4. Заварзин Б.А., Аникин И.А. Кандибиотик в лечении острых средних и наружных отитов // Российская оториноларингология. – 2011. – № 2 (51). – С. 31–36.
5. Шадрин Г.Б. Современные подходы к диагностике и лечению грибкового отита (клинико–экспериментальное исследование): втореферат …к.м.н. – М., 2011.– 24 с.
6. Оковитый С.В., Ивкин Д.Ю., Малыгин С.В. Медикаментозная терапия наружного и среднего отита // Вестник оториноларингологии. – 2012. – № 1. – С.19–25.
Источник
