Полилобарная пневмония что это такое
Лобарная пневмония – острое инфекционное заболевание, при котором происходит поражение одного или нескольких долей легкого. В паренхиме пораженного органа дыхания развивается фибринозное воспаление и поражается плевра. Поэтому, данный этиологический вид пневмонии носит несколько названий: фибринозная, крупозная, долевая, плевропневмония.
Все эти названия отражают одну из особенностей болезни, и являются синонимами. Подобная пневмония встречается реже, чем бронхопневмония, и имеет ряд важных отличительных показателей.
Пневмония на рентгене.
Причины возникновения
Возбудителем, вызывающим поражение целой доли легкого, являются пневмококки 1-3 типов. В редких случаях инициатором воспаления становится палочка Фриндлендера.
Эти микроорганизмы относят к условно патогенным, и они обитают в носоглотке. Попадают патогенны на место активации в большинстве случаев бронхогенным путем, реже гематогенным или лимфагенным.
Как развивается воспаление легких.
Первые признаки заболевания происходят на фоне полного здоровья, и при отсутствии контакта с больным долевой пневмонией. Спровоцировать активизацию болезни может повторное попадание патогенных микроорганизмов в дыхательный тракт.
Начало заболевания характеризуется острым началом, при котором уже присутствует воспаление целой доли. Причина по которой происходит резкое ухудшение состояние больного полностью не доказана.
Но, так как многие больные до этого являлись носителями пневмококков, считается, что развитие инфекции происходит на фоне уменьшения резистентности больного. Также происходит сенсибилизация (повышение чувствительности) организма к антигенам возбудителя.
Основополагающими факторами для развития долевого воспаления выступают следующие обстоятельства:
- охлаждения;
- травмы;
- снижения иммунитета;
- психические расстройства;
- злоупотребление алкоголем.
Важно! Долевая пневмония, в отличие от очаговой, не является осложнением основного заболевания, а развивается самостоятельно. Другие заболевания выступают катализатором, на фоне которых происходит уменьшение резистентности организма.
Характерными являются боли в загрудинном пространстве.
Благоприятным фоном для развития инфекции являются бронхолегочные заболевания (ХОБЛ, туберкулез), сахарный диабет, болезни сердца. К группе риска относят людей, имеющих наследственную предрасположенность к гипертермической реакции.
Анатомия
Изменения, происходящие в тканях легкого, провоцируются микроорганизмами, но основные патологические механизмы возникают в результате чувствительности ткани к самой инфекции. Именно гиперергическая реакция, которая имеет характер гиперчувствительности немедленного типа, оказывает основное влияние на воспалительные изменения в паренхиме.
Воспалительный процесс, сосредоточенный в начале в одном или нескольких очагах, быстро распространяется по тканям легкого. Подобное состояние приводит к повреждению стенок сосудов ферментами микробов и активированным иммунным комплексом. При лобарной пневмонии это становится причиной нарушения проницаемости стенок мелких сосудов и появления фиброзного экссудата.
Механизм развития патолгии.
В классическом представлении, при лобарной пневмонии, морфологические изменения в паренхиме легкого проходят 4 последовательно сменяющих друг друга стадии развития.
Таблица морфологических этапов развития:
| Стадия | Морфологические изменения |
| Прилива | Длится сутки. Пораженная доля увеличена в размере, заполнена жидкостью, в которой обнаруживают многочисленные микроорганизмы. Легкое уплотнено и полнокровно. |
| Красного опеченения | Протекает на вторые сутки. Ткань легкого приобретает темно-красный оттенок, и печеночную плотность безвоздушной ткани. Регионарные лимфоузлы увеличены. |
| Серого опеченения | Развивается на 4-6 день заболевания. Пораженная доля плотная, тяжелая и увеличена в размере. На разрезе легкое имеет серую или буровато-серую окраску. |
| Разрешения | Наступает на 9-11 день болезни. Начинается постепенное очищение легкого от возбудителя и фибрина. Остатки экссудата из альвеол выводятся при помощи кашлевых толчков. |
В некоторых случаях нарушается принятая очередность стадий – перед красным опеченением развивается серое.
Чем опасен воспалительный процесс.
Важно! Инфекционный очаг может занимать не всю долю целиком, а только ее определенную часть, чаще всего центральную. В этом случае имеет место центральная пневмония.
Если очаг поражения затрагивает, только две доли из трех, развивается билобарная пневмония. Соответственно она всегда правосторонняя, так как слева только две доли. Болезнь может развиваться сначала в одной доле, потом в другой (мигрирующая пневмония).
Симптомы
Клиническая картина не является характерной.
Клиническая картина для лобарной пневмонии характеризуется внезапным и острым началом. На видео в этой статье рассказывается о симптомах и лечении пневмонии.
Болезнь на начальной стадии проявляется симптомами интоксикации:
- лихорадка;
- озноб;
- слабость;
- повышение температуры.
Бронхолегочные симптомы имеют вид:
- кашель;
- одышка;
- выделение мокроты;
- боль в груди.
В первые дни заболевания кашель сухой, который может возникнуть при глубоком вдохе. Глубокое дыхание, помимо кашля, приводит к возникновению болевых ощущений в грудной области.
При этом боли достаточно интенсивные, и возникают в местах воспаления. На третьи сутки появляется фиброзный экссудат, в результате выделяется мокрота, возможно с кровяными вкраплениями.
Когда нужно обратится к врачу.
Дыхательная неполноценность выраженная одышкой зависит от тяжести заболевания. Пациенты в молодом возрасте нехватку воздуха могут ощущать при увеличении физических нагрузок. Если болезни сопутствуют другие патологические состояния – болезни легких и сердца, то одышка развивается и в состоянии покоя.
Интоксикация приводит к появлению симптомов лихорадки и быстрой утомляемости. Токсический шок становится причиной неврологических расстройств в виде:
- бессонницы;
- возбуждения;
- галлюцинаций;
Расстройства захватывают пищеварительный тракт:
- тошнота;
- потеря аппетита;
- ослабления стула;
- метеоризм;
- вздутие живота.
Возникают осложнения в сердечно-сосудистой системе в виде понижения артериального давления и сердечной недостаточности.
От того насколько остро протекает клиническая картина, во многом зависит локализация инфекционного очага. Наиболее тяжелое течение наблюдается при поражении верхней доли.
Для нижнедолевой локализации характерно возникновение клиники «острого живота», появление кровянистой мокроты и лихорадочного состояния. Пневмония с центральной левосторонней формой имеет наиболее сглаженную клиническую картину.
Диагностика
Лабораторные исследования — неотъемлемая часть диагностики.
Инструкция, для выявления лобарной пневмонии, включает в себя набор последовательных классических исследований. Диагностика начинается с расспроса больного на наличия жалоб и факторов риска. Затем врач приступает к физикальному обследованию больного.
Подозрение на долевое воспаление в легких вызовет:
- поверхностное дыхание;
- боли в грудной клетке;
- на стороне воспаления отставания грудной клетки;
- голосовое дрожание;
- притупленность перкуторного звука.
При аускультации будут присутствовать следующие признаки:
- влажные хрипы;
- ослабленное везикулярное дыхание;
- шум от трения плевры.
Обязательным являются лабораторные исследования. Их результат окончательно поможет поставить точный диагноз.
Для этого необходимо сдать следующие анализы:
- общий анализ мочи;
- общий анализ крови;
- биохимический анализ крови;
- посев мокроты на микрофлору;
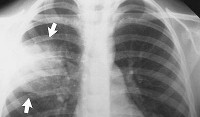
При любом легочном заболевании важное значение имеет рентгенография, которую проводят в двух проекциях. На рентгенограмме при долевом поражении будет выявлен усиленный легочный рисунок, и нечеткость корня в области воспаления. На периферии легких сегментарные очаги инфильтрации.
Дифференцируют лобарную пневмонию с туберкулезом, бронхогенным раком, инфарктом легкого, геморрагическим трахеобронхитом. Также следует исключить болезни желудочно-кишечного тракта: аппендицит, язву желудка или 12-перстной кишки, панкреатитом.
Осложнения
Цена несвоевременно принятых решений при лобарной пневмонии – это серьезные осложнения, развивающиеся не только в бронхолегочной системе. Наиболее негативный процесс, при воспаленной доле, называется карнификацией.
Он заключается в том, что альвеолы прорастают грануляционной тканью, которая трансформируется в волокнистую соединительную ткань. Само легкое становится безвоздушной и плотной по консистенции тканью. Также может развиться абсцесс и гангрена легкого. Появление гнойных масс при плеврите приводит к эмпиеме плевры.
Опасные осложнения.
Внелегочные системные осложнения приводят к тяжелым последствиям, и связаны с проявлениями сепсиса, то есть с генерализацией инфекции.
Гематогенное распространение инфекции приводит к развитию следующих осложнений:
- гнойный менингит;
- язвенный эндокардит;
- гнойный артрит;
- перитонит;
- абсцесс мозга.
Лимфогенная генерализация приводит к появлению гнойного медиастинита и перикардита. Тяжелое протекание лобарной пневмонии может спровоцировать развитие дистрофических изменений печени.
При этом печень увеличивается и больной чувствует в этой области постоянный болезненный дискомфорт. Фильтрационная функция органа нарушается, в крови увеличивается содержание билирубина.
Таким образом, появление внелегочных осложнений, означает, что инфекционный процесс зашел далеко и состояние больного будет значительно ухудшаться.
Лечение
Лечение лобарной пневмонии должно проводится в медучреждении, при этом больной подлежит обязательной госпитализации. В период интоксикации и лихорадки пациенты надлежит выполнять постельный режим. Для откашливания мокроты рекомендуется как можно чаще менять положение в постели.
Особенности медикаментозного лечения.
Пневмония это прежде всего инфекционное заболевание, поэтому главное значение при лечении имеет прием антибактериальных препаратов. Первым антибиотиком, как правило, являются препараты пенициллиновой группы, с обязательным учетом их переносимости пациентом. Для лучшего результата необходимо учитывать чувствительность патогенного агента к антимикробному препарату.
Доказавшими свою эффективность при борьбе с пневмококками являются следующие антибиотики:
- Ампициллин;
- Линкомицин;
- Цефалоспорин;
- Оксациллин;
- Эритромицин;
- Фурагин.
Продолжительность приема антибиотиков не ограничивается определенным периодом, и зависит от показателей активности возбудителя. Для отказа от антибактериального лечения необходимо нормализация температуры и улучшение показателей инфекционной динамики.
Одновременно с антибактериальным лечением применяют препараты другой направленности:
- бронхолитики;
- муколитики;
- антигистаминные;
- жаропонижающие;
- анальгетики.
В курс лечения дополнительно включают лечебную дыхательную гимнастику и физиотерапевтические процедуры (лекарственный электрофорез, УВЧ), массаж грудной клетки. Для больным потребуется создать все необходимые благоприятные условия. Меню должно состоять из богатой белками и витаминами пищей, а употребление жидкости должно быть обильным.
Современные подходы при лечении лобарной пневмонии позволили значительно улучшит показатели клинической и морфологической картины. Благодаря последним поколениям антибиотиков удалось добиться уменьшения числа легочных и внелегочных осложнений.
Прогноз и профилактика
Как предупредить развитие опасных осложнений.
Раннее выявление и проведение комплексного адекватного лечения гарантирует благоприятный прогноз, в виде полного излечения без осложнений. Тяжелые последствия наступают при несвоевременно начатом лечении и при сопутствующих заболеваниях. К летальному исходу приводит сердечная недостаточность (особенно у больных пожилого возраста), хронический алкоголизм, или осложнения (менингит, абсцесс мозга, перитонит).
Для профилактики заболевания необходимы пешие прогулки на свежем воздухе, физическая активность, избегание переохлаждения и стрессовых ситуаций.
Источник
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Общие сведения
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже – дети.

Долевая пневмония
Причины
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например – диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
- переохлаждения
- перенесенных гриппа и ОРВИ
- стресса
- снижения общего и местного иммунитета
- травмы
- чрезмерных физических нагрузок.
Развитию долевой пневмонии способствуют различные фоновые состояния:
- ХОБЛ
- туберкулез
- сахарный диабет
- ИБС
- онкологические заболевания
- хронический алкоголизм.
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца – возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства – тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
- При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями
- При нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой
- При центральной форме долевой пневмонии – воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
- абсцесс и гангрену легкого
- парапневмонический плеврит
- эмпиему плевры
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
- гнойный медиастинит и перикардит
- гнойный артрит
- перитонит
- абсцесс мозга
- гнойный менингит
- эндокардит с поражением аортального клапана
- развитие сердечной недостаточности.
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
- Физикальные данные. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
- Рентгенологические данные. Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
- Лабораторные данные. При исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).

КТ ОГК. Правосторонняя верхнедолевая пневмония.
Лечение долевой пневмонии
Антибиотикотерапия
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов – макролиды и цефалоспорины III – IV поколения.
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Источник
