Пневмония у детей от вич инфицированных матерей
Библиографическое описание:
Ташматова, Г. А. Особенности течения пневмонии у ВИЧ-инфицированных детей / Г. А. Ташматова. — Текст : непосредственный // Молодой ученый. — 2016. — № 26 (130). — С. 208-211. — URL: https://moluch.ru//130/36085/ (дата обращения: 12.04.2021).
Проблема пневмоний у больных со вторичными иммунодефицитами в клинической медицине имеет особое значение. Ее актуальность определяется значительным ростом заболеваемости, трудностью диагностики и терапии, высокой летальностью. С каждым годом в структуре пневмоний все больший процент приходится на долю пациентов с иммунодефицитными состояниями у детей.
Ключевые слова: пневмоцисты, пневмония, ВИЧ-инфекция, вторичный иммунодефицит
Clinical features of pneumonia in HIV-infected children
Tashmatova Gulnoza Aloyevna
The problem of pneumonia in patients with secondary immunodeficiencies in clinical medicine is of particular importance, its relevance is determined by a ificant increase in incidence, difficulty of diagnosis and treatment, high mortality. Every year a greater percentage accounted for by patients with immunodeficiency in children pneumonia structure.
Keywords: pneumocystis pneumonia, HIV infection, secondary immunodeficiency.
Пневмония является одной из самых распространенных инфекций при всех видах иммунодефицитных состояний и часто первым симптомом, позволяющим заподозрить иммунодефицит у детей. Причем нередко клиническая картина имеет типичную характеристику, однако в виду отсутствия у врачей настороженности в отношении ВИЧ-инфекции, диагностика иммунодефицитных пневмоний затруднительна. Дети, страдающие пневмонией на фоне вторичного иммунодефицита, с момента обращения до выявления природы заболевания вынуждены проходить широкий круг диагностических мероприятий с целью исключения разнообразной патологии, что приводит к трудностям в лечении, ухудшению в состоянии пациентов и при определенных условиях к неблагоприятному исходу.
У иммунокомпроментированных лиц высокий риск развития не только обычных бронхолёгочных инфекций, но и оппортунистических заболеваний. В эру комбинированной антиретровирусной терапии одним из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов остаются пневмоцисты (Pneumocystisjirovecii) [8]. В структуре иммунодефицитных пневмоний у ВИЧ-инфицированных пациентов пневмоцистная инфекция является наиболее распространенным заболеванием, с которым приходится сталкиваться врачу общей практики. Число больных пневмоцистной пневмонией составляет от 5,6 до 8,5 % относительно всех госпитализируемых больных с диагнозом СПИДа [5].
Цель. Изучение клинических проявлений и лабораторных исследовании пневмоний у ВИЧ-инфицированных детей.
Материалы иметоды. Был проведен ретроспективный анализ историй болезней детей с положительной ВИЧ-инфекцией, которые находились на стационарном лечении в пульмонологическом отделении 1 клиники ТМА за период с 2013 по 2016 годы. Всего было 34 случая. Всем детям данный диагноз был поставлен в отделении впервые. У детей, с подозрением на ВИЧ-инфицировании, после письменного согласия родителей был взят анализ крови на ИФА. После первого положительного ответа, был взят анализ на иммуно-блот. Только после повторного положительного ответа ребенок считался ВИЧ-инфицированным. Всем детям были проведены лабораторные и инструментальные методы исследования (рентгенография грудной клетки, УЗИ печени, Эхо-КГ), консультация невропатолога, ЛОР, фтизиатра, инфекциониста.
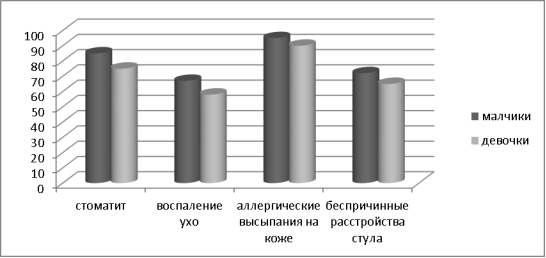
Результаты исследований. Из 34 детей с положительной ВИЧ-инфекцией, мальчики составили 60 %, девочки 40 %. Больные с пневмоцистной пневмонии было 4.3 %. В возрастном аспекте преобладали дети старше 4 лет (70 %). Изучение анамнестических данных детей выявило, что все дети часто болели бронхолегочными заболеваниями (бронхит, пневмония, ОРВИ), которые имели затяжное течение, несколько раз находились на стационарном лечении. У всех детей в анамнезе отмечены стоматиты, воспаление уха, беспричинные расстройства стула, аллергические высыпания на коже и слизистых (рис.1).

Рис. 1. Анамнестические данные
При поступлении в стационар отмечалось повышение температуры тела, одышка, кашель, слабость. Периферические лимфатические узлы были увеличенными у 87 % детей. Они имели мягко эластическую консистенцию, групповые, безболезненные (рис. 2). Все дети отставали в физическом развитии (белково-энергетическая недостаточность I-II степени).
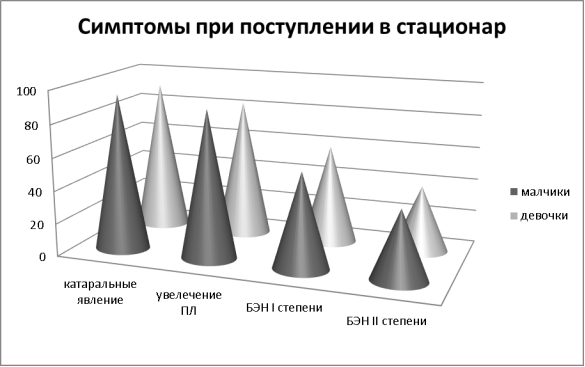
Рис. 2 Симптомы при поступлении в стационар
При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Часто регистрируются изменения, характерные для поздних стадий ВИЧ-инфекции: анемия, лейко- и тромбоцитопения [2]. Следует отметить, что диагностике пневмоцистной пневмонии помогает высокий уровень СОЭ. Другой лабораторный, хотя и неспецифический, но тоже важный диагностический признак — высокий уровень суммарной активности лактатдегидрогеназы, как отражение дыхательной недостаточности [1]. На УЗИ отмечена картина реактивного гепатита (78 %), вторичного кардита (57 %). При рентгенологическом исследовании у всех детей было выявлено: картина интерстициальной пневмонии, увеличение прикорневых лимфоузлов, сетчато-узелковая перестройка легочного рисунка. У 5 детей после консультации фтизиатра подтвержден диагноз туберкулез легких.
Заключение. Клинико-диагностические критерии пневмоцистной пневмонии у больных ВИЧ-инфекцией сложна из-за отсутствия патогномоничных клинических признаков, частого сочетанного течения нескольких оппортунистических заболеваний одновременно на фоне глубокого поражения иммунной системы на поздних стадиях ВИЧ-инфекции, а также из-за трудностей лабораторного подтверждения в виду отсутствия точных лабораторных критериев. Хотя клинически её можно заподозрить по ведущим симптомам и ряду лабораторных показателей. Общим клиническим признаком пневмоний у ВИЧ-инфицированных детей было склонность к затяжному течению, резистентность к проведенной антибактериальной терапии, поражение печени и сердца, отставание в физическом развитии.
Выводы.
Таким образом, верификация диагноза пневмоцистной пневмонии основана на выявлении характерной клинической картины (ведущий синдром — прогрессирующая дыхательная недостаточность); определении иммунодефицитного состояния у пациента; высоких показателей СОЭ и суммарной активности ЛДГ, артериальной гипоксемии (снижение РаО2); выделении возбудителя из биологического материла респираторного тракта; рентгенологически — двусторонних интерстициальных инфильтративных изменений в легких; положительного клинико-рентгенологического эффекта противопневмоцистной химиотерапии триметоприм/сульфометаксозолом. Болезни органов дыхания занимают одно из ведущих мест в структуре заболеваемости ВИЧ-инфицированных детей. Каждый врач при обращении к нему часто болеющих детей должен быть настороженным в плане ВИЧ-инфицированности ребенка. Ранняя диагностика ВИЧ-инфекции у детей позволит своевременно начать антиретровирусную терапию и продлить жизнь ребенка.
Литература:
- Ермак Т. Н. Оппортунистические (вторичные) заболевания у детей ВИЧ-инфекцией структура, клиническая диагностика, лечение. Ч. 1. Туберкулез. Пневмоцистная пневмония / Т. Н. Ермак // Фарматека. — 2010. — № 4. — С. 54–56.
- Ермак Т. Н. Лечение пневмоцистной пневмонии при ВИЧ-инфекции / Т. Н. Ермак // Фарматека. — 2013. — № 13. — С. 17–21.
- Кауфман Кэрол А. Атлас грибковых заболеваний / Кэрол А. Кауфман, Л. Манделла. — М.: ГЭОТАР-МЕДИА, 2010. — С. 202–211.
- Потехин Н. П. СПИД-ассоциированная пневмоцистная пневмония / Н. П. Потехин [и др.] // Воен.-мед. журн. — 2005. —№ 10. — С. 42–48.
- Самитова Э. Р. Диагностика пневмоцистной пневмонии у больных ВИЧ-инфекцией / Э. Р. Самитова [и др.] // Инфекционные болезни. — 2010. — Т. 5, № 4. — С. 66–68.
- Carmona Eva M. Up on the Diagnosis and Treatment of Pneumocystis Pneumonia / М. Eva Carmona [et al.] // Ther. . Resp. Dis. — 2011. — Vol. 5, N 1. — Р. 41–59.
- Laurence HuangAn Official ATS Workshop Summary: Recent Advances and Future Directions in Pneumocystis Pneumonia (PCP) / Laurence Huang [et al.] // Proceedings of the American Thoracic Sociеty. — 2010. — Vol.3. — Р. 655–664.
- Matthew W. Fei Severity and outcomes of Pneumocystis pneumonia in patients newly diagnosed with HIV infection: an observational cohort study / Matthew W. Fei [et al.] // J. Infect. Dis. — 2009. — Vol. 41, N 9. — P. 672–678.
- Utili R. Efficacy of caspofungin addition to trimethoprim-sulfamethoxazole treatment for severe pneumocystis pneumonia in solid organ transplant recipients / R. Utili [et al.] // Transplantation. — 2007. — Vol. 84. — Р. 685–688.
- Wright T. W. Immune-ted inflammation directly impairs pulmonary , contributing to the pathogenesis of Pneumocystis carinii pneumonia / T. W Wright [et al.] // J. Clin. Invest. — 2004 — Vol. 104. — Р. 1307–1317.
Основные термины (генерируются автоматически): ребенок, пневмония, вторичный иммунодефицит, высокий уровень, затяжное течение, поздняя стадия ВИЧ-инфекции, положительная ВИЧ-инфекция, стационарное лечение, суммарная активность, физическое развитие.
Источник
Если пациент ВИЧ-инфицирован или болен СПИДом, иммунная система организма уже ослаблена вирусом, поэтому существует высокий риск развития инфекционных заболеваний.
Это касается и пневмонии. По этой же причине болезнь иммунодефицита быстро развивается, переходит в тяжелую стадию и плохо поддается лечению. До 80% людей, живущих с ВИЧ, болеют пневмонией.
Этиология и патогенез
В воздухе, которым мы дышим, содержится огромное количество микроорганизмов, вирусов, спор грибов. У здорового человека они фильтруются в легких иммунной системой. У пациентов с ВИЧ эффективность этой защиты значительно снижается. Поскольку в этом случае страдает естественный иммунитет, легкие становятся доступными для попадания любой инфекции. Это объясняет высокий процент пневмонии у людей, инфицированных ВИЧ.
Около половины случаев пневмонии, вызванной ВИЧ, вызывается Pneumocystis jiroveci, ранее известной как Pneumocystis carinii, и называется пневмоцистной пневмонией. Его возбудителем является гриб аксомицет, который представляет собой нечто среднее между грибком и бактериями.
Пневмококк у здоровых людей может быть неактивным в легких. Скомпрометированная иммунная система способствует тяжелой пневмонии. Лечить противогрибковыми средствами практически невозможно, но к антибиотикам чувствительно. Этот патоген губительно действует на альвеолы.
В остальных случаях пневмонию могут спровоцировать такие возбудители:
- цитомегаловирус;
- аспергиллы;
- криптококк;
- вирус герпеса.
Симптомы
Симптоматология у пациентов с ВИЧ отличается от симптомов у других пациентов. Заболевание имеет довольно продолжительный инкубационный период от 7 до 40 дней, что затрудняет диагностику на ранних стадиях. Лихорадки нет, индекс будет субфебрильным. Температура будет намного дольше по сравнению с другими пациентами.
В начальной стадии заболевание может протекать бессимптомно. Тогда симптомы напоминают бронхит, ларингит, ОРЗ. При скрытом течении могут возникать белые пенистые слизистые выделения из полости рта.
Одышка — еще один симптом пневмонии, вызванной ВИЧ. Это прогрессирует и сначала происходит с упражнениями. Позже он появляется в состоянии покоя и может прогрессировать до почти неприемлемой дыхательной недостаточности.
В более поздних стадиях болезни присоединяются приступы непродуктивного кашля. Иногда может возникнуть кровохарканье.
При аускультации пациента могут быть обнаружены легкие хрипы и грубое дыхание. А на рентгенограмме легких в начале процесса изменений может и не быть, но по мере прогрессирования болезни будут появляться затемненные участки.
Диагностика аспирационной пневмонии чрезвычайно сложна, так как часто может проявляться лишь легким сухим кашлем, который длится несколько месяцев. Только со временем болезнь принимает обострение. Диагноз можно подтвердить, определив возбудителя в мокроте, бронхиальном лаваже.
Лечение
Как и при обычных схемах лечения пневмонии, используются препараты из разных групп. К этому добавлен список антиретровирусных препаратов. Только комплексная терапия позволит избежать возможного повреждения других систем организма. Желательно, чтобы лечение проходило в стационаре. Примерный подбор препаратов следующий:
- Антибиотики. Обычно с широким спектром действия из-за высокой вероятности сопутствующих инфекций. Бисептол, Триметоприм, Пентамидин, Цефтриаксон, Ко-тримоксазол.
- Антиретровирусные препараты. Их назначают либо одновременно с антибиотиками, либо через некоторое время. Дифторметилорнитин наиболее эффективен в этих случаях. Также назначают: абакавир, фосфазид, диданозин, зидовудин, ламивудин.
- Противовоспалительное средство. В тяжелых случаях пациенту назначают глюкокортикоиды для предотвращения риска развития дыхательной недостаточности, которая часто заканчивается летальным исходом. Используются преднизолон, гидрокортизон.
- Муколитические препараты,бронходилататоры, отхаркивающие средства.Для разжижения и улучшения эвакуации мокроты из легких — Бромгексин, Карбоцистеин, Эуфилин.
- Антигистаминные препараты.Для исключения возможных аллергических реакций — Супрастин, Диазолин.
Источник
Распространенные симптомы ВИЧ-инфекции
На самом деле примерно у половины инфицированных ВИЧ уже через 2-4 нед от момента заражения повышается температура тела, это повышение продолжается до 2 недель, увеличиваются лимфатические узлы, печень и селезёнка. Нередко обнаруживают ангину. Возникающий при этом симптомокомплекс называют «мононуклеозоподобным синдромом». В крови у таких больных обнаруживают довольно выраженную лимфопению. Общая продолжительность этого синдрома – 2-4 нед, вслед за чем наступает скрытый период, длящийся многие годы. У другой половины больных первичной манифестации болезни по типу «мононуклеозного синдрома» не бывает, но все же и у них на каком-то этапе скрытого периода появляются отдельные клинические симптомы ВИЧ / СПИДа. Особенно характерно увеличение задне-шейных, надключичных, локтевых и подмышечных групп лимфатических узлов.
Подозрительным на ВИЧ-инфекцию следует считать увеличение более одного лимфатического узла более чем в одной группе (кроме паховых), длящееся более 1,5 мес. Увеличенные лимфатические узлы при пальпации болезненные, подвижные, не спаяны с подкожной клетчаткой. Из других клинических симптомов в этом периоде болезни возможны немотивированный субфебрилитет, повышенная утомляемость и потливость. В периферической крови у таких больных лейкопения, непостоянное снижение Т4-лимфоцитов, тромбоцитопения, постоянно присутствуют антитела к ВИЧ.
Эту стадию ВИЧ обозначают как синдром хронической лимфаденопатии, поскольку она проявляется в основном перемежающимся неопределенно длительным увеличением лимфатических узлов. Пока неясно, с какой частотой и в какие конкретно сроки болезнь переходит в следующую стадию – пре-СПИД. В этой стадии ВИЧ-инфекции больного беспокоят не только увеличенные лимфатические узлы, но и повышение температуры тела, потливость, особенно по ночам и даже при нормальной температуре тела. Часто бывают поносы и похудания. Очень характерны повторные ОРВИ, рецидивирующие бронхиты, отиты, пневмонии. На коже возможны элементы простого герпеса или грибковые поражения, гнойничковые высыпания, часто возникают упорные кандидозные стоматиты и эзофагиты.
При дальнейшем прогрессировании болезни развивается клиническая картина собственно СПИДа, которая проявляется в основном тяжёлыми оппортунистическими инфекциями и различными новообразованиями.
В периферической крови при ВИЧ-инфекции отмечают лейкопению, лимфопению, тромбоцитопению, анемию и повышенную СОЭ.
[8], [9], [10], [11], [12]
Симптомы ВИЧ-инфекции у детей
Симптомы ВИЧ-инфекции у детей определяются стадией онтогенеза, на которой произошло проникновение ВИЧ в организм (внутриутробно или после рождения) и от возраста ребенка в случае постнатального заражения.
Врожденная ВИЧ-инфекция проявляется характерными синдромами. Клиническими критериями диагностики врожденной ВИЧ-инфекции являются: задержка роста {75%), микроцефалия (50%), выступающая лобная часть, напоминающая по форме коробку (75%), уплощение носа (70%), умеренно выраженное косоглазие (65%), удлиненные глазные щели и голубые склеры (60%), значительное укорочение носа (6S%).
При заражении ребенка в перинатальном периоде или после рождения, этапы течения ВИЧ-инфекции не отличается от взрослых, однако имеют свои особенности.
Наиболее частыми признаками как врожденной, так и приобретенной ВИЧ-инфекции у детей является персистирующая генерализованная лимфаденопатия, гепатоспленомегалия, снижение веса, лихорадка, диарея, задержка психомоторного развития, тромбоцитопения с геморрагическими проявлениями, пиемия.
Иммунодефицит повышает восприимчивость детского организма к различимы инфекциям и усугубляет их течение. Дети чаще переносят ОРВИ, тяжелые инфернальные инфекции с тенденцией к затяжному, рецидивирующему течению и генерализации. У ВИЧ-инфицированных детей часто отмечается диссеминированная цитомегаловирусная инфекция, герпетическая инфекция, токсоплазмоз, кандидозные поражения кожи и слизистых. Реже встречается кобактериоз, криптослоридиоз, криптококноз.
ВИЧ-инфекция у детей, рожденных ВИЧ-инфицированными матерями
Вертикальная передача ВИЧ от матери ребёнку может происходить во время беременности, родов и при грудном вскармливании.
Дети, инфицированные ВИЧ внутриутробно, часто рождаются недоношенными, с признаками внутриутробной гипотрофии и различными неврологическими нарушениями. В постнатальном периоде такие дети плохо развиваются, страдают рецидивирующими инфекциями, у них обнаруживают персистирующую генерализованную лимфаденопатию (особенно важно увеличение аксиллярных и паховых лимфатических узлов), гепато- и спленомегалию.
Первыми признаками болезни часто бывают упорный кандидоз полости рта, задержка роста, нарушения прибавки массы тела, отставание в психомоторном развитии. Лабораторные исследования показывают лейкопению, анемию, тромбоцитопению, повышение трансаминаз, гипергаммаглобулинемию.
Приблизительно у 30% детей, инфицированных ВИЧ от матерей, заболевание быстро прогрессирует. Состояние отягощают поздние стадии ВИЧ-инфекции у матери, высокая вирусная нагрузка у матери и ребёнка в первые 3 мес жизни (РНК ВИЧ>100 000 копий/мл плазмы), низкие показатели СD4+-лимфоцитов, инфицирование плода на ранних сроках гестации.
При прогрессировании ВИЧ-инфекции у детей раннего возраста многократно возрастает частота различных инфекционных заболеваний, таких как ОРВИ, пневмония, острые кишечные инфекции и др. Чаще всего развиваются лимфоидная интерстициальная пневмония, рецидивирующие бактериальные инфекции, кандидозный эзофагит, кандидоз лёгких, ВИЧ-энцефалопатия, цитомегаловирусная болезнь, атипичные микобактериозы, тяжёлая герпетическая инфекция, криптоспоридиоз.
Наиболее частой оппортунистической инфекцией у детей 1-го года жизни, не получавших химиопрофилактику, бывает пневмоцистная пневмония (7-20%).
Неблагоприятным прогностическим фактором ВИЧ служит задержка речевого развития, особенно с рецептивными и экспрессивными языковыми нарушениями.
Источник
