Пневмония приведшая к смерти ребенка
Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
Причины воспаления легких
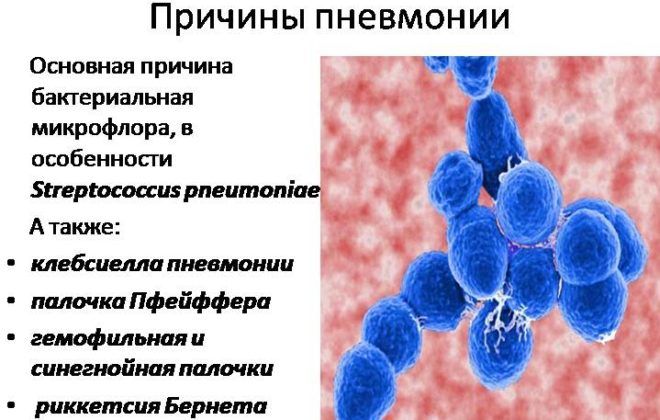
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

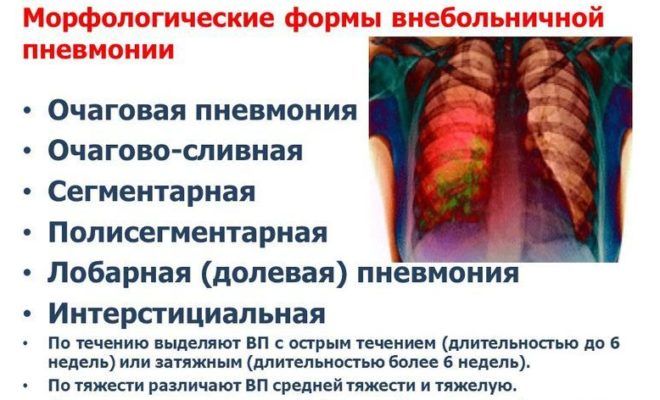
Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
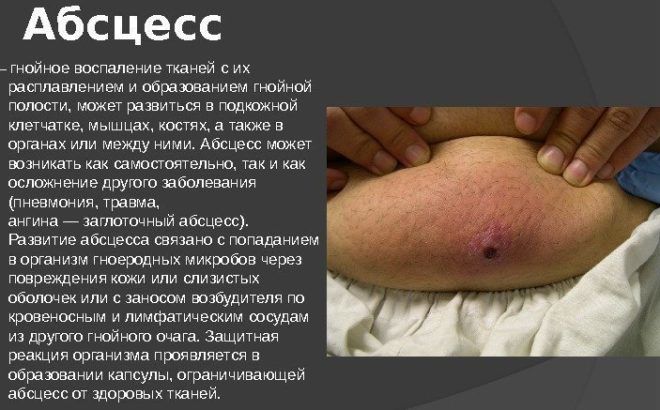
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.

Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник

Каждый, кто знает про пневмонию, скорее всего, не задумывается, что она может стать причиной смерти. Симптомы этого заболевания очень похожи на обычную простуду или вообще атипичны, поэтому большинство людей даже не подозревают, что им грозит серьезная опасность. Именно поэтому растет количество заболевших с развитием патологического процесса до крайне тяжёлых стадий. Можно ли умереть от пневмонии? Медицинская статистика публикует данные каждый год неутешительные сведения, что говорит об опасности заболевания. Знать вероятные причины смерти при пневмонии имеют очень важно, так как на основе полученных данных разрабатываются новые методы лечения.
Что повышает риск смерти от пневмонии
Пневмония действительно похожа на простуду, так как в анамнезе присутствует кашель, повышенная утомляемость, гипертермия и недомогание. Многие даже и не задумываются о таком исходе болезни, как смерть. Если человек, проявив беспокойство при первых симптомах, обращается за врачебной помощью, шансы на полное выздоровление возрастают.
Чаще всего угроза жизни наступает, когда пациент начинает заниматься самолечением и, пропив, один курс и заметив, что его состояние не улучшается, пробует другие лекарства. В такой ситуации процент летального исхода от пневмонии увеличивается в разы. В группе риска находятся люди, страдающие:
- сахарным диабетом;
- патологиями работы почек;
- болезнями органов дыхания (особенно в хронической форме);
- заболеваниями сердца;
- ВИЧ;
- вредными привычками.
Именно у тех людей, которые находятся в группе риска гораздо выше шанс смерти. Курс лечения должен подбираться с учетом всех сопутствующих заболеваний только лечащим врачом. Кроме нанесения вреда здоровья себе, человек может заразить окружающих.
Смерть от пневмонии находится на 5 месте в числе патологий, вызывающих летальный исход.
Важно! Самостоятельно лечить это заболевание категорически нельзя! Только после сдачи анализов возможно подобрать необходимую лекарственную терапию. Иначе смерть может наступить ещё до обращения в больницу.
Атипичная пневмония
Нередко летальный исход от пневмонии наступает вследствие ее атипичного проявления. При этом симптоматическая картина будет настолько смазана, что без аппаратных медицинских исследований просто невозможно правильно поставить диагноз и смерть может наступить ещё до установления точной картины болезни.
Есть две группы людей, у которых чаще всего встречается атипичное течение, приводящее к смерти – это дети и пожилые люди. В обоих случаях присутствуют свои факторы, которые устанавливают индивидуальные причины летального исхода при пневмонии и которыми ни в коем случае нельзя пренебрегать.
Дети | Пожилые |
Организм ребенка находится в стадии формирования и роста. Большинство систем, имеющих жизненно важное значение, ещё не сформированы, также ещё не выработались антитела, реагирующие на возбудитель пневмонии. Поэтому у детей болезнь часто протекает незаметно. Только на последней стадии, когда лёгочная ткань уже не способна справляться с функцией дыхания, родители обращают внимание, что с ребёнком не все в порядке. | Ослабленный иммунитет способствует частым респираторным заболеваниям. К тому же, нередко пожилые люди практически не встают с кровати из-за постоянной слабости и быстрой утомляемости. Инсульт или инфаркт могут надолго приковывать человека к постели. Это становится причиной уменьшения эластичности легочной ткани, так как человек не совершает никаких физических нагрузок и дышит не так глубоко, как раньше. Микроорганизмам становится гораздо проще проникать в организм и вызывать болезнь. Летальный исход от пневмонии у пожилых людей достигает 75%, согласно последним данным статистики. |
У людей, страдающих респираторными заболеваниями и отказывающихся от приема лекарственных средств, пневмония может развиться настолько стремительно, что при поступлении больного в стационар врачи не успевают даже стабилизировать состояние организма, так как наступает смерть.
Как прогрессирует болезнь до летального исхода
Когда бактерия попадает в легкие, она начинает расти и размножаться, оставляя после себя большое количество продуктов жизнедеятельности и распада. Также за счёт реакции иммунитета на чужеродные клетки выделяется жидкость, которая должна эвакуироваться из легких путем кашлевого рефлекса. Но если человек не принимает лекарства, все эти продукты остаются внутри, создавая идеальную питательную среду для размножения микроорганизмов.
Это нарушает вентиляцию легких и процесс газообмена, что влияет на газовый состав крови, который запускает ещё более разрушительные процессы в организме, приводя человека к смерти. Когда иммунитет не выдерживает, токсины и продукты жизнедеятельности бактерий попадают в кровяное русло, вызывая токсический шок. Такое осложнение способно остановить работу почек, а также повлиять на работу сердца, проходимость сосудов, что ускорит летальный исход. Пневмония у детей, осложнённая септическим шоком наблюдается редко, но неизвестно ни одного случая, когда врачи сумели бы спасти ребёнка.
Особенности лечения
Чтобы избежать осложнений пневмонии, необходимо установить возбудителя заболевания, так как каждый возбудитель дает специфическую симптоматику и для борьбы с ним необходимо свое лечение. Например, поражение золотистым стафилококком приводит к распаду легочной ткани. Подобные больные нуждаются в искусственной вентиляции легких и постоянной инсуфляции кислорода. Без таких мер смерть от пневмонии наступит с вероятностью в 100%. Чем сильней поражена легочная ткань, тем очевиднее, что у пациента разовьётся скоротечная пневмония с летальным исходом.
Осложнения заболевания
Пневмония часто является последствиями гриппа или бронхита. Таким образом, если запустить первичное заболевание, осложнения неминуемы и будут крайне губительны для пациента. В том случае, если возбудителем является золотистый стафилококк, имеется вероятность расплавления ткани легкого. Это приводит к такому диагнозу, как гнойная пневмония, у взрослых летальный исход происходит постепенно, а вот у детей уже через несколько дней наступает смерть. Самые частые осложнения при данной патологии:
- абсцесс легкого;
- фиброз;
- выпот в плевральную полость;
- спазм бронхов;
- бронхоэктатическая болезнь;
- сердечная недостаточность;
- присоединение вторичной инфекции.
При этом абсцесс в легком может быть не единственным – часто встречается наличие множественных абсцессов. Опасность этого состояния в том, что разрыв стенок несёт за собой истечение гноя и расплавленных тканей, которые заполняют собой часть легкого, мешая нормальному акту дыхания. При этом летальный исход от пневмонии у лежачих больных при разрыве абсцесса довольно высок, так как человек может попросту задохнуться, ведь у большинства таких пациентов кашлевой рефлекс снижается.
Фиброз развивается постепенно. Это осложнение известно обильным разрастанием фиброзной ткани в ткани легкого, что уменьшает работоспособность органа.
Смерть при пневмонии у взрослых часто наступает после формирования осложнений, в отличие от детей, у которых в силу возраста нет достаточного иммунитета. Именно поэтому у детей смерть наступает при попадании токсинов в кровь.
Уберечься от пневмонии можно, если обращать внимание на собственное самочувствие, следить за отклонениями от нормы, вовремя обращаться за помощью и не пренебрегать назначенным лечением. Иначе возможно усугубить процесс настолько, что произойдёт смерть.
Видео
349
Источник
Исследования случаев скоропостижной смерти новорожденных и грудных детей опубликованы в изданиях, доступных всем, поэтому на них мы останавливаться не будем. Отметим лишь, что преобладающее число исследований касается вопросов статистического разбора материала, систематизации и распределения случаев скоропостижной смерти по нозологическим единицам и по отдельным морфологическим признакам заболевания. Данных о роли и значении патологических состояний в наступлении скоропостижной смерти и о ее классификации нет. В настоящем сообщении и будут рассмотрены указанные вопросы.
Изучение скоропостижной смерти новорожденных и грудных детей проводилось по материалам судебномедицинских моргов и экспертных комиссий Бюро главной судебномедицинской экспертизы Министерств здравоохранения СССР и РСФСР, собранным за период с 1952 по 1962 г. Изучение проводилось морфологическим методом, с использованием клинико-морфологических параллелей и сопоставлением скоропостижной и нескоропостижной смерти от одного и того же заболевания. Количественно материал превышает 100 случаев. Были привлечены также данные судебномедицинской и государственной статистики.
В результате исследования представилось возможным разделить случаи скоропостижной смерти новорожденных и грудных детей на 2 группы, отличающиеся друг от друга не только причиной смерти и морфологией, но и особенностями клиники и танатогенеза.
Первая группа включает случаи скоропостижной смерти от болезни (50 наблюдений), вторая — при патологических состояниях (42 наблюдения).
Среди заболеваний, приводящих к скоропостижной смерти, на первом месте стоят болезни органов дыхания и прежде всего пневмонии (41 наблюдение), на втором — вирусный грипп (9 наблюдений). Это согласуется с данными относительно детской смертности и больничной летальности от заболеваний органов дыхания вообще. На VII съезде детских врачей (1959) было констатировано, что, несмотря на имеющиеся успехи в снижении летальности, «заболевание дыхательных путей занимает еще ведущее место в патологии детей, особенно раннего возраста».
Удельный вес случаев скоропостижной смерти от пневмоний по отношению к общему числу умерших в том же возрасте от этого заболевания в разные годы составлял 15—19%, а от вирусного гриппа — 4—6%. Другие причины скоропостижной смерти новорожденных и грудных детей встречаются в незначительном числе. Это находится в соответствии с данным государственной статистики об общей смертности от этих заболеваний.
Детальное изучение пневмоний как причины скоропостижной смерти новорожденных и грудных детей, подобно тому, что наблюдается при нескоропостижной смерти (32 наблюдения) 1, показало, что из 3 морфологических разновидностей пневмоний (бронхопневмонии, альвеолиты и интерстициальные пневмонии) первое место занимают бронхопневмонии
2; альвеолиты встречаются редко (5 случаев из 41), интерстициальные пневмонии — чаще (8 случаев).
Следует отметить, что за последние годы диагноз интерстициальных пневмоний ставится все чаще. Вместе с тем наш опыт показывает, что к диагностике этого заболевания нужно подходить с большой осторожностью. Нам приходилось наблюдать, когда в одном и том же случае одни опытные специалисты ставили диагноз интерстициальной пневмонии, а другие, не менее опытные, его отрицали. Надо полагать, что еще не выявлены нужные морфологические признаки, сочетание которых патогномонично для интерстициальных пневмоний, различных по патогенезу и этиологии. Кроме того, всегда необходимо учитывать возрастные особенности интерстициальной ткани легких, возможность невоспалительного отека межальвеолярных перегородок и лейкоцитоза, связанного с перераспределением крови.
Судебным медикам, занимающимся изучением скоропостижной смерти от пневмоний, следует учитывать вышеизложенное и ставить диагноз интерстициальной пневмонии только в типичных случаях (Л.О. Вишневецкая, 1948; Н.А. Митяева, 1947; М.А. Скворцов, 1947, 1948, 1951). Описывая микроскопическую картину этих пневмоний, нужно подробно указывать все компоненты морфологических изменений в легком; весьма важно отмечать состояние междольковой, перибронхиальной и периваскулярной соединительной ткани, кровеносных и лимфатических сосудов, характер воспаления (преобладание экссудации, пролиферации или альтерации), обращать внимание на вовлечение в воспалительный процесс альвеол (отмечая распространенность и выраженность данного явления) и на признаки повышенной проницаемости сосудистых стенок (опять-таки отмечая распространенность процесса). Само собой разумеется, что обязательно нужно производить бактериоскопическое и бактериологическое исследования.
Интерстициальные пневмонии, являющиеся предметом судебномедицинского исследования, чаще всего возникают в результате вяло протекавшего пупочного сепсиса. Катамнестические сведения в этих случаях таковы; ребенок продолжительное время (иногда со дня рождения) был вялым, плохо сосал и спал, сильно капризничал, мало прибавлял в весе.
В этих случаях при микроскопическом исследовании легких, так же как и при нескоропостижной смерти от этого заболевания (10 наблюдений), обращает на себя внимание изменение кровеносных сосудов в форме эндо- и периартериитов, причем иногда пролиферация эндотелия бывает настолько сильная, что просветы сосудов почти полностью облитерируются. В отличие от нескоропостижной смерти некрозы здесь обычно не успевают развиться.
Судебномедицинским экспертам необходимо извещать в подобных случаях администрацию родильного дома, в котором родился ребенок.
Вирусный грипп в секционной практике встречается в неосложненной и осложненной форме. Практически оказывается, что если на секции находят катар верхних дыхательных путей и очаговую пневмонию, то в основном диагнозе фигурирует не основное заболевание — грипп, а его осложнение — пневмония
3.
Указанные обстоятельства приводят к тому, что грипп выпадает из диагноза, его роль в наступлении скоропостижной смерти преуменьшается, а число случаев скоропостижной смерти от пневмоний преувеличивается. Соответственно искажаются данные государственной статистики.
Судебномедицинским экспертам следует иметь в виду, что диагноз гриппа в случаях скоропостижной смерти детей первого года жизни в период гриппозной эпидемии во многих случаях может быть поставлен с большой долей вероятности на основании подробного макро- и микроскопического исследования (В.М. Афанасеьва, Е.К. Жукова, М.А. Ващенко, К.Н. Гурьева и П.К. Климов, П.А. Максимович, Н.И. Морозкин, Т.А. Савельева и др. ) с учетом катамнестических сведений о клинических признаках заболевания и данных о том, что заболевание ребенка в семье было не первым, что кто-либо из членов семьи, находившихся в одной комнате с ребенком, уже перенес вирусный грипп. Необходимо помнить, что отрицательные результаты вирусологического исследования при наличии соответствующих патологоанатомических, клинических и эпидемиологических данных не могут изменить первоначального диагноза.
В наших исследованиях, посвященных ателектазам как причине скоропостижной смерти новорожденных и грудных детей, было показано значение недоношенности и функциональной неполноценности (физиологическая незрелость). Морфологическим подтверждением указанных состояний, по полученным данным, служит клеточный состав мезенхимы в различных органах и тканях, где преобладают недифференцированные клеточные элементы, приближающие мезенхиму к более молодому возрасту.
Исследуя под этим же углом зрения случаи скоропостижной смерти от пневмонии и гриппа, мы пришли к выводу, что недоношенность и функциональная неполноценность имеют большое значение в наступлении скоропостижной смерти от этих причин (из 50 детей 27 родились недоношенными по сроку, 13 можно было охарактеризовать как функционально неполноценных). При подобном подходе к конкретным случаям можно понять, например, наступление скоропостижной смерти ребенка при небольшом фокусе катаральной пневмонии.
Заканчивая разбор первой группы случаев скоропостижной смерти новорожденных и грудных детей (смерти от болезни), заметим, что эта группа преимущественно охватывает детей, начиная с 3-месячного возраста.
Результаты изучения этой группы позволяют давать практические рекомендации, в частности в отношении диагностики причины смерти по нозологическим формам, морфологической характеристики пневмоний, проведения клинико-анатомических параллелей, выяснения путей проникновения инфекций и др. Имеется, конечно, ряд вопросов, еще требующих разрешения (таких, например, как выяснение моментов, способствующих наступлению скоропостижной смерти). Эти новые исследования (с учетом морфологических и клинических данных) позволят наметить пути профилактики скоропостижной смерти от указанных заболеваний.
Рассмотрим теперь вторую группу случаев скоропостижной смерти новорожденных и грудных детей (смерть при патологических состояниях — 42 наблюдения). Можно утверждать, что патологические состояния не являются непосредственной причиной смерти. Они служат лишь фоном для возникновения смертельных осложнений. К патологическим состояниям, при которых может наступить скоропостижная смерть, по нашим данным, относятся недоношенность, функциональная неполноценность (физиологическая незрелость), лимфатико-гипопластический диатез.
Причины смерти при патологических состояниях могут быть различными. К ним, можно с уверенностью отнести распространенный ателектаз и острое расстройство кровообращения. В отношении распространенного ателектаза, его патогенеза, морфологии и других моментов соответствующие данные
4 нами опубликованы. Здесь только еще раз следует подчеркнуть, что диагноз ателектаза должен ставиться на основе микроскопического исследования. При постановке диагноза ателектаза только макроскопически возможны ошибки, а последние, как показывает практика, являются одной из причин неправильного повышения процента пневмоний в данных судебномедицинской и государственной статистики. Нельзя упускать из виду и того обстоятельства, что, помимо недоношенности и функциональной неполноценности, в возникновении ателектаза может иметь значение цветущий рахит. Умирают от ателектаза преимущественно дети первых 3 месяцев жизни.
Оценка случаев смерти от ателектаза с точки зрения клинической симптоматики позволяет посмертно диагностировать острый катар верхних дыхательных путей.
Что касается острого расстройства кровообращения, то фоном при этой причине скоропостижной смерти является, в частности, лимфатико-гипопластический диатез (тимико-лимфатическое состояние). Это, конечно, не исключает возможности смерти от острого расстройства кровообращения при недоношенности и функциональной неполноценности, как это наблюдалось нами при лимфатико-гипопластическом диатезе. Диагноз лимфатико-гипопластического диатеза иногда может быть поставлен уже при макроскопическом исследовании. Однако и в этом случае необходимо его микроскопическое подтверждение.
Микроскопические изменения зобной железы и лимфоидного аппарата в литературе освещаются подробно, что же касается изменений в надпочечниках, то авторы ограничиваются указанием на «недостаточное развитие коры надпочечников», «атрофию коры», «гипоплазию надпочечников со слабым развитием мозгового слоя». Основываясь на собственном опыте, мы рекомендуем, говоря об атрофии, отмечать раздельно ширину клубочковой, сетчатой зоны и мозгового слоя, обращать внимание на размер протоплазматического тела клеток и, наконец, искать признаки дегенеративных изменений в коре, в частности пикноз клеточных ядер в сетчатой зоне.
Острое расстройство кровообращения может диагностироваться только при микроскопическом исследовании. Наиболее демонстративно оно выявляется в легких, печени, селезенке, коже и мышцах, т. е. в органах и тканях, выполняющих функцию кровяного депо, и морфологически выражаются паретическим состоянием сосудов и полнокровием, кровоизлияниями, спазмами сосудов, острым расстройством проницаемости.
Разбирая подобные случаи в клинико-морфологическом аспекте, можно говорить о коллапсе; оценивая же их с танатогенетической точки зрения, представляется возможным ставить вопрос о сосудистой смерти, о параличе периферического сердца
5.
Острое расстройство кровообращения может возникнуть при легких инфекциях, а иногда оно наступает без видимых оснований или по таким незначительным поводам, что их легко пропускают при анализе (тугое пеленание, перекорм, раздражение кожи, связанное с экссудативным диатезом, инъекции и другие раздражители, которые у здоровых детей не вызывают патологической реакции).
В случаях смерти от острого расстройства кровообращения обычно оказывается, что смерть наступила среди полного здоровья. Следует иметь в виду и возрастные границы причин смерти от указанных заболеваний. От острого расстройства кровообращения большей частью погибают дети старше 6 месяцев.
Генез острого сосудистого расстройства при лимфатико-гипопластическом диатезе легко понять, оценив это патологическое состояние во всем его многообразии.
В симптомокомплекс лимфатико-гипопластического диатеза как непременный компонент входит гипоплазия надпочечников, а нередко и параганглиев и всей хромаффинной системы. Давно известно, что при недостаточно развитых надпочечниках отмечается увеличение зобной железы и всего лимфатического аппарата. Об этом писал Меркель (Merkel, 1915); Уэллер (Weller, 1925) опубликовал 3 случая гетеротопии надпочечников (расположение их под капсулой печени) и одновременно тимико-лимфатического состояния. Очевидно, гетеротопия надпочечников сочеталась с недостаточностью их функции. Известно, что внешние врожденные пороки развития нередко сочетаются с недостаточностью, недоразвитием функции данного органа. Значительное развитие тимуса и других звеньев лимфатической системы наблюдается при аддисоновой болезни [Аддисон, Блох, Крукк и Рассел (Addison, 1885; Bloch, 1920; Crooke and Russell, 1935)]. Гипоплазия надпочечников и увеличение зобной железы отмечаются при турнеровском синдроме [Атриа, Санз и Донозо (Atria, Sanz and Donoso, 1948)]. Важную роль приписывают надпочечникам и при так называемом status hypoplasticus.
Связь надпочечников и лимфатической системы подтверждена и в эксперименте на животных. Впервые гиперплазию лимфатических органов и тимуса после удаления надпочечников у животных наблюдали Яффе и Марина (Jaffe and Marine, 1924). Это же явление было описано Селье (Selye, 1937) и многими другими авторами. Маринэ (1926) наблюдал замедленную инволюцию тимуса и даже частичную регенерацию инволюционизирующегося тимуса у животных после удаления надпочечников.
Особенно подробно изучили отношение надпочечников и лимфатической системы Догерти и Уайт (Dougherty and White, 1943, 1947). Подобно другим исследователям, они наблюдали при удалении надпочечников «активизацию» лимфатической системы. При введении адренокортикотропного гормона, наоборот, происходит рассасывание лимфоидной ткани, белой пульпы селезенки, тимуса, наступает лимфоцитопения.
Об уменьшении веса тимуса, наступающего при введении адренокортикотропного гормона, пишет Хиллс (Hills, 1938). После введения крысам кортизона в тимусе стушевываются границы между корковым и мозговым слоем, количество лимфоцитов снижается, кора исчезает и через 5 дней имеются лишь незначительные остатки этого органа.
Таким образом, гиперплазию зобной железы следует рассматривать в аспекте коррелятивной связи этого органа с функцией надпочечников как проявление недостаточности надпочечников. Недостаточность же надпочечников приводит к понижению тонуса периферических артерий и сердца и не обеспечивает нужную адаптацию организма к внешним воздействиям. Это и является одной из причин возникновения острого смертельного расстройства кровообращения по незначительным поводам, которые у. здоровых детей не вызывают патологической реакции.
Случаи скоропостижной смерти от болезней и при патологических состояниях отличаются характером танатогенеза («клиникой» смерти). В случаях смерти при патологических состояниях ведущим моментом является асфиксический компонент, когда агональный период бывает коротким или даже отсутствует. В таких случаях родители и очевидцы! рассказывают, что смерть наступила внезапно; иногда они отмечают, что во время агонии ребенок храпел. При смерти от болезней ведущим в танатогенезе служит токсический компонент; смерть никогда не наступает внезапно, агональный период имеет ту или иную продолжительность. В связи с этим нам представляется целесообразным производить опрос родителей умершего ребенка до исследования трупа, так как полученные сведения в определенной мере позволят наметить пути исследования трупа для выяснения истинной причины смерти. Для иллюстрации этого приведем случай, имевший место недавно. Происходило крещение ребенка, его вынули из купели мертвым. Следствием был поставлен вопрос: не наступила ли смерть от закрытия дыхательных путей жидкостью? При вскрытии признаков утопления обнаружено не было, но была отмечена начинающаяся пневмония, которой, казалось бы, можно было объяснить наступление смерти. Однако в настоящее время такое объяснение принять нельзя — смерть от болезни (пневмонии) обычно не наст
