Пневмония при вич инфекции у детей
Пневмония у ВИЧ-инфицированных характеризуется особенностью возбудителей инфекции, течения заболевания и лечения. Нередко клиническая картина ничем не отличается от других видов воспаления лёгких, однако в виду отсутствия у врачей настороженности в отношении ВИЧ-инфекции, диагностика иммунодефицитных пневмоний затруднительна.
В Юсуповской больнице пульмонологи применяют современную аппаратуру и инновационные методы обследования, позволяющие быстро установить точный диагноз. Для лечения пациентов пульмонологи используют современные препараты, эффективно действующие в условиях иммунодефицита. В клинике терапии работают врачи, имеющие огромный опыт лечения иммунодефицитных пневмоний. Все сложные случаи воспаления лёгких обсуждаются на заседании экспертного Совета.
Причины пневмонии при ВИЧ-инфекции
Пневмонию у ВИЧ-инфицированных вызывают грамотрицательные палочки. Часто при наличии иммунодефицита в виде пневмонии протекает туберкулёз. Одними из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов в эру ретровирусной терапии остаются пневмоцисты.
Развитие пневмоцистной пневмонии определяет не только степень выраженности иммунодефицита, но и его характер. Средняя частота пневмоцистной пневмонии при ВИЧ-инфекции в настоящее время составляет 50 %, а при других иммунодефицитных состояниях не превышает 1 %. Развитию воспаления лёгких способствует нарушение клеточного и гуморального иммунитета.
Клинико-диагностические критерии пневмонии
Диагностика пневмонии у ВИЧ-инфицированных является сложной из-за отсутствия патогномоничных клинических признаков, частого сочетанного течения нескольких оппортунистических заболеваний одновременно на фоне глубокого поражения иммунной системы. Отсутствуют и точные лабораторные критерии, которые позволяли бы подтвердить диагноз.
Пневмония у ВИЧ-инфицированных начинается подостро. На протяжении нескольких недель нарастают следующие симптомы:
- лихорадка;
- одышка;
- сухой кашель;
- чувство тяжести в грудной клетке;
- утомляемость;
- похудание.
Во время физикального исследования врачи обнаруживают лихорадку и учащённое дыхание, перкуссия и аускультация грудной клетки изменений не выявляют. В Юсуповской больнице пациентам с подозрением на иммунодефицитную пневмонию делают крупнокадровую флюорографию или рентгенографию в двух проекциях. На рентгенограммах можно увидеть двусторонние изменения – ограниченные затемнения легочных полей или сетчатую перестройку легочного рисунка. Иногда пульмонологи видят множественные очаговые тени или круглые полости. У некоторых ВИЧ-инфицированных больных изменений, характерных для воспаления лёгких, может совсем не быть. В этом случае в Юсуповской больнице пациентам делают компьютерную томографию.
Изменения лабораторных показателей неспецифичны. В большинстве случаев пневмоний у ВИЧ-инфицированных увеличивается активность лактатдегидрогеназы, однако это бывает и при других респираторных заболеваниях на фоне СПИДа. При измерении газового состава крови врачи иногда обнаруживают гипоксемию, увеличение парциального давления кислорода и респираторный алкалоз (смещение рН в кислую сторону). Характерным признаком инфекции является снижение парциального давления кислорода при физической нагрузке.
Поскольку пневмоцистную пневмонию легко спутать с другими свойственными ВИЧ-инфицированным заболеваниями, а курс лечения долгий и сопряжён с тяжелыми побочными эффектами, врачи Юсуповской больницы для подтверждения диагноза используют лабораторные методы. Сначала прибегают к иммунофлюоресцентному окрашиванию мокроты с использованием моноклональных антител. Если возбудитель не найден, выполняют диагностическую бронхоскопию и трансбронхиальную биопсию лёгкого. Если бронхоскопия оказалась неинформативной или состояние пациента ухудшается, врачи клиник-партнёров проводят открытую биопсию лёгкого.
Золотым стандартом диагностики пневмонии у ВИЧ-инфицированных является микроскопическая визуализация возбудителя. В настоящее время часто используют иммунофлюоресцентную диагностику с использованием моноклональных антител. Серологические методы могут быть малоинформативными из-за выраженного иммунодефицита. В клиниках-партнёрах проводят молекулярную диагностику иммунодефицитных пневмоний.
При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Диагностировать пневмоцистную пневмонию помогает высокий уровень скорости оседания эритроцитов. Часто имеют место изменения в крови, характерные для поздних стадий СПИДа.
Лечение пневмонии у ВИЧ-инфицированных
Основным препаратом для лечения пневмонии у ВИЧ-инфицированных пациентов является ко-тримоксазол (комбинация триметоприма и сульфаметоксазола). При недостаточной эффективности или непереносимости ко-тримоксазола пациентам в европейских странах назначают пентамидин для внутривенного введения. Данный препарат не зарегистрирован в РФ и врачи Юсуповской больницы его не применяют.
Резервной схемой лечения пневмоцистной пневмонии умеренной степени тяжести является комбинация клиндамицина с примахином. Схема лечения пневмонии у ВИЧ-инфицированных обязательно включает комбинированную антиретровирусную терапию, если пациент не получал её ранее. Кортикостероидные гормоны назначают на фоне начала антибактериальной терапии с целью предупреждения усиления дыхательной недостаточности.
Запишитесь на приём к пульмонологу по телефону клиники. Контакт-центр Юсуповской больницы работает круглосуточно. Пациентов с симптомами пневмонии в зависимости от тяжести течения заболевания госпитализируют в клинику терапии или отделение реанимации и интенсивной терапии. Пульмонологи лечат пациентов с воспалением лёгких согласно европейских рекомендаций, используют индивидуальные схемы терапии.
Источник
Пневмоцистная пневмония — редкая форма патологии легких, вызываемая внеклеточным грибом Pneumocistis jiroveci, поражающая лиц с тяжелыми дефектами иммунитета, больных, принимающих иммуносупрессивную терапию, онкологических больных, недоношенных и ослабленных детей, ВИЧинфицированных пациентов в стадии СПИДа. По таксономическому положению пневмоцисты относят к высшим грибам — аскомицетам или базидиомицетам, для них также характерны некоторые свойства протозоев [8]. Распространенность пневмоцист в природе широкая, выявляют пневмоцисты не только у людей, но и у животных. Для человека патогенна P. jiroveci, названная в честь чешского ученого-паразитолога Отто Йировеца, впервые описавшего этот микроорганизм как причину заболевания у человека.
Заражение происходит воздушно-капельным путем. Пневмоцисты обладают тропизмом к легочной паренхиме и не вызывают поражения верхних и средних дыхательных путей. Сезонность заболевания не характерна. Развитие пневмоцистоза определяется биологическими свойствами возбудителя и состоянием иммунной системы человека и связано с поражением как гуморального, так и клеточного иммунитета, в том числе с лимфоцитозависимым дефектом макрофагов, не распознающих размножающихся пневмоцист [3]. Клетками-мишенями для пневмоцист являются альвеолоциты 1-го типа, поражение которых проявляется деструкцией клеток, нарушением целостности альвеолярной мембраны и развитием экссудативных явлений. Для построения собственной клеточной оболочки P. jiroveci используют фосфолипиды сурфактанта человека. Это приводит к общему повреждению сурфактантного обмена: дисбалансу в уровнях сурфактантных фосфолипидов и протеинов, гиперсекреции сурфактанта [1]. Активность альвеолярных макрофагов при этом направлена на защиту альвеол от избыточной продукции сурфактанта, а не на поглощение возбудителя. Гиперпродукция сурфактанта на фоне развивающейся дисфункции альвеолярных макрофагов приводит к заполнению альвеол относительно гомогенной пенистой массой. Белки экссудата разрушают и инактивируют сурфактант, активируют фиброзирование межальвеолярных перегородок, что приводит к гипоксемии. Происходит снижение секреторной функции альвеолоцитов 2-го типа и возрастание их пролиферативной активности [7].
Частота пневмоцистной пневмонии у больных ВИЧ-инфекцией в странах Европы и США достигает 60%. Летальность от пневмоцистной пневмонии в среднем составляет 13%. В России частота пневмоцистной пневмонией у ВИЧ-инфицированных колеблется от 5,6 до 8,5%. Летальные исходы от пневмоцистной пневмонии у больных с поздними стадиями ВИЧ-инфекции составляют 7,1% и занимают 4 место после туберкулеза, бактериальной пневмонии, инфекционного эндокардита [4]. Заболевание, как правило, ограничивается легкими, но при глубокой иммуносупрессии возможны генерализованные формы. Пневмоцистная пневмония — наиболее частая СПИД-индикаторная патология у детей; ее частота у больных СПИДом детей, по данным центра по контролю заболеваний (CDC) США 1995 г., составляла 34% от всех случаев СПИДа у детей. Чаще эта инфекция развивается у детей первого года жизни (57—72% случаев), пик заболеваемости приходится на возраст 3—6 мес, поэтому детям первого года жизни особенно показана медикаментозная профилактика. Риск пневмоцистной пневмонии на первом году жизни у ВИЧинфицированных детей, не получающих профилактику, составляет 7—20%. Пневмоцистная пневмония может сочетаться с другими инфекционными поражениями легких на фоне ВИЧ-ассоциированной иммуносупрессии, что значительно усложняет диагностику. У детей, получающих профилактику бисептолом, пневмоцистная пневмония практически не регистрируется. Пневмоцистная пневмония — самая частая причина смерти младенцев, инфицированных ВИЧ, от нее умирают 50—60% младенцев на стадии СПИДа [6]. Диагностика пневмоцистной пневмонии сложна из-за отсутствия патогномоничных клинических признаков, частого сочетания с несколькими инфекционными заболеваниями на фоне глубокой депрессии иммунной системы, а также трудностей лабораторного подтверждения. Самым важным для диагностики пневмоцистной пневмонии является клиническая настороженность в отношении к этой инфекции у ВИЧ-инфицированных. В клинической картине пневмоцистной пневмонии у больных ВИЧ-инфекцией отмечается подострое начало заболевания, субфебрильная или небольшая фебрильная лихорадка, непродуктивный, навязчивый, приступообразный кашель, длящийся несколько недель или месяцев или постоянный, мучительный кашель, экспираторная или смешанная одышка, возникающая вначале при физической нагрузке, а затем и в покое, прогрессирующая дыхательная недостаточность. Может выделяться пенистая мокрота. Над легкими может определяться укорочение перкуторного звука, аускультативно жесткое дыхание, рассеянные сухие хрипы, крепитация, больше в задних отделах легких [2].
Рентгенологические изменения в легких характеризуются двусторонним прикорневым усилением сосудистого рисунка, снижением пневматизации, появлением «облаковидных» инфильтратов с обеих сторон, при прогрессировании процесса опред…
Н.И. Петрук, Д.Ю. Овсянников, А.М. Болибок, А.В. Шолтояну, С.А. Носов, И.И. Крюков, Л.А. Захарова, А.А. Крушельницкий, Е.А. Дегтярева, О.И. Жданова
Источник
Библиографическое описание:
Ташматова, Г. А. Особенности течения пневмонии у ВИЧ-инфицированных детей / Г. А. Ташматова. — Текст : непосредственный // Молодой ученый. — 2016. — № 26 (130). — С. 208-211. — URL: https://moluch.ru/archive/130/36085/ (дата обращения: 19.01.2021).
Проблема пневмоний у больных со вторичными иммунодефицитами в клинической медицине имеет особое значение. Ее актуальность определяется значительным ростом заболеваемости, трудностью диагностики и терапии, высокой летальностью. С каждым годом в структуре пневмоний все больший процент приходится на долю пациентов с иммунодефицитными состояниями у детей.
Ключевые слова: пневмоцисты, пневмония, ВИЧ-инфекция, вторичный иммунодефицит
Clinical features of pneumonia in HIV-infected children
Tashmatova Gulnoza Aloyevna
The problem of pneumonia in patients with secondary immunodeficiencies in clinical medicine is of particular importance, its relevance is determined by a significant increase in incidence, difficulty of diagnosis and treatment, high mortality. Every year a greater percentage accounted for by patients with immunodeficiency in children pneumonia structure.
Keywords: pneumocystis pneumonia, HIV infection, secondary immunodeficiency.
Пневмония является одной из самых распространенных инфекций при всех видах иммунодефицитных состояний и часто первым симптомом, позволяющим заподозрить иммунодефицит у детей. Причем нередко клиническая картина имеет типичную характеристику, однако в виду отсутствия у врачей настороженности в отношении ВИЧ-инфекции, диагностика иммунодефицитных пневмоний затруднительна. Дети, страдающие пневмонией на фоне вторичного иммунодефицита, с момента обращения до выявления природы заболевания вынуждены проходить широкий круг диагностических мероприятий с целью исключения разнообразной патологии, что приводит к трудностям в лечении, ухудшению в состоянии пациентов и при определенных условиях к неблагоприятному исходу.
У иммунокомпроментированных лиц высокий риск развития не только обычных бронхолёгочных инфекций, но и оппортунистических заболеваний. В эру комбинированной антиретровирусной терапии одним из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов остаются пневмоцисты (Pneumocystisjirovecii) [8]. В структуре иммунодефицитных пневмоний у ВИЧ-инфицированных пациентов пневмоцистная инфекция является наиболее распространенным заболеванием, с которым приходится сталкиваться врачу общей практики. Число больных пневмоцистной пневмонией составляет от 5,6 до 8,5 % относительно всех госпитализируемых больных с диагнозом СПИДа [5].
Цель. Изучение клинических проявлений и лабораторных исследовании пневмоний у ВИЧ-инфицированных детей.
Материалы иметоды. Был проведен ретроспективный анализ историй болезней детей с положительной ВИЧ-инфекцией, которые находились на стационарном лечении в пульмонологическом отделении 1 клиники ТМА за период с 2013 по 2016 годы. Всего было 34 случая. Всем детям данный диагноз был поставлен в отделении впервые. У детей, с подозрением на ВИЧ-инфицировании, после письменного согласия родителей был взят анализ крови на ИФА. После первого положительного ответа, был взят анализ на иммуно-блот. Только после повторного положительного ответа ребенок считался ВИЧ-инфицированным. Всем детям были проведены лабораторные и инструментальные методы исследования (рентгенография грудной клетки, УЗИ печени, Эхо-КГ), консультация невропатолога, ЛОР, фтизиатра, инфекциониста.
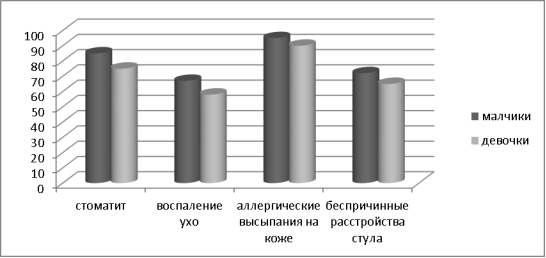
Результаты исследований. Из 34 детей с положительной ВИЧ-инфекцией, мальчики составили 60 %, девочки 40 %. Больные с пневмоцистной пневмонии было 4.3 %. В возрастном аспекте преобладали дети старше 4 лет (70 %). Изучение анамнестических данных детей выявило, что все дети часто болели бронхолегочными заболеваниями (бронхит, пневмония, ОРВИ), которые имели затяжное течение, несколько раз находились на стационарном лечении. У всех детей в анамнезе отмечены стоматиты, воспаление уха, беспричинные расстройства стула, аллергические высыпания на коже и слизистых (рис.1).

Рис. 1. Анамнестические данные
При поступлении в стационар отмечалось повышение температуры тела, одышка, кашель, слабость. Периферические лимфатические узлы были увеличенными у 87 % детей. Они имели мягко эластическую консистенцию, групповые, безболезненные (рис. 2). Все дети отставали в физическом развитии (белково-энергетическая недостаточность I-II степени).
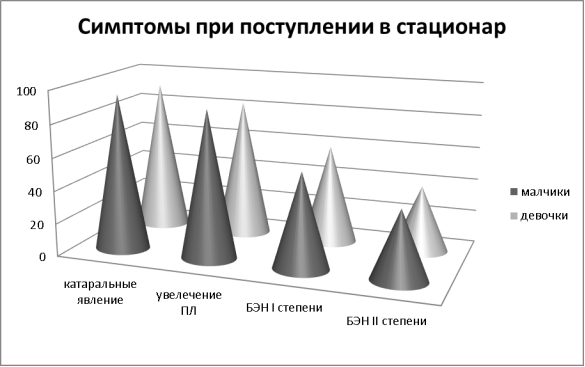
Рис. 2 Симптомы при поступлении в стационар
При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Часто регистрируются изменения, характерные для поздних стадий ВИЧ-инфекции: анемия, лейко- и тромбоцитопения [2]. Следует отметить, что диагностике пневмоцистной пневмонии помогает высокий уровень СОЭ. Другой лабораторный, хотя и неспецифический, но тоже важный диагностический признак — высокий уровень суммарной активности лактатдегидрогеназы, как отражение дыхательной недостаточности [1]. На УЗИ отмечена картина реактивного гепатита (78 %), вторичного кардита (57 %). При рентгенологическом исследовании у всех детей было выявлено: картина интерстициальной пневмонии, увеличение прикорневых лимфоузлов, сетчато-узелковая перестройка легочного рисунка. У 5 детей после консультации фтизиатра подтвержден диагноз туберкулез легких.
Заключение. Клинико-диагностические критерии пневмоцистной пневмонии у больных ВИЧ-инфекцией сложна из-за отсутствия патогномоничных клинических признаков, частого сочетанного течения нескольких оппортунистических заболеваний одновременно на фоне глубокого поражения иммунной системы на поздних стадиях ВИЧ-инфекции, а также из-за трудностей лабораторного подтверждения в виду отсутствия точных лабораторных критериев. Хотя клинически её можно заподозрить по ведущим симптомам и ряду лабораторных показателей. Общим клиническим признаком пневмоний у ВИЧ-инфицированных детей было склонность к затяжному течению, резистентность к проведенной антибактериальной терапии, поражение печени и сердца, отставание в физическом развитии.
Выводы.
Таким образом, верификация диагноза пневмоцистной пневмонии основана на выявлении характерной клинической картины (ведущий синдром — прогрессирующая дыхательная недостаточность); определении иммунодефицитного состояния у пациента; высоких показателей СОЭ и суммарной активности ЛДГ, артериальной гипоксемии (снижение РаО2); выделении возбудителя из биологического материла респираторного тракта; рентгенологически — двусторонних интерстициальных инфильтративных изменений в легких; положительного клинико-рентгенологического эффекта противопневмоцистной химиотерапии триметоприм/сульфометаксозолом. Болезни органов дыхания занимают одно из ведущих мест в структуре заболеваемости ВИЧ-инфицированных детей. Каждый врач при обращении к нему часто болеющих детей должен быть настороженным в плане ВИЧ-инфицированности ребенка. Ранняя диагностика ВИЧ-инфекции у детей позволит своевременно начать антиретровирусную терапию и продлить жизнь ребенка.
Литература:
- Ермак Т. Н. Оппортунистические (вторичные) заболевания у детей ВИЧ-инфекцией структура, клиническая диагностика, лечение. Ч. 1. Туберкулез. Пневмоцистная пневмония / Т. Н. Ермак // Фарматека. — 2010. — № 4. — С. 54–56.
- Ермак Т. Н. Лечение пневмоцистной пневмонии при ВИЧ-инфекции / Т. Н. Ермак // Фарматека. — 2013. — № 13. — С. 17–21.
- Кауфман Кэрол А. Атлас грибковых заболеваний / Кэрол А. Кауфман, Л. Манделла. — М.: ГЭОТАР-МЕДИА, 2010. — С. 202–211.
- Потехин Н. П. СПИД-ассоциированная пневмоцистная пневмония / Н. П. Потехин [и др.] // Воен.-мед. журн. — 2005. —№ 10. — С. 42–48.
- Самитова Э. Р. Диагностика пневмоцистной пневмонии у больных ВИЧ-инфекцией / Э. Р. Самитова [и др.] // Инфекционные болезни. — 2010. — Т. 5, № 4. — С. 66–68.
- Carmona Eva M. Update on the Diagnosis and Treatment of Pneumocystis Pneumonia / М. Eva Carmona [et al.] // Ther. Adv. Resp. Dis. — 2011. — Vol. 5, N 1. — Р. 41–59.
- Laurence HuangAn Official ATS Workshop Summary: Recent Advances and Future Directions in Pneumocystis Pneumonia (PCP) / Laurence Huang [et al.] // Proceedings of the American Thoracic Sociеty. — 2010. — Vol.3. — Р. 655–664.
- Matthew W. Fei Severity and outcomes of Pneumocystis pneumonia in patients newly diagnosed with HIV infection: an observational cohort study / Matthew W. Fei [et al.] // J. Infect. Dis. — 2009. — Vol. 41, N 9. — P. 672–678.
- Utili R. Efficacy of caspofungin addition to trimethoprim-sulfamethoxazole treatment for severe pneumocystis pneumonia in solid organ transplant recipients / R. Utili [et al.] // Transplantation. — 2007. — Vol. 84. — Р. 685–688.
- Wright T. W. Immune-mediated inflammation directly impairs pulmonary function, contributing to the pathogenesis of Pneumocystis carinii pneumonia / T. W Wright [et al.] // J. Clin. Invest. — 2004 — Vol. 104. — Р. 1307–1317.
Основные термины (генерируются автоматически): ребенок, пневмония, вторичный иммунодефицит, высокий уровень, затяжное течение, поздняя стадия ВИЧ-инфекции, положительная ВИЧ-инфекция, стационарное лечение, суммарная активность, физическое развитие.
Источник
