Пластика кисти руки после ожога
Лечение повреждений кожи кисти – методы пластикиНормальная функция кисти возможна только при целости ее кожи (Бефф). Каждый рубец, имеющий порочное направление, создает препятствие для функции кисти. Рубец, по сути дела, вызывает контрактуру окружающих тканей, так как он оказывает давление на кровеносные сосуды, нервы и лимфатические сосуды, другими словами, — ухудшает питание тканей. Кожа в области рубцов обладает, как правило, пониженной чувствительностью и легко повреждается. Поэтому одной из важнейших задач в хирургии кисти является предупреждение образования рубцов. Это достигается наложением на рану первичного шва и профилактикой вторичного заживления раны. Основным принципом лечения раны является первичное закрытие кожного дефекта.
Наложение первичного шва на кисти возможно только при наличии резаной раны, имеющей ровные края. Ушибленные раны подвергаются иссечению. Если на ладони имеет место дефект кожи, наложение первичного шва не представляется возможным, так как требуется замещение дефекта кожи. Если первичный шов накладывается при насильственном сближении краев раны, то имеющееся натяжение приводит к некрозу краев кожи и образованию обширных рубцов.
При выборе метода лечения всегда следует стремиться к замещению дефектов соответствующей кожей. В строении и функции кожи ладонной и тыльной поверхности кисти имеются большие различия. На ладонной поверхности подкожная клетчатка является подстилкой для кожи, подвергнутой влиянию различных факторов, и ложем для проходящих в ней нервов, сосудов и сухожилий. Защитная функция подкожной клетчатки тыла выражена значительно меньше. В ней проходят главным образом вены. Она создает условия для свободного скольжения кожи и нормальной функции скольжения сухожилий. Целостность кожи ладонной поверхности чрезвычайно важна, так как эластичность является основным условием нормальной ее функции.
Пересадка эпидермальной кожи на ладонь противопоказана. К коже тыльной поверхности кисти предъявляются значительно менее высокие требования, поэтому на тыльную поверхность допустима пересадка эпидермальных лоскутов. Если по какой-либо причине наступил некроз краев кожной раны и образуются грануляции, то последние срочно должны быть закрыты. Ждать, пока подобные раны становятся бактериологически стерильными, не имеет смысла. Исход лечения с каждым потерянным днем ухудшается. При пересадке кожи по Тиршу (свободная пересадка тонкого эпидермального лоскута, взятого при помощи ножа Гемби или дерматома) необходимо принимать во внимание опасность инфекции.
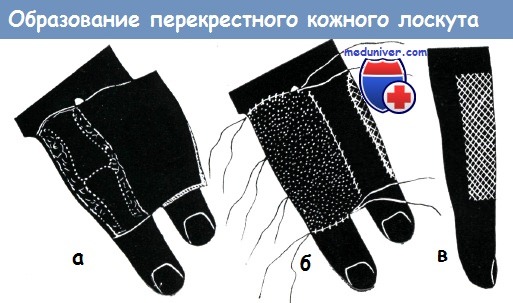
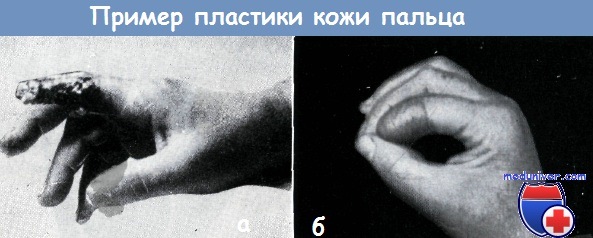
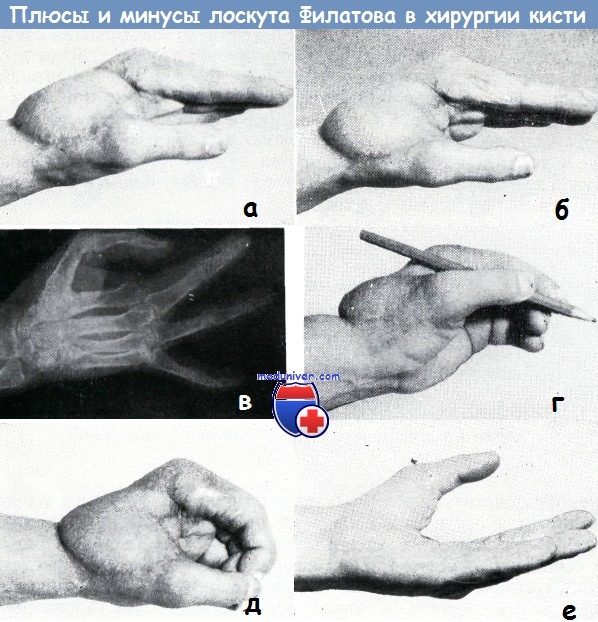
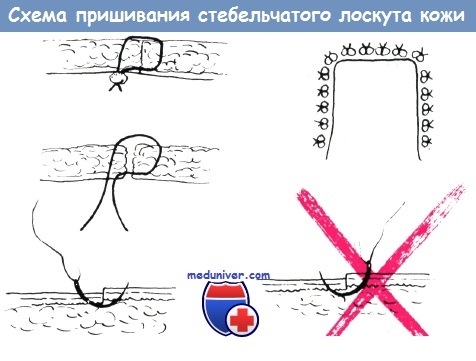
На ладонной поверхности: Если имеется чистая рана, то возможна пересадка кожного трансплантата в виде одного лоскута, однако если в ране имеет место эксудация, то лучше пересаживать трансплантаты в виде мелких кусочков (пластика в виде марок) для того, чтобы обеспечить отток из раны. При лечении, некротических, плохо кровоснабженных, вяло гранулирующих поверхностей исключительно хорошие результаты дает местное применение желе солкосерила. Оно улучшает кровообращение, снижает потребность в кислороде и уменьшает образование раневого отделяемого. Поэтому, успешно применяется при подготовке поверхностей для свободной пересадки кожи. Применением Салкосерила нам удалось предотвратить некроз голого сухожилия, располагающегося в пределах язвы. Пластика по методу Ревердена, или мозаичная пластика, на кисти нецелесообразна, она приводит к неудовлетворительным функциональным и косметическим результатам. Для вторичной реконструкции поврежденной кисти необходимым условием является наличие неповрежденной кожи. При наличии на коже кисти рубцов трудно ожидать хороших результатов. Поэтому любой рубец подлежит радикальному удалению, а образующийся дефект закрытию здоровой кожей. При рубцевании на почве инфекционного процесса в рубец вовлекаются и подлежащие ткани. В этих случаях дефект кожи на месте иссеченного рубца может быть закрыт кожей во всю толщу, с подкожной клетчаткой, путем лоскутной пластики. При обработке свежих повреждений кисти в сочетании с кожной пластикой, а также при пластике после иссечения рубцов чрезвычайно большое значение имеет расположение линии шва. При обработке повреждений кожи следует строго придерживаться принципов, изложенных в главе о разрезах кожи, так как разрезы, проведенные в неправильном направлении, приводят к образованию контрактуры. Наконец, необходимо помнить о применении трубчатого лоскута Филатова, который при дефектах кожи ладони часто бывает незаменим, особенно после глубоко проникающих ожогов, однако на других поверхностях кисти пересадка трубчатого лоскута применяется только при отсутствии других возможностей. (В отношении техники пересадки его и свободного кожного лоскута можно сослаться на руководства по пластической хирургии.)
– Вернуться в раздел “травматология” Оглавление темы “Ранения и повреждения кисти”:
|
Источник
Кисть играет исключительно важную роль во всех трудовых процессах. Нарушение функции кисти или ее утрата приводит к потере трудоспособности, большому материальному ущербу и психическим расстройствам. В структуре травматизма удельный вес термической травмы кисти довольно значителен, он составляет от 10 до 22,2% [Орлик В. А., 1952; Михайлова М. И., 1972; Хаавель А. А., 1978]. При ожогах опорно-двигательного аппарата деформации кисти наблюдаются в 32 — 40% случаев [Парин Б. В., 1946; Ахундов А. А., 1963] и занимают первое место как по частоте, так и по значимости.
В результате термической травмы кисти до 20% пострадавших становятся полностью или частично нетрудоспособными. При современном лечении ожогов кисти часто не удается избежать развития Рубцовых деформаций, которые наблюдаются в 15 — 80% [Казанцева Н. Д., 1964; Повстяной Н. Е., 1973]. Даже при условии превентивного восстановления кожных покровов в 35 — 40% случаев образуются рубцовые деформации кисти, требующие восстановительно-реконструктивного лечения [Колесников И. С, Арьев Т. Я., 1960].
Также при поверхностном ожоге кисти может развиться контрактура, связанная с ростом толстых келоидных рубцов, поражением поверхностно-расположенных пястно-фаланговых и межфаланговых суставов и сухожилий.
При глубоких ожогах возникают неблагоприятные условия, усугубляющие развитие отека, фиброза и инфекции. Все это в сочетании с длительным обездвиживанием приводит к ретракции, сморщиванию, рубцовому перерождению окружающих суставы мягких тканей, а также сухожилий, связок и капсулы суставов.
Сложный симптомокомплекс поражения кисти обусловил появление множества классификаций ее деформаций. Наибольшее распространение получила классификация Б. В. Парина (1944). Согласно этой классификации различают контрактуры: а) по расположению рубцов — тыльные, ладонные, циркулярные, межпальцевые; б) по функциональ-_ ному признаку — сгибательные, разгибательные, приводящие; в) по анатомическому признаку — контрактуры лучезапястного сустава, пястно-фаланговых суставов, межфаланговых суставов и комбинированные.
Эта классификация не включает все послеожоговые деформации кисти, поскольку существует целый ряд еще других самостоятельных форм: сгибательно-разгибательные, сгибательно-приводящие контрактуры I пальца, кисти-культи. Все это может быть также в сочетании с синдактилиями разной степени, с изъязвляющимися и келоидными рубцами. Тяжесть и характер контрактуры кисти во многом зависят от того, есть ли первичное или вторичное поражение связочного или костно-суставного аппарата.
В зависимости от того, какие ткани и факторы участвуют в ограничении движений кисти и лучезапястного сустава, различают следующие контрактуры: а) кожно-рубцовые, возникающие при рубцовом изменении кожи, подкожной жировой клетчатки и фасции; б) миогенные, образующиеся при рубцовом перерождении или вторичном укорочении мышц; в) сухожильные, развивающиеся вследствие полного повреждения или сращения сухожилий с окружающими тканями, а также при их вторичном укорочении; г) нейрогенные, возникающие при повреждении нервов; д) артрогенные, образующиеся вследствие первичного поражения суставов или сморщивания их капсулы, вторичного укорочения связок, оссификации параартикулярных тканей; е) костно-суставные, развивающиеся при первичном поражении костей или вторично в результате изменений окружающих тканей.
Кроме того, принято различать 4 степени выраженности контрактур по Б. В. Ларину:
I степень — рубцовые контрактуры кисти с незначительным ограничением движений в пястно-фаланговых, межфаланговых или лучезапястном суставах. Трудоспособность сохранена полностью.
II степень — ограничение движений до 50° в пястно-фаланговых или межфаланговых суставах, до 30 — 40° — в лучезапястном суставе. Функция кисти нарушена, захват мелких предметов и выполнение сложных рабочих движений невозможны. Трудоспособность ограничена. Показана операция.
III степень — значительное ограничение (менее 60°) движений в пястно-фаланговых или межфаланговых суставах, которые находятся в положении ладонного сгибания или тыльного разгибания; ограничение движений (менее 50°) в лучезапястном суставе. Функция кисти резко нарушена. Больные нетрудоспособны.
IV степень — обширные рубцы, спаянные с подлежащими тканями, полная потеря трудоспособности, невозможность самообслуживания.
Все эти осложнения можно значительно уменьшить, если осуществить ряд профилактических мероприятий. Раннее (не позже 1 мес после травмы) восстановление кожного покрова в области кисти и лучезапястного сустава — первое и необходимое условие профилактики контрактур. Для этого наиболее эффективна ранняя некрэктомия с одновременной или отсроченной на 1—2 сут аутодермопластикой трансплантатами толщиной 0,5 — 0,6 мм. Если по каким-либо причинам раннее иссечение некротических тканей невозможно, то для ускорения подготовки ожоговых ран к пластике необходимо провести этапные механические, химические или ферментативные некрэктомии с таким расчетом, чтобы подготовить рану к пластике в течение 2 нед после ожога. Следует учитывать, что контрактуры кисти можно предупредить только в период до появления гранулирующих ран.
Пересадка кожи на грануляции, появившиеся после спонтанного отторжения ожогового струпа, практически не препятствует формированию контрактуры.
При глубоких обширных ожогах восстановление кожного покрова пластикой гранулирующих ран следует в первую очередь осуществлять в области кистей, лучезапястных суставов, затем предплечий, плеч. При этом в области кисти, лучезапястного сустава проводят контурное закрытие ран кожными трансплантатами толщиной 0,5 мм. Кожу, не закрывающую полностью раневой дефект, укладывают в поперечном направлении в первую очередь в области пястно-фаланговых суставов и межпальцевых промежутков. На пальцах раневые дефекты закрывают единым кожным трансплантатом для каждого из них в отдельности.
При ожогах кисти IV степени может потребоваться итальянская пластика кожно-подкожным лоскутом, выкроенным в области живота, поясницы, противоположном предплечье, плече, соседнем непораженном пальце или других местах в зависимости от локализации и распространенности ожога. Кожная пластика кистей и верхних конечностей, проведенная в ранние сроки, позволяет больному перейти на самообслуживание и улучшает его самочувствие.
Длительная бездеятельность или ограничение физической активности ведут к ослаблению питания мышц, а в дальнейшем к их атрофии, дегенерации и ретракции. Расстройства венозного и лимфатического оттока, особенно при ожогах II и ША степени, возникающие в недеятельной кисти, вызывают ее инфильтрирование серозно-фибринозной жидкостью, из которой формируются межмышечные и внутрисуставные* спайки. Поэтому на весь период лечения ожоговой болезни кисти следует устанавливать в среднефизиологическом положении.
Различают 3 основные системы движений кисти (I пальца, пястнофаланговых и межфаланговых суставов, трехфаланговых пальцев), позволяющих выполнять 6 основных захватов (крючковый, цилиндрический, шаровой, межпальцевой, щипковый, плоскостной). Сгибательная способность пальцев кисти и лучезапястного сустава представлена на рис. 159.

Рис. 159. Способы определения сгибания и разгибания в суставах кисти.
В зависимости от локализации ожога различают определенные виды контрактур. Так, при ожогах тыльной поверхности образуются разгибательные контрактуры в лучезапястном и пястно-фаланговых суставах; причем первые межфаланговые суставы имеют тенденцию к сгибанию, вторые — к разгибанию, а I палец — к приведению и разгибанию.
При ожоге ладонной поверхности развиваются сгибательные контрактуры лучезапястного сустава, II —V пальцев, а I палец имеет тенденцию к сгибанию и приведению. Если глубокие ожоги расположены преимущественно по локтевой или лучевой сторонам кисти, лучезапястного сустава, то возможно развитие лучевой или локтевой девиации кисти. Кроме того, при глубоких ожогах дистальной трети кисти и основных фаланг пальцев возникают межпальцевые сращения (синдактилии), сказывающиеся на функции I пальца.
В связи с этим при глубоких ожогах лучезапястному суставу и кисти необходимо придавать положения с умеренной или значительной гиперкоррекцией в сторону, противоположную возникающей контрактуры. Например, при ожогах тыльной поверхности сгибают пястно-фаланговые суставы под углом от 40 до 70°, первые межфаланговые суставы — под углом 130—140°, вторые — под углом 150—160°. Первый палец максимально отводят (60 — 70°) и противопоставляют II («положение кулака»). При ожогах ладонной поверхности пальцы кисти во всех суставах полностью разгибают. Кроме того, I палец отводят к тылу в плоскость пястных костей. При ожогах одной из сторон лучезапястного сустава, придают положение гиперкоррекции или коррекции на 20 — 30° в сторону, противоположную утрате кожных покровов.
Юденич В.В., Гришкевич В.М.
Опубликовал Константин Моканов
Источник