Перкуссия пальпация аускультация при пневмонии
ЛЕКЦИЯ № 17. Заболевания легких
1. Пневмония
Пневмония – заболевание, характеризующееся воспалительными изменениями в легочной ткани. При этом в легочных альвеолах происходит накопление воспалительного экссудата.
Этиология. В подавляющем большинстве случаев непосредственной причиной воспаления легочной ткани являются пневмококки. Остальную часть составляют клебсиеллы, стафилококки, хламидии, микоплазмы, вирусы, грибы и др.
Однако, кроме непосредственно возбудителя, для возникновения заболевания необходимы соответствующие условия, которые также называют предрасполагающими факторами. К ним относят врожденные нарушения системы мукоцилиарного клиренса, состояния, вызывающие снижение иммунных возможностей организма, хронические стрессы, заболевания, истощающие организм, иммунодефицитные состояния врожденного и приобретенного генеза.
Факторы риска. Переохлаждение, курение, злоупотребление алкоголем, скопление людей в замкнутых коллективах и тяжелые хронические заболевания, при которых больной постоянно соблюдает постельный режим.
Патогенез. Связан с проникновением возбудителя (который в норме должен элиминироваться с помощью системы мукоцилиарного клиренса) чаще бронхолегочным путем, последующей его фиксацией на слизистой оболочке бронхов, инвазией, колонизацией и выработкой токсинов, что в сочетании с предрасполагающими факторами приводит к развитию воспаления. Воспаление легочной ткани происходит по типу экссудативного, т. е. обязательным компонентом заболевания является наличие в альвеолах воспалительного выпота. Воспалительный процесс вызывает появление общевоспалительных и местных симптомов, степень выраженности которых зависит как от реактивности организма, так и от объема поражения легочной ткани и других факторов.
Клиника. Чаще заболевание поражает молодых людей, обладающих выраженной реактивностью организма, в силу чего заболевание характеризуется появлением гиперергической реакции. Типичная крупозная пневмония начинается остро.
При опросе обязательно уточняется, какие факторы предшествовали развитию заболевания. Появляются лихорадка гектического типа – температура тела достигает 40 °C, головная боль, выраженная слабость, недомогание. Имеются жалобы на сухой кашель и иногда (при близком расположении воспалительного очага к плевре) боли в грудной клетке колющего характера, усиливающиеся при глубоком дыхании и несколько стихающие в положении на больном боку. Через сутки сухой кашель сменяется на отделение мокроты с примесью крови ржавого цвета, количество которой вначале не очень значительно. Стоит отметить, что клиническая картина соответствует трем паталого-анатомическим стадиям развития процесса. Описанные жалобы соответствуют первой стадии – приливу.
Осмотр. Уже на первой стадии крупозной пневмонии состояние больного тяжелое. Больной находится в постели из-за выраженной слабости и недомогания. Возможно появление герпетических высыпаний на лице (губах, крыльях носа). Носо-губный треугольник бледный.
Частота дыхательных движений составляет 35–40 в мин. Половина грудной клетки, соответствующая воспалительному очагу, отстает в акте дыхания. Возможно появление спутанности сознания.
Перкуссия. В первой стадии определяется зона притупления, соответствующая доле или сегменту легкого. Во второй стадии над этой зоной определяется тупой звук, а в стадии разрешения он вновь становится притупленным.
Пальпация. Усиление голосового дрожания, которое достигает максимальных значений во вторую стадию заболевания.
Аускультация. Первая стадия – ослабленное везикулярное дыхание, начальная крепитация; вторая – бронхиальное дыхание, усиление бронхофонии, мелкопузырчатые влажные хрипы, шум трения плевры; третья стадия – ослабленное везикулярное дыхание, крепитация разрешения.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево. Микроскопия, а затем посев мокроты на питательную среду позволяют определить возбудителя заболевания и его чувствительность к анти-биотикам.
При рентгенологическом исследовании выявляется участок затемнения, соответствующий доле или сегменту легкого (это позволяет уточнить диагноз, полученный по данным клинического обследования).
2. Очаговая пневмония
Этиология. Чаще всего заболевание вызывают пневмококки, вирусы, кишечная палочка.
Патогенез. Воспалительный процесс переходит на легочную ткань с бронхов и поражает небольшие участки легочной ткани, соответствующие дольке легкого.
Клиника. Чаще очаговая пневмония развивается постепенно, исподволь, на фоне основного заболевания (например, вирусного гриппа). Состояние пациента удовлетворительное, и некоторые даже переносят заболевание, не соблюдая постельный режим.
Жалобы. Часть предъявляемых жалоб определяется предшествующим заболеванием. Это повышение температуры тела до 38–38,5 °C, умеренная слабость, недомогание, головные боли и боли в мышцах. Возникновение очаговой пневмонии сопровождается появлением кашля. Он может быть достаточно интенсивным, сопровождается отделением мокроты (характер ее различен в зависимости от возбудителя – может быть слизистая, слизисто-гнойная, вида малинового желе). Количество мокроты также различно: она может быть обильной, скудной, трудно отделяться.
Осмотр. Частота дыхательных движений может быть не увеличена либо увеличена незначительно. Грудная клетка симметрично участвует в акте дыхания.
Перкуссия. Определяется очаг притупленного перкуторного звука, по размерам не превышающий легочную дольку.
Пальпация. В области, где перкуторно определили воспалительный очаг, с помощью пальпации выявляется усиление голосового дрожания.
Аускультация. Дыхание бронховезикулярное, на участке воспаления выслушиваются влажные хрипы и усиление бронхофонии.
Лабораторные методы исследования. Общий анализ крови – повышение СОЭ никогда не достигает таких высоких значений, как при крупозной пневмонии. Лейкоцитоз со сдвигом лейкоцитарной формулы влево, умеренный. Микроскопия мокроты и посев ее на питательную среду позволяют верифицировать возбудителя иопределить его чувствительность к антибиотикам.
Рентгенологическое исследование позволяет уточнить локализацию и размеры образования, которое определяется как очаговая тень (менее 1 см) или небольшой участок затемнения (до 1,5 см).
3. Абсцесс легкого
Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.
Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань. Реже причиной возникновения заболевания являются анаэробные микроорганизмы.
Патогенез. Проникновения микроорганизмов в легочную ткань недостаточно для формирования абсцесса. Это заболевание часто развивается у лиц, злоупотребляющих алкоголем, поскольку у них имеются все факторы, предрасполагающие к развитию заболевания. Это возможность попадания в легкое (чаще в правое, поскольку правый бронх короче и шире левого) инородных тел или рвотных масс, как правило, в состоянии алкогольного опьянения. Кроме того, у данной группы лиц часто снижен иммунитет, имеются хронические заболевания, присутствуют моменты охлаждения. Также возможно формирование абсцесса при сахарном диабете (повышение уровня сахара крови является благоприятной средой для размножения бактерий), состоянии наркоза, когда возможна аспирация инородных тел, бронхоэктатической болезни, травме грудной клетки, сепсисе.
Клиника. Состояние больного чаще тяжелое, обусловлено значительной гнойной интоксикацией. Опрос позволяет выявить возможную причину заболевания (переохлаждение, алкогольное опьянение, возможно, предшествующее воспаление легких) и выяснить жалобы. Жалобы обусловлены как симптомами интоксикации (общие), так и местным процессом в легочной ткани. Общие жалобы включают в себя появление лихорадки, чаще значительной, гектического характера, с потрясающими ознобами. Интоксикация вызывает снижение работоспособности, утомляемость, сонливость, головную боль. Местные жалобы, обусловленные появлением очага расплавления легочной ткани, включают в себя боли в грудной клетке, особенно при глубоком дыхании, одышку вследствие выключения части легкого из дыхания (она усиливается при активных действиях), кашель – сухой, редкий. После образования абсцесса он может прорваться в бронх, плевральную полость, гной может обсеменить легочную ткань, приводя к формированию других, «дочерних», абсцессов.
В момент прорыва абсцесса больной ощущает боль в грудной клетке, более выраженную при прорыве его в плевральную полость. В этом случае присоединяются симптомы эмпиемы плевры (гнойного плеврита). Более благоприятным вариантом развития является создание естественного дренажа абсцесса (т. е. отхождения гноя через бронх при прорыве оболочки абсцесса).
Обильное количество зловонной гнойной мокроты отходит «полным ртом». Общее состояние больного после этого значительно улучшается – купирование гнойного процесса приводит к снижению болевых ощущений, уменьшению лихорадки, интоксикации, появлению аппетита. В числе жалоб остается кашель, сопровождающийся отхождением гнойной мокроты желтоватого цвета с неприятным запахом в умеренном количестве.
Осмотр. Определяют отставание пораженной половины грудной клетки в акте дыхания, количество дыхательных движений составляет 20 и более. Кожные покровы могут быть бледными, возможен акроцианоз.
Перкуссия. Формируется абсцесс, над ним перкуторный звук притупленный; после вскрытия определяются тимпанит или металлический перкуторный звук (при больших размерах полости).
Пальпация. Усиление голосового дрожания (до вскрытия).
Аускультация. Ослабленное везикулярное дыхание, усилена бронхофония. После вскрытия определяются звучные влажные хрипы, амфорическое дыхание (если абсцесс был крупный и дренировался через бронх).
Рентгенологическое исследование. До вскрытия абсцесса определяется участок равномерного затемнения с нечеткими округлыми контурами, после вскрытия – полость с четкими границами с горизонтальным уровнем жидкости.
Источник
1. Понятие диагностики
2. Выслушивание легких
3. Перкуссия
4. Рентген
5. Лабораторная диагностика
6. Лучевая диагностика
7. КТ легких
8. Спирография
Диагностика пневмонии необходима для своевременного выявления воспаления легких и лечения этого грозного заболевания. Также диагностика помогает убедиться в точности поставленного врачом диагноза, выявить причины болезни, определить степень тяжести воспаления.
Понятие диагностики
Диагностика пневмонии включает дифференциальную (разграничительную) диагностику с другой патологией легких, визуальный осмотр больного, выслушивание (аускультацию), простукивание (перкуссию), рентгенографию, лабораторное и лучевое диагностирование, компьютерную томографию, спирографию.
Врач сначала собирает анамнез (историю начала заболевания и его течения), где фиксирует данные о недавних простудах, сопутствующих хронических болезнях, осматривает кожные покровы, грудную клетку и межреберные промежутки, оценивает общее состояние пациента и назначает ряд анализов.

Диагностировать воспаление легких хороший специалист может на основании данных осмотра и выслушивании органов дыхания, но для назначения четкой схемы терапии заболевания пользуется подтверждающими способами.
Выслушивание легких
Аускультация при пневмонии основана на выслушивании органов дыхания фонендоскопами и стетоскопами.
Понять, что у больного воспаление легких при аускультации можно по таким признакам:
- Слышны мелкопузырчатые влажные хрипы.
- Четко прослушивается бронхиальное дыхание (бронхофония) и ослабление и укорочение легочного звука.
- Прослушивается инспираторная крепитация пневмонии – ее четкий признак (специфический звук в момент выдоха).
Отсутствие хрипов в легких говорит о том, что воспаления легких нет.
Выслушивание легких должно быть проведено правильно:
- Грудь и спину пациента обнажают, чтобы белье ненужными шумами не мешало разграничивать звуки.
- Если у мужчин много волос, то их смачивают не холодной водой или жирным кремом, чтобы трение стетоскопа о волосы не мешало уху.
- Прослушивание должно быть при тишине и комнатном температурном режиме, так как мышечное сокращение из-за окружающей прохлады, может симулировать другие звуки.
- Трубка должна плотно и без боли прилегать к кожным покровам пациента с фиксацией пальцами, чтобы не образовывать ненужные шумы.
- Аускультация обязательно должна сравнивать симметричные участки органов дыхания.
- Прослушивать начинают с верхушки легкого и вниз по боковым и задним отделам.

Перкуссия
Перкуссия (простукивание) – это физический метод, основанный на специальном простукивание границ легкого пальцевыми ударами, с оцениванием получившихся звуков врачом.
Данный метод позволяет определить патологию легких и плевральной полости, путем сравнения перкуторного звука на одинаковых участках и определить размер и форму органа. Метод основан на знании характера возникающих звуков, которые существуют в норме.
Пример: притупленно-тимпанический звук слышен в начале и конце протекания крупозного воспаления легких.
Правильная перкуссия заключается в нанесении двух ударов глухого характера пальцами короткими временными интервалами по груди с целью установления расположения поля легких и их воздушности. При пневмонии они плотные (особенно при крупозном воспалении легких).
Перкуссия при пневмонии считается наилучшим методом диагностирования у детей всех возрастов.
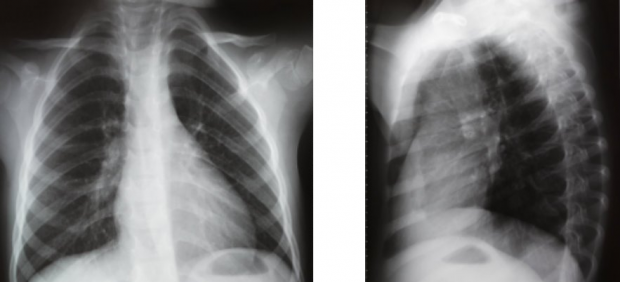
Рентген
Это основной и наиболее информативный метод при диагностики пневмонии, основанный на использовании специальных лучей. Рентген позволяет наблюдать за органами дыхания во время терапии с оценкой ее эффективности.
Рентгенограмму выполняют в трех проекциях: прямой, боковой (правой или левой) и в одной из косых. Фотография должна быть четкой. Изменения на снимках рентгена при воспалении возникают к третьему дню болезни. Ранний рентген показывает усиленный легочной рисунок, который бывает и при других заболеваниях.
Рентген выявляет увеличенные лимфоузлы средостений, характеризует появившиеся тени, показывает, как деформировался в процессе воспаления корень бронха, обнаруживает прикорневую инфильтрацию, сам очаг воспаления.Рентгенографию повторно делают спустя один месяц после терапии с оценкой ее эффективности.
Рентгенодиагностика пневмоний показывает следующее:
- очаговые, долевые или сегментарные затемнениях;
- деформацию легочного рисунка тканей;
- усиление корня легкого и лимфаденит;
- процессы воспаления в плевре;
- видимый экссудат.
На снимках очаги воспаления представлены затемнением тканей разной плотности и распространенности. Встречается затемнение очага, поли-сегментарное затемнение, субтотальное и тотальное.

Ограниченный инфильтрат не выходит за сегментный отдел. Субтотальный очаг обнаруживается при воспалении одной или двух долей легкого. Такие признаки характерны для крупозного воспаления и при осложнениях.
Если за 7 дней инфильтрат на рентгеновской пленке не исчезает, то это говорит о вирусной пневмонии.
Рисунок появляется из-за повышенного снабжения кровью и сниженной легочной емкости. Рентгенограмма выглядит решеткой, но только в месте очага. Когда повышается воздушность, поля легкого на снимке прозрачные.
Рентгенограмма при воспалении легких при выздоровлении характеризуется тем, что:
- снижается интенсивность затемнения;
- уменьшается размер тени;
- расширяется корень легкого;
- обогащается легочный рисунок (появляется много мелких элементов на всей поверхности легкого).
Расширенным корень может быть потом несколько месяцев подряд, до полного восстановления легочной ткани.
Лабораторная диагностика
Лабораторная диагностика пневмонии заключается в различных исследованиях крови, мокроты, смыва бронхов, плевральной жидкости, мочи, использовании иммунологических тестов на коже при выявлении аллергенов на антибактериальные препараты и др.

Методы лабораторной диагностики пневмонии:
- Клинические анализы крови показывает признаки пневмонии в виде умеренного или повышенного лейкоцитоза, ускоренной СОЭ, сдвига повышения формулы нейтрофилов влево, с патологической зернистостью.
- Биохимию крови — это исследование С-реактивного белка при пневмонии (при нарушении обмена белков), гликемический уровень, рост глобулинов, низкий уровень активности сыворотки, печеночные ферменты (АЛТ, АСТ) и др. Назначают при определении патологических процессов, сопутствующих болезнях, затрудняющих лечение пневмонии.
- Микробиологию образцов крови применяют при культивировании микробов на питательные среды у больных, которым необходима госпитализация в отделении интенсивной терапии.
- Серологию крови применяют в диагностировании таких вирусов, как микоплазмы, хламидии, легионеллы. Назначают, когда есть предположения об атипичной пневмонии.
- Иммунологический показатель характеризует умеренное снижением Т — лимфоцитов и повышение их активности (Ig G) и снижением (Ig А) (при микоплазменной пневмонии).
- Свертывание крови определяют тестами, которые отражают процесс в легочной ткани для предотвращения кровотечений, тромбозов и эмболий артерии.
- Мокроту и смыв из бронхов исследуют: бактериоскопией мазков, окрашенных по Грамму, лабораторным исследованием культур, определяют чувствительность к антибактериальным препаратам. Микробиологию делают тогда, когда эффект от лечения антибиотиками не наступает за первые семь дней после установления диагноза.
- Исследования мокроты позволяют узнать характер патологического процесса. Количество и цвет говорят о гнойных процессах в легких и наличии осложнений. При пневмонии мокрота бывает слизистой, гнойной, с примесью крови – ржавой. По консистенции вязкой или клейкой (при крупозном воспалении), жидкой (при начинающемся отеке легкого). Запах – при пневмонии она без запаха. Если запах присутствует – возникли осложнения в виде абсцессов, гангрены. Смотрят на состав и сгустки. В мокроте всегда есть лейкоциты.
- Исследуют мокроту на наличие грибка и других микроорганизмов — проводят посевы мокроты и идентифицируют их, а также выявляют их чувствительность к антибиотикам
- Плевральную пункцию используют при необходимости удаления жидкости или воздуха из плевральной полости, а также для введения в плевру лечебных средств при плевритах, возникших как осложнение пневмонии. Плевральную жидкость исследуют цитологически, оценивают физически, химически, микроскопически в нативных и окрашенных препаратах.
- Определение газов артериальной крови используют у больных с признаками дыхательной недостаточности.
- Назначают общий анализ мочи и дополнительный экспресс-метод, когда выявляются легионелллы, из-за который часто погибают больные.
- Бактериологию крови делают при наличии патологического процесса. Она помогает коррегировать лечение в больничных условиях.
Лучевая диагностика
Лучевая диагностика пневмоний имеет огромное значение в правильной постановке диагноза и определении очага воспаления и состоит из ряда методов, использующих действие лучей.
Методы лучевой диагностики пневмонии включают в себя:
- Обзорное рентгенографическое исследование органов дыхания двумя проекциями. Современные технологии воздействия рентгеновских лучей значительны и безвредны.
- Компьютерную томографию (КТ) легких. Этот метод позволяет подробно просмотреть изображения очагов, которые находятся в глубине и определить изменения.
- Ультразвуковое исследование (УЗИ) позволяет сделать оценку состояние плевры и ее полости при экссудате и очаге воспаления. УЗИ назначают для уточнения всей характеристики легочных процессов.
Лучевая диагностика нужна для установки размеров легочных изменений и последовательность развивающегося воспалительного процесса в долях легкого.
Беременным женщинам лучевую диагностику не назначают!
КТ легких
Томограмму лёгочной ткани назначают тогда, когда у больного предполагают воспаление у корня, чтобы тщательно изучить легочную ткань при воспалении легких. КТ выявляет изменения не только в паренхиме под разными углами, но и в средостении. Компьютер превращает контрастное исследование в изображение поперечного сечения, которое реконструируют на экране монитора, пленке слайда несколькими режимами.
КТ при пневмонии позволяет получить послойное изображение с уровнем корней легкого. Здесь пучок импульсного рентгеновского облучения проходит через слой легочной ткани.
Томографию легких выполняют при низкой интенсивности рентген-снимка легких, когда нужно разграничить несколько видов патологии органов дыхания, с детальной фокусировкой заданного слоя, неподвижного по отношению к рентгеновской пленке в течение всего времени проведения.
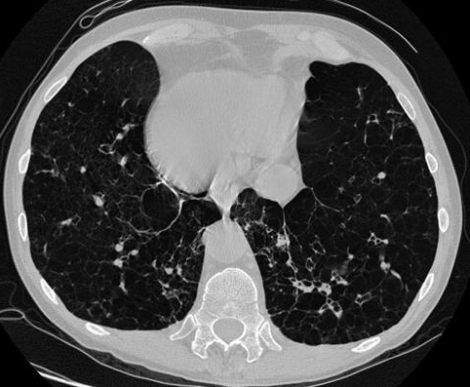
КТ способствует распознаванию очаговых изменений и распада легочной ткани и обладает следующими преимуществами: более высокой чувствительностью (чем рентген), безопасностью, безболезненностью, эффективностью и высокой точностью (достигает 94%), дает возможность предотвращения осложнений. Но ранние стадии пневмонии снижают его точность. Приборы для проведения КТ позволяют значительно снизить дозу облучения процедуры.
Спирография
Спирография — это запись регистрационных изменений объемов легкого графическим методом при движениях во время дыхания для получения показателя, описывающего легочную вентиляцию при помощи специальных приборов – спирографов.
Этот метод описывает воздушность объемов и емкость (характеристику упругости и растяжения органов дыхания), а также динамичность показателя определения количества воздуха, проходящего сквозь ткань легкого при вдохе и выдохе за принятую временную единицу. Показатели определяются режимом спокойного дыхания и проведением форсированных манёвров дыхания для выявления бронхиально–легочной обструкции.
Спирография при пневмонии показана в таких случаях:
- Когда нужно определить тип и степень легочной недостаточности, и при начальных признаках.
- Когда нужен мониторинговый анализ всех показателей вентиляционной способности органов дыхания и определение степени стремительности развития болезни.
- Для того, чтобы провести разграничительную диагностику недостаточности легких и сердца.

Данные спирографии изображаются в виде кривой: сначала при спокойном дыхании – затем при глубоком дыхании – затем манёвры с наиболее глубоким вдыханием, а затем — быстрым и долгим (6 с) выдохом, с определением форсированной жизненной емкости легкого (ФЖЕЛ). Затем проводят записывание максимума вентиляции легких за 1 мин. Существуют общепринятые нормы объема ФЖЕЛ. По ним определяют отклонения и измеряют проходимость трахеи и бронхов при пневмони.
Чтобы распознать воспаление легких с помощью всех способов диагностики, надо вовремя обращаться к врачу, так как медицина имеет много средств диагностирования пневмонии, чтобы предотвратить появление грозных осложнений.
Источник
