Пересадка кожи у ребенка после ожога фото
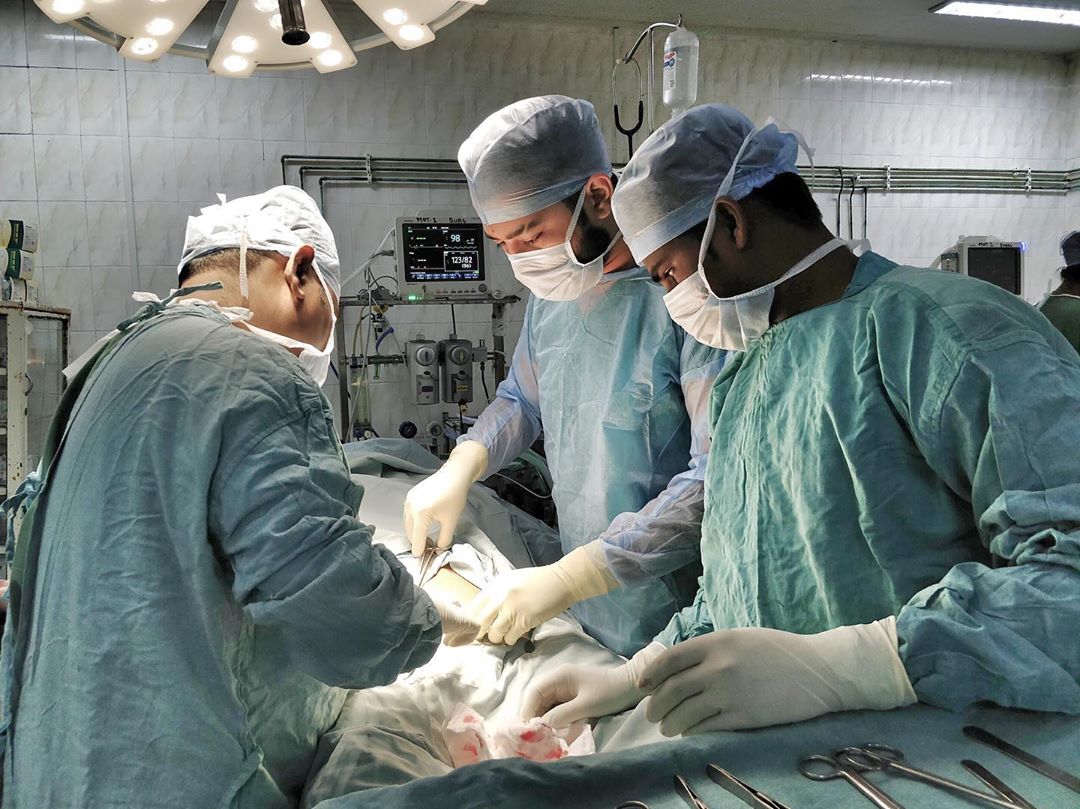
 Ребенок – нескончаемый источник энергии, тяга к познаванию мира приводит зачастую к опасным для него ситуациям. Детские ожоги появляются в любой семье независимо от ее статуса и материального положения. Чтобы избежать серьезных последствий от ожоговых травм, прибегают к операции по пересадке кожи ребенку.
Ребенок – нескончаемый источник энергии, тяга к познаванию мира приводит зачастую к опасным для него ситуациям. Детские ожоги появляются в любой семье независимо от ее статуса и материального положения. Чтобы избежать серьезных последствий от ожоговых травм, прибегают к операции по пересадке кожи ребенку.
Показания к трансплантации кожных покровов
Поврежденный ожогами кожный покров заживает медленно с образованием рубцовых тканей. Детский организм быстро растет, а из-за образовавшихся жестких сегментов происходит неравномерное натяжение сопряженных внутренних органов, приводящее к перекручиванию мышечных волокон и сухожилий, нарушению правильного развития скелета.
Пересадка кожи ребенку после ожога осуществляется при наличии следующих повреждений:
- затронуты глубокие слои эпидермиса, поражение которых приводит к некрозу тканей;
- долго незаживающие ожоги 3-ей степени;
- воспаления переходят на соседствующие с ожоговым очагом здоровые участки кожных покровов;
- развивается ожоговая болезнь;
- обширная площадь поражения кожного покрова не затрагивает внутренние слои эпидермиса.
Замену поврежденных тканей детям делают в минимальный промежуток времени после получения ожоговой травмы для предотвращения изменений в развитии внутренних органов. В качестве материала используется кожа самого пациента, ее берут с живота, спины, ягодиц, внутренней части бедер. К донорским услугам прибегают редко.
Отводы от операции:
- наличие внутренних кровотечений – снижают приживаемость трансплантата;
- после проведенной обработки имеются некротические участки;
- присутствуют инфекционные заболевания;
- состояние пациента характеризуется как тяжелое;
- результаты предварительных анализов неудовлетворительны.
Виды методик операции по пересадке кожи ребенку
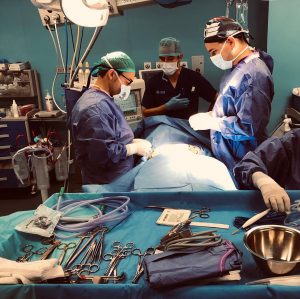 Замена верхних слоев кожного покрова. При неглубоких ожогах обширной площади меняют тонкослойную ткань. Самый безопасный вид операции, для маленьких пациентов характерна высокая степень приживаемости трансплантата.
Замена верхних слоев кожного покрова. При неглубоких ожогах обширной площади меняют тонкослойную ткань. Самый безопасный вид операции, для маленьких пациентов характерна высокая степень приживаемости трансплантата.
Трансплантация кожного покрова на всю глубину эпидермиса. Операция проводится для придания первоначального вида открытым участкам тела. С помощью данной методики достигается высокая результативность по дермопластике лицевой области.
Пересадка кожи совместно с глубокими внутренними слоями вплоть до костной ткани. Такой вид оперативного вмешательства проводится в совокупности с переливанием крови. Одно из показаний к проведению – пластика носа.
В независимости от выбранной методики существует общий порядок проведения пересадки кожи ребенку после ожога:
- Подготовительный этап – включает в себя обработку с удалением всех поврежденных и отмерших тканей, с последующим нанесением противомикробных препаратов на воспаленную область, а также курс антибактериальной терапии лекарствами из группы пенициллинов.
- Подготовка трансплантата – заключается в вырезании кожного лоскута необходимой формы и размеров, покрытии его клеем для дерматомной пластики, доведении слоя эпидермиса до нужной толщины в процессе прокручивания на специальном барабане.
- Оперативное вмешательство – особенность пересадки кожи для детей заключается в том, что сложно определить глубину поражения тканей, и сможет ли маленький пациент пережить продолжительную операцию. Процесс трансплантации заключается в одновременной подготовке материала для пересадки и переносе его на ожоговую рану с последующим сшиванием краев пораженного участка и трансплантата.
Реабилитационный период детей после пересадки кожи
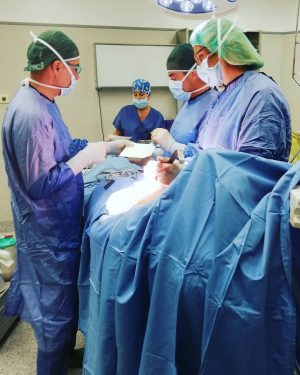 Маленькие пациенты зачастую легче переносят процесс приживаемости пересаженной кожи, но восстановительный период все равно достаточно длителен:
Маленькие пациенты зачастую легче переносят процесс приживаемости пересаженной кожи, но восстановительный период все равно достаточно длителен:
- первые 2 суток происходит адаптация организма к новой плоти;
- в последующие 3 месяца регенерируются волокна организма ребенка путем сращивания с новыми тканями. В этот период важно периодическое наблюдение для выявления процессов отторжения;
- продолжительность периода стабилизации индивидуальна в каждом отдельном случае и начинается от 3-х месяцев.
Источник
Кожная пластика – это хирургическая операция по восстановлению кожного покрова на поверхностях ран, не заживающих в ходе терапевтического лечения. Чаще всего операция по пересадке кожи проводится на обширных пораженных участках – свыше 50 см2. Успешное приживление трансплантата обеспечивает активное кровоснабжение, поэтому при пролежнях использование операции ограничено.
Трансплантация может выполняться:
- Человеческой кожей – собственной или другого человека;
- Кожей животных;
- Искусственными тканями.
Если используют кожу самого человека, операция называется аутопластикой.
Показания к операции и используемые методики
- При ожогах, сопровождающихся омертвением кожи и с поражением костных тканей, производится пересадка собственных тканей – аутокожи.
- При невозможности использования собственных ресурсов, при ожогах и сильном кровотечении используют аллотрансплантат – ткани другого человека.
- Если ожог четко ограничен, то операцию по удалению омертвевших тканей и пластику кожи можно проводить вскоре после получения травмы, до возникновения воспалительных реакций (отсроченная некрэктомия).
- Если у пациента глубокий ожог на обширном участке, пересадку выполняют после очищения раны и образования грануляционной ткани.
Виды пластики кожи
Закрытие кожных дефектов достигается двумя способами:
- Свободная пластика, когда используется трансплантат донорской зоны;
- Несвободная, с пересадкой лоскута на питающей ножке.
Пересадка может быть:
- Первичной, когда лечат свежую рану;
- Вторичной, необходимость в которой возникает при патологиях после иссечения гранулирующих ран.
Свободная кожная пластика
Операция свободной пересадки тканей – наиболее эффективный метод устранения сложных дефектов после тяжелых травм.
Проводятся следующие виды операций:
- Васкуляризированная – с использованием сложного лоскута кожи, сохраняющего сеть сосудов для образования новых капилляров;
- Неваскуляризированная – с использованием расщепленного лоскута, когда самостоятельно образуется новый эпителий.
Такая операция может проходить с использованием тонких лоскутов, средней толщины и донорской ткани во всю толщину.
Места взятия трансплантата
Донорские ткани берут преимущественно со следующих участков:
- Живота;
- Сбоку от грудины;
- Внутренней поверхности бедра;
- Ягодиц;
- Плеча;
- Спереди и сзади уха.
Наилучший эффект дает послойная трансплантация, которая проводится преимущественно для пересадки кожи на руке и на пальцах.
При дефектах кожи лица выбирают донорский материал с шеи. Кожа с волосистой части тела не пересаживается на участки тела без волос.
Подготовка к операции
Пациент сдает анализы и проходит диагностические исследования. Это связано с предстоящим введением наркоза.
Перед операцией очищают кишечник, нельзя принимать пищу и пить.
Как проходит операция?
- Подается наркоз.
- На поверхность раны накладывают целлофан и, чтобы отметить границы участка и получить выкройку для донорского материала.
- Вырезается лоскут кожи нужного вида.
- Трансплантат пропускают через барабан, чтобы сформировать нужную толщину.
- На рану накладывают кожный лоскут, который находится в свернутом виде (для исключения нарушения волокон).
- Края места проведения манипуляции ушиваются.
Донорская поверхность проходит обработку по следующему алгоритму:
- Прекращение кровотечения;
- Наложение повязки с противомикробной пропиткой;
- Ушивание раны.
При необходимости используют шину или гипс.
Особенности восстановления после операции
Послеоперационный период проходит в три этапа:
- Адаптация (сутки);
- Регенерация (три месяца);
- Стабилизация – по истечении трех месяцев со дня поведения операции.
Пациенту регулярно делают перевязки, чтобы ускорить заживление и уменьшить болезненность.
Возможные осложнения
- Инфицирование раненого участка.
- Кровотечение.
- Медленное заживление.
- Скованность движений, если проводилась пересадка кожи на руке или на ноге;
- Отсутствие роста волос на оперированном участке;
- Снижение чувствительности;
- Отторжение донорской ткани.
Когда операция противопоказана?
Исключается возможность проведения пересадки тканей:
- При воспалительных процессах,
- При развитии инфекций;
- При психических отклонениях;
- При общей слабости пациента – истощении и вирусных инфекциях.
Где можно сделать операцию кожной пластики?
Клиника ЦКБ РАН в Москве предлагает операцию пересадки кожи. Здесь же проводится брапхиопластика – пластика кожи рук, которая поможет вернуть рукам красоту, восстановить тонус предплечий и избавиться от свисающей кожи.
Для получения консультации необходимо записаться на прием. Можно сделать это онлайн, используя приведенную на сайте форму. Узнать цены или получить другую информацию можно, позвонив по указанному телефону.
Источник
«Вот наша гордость, наше богатство!» — гордо говорит главврач краснодарской краевой больницы Владимир Порханов, показывая сразу 4 статуэтки «Призвания». В копилке краснодарских медиков четвёртая награда появилась совсем недавно.
Главврач Владимир Порханов гордится премиями «Призвание». Фото: АиФ / Алина Менькова
Пять хирургов и анестезиолог под руководством заведующего ожоговым отделением, комбустиолога Сергея Богданова разработали технологию пластики лица пациентам с тяжёлыми ожогами, благодаря которой у больных на лице совсем не остаётся рубцов.
Комбустиология, или ожоговая медицина — сравнительно молодая отрасль медицины, изучающая тяжёлые ожоговые поражения и связанные с ними патологические состояния, в частности, ожоговый шок, а также методы лечения таких состояний.
Единый участок кожи 28&s;17см, впервые взятый руками. Фото: Пресс-служба 1 краевой больницы
Уголёк вместо мальчика
Весной 2012 года ожоговые хирурги «создали» новое лицо двухлетнему мальчику Диме Серкову, взяв кожу размером 24&s;18 см с его живота.
«Неподалёку от дома семьи Серковых жгли камыши, и огонь переметнулся на луг двора, где играли в догонялки 2-летний Дима и его старший брат. 4-летний малыш побежал от огня в нужную сторону, а вот Дима растерялся, да ещё из-за маленького роста огонь сразу же поглотил его», — вспоминает Сергей Богданов.
Ребёнка отправили в Белореченскую больницу, где перевели на искусственную вентиляцию лёгких, так как огонь обжёг и горло. А уже оттуда по линии санавиации Диму доставили в ожоговый центр краевой больницы.
«51 процент ожогов 4-й степени — можете представить? Мы увидели просто уголёк на кушетке!»
Родители думали только об одном — чтобы их сын выжил. Дима перенёс 20 операций, ему удалили всю мёртвую ткань. Мальчик пришёл в себя только через полтора месяца.
«И вот, наконец, мы дошли до лица. Подготовили рану к операции. Родители немного оправились от шока и уже стали переживать не только за жизнь сына, но и за его будущее — за лицо, которого у него практически не осталось».
Сергей Богданов делает Диме новое лицо. Фото: Пресс-служба 1 краевой больницы
У Димы была поражена вся волосистая часть головы, сгорели щёки, лоб, подбородок, ушные раковины. Дима слышит, но как таковых ушей у него нет.
У Димы, к сожалению, никогда не будет волос. Фото: Пресс-служба 1 краевой больницы
Операция шла 7 часов. Толстый кусок кожи, снятый с живота Димы, положили на лицо. Живот же залатали классическим лоскутным способом.
«Получается двойное закрытие. Донорский стандартный метод», — объясняет Сергей Борисович.
Раны на животе зажили за 2 недели.
Дима с отцом (слева) и врачом Сергеем Богдановым (справа). Фото: Пресс-служба 1 краевой больницы
«Когда Дима окреп, мы были счастливы, несказанно счастливы! — улыбается Сергей Богданов. — Рады, что кожа прижалась, что мальчик улыбается, что у родителей появилась надежда. Сами мы не рассчитывали на такой результат, что уж говорить о родителях. Когда Димка к нам попал, они и думать о таком не могли!»
Сейчас Диме 4 года. Он весел, подвижен, как и раньше. Приезжает 3 раза в год на обследования в ожоговый центр и учится писать письма спасшим его жизнь врачам.
Сергей Богданов (слева), у микрофона 4-летний Дима Серков с отцом на премии «Призвание» в Москве. 11 июня 2014 года. Фото: Пресс-служба 1 краевой больницы
Впервые подобную операцию краснодарские хирурги сделали ещё в 2010 году, когда они первыми в мире решились пересадить 61-летней пациентке Елене Гурьяновой с тотальным ожогом лица IV степени единый участок кожи 28&s;17 см с не пострадавшего в огне бедра. До этого врачи брали куски кожи не более чем 10&s;10 сантиметров и только дерматомом — специальным медицинским инструментом. А теперь взяли кусок в два раза больше и именно руками.
Операция прошла успешно, а уже через месяц было понятно, что новое лицо прижилось. Женщина не ожидала такого результата и была счастлива — ведь теперь, с «новым лицом», она выглядела на 30 лет моложе.
За лицо человек отдаст всё
Сергей Богданов признаётся, что к первой такой операции врачи больницы шли годами. Задумались о ней в 1999 году, когда на операционный стол попала мисс Сочи Эля Кондратюк с обожжённым от кислоты лицом.
«Мы прооперировали её классическим способом. Тоненькие участки кожи небольшими фрагментами пришили на обожжённое место. Но рана была закрыта, словно пазл. На коже оставались некрасивые рубцы».
С глубокими ожогами каждый год в краевую больницу Краснодара поступали по 40–50 человек. После огнестрельных ранений у людей практически не было лица — челюсти, костной структуры, мышц.
«Единственная операция, которая бы не оставила на их коже рубцов, это пересадка лица, — уверен Сергей Борисович. — При этом донором становится мёртвый человек, лицо которого полностью пересаживается обожжённому больному. Но таких операций во всём мире произведено всего 22. А вот в России пока ни одной — у нас нет ещё юридической базы для таких операций. Нам необходимо было придумать что-то иное. И мы в течение 15 лет изучали, как сделать так, чтобы на лице человека после ожогов осталось как можно меньше рубцов. Пробовали проводить разные операции на обезьянах в питомнике в Адлере».
Задачей врачей стало научиться пересаживать кожу целым куском, то есть делать на лице маску из кожи с другой части тела человека.
«За лицо человек готов отдать всё, кожу с любого места. Ведь и руку, и ногу, и спину можно спрятать одеждой, лицо не спрячешь!»
Чтобы проделать такую операцию, необходимо было не дать ране рубцеваться внутри, обработать тщательно её дно и края.
«Толстая кожа приживается гораздо сложнее тонкой. Ведь мы задействуем в такой операции сразу все слои: дерма идёт к дерме, эпидермис к эпидермису».
Четыре «Призвания»
До четвёртой премии краснодарские хирурги получили ещё три. В 2002 году впервые её удостоился главврач Владимир Порханов.
Четыре награды лучших врачей России. Фото: АиФ / Алина Менькова
«Я провёл две операции по лечению тяжёлых поражений лёгких и трахеи. Первую операцию сделал мужчине, которому в течение года не могли поставить правильный диагноз».
Больного парализовало. Врачи ошибочно думали, рак лёгких с метастазами в позвоночник. Оказалось, после рентгенограммы и долгих обследований, что пациента убивал туберкулёз. Была удалена изъеденная часть лёгкого и позвонков. Позвоночник укрепили. Всё закончилось хорошо.
«Вторая операция была у девушки. На неё напал маньяк, пытался задушить, но она чудом вырвалась. Но изломанная трахея не давала ей возможности дышать», — вспоминает Владимир Алексеевич.

Трахея сужалась всё больше с каждым днём. Поставленная трахеостома только ухудшила ситуацию. Когда девушка попала к доктору Порханову, сужение достигло 8 см. Врач удалил суженную часть трахеи и полностью её реконструировал. Девушка поправилась. Сегодня врачи проводят сотни таких операций, а когда-то они считались невозможными.
В 2005 году лауреатами премии стала группа краснодарских врачей под руководством врача Вадима Бодни. Они спасли пациента, насквозь пробитого арматурой. Строитель был нанизан на двухметровый арматурный штырь. Металлический прут вошёл в его шею, поранив правое лёгкое, прошёл сквозь грудь и живот и вышел в паху. Снять с прута мужчину было невозможно. В больницу он попал только тогда, когда отпилили арматуру. Мужчину разрезали от ключицы до ног — штырь нельзя было вытащить, пострадавший мог от обильного кровотечения сразу умереть. Но после многочасовой операции всё закончилось удачно.
Третью премию краснодарские врачи получили в 2008 году. Бригада врачей под руководством кардиолога Кирилла Барбухатти вновь провела уникальную операцию: ушила разрезанную аорту, в которой от огнестрельного ранения зияла 5-сантиметровая дыра. Чтобы сделать это, нужно было полностью остановить кровоток. Донорская кровь в больнице вскоре закончилась, и тогда сам врач Кирилл Олегович отдал 800 граммов своей крови пациенту и спас ему жизнь.
Врач Кирилл Барбухатти провёл уникальную операцию — зашил аорту. Фото: Пресс-служба 1 краевой больницы
Краснодарская больница стала первым медучреждением в России, получившим сразу 4 премии «Призвание». Ежегодно в местный ожоговый центр поступает на лечение около 1200 тяжёлых больных, половина из них — дети и подростки.
Источник

Загрузка…
В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
- аутодермопластика;
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
- аллодермапластика;
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
- применение клеточных продуктов.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного. По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную.
- Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме.
- Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект. Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения шрама после пересадки кожи.

Узнайте какой способ коррекции рубцов и растяжек оптимален для вас!
Задайте вопрос врачу Светлане Викторовне Огородниковой.
Задать вопрос врачу
Уход после пересадки кожи

Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи

Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Подробнее о детском лечении читайте в статье:
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!

Приобрести все средства Ферменкол вы можете в нашем интернет-магазине
Заказать on-line
Источник

