Отличие пневмонии от очагового туберкулеза

Туберкулез легких является следствием перенесенной ранее туберкулезной инфекции, которая реактивировалась из-за сбоя иммунной системы. Туберкулез — это закрытый казуистический узел в легком размером более 12 мм. Характерной особенностью процесса является его длительное и мало симптоматическое течение, основные причины и диагностические симптомы которого можно найти в этой статье.
Что это такое?
Туберкулема (от латинского tuberculum — опухоль) — вторичная форма туберкулеза, которая может возникнуть в стадии первичного туберкулеза, но чаще всего является следствием инфильтративного, очагового процесса.
У подавляющего большинства людей инфекция Mycobacterium tuberculosis остается незамеченной, и при полном иммунном ответе инфекция приводит к неактивному очагу гона в легких. Часто признаки инфекции отсутствуют. Однако в случае недостаточного иммунитета заболевание становится очаговым или инфильтративным. На фоне медленного рассасывания и быстрой инкапсуляции вышеперечисленных форм формируется туберкулез.
В структуре вторичных форм туберкулеза туберкулез составляет от 2 до 6%.
Тяжелые инфекции, хронические заболевания внутренних органов, эндокринной системы, беременность и роды могут ослабить иммунную активность. Длительное воздействие неблагоприятных факторов внешней среды (влажный, запыленный, загрязненный воздух) провоцирует активизацию «старого» пожара.
Важным фактором риска является содержание в тюрьмах, где высока вероятность контакта с нелеченым бактериальным лейкозом. Длительный стресс, хроническая усталость, перенапряжение и алкоголизм также увеличивают вероятность вторичного очага туберкулеза.
Заболевание очень редко диагностируется у пожилых людей и детей.
Интегральный туберкулез — это форма инфекции без бактериального секрета, она не опасна и не заразна для окружающей среды благодаря наличию двухслойной оболочки, окружающей очаг казеинового некроза. Прогрессирующее течение болезни, сопровождающееся распадом казеиновых масс и их извержением в бронхи, делает больного опасным для здоровых людей.
Патогенез
Туберкулома — один из вариантов туберкулеза легких, отличие от других форм заключается в наличии участка более 1 см в диаметре, подверженного казеиновому некрозу, отделенного от здоровой легочной ткани.
Особенностью туберкулеза является стабильное течение болезненного процесса, что связано с длительным сохранением очага в двухслойной капсуле.
Патогенетические причины туберкулеза:
- Заражение высокоинфекционными штаммами микобактерий, приводящими к чрезмерной гибели макрофагов;
- Ослабленный иммунитет;
- Неполное лечение перенесенного туберкулеза, способствующего образованию высокоинфекционных бацилл Коха;
- неполная инверсия инфильтративной формы.
В зависимости от патогенеза заболевания различают истинный и ложный туберкулез.
Истинная форма развивается на фоне очагового, инфильтративного туберкулеза, реже — синдрома первичного туберкулеза или диссеминированной инфекции. В легочной ткани, пораженной высоковирулентными бациллами Коха, наблюдается гипергическая реакция иммунных клеток и повышенная активность клеток, продуцирующих коллагеновые волокна.
Ткань трансформируется с образованием некроза каски, характерного для очага туберкулеза. Однако высокая активность фагоцитов препятствует распространению палочек на окружающие ткани. Нидус растворяется очень медленно, но капсула вокруг него формируется интенсивно.
Истинная туберкулема может быть:
- однородный одиночный (круглый огонь с двухслойной оболочкой);
- слоистая одиночная (тонкая капсула, некротическое ядро, слои фиброзных волокон);
- конгломерат (два и более очага случая, окруженные общей прерывистой фиброзной капсулой);
- инфильтративно-пневмонический (возникает при обратном развитии инфильтративного туберкулеза). В легочной ткани гранулемы ареолы чередуются с некротическими участками ареолы.
Развитие нескольких слоев ареолы связано с складчатым течением туберкулеза. Количество обострений патологического процессаэто зависит от количества фиброзных слоев.
Ложный туберкулез возникает из-за закрытия и сжатия бронха, непосредственно опорожняющего полость при кавернозном или фиброзном туберкулезе.
Свежий туберкулез четко разделил два слоя капсулы.
Казеома — наиболее часто диагностируемый вид туберкулеза, в центре которого имеется четко очерченный тромботический некроз и тонкая капсула (толщиной 1-1,5 мм) вокруг него.
Клиническая симптоматика
Туберкулез может быть одиночным или множественным, поражая оба легких одинаково. Наиболее частые места локализации — под плеврой, во внешних отделах. Поражения различаются по размеру:
- небольшие, до 2 см в диаметре;
- средний — до 4 см;
- большие — более 4 см;
- гигант диаметром более 6 см.
В зависимости от курса мы различаем:
- прогрессивный;
- стационарный;
Рентгенологические характеристики туберкулеза: ограниченная четкая тень, окруженная видимой двухслойной капсулой, расположенная в первом, втором или шестом сегменте, чаще под плевральной долей. Правильный округлый оттенок характерен для разновидности пасьянса, оттенок неправильной формы характерен для разновидности конгломерата. После распада и изгнания казеиновых масс в бронхи образуется щелевидная полость в форме подковы.
Прогрессирование патологического процесса на рентгеновском снимке, как на фото ниже, характеризуется наличием нечеткости — инфильтрации вокруг очага, участков деструкции (распада) по периферии туберкулеза, «тропинки» к корню. .
Стационарный этап характеризуется отсутствием перифокальных инфильтратов и дезинтеграции. Есть неактивные очаги, участки фиброза вокруг туберкулеза.
Регресс характеризуется уменьшением размеров туберкулеза, утолщением капсулы и фрагментацией. Кроме того, образуется плотный фиброзный очаг и кальцификаты.
Ведущие клинические симптомы прогрессирующей стадии:
- симптомы отравления (слабость, утомляемость, снижение аппетита);
- потеря веса;
- повышение температуры тела до 38 ° С;
- сухой кашель (не всегда);
- боль в груди при дыхании;
- повышенная потливость по ночам;
- эпизодическое кровохарканье (если туберкулез не выдерживает и попадает в бронхи).
При эффективном лечении симптомы постепенно исчезают. Стационарная и регрессивная стадии протекают при отсутствии клинических симптомов.
Туберкулез малых и средних размеров может быть незаметным при перкуссии и аускультации. Большие субплевральные образования характеризуются укорочением при перкуссии и местными влажными шумами при аускультации.
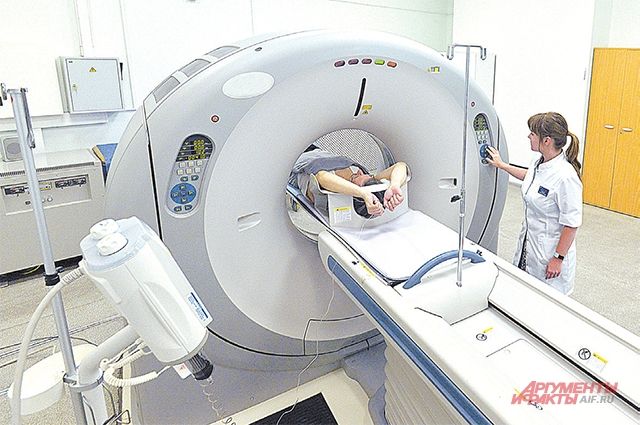
Диагностика проводится на основе рентгена и компьютерной томографии. Диагностика туберкулеза часто затруднена, поскольку пациенты не болели туберкулезом в анамнезе, а из-за изолированности образования затруднены лабораторные исследования (микроскопия мокроты, бактериальный посев мокроты и бронхиальный лаваж). Микобактерии не обнаруживаются до тех пор, пока некротические массы не проникнут в бронх.
В общем анализе крови сохраняются классические изменения в виде ускорения седиментации, лимфопении и лейкоцитоза.
Если диагностика затруднена, иногда может быть разрешено наблюдение за туберкулезом с помощью компьютерной томографии в течение 2–3 месяцев с таким же интервалом времени. Если компьютерная томография показывает прогрессирование, показано лечение. Диагностика включает бронхоскопию и трансторакальную биопсию.
Лечение
Лечение туберкулеза проводится в условиях стационара. При отсутствии бактериальной экскреции рекомендуется трехфазный режим химиотерапии. На первом этапе используется базовый курс антибиотиков в течение 2 месяцев при впервые выявленном туберкулезе и 3 месяца при ранее пролеченном туберкулезе. Вторая фаза длится 4 или 5 месяцев, также с применением антибиотиков первичной линии.
В случае бактериальной экскреции, а также устойчивости к определенным антибиотикам рекомендуются другие схемы лечения.
Для купирования побочных эффектов химиотерапии используются гепатопротекторы, пиридоксин, антиоксиданты, назначается специальная калорийная и богатая белками диета.
Источник
Болезни легких опасны и чреваты как серьезными нарушениями в состоянии человека, так и летальным исходом в запущенных состояниях. При этом зачастую люди знают про пневмонию и бронхит, а про другие патологии и не вспоминают. Но различных заболеваний системы дыхания огромное количество, и все они имеют свои особенности.
«Во время пандемии мы все стали сосредоточены на симптомах коронавирусной инфекции, поэтому кашель, одышка и тяжесть в грудной клетке у большинства ассоциируются только с этой новой болезнью. Однако хотелось бы напомнить, что есть большой спектр заболеваний со схожими симптомами. Врач и пациент должны быть очень внимательными, чтобы вовремя распознать ту или иную патологию», — говорит директор терапевтической клиники и заведующий кафедрой терапии, клинической фармакологии и скорой медицинской помощи МГСМУ им. А. Е. Евдокимова, профессор, заслуженный деятель науки РФ, руководитель образовательной организации для врачей РОО «Амбулаторный врач» Аркадий Верткин.
Почему врачи говорят, что внимательным должен быть и пациент? Потому что именно он должен распознать и верно описать врачу свои симптомы. «Например, если у вас кашель, то нужно обратить внимание на следующие моменты: характер кашля (постоянный или приступообразный), его продолжительность, время появления в течение суток, громкость и тембр, сухой он или влажный, какой характер отделяемой мокроты, что приносит облегчение или, наоборот, что его усугубляет», — подчеркивает Аркадий Верткин.
Чтобы понимать, с чем приходится иметь дело, нужно разобрать характерные симптомы тех или иных патологий, подчеркивает профессор.
Рак легких
Грозное заболевание, которое может тихо и незаметно развиваться годами. Не секрет, что часто ему подвержены курильщики. Поэтому когда у них начинается кашель, то многие отмахиваются: «а, это обычный кашель курильщика, я же столько лет курю». И так пропускают начальную стадию онкологии, говорит Аркадий Верткин.
Симптомы:
- кашель, имеющий длительный, непроходящий характер;
- кровохарканье;
- охриплость голоса;
- одышка;
- боль в грудной клетке, чаще односторонняя, усиливающаяся при глубоком дыхании и кашле;
- потеря веса и снижение аппетита;
- слабость и утомляемость.
«Кроме этого, о раке легких могут свидетельствовать пневмонии одной и той же локализации, возникающие повторно в течение короткого периода времени», — подчеркивает специалист.

Туберкулез
Многие до сих пор уверены, что туберкулез остался далеко в прошлом, в истории и в романах Ремарка, говорит Аркадий Верткин. К сожалению, это не так. Россия — на третьем месте по распространенности этого заболевания.
Еще одно неверное убеждение заключается в том, что туберкулез — болезнь людей особого социального статуса (лиц без определенного места жительства, мигрантов, освобожденных из мест лишения свободы, злоупотребляющих алкоголем и наркотическими веществами).
«Это действительно группы риска инфицирования данным заболеванием, но, к сожалению, в связи с широкой распространенностью подхватить туберкулез можно независимо от принадлежности к какой-либо социальной группе — достаточно посмотреть на пациентов фтизиатрических отделений», — отмечает профессор.
Симптомы:
- длительный сухой кашель;
- постоянный субфебрилитет (повышение температуры от 37,0 °C до 37,9 °C) либо повышение температуры тела по утрам с возвращением вечерних показателей температурной кривой к норме;
- потливость, особенно по ночам;
- потеря веса при сохраненном аппетите;
- слабость, быстрая утомляемость;
- генерализованное или ограниченное увеличение лимфатических узлов;
- кровохарканье.
Обязательно требуется лечение, никакой самопомощи быть не должно, только обследование и назначенная врачом терапия, чтобы не усугубить ситуацию.

ХОБЛ
Хроническая обструктивная болезнь легких (ХОБЛ) — распространенное заболевание, которое часто появляется у курильщиков или бывших курильщиков. Это заболевание развивается медленно, поэтому проявляется обычно только к 40-50 годам.
«Если у человека ХОБЛ в запущенной стадии, то ему сложно делать даже простые, привычные вещи, например завязать шнурки, поднять сумку или пакет с продуктами, подняться по лестнице — такие действия будут вызывать одышку», — говорит Аркадий Верткин.
Симптомы:
- кашель ежедневный, чаще в первой половине дня, редко ночью;
- выделение мокроты любого характера;
- одышка постоянная, нарастающая при физической нагрузке, респираторных инфекциях;
- сочетание кашля и одышки с удлиненным выдохом;
- свистящее дыхание.

Бронхиальная астма
Дословно с древнегреческого переводится как «тяжелое дыхание», отмечает специалист. Это хроническое воспалительное заболевание дыхательных путей, которое проявляется сужением просвета бронхов за счет трех компонентов: бронхоспазма (непроизвольного сокращения гладких мышц бронхов), отека слизистой оболочки бронхов и вязкого бронхиального секрета.
«По статистике ВОЗ, в мире более чем у 200 млн людей установлен диагноз бронхиальной астмы. Многие ошибочно считают, что астма им не грозит, если в их семье нет астматиков или если болезнь не проявилась в детстве. На самом деле распространенность этого заболевания с каждым годом набирает обороты, ей подвержены люди с отягощенным аллергологическим анамнезом: аллергическим ринитом, атопическим дерматитом и пищевой аллергией», — подытоживает Аркадий Верткин.
Симптомы:
- приступ удушья, который провоцируется воздействием триггеров (вдыханием резких запахов (духи, табачный дым, хлорка, бензин и др.), холодного воздуха, физической нагрузкой, эмоциями (смех, слезы) и др.;
- свистящее дыхание, дистанционные хрипы;
- сочетание кашля и одышки с удлиненным выдохом;
- заложенность в груди;
- приступообразный кашель преимущественно ночью или под утро, заканчивающийся отделением прозрачной (стекловидной) вязкой, скудной мокроты.
Требуется специальное лечение и наблюдение у врача.

Пневмония
Очень важно знать и помнить, что пневмония никогда не возникает просто так: от переохлаждения или еще чего-либо. «Пневмония — это знак того, что в организме уже есть проблемы, связанные с патологией других органов. Чаще всего это болезни сердечно-сосудистой и дыхательной систем, наличие онкологических заболеваний, хронической алкогольной интоксикации и др., т. е. пациент страдает коморбидной патологией», — отмечает Аркадий Верткин.
Сейчас по большей части пневмония ассоциируется с новой коронавирусной инфекцией COVID-19, однако стоит вспомнить и симптомы «классической» пневмонии.
Симптомы:
- повышение температуры тела до высоких цифр — выше 38 °C (не обязательно!);
- кашель кратковременно непродуктивный, сменяющийся продуктивным;
- гнойная или «ржавая» мокрота;
- одышка;
- боль в грудной клетке.
Затягивать с лечением нельзя, потому что пневмония — грозное заболевание, нередко становящееся причиной летального исхода.

Бронхит
Бронхит — заболевание бронхов воспалительного характера. «Симптоматика зависит от вида бронхита: острый он или хронический, протекает с обструкцией или без и т. д.», — говорит Аркадий Верткин. Остановимся, отмечает специалист, на основных клинических симптомах острого бронхита длительностью менее 3 недель, который, как правило, является одним из проявлений катарально-респираторного синдрома при острой респираторной вирусной инфекции (ОРВИ)
Симптомы:
- типичны симптомы общей интоксикации — слабость, недомогание, головная боль;
- лихорадка различной степени выраженности (не обязательно);
- кашель сухой (надсадный и приступообразный), сменяющийся влажным;
- мокрота зеленоватого и желтоватого цвета свидетельствует в пользу бактериальной инфекции, а белая или прозрачная слизь — об ее отсутствии;
- возможна боль за грудиной и между ребрами, усиливающаяся при кашле;
- при наличии бронхообструкции появляется одышка с удлиненным выдохом, свистящее дыхание.
Не следует забывать, что симптомы, характерные для легочных заболеваний, могут встречаться и при патологии других органов и систем, например при сердечной недостаточности и гастроэзофагеальной рефлюксной болезни (ГЭРБ), подчеркивает специалист.
Сердечная недостаточность
Каждую минуту в России умирает один человек с хронической сердечной недостаточностью (ХСН). Это осложнение выявляется при многих заболеваниях и сосудистые катастрофах, отмечает Аркадий Верткин. По статистике, в России зарегистрировано более 12 млн человек с этой патологией. 92% пациентов кардиологических отделений госпитализируются в связи с декомпенсацией хронической сердечной недостаточности. Важно отметить, говорит профессор, что кашель и одышка могут быть первыми признаками ХСН.
Симптомы:
- кашель сухой, сочетающийся с нарастающей одышкой;
- усиление кашля при физической нагрузке, в горизонтальном положении, в ночное время суток;
- «клокочущее» дыхание;
- симметричные отеки нижних конечностей, сердцебиение, ощущение перебоев в работе сердца;
- положение ортопноэ.
Указание в анамнезе на заболевания сердечно-сосудистой системы, в том числе перенесенный в прошлом инфаркт миокарда, стентирование коронарных артерий, аортокоронарное шунтирование, фибрилляция предсердий, а также наличие фоновой патологии (артериальной гипертензии, сахарного диабета и ожирения) поможет распознать это осложнение, предупреждает специалист.

ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заболевание, при котором возникает воспаление стенок нижнего отдела пищевода в результате регулярного рефлюкса (заброса) в него желудочного или дуоденального содержимого. «Многим ГЭРБ знакома по появлению изжоги. Как забросы связаны с кашлем? Оказывается, у 15 до 40% пациентов ГЭРБ сопровождается хроническим кашлем, который вызван попаданием кислого содержимого в верхние и нижние дыхательные пути», — говорит Аркадий Верткин.
Симптомы:
- кашель длительный, приступообразный, сухой, который часто появляется ночью, в горизонтальном положении, а также через 30-40 минут после еды;
- кашель сопровождается изжогой, кисловатой отрыжкой и осиплостью голоса.
Таким образом, несмотря на то, что у всех перечисленных заболеваний есть схожие симптомы, знание особенностей их проявления, а также варианты сочетания с другими характерными симптомами в различных клинических ситуациях поможет провести дифференциальную диагностику и отличить болезни друг от друга, заключает профессор.
Имеются противопоказания. Обязательно проконсультируйтесь с врачом
Источник
В медицинской практике важно различить одно заболевания от другого. Для этого необходимо тщательно собрать анамнез жизни и заболевания, определить патогномоничные симптомы, провести лабораторные и инструментальные исследования. Всё это входит в понятие дифференциальной диагностики — разновидности медицинской диагностики, которая подразумевает исключение того или иного заболевания для грамотного и эффективного подбора терапии.
В конечном итоге при грамотном применении дифференциально-диагностических методик, которые предполагают сочетание клинического опыта врача-диагноста и всего спектра наиболее эффективных способов определения нозологии, останется единственный диагноз, что исключает возникновение врачебных ошибок и обеспечивает максимально эффективное поддержание уровня качества жизни больного.
Использование дифференциальной диагностики заболеваний на раннем этапе в конечном итоге даёт максимальный результат. Постановка дифференциального диагноза может проходить в 5 этапов:
- Выделение главного синдрома, который объединяет несколько похожих нозологий. Если таких синдромов больше одного, то из всей совокупности вычленяют наиболее информативный.
- Проведение детального анализа ведущего синдрома (его продолжительность, стадийность, степень проявления). Также нужно охватить полную картину заболевания и учитывать симптомы, которые возникали на всём протяжении болезни.
- Сама дифференциация нозологии. Здесь сравнивается настоящая патология со всем перечнем похожих заболеваний. Для начала рассматривается сходство возникших симптомов с характерными, классическими признаками предполагаемой патологии. Кроме того, анализируют другие симптомы, которые могут склонять выбор в сторону
других нозологий. Это — самый важный этап дифференциальной диагностики. - Анализ полученной информации. К этой фазе врачи подходят творчески и используют всё имеющееся клиническое мышление. Здесь применяются несколько принципов. Например, если у больного предполагается какой-либо синдром, а некоторые симптомы прямо противоположны патогномоничным признакам, значит этот синдром исключается.
- Постановка окончательного диагноза и определение соответствующей тактики лечения.
Способы диагностики в онкологии
Применение методик дифференциальной диагностики имеет особое значение в онкологической практике, так как различные виды рака предполагают уникальные лечебные и диагностические подходы. Для того чтобы определить или исключить наличие злокачественного новообразования, применяют следующие клинические методы:
- Ультразвуковое исследование.
- Рентгенологические методы.
- Компьютерная томография.
- Позитронно-эмиссионная томография.
- Магнитно-резонансная томография.
- Анализ крови на наличие онкомаркёров.
- Гистологическое исследование биоптата.
- Эндоскопические методы.
Эти процедуры позволяют с большой долей вероятности провести дифференциальную диагностику рака не только с другими, неонкологическими, заболеваниями, но и определить точную стадию злокачественного процесса. Особенно важна в этом плане ранняя диагностика опухолей, так как чем раньше начнётся лечение рака, тем более эффективным оно будет.
Диагностика в онкопульмонологии
Актуальной задачей остаётся проведение дифференциальной диагностики первичного рака и пульмонологических заболеваний. Однако нужно помнить, что почти в половине случаев рак лёгких сопровождается как острой, так и хронической пневмонией онкологического генеза, которая маскирует проявления возникшего опухолевого процесса. Одним из главных методов, используемых при дифференциации рака лёгких и других лёгочных заболеваний (и болезней органов грудной клетки вообще), является проведение лучевой диагностики. При данных состояниях широкое применение в медицинской практике нашли крупнокадровая флюорография, прицельная и стандартная рентгенография в двух проекциях. С успехом применяется и компьютерная томография, которая позволяет оценить объём поражения лёгких, структуру патологического очага, его точную локализацию. Методы бронхоскопии и бронхографии могут использоваться при диагностике инородных тел бронхов, папилломах гортани, помогают оценить степень обтурации и оттеснения бронхов опухолью лёгких.
Центральный и периферический рак
Рак лёгких по своему расположению делится на центральный и периферический. Дифференциальное разделение этих двух форм имеет принципиальное значение для выбора хирургического метода лечения. Оба вида рака относятся к злокачественным процессам, развивающимся из эпителия бронхов разного калибра (поэтому их ещё называют бронхогенным раком). Для возникновения центрального рака лёгких в большинстве случаев имеет значение вдыхание канцерогенных веществ, поэтому он чаще является первичным злокачественным новообразованием.
Периферический рак легкого чаще является вторичным, то есть формируется в результате метастазирования других имеющихся в организме опухолей. Для него более характерно наличие сразу нескольких очагов.
Центральный рак лёгких чаще всего развивается в крупных бронхах. Сама опухоль может расти как в сторону просвета бронхов (тогда он называется эндобронхиальным), или кнаружи от него (перибронхиальный). Вначале появляется мучительный сухой кашель, особенно усиливающийся по ночам. Затем постепенно нарастает образование слизистой и слизисто-гнойной мокроты, у половины пациентов уже в ранней стадии возникает кровохарканье. Типичны боли в области грудной клетки, причём они могут быть и на стороне, противоположной поражённой. На рентгенографии можно различить округлую тень узла с характерной «дорожкой» к корню, ателектаз и усиление легочного рисунка в области поражения.
Дифференциальная диагностика периферического рака лёгкого в большинстве случаев требует применения инструментальных исследований, так как симптоматика проявляется не сразу и достаточно размыта. Из рентгенологических признаков периферического рака наиболее информативны лучистость затемнения, его бугристость, неоднородная структура (кальцинаты) и наличие плеврального выпота.
Рак лёгкого и пневмония
Не столь часто, но всё же приходится проводить в клинической практике дифференциальную диагностику периферического рака лёгких и очаговой пневмонии. Для воспалительного процесса лёгочной ткани инфекционного генеза характерны следующие признаки:
- Пневмония чаще встречается у пациентов моложе 50 лет (хотя может возникнуть в любом возрасте).
- Нет особых различий по полу пациентов (при раке — больше мужчины-курильщики).
- Начало болезни в большинстве случаев острое, с фебрильной лихорадкой.
- Одышка может отсутствовать, но при обширных поражениях лёгочной ткани появляется почти всегда (при онкологии — в далеко запущенных случаях).
- Боли могут возникать при вовлечении плевры.
- Ярко выраженные изменения в результате применения физикальных методов диагностики. Особенно изменяется дыхание, сначала оно становится жёсткое, затем появляются сухие и влажные хрипы.
- При проведении общего анализа крови можно выявить характерные признаки воспаления (рак в данном случае может характеризоваться высоким СОЭ при нормальном содержании лейкоцитов).
- На рентгенологическом снимке видны очаги воспаления гомогенной плотности, чаще — в нижних долях, с расплывчатыми границами, с усилением легочного рисунка и увеличением корней лёгкого.
Рак лёгкого и туберкулёз
Если пневмония исключена, обычно необходимо выполнить дифференциальную диагностику между раком лёгких и туберкулёзом. Схожесть симптоматики характерна для инфильтративного туберкулёза и периферического рака.
При туберкулёзе нередко можно выявить прямой контакт пациента с подтверждённым носителем микобактерий. Температура тела бывает повышенной в вечерние и ночные часы, вплоть до субфебрильной и фебрильной (в отличие от рака, при котором чаще всего температура не поднимается выше субфебрилитета). При онкологическом процессе чаще отмечается локализованный сухой кашель.
Течение туберкулёза обычно полисимптомно, но признаки выражены слабо, а при онкологическом процессе, как правило, можно явно выявить 1-2 основных симптома. При анализе мокроты патогномоничным признаком будет обнаружение возбудителей туберкулёза, а при раке — атипичных клеток (в большинстве случаев). Также специфический результат дадут подкожные туберкулиновые пробы, которые при инфицировании микобактериями дают положительный результат, а при злокачественных опухолях лёгкого — отрицательный.
Рентгенологически при туберкулёзной инфильтрации можно увидеть полисегментарные затемнения округлой или облаковидной формы, участки бронхогенного обсеменения в удалённых областях лёгкого или в другом лёгком. При ателектазе (который часто встречается при центральной форме рака) выявляется культя бронха, на фоне затемнения не видно светлых полосок бронхиального дерева (в отличие от туберкулёза).
Если сравнивать кавернозную форму туберкулёза с полостными образованиями при раке, то поначалу рентгенологически их отличить тяжело — в обоих случаях каверна имеет толстые неровные стенки с перифокальным воспалением и инфильтрацией, с наличием внутри жидкости. После отторжения некротических масс, стенки туберкулёзной каверны становятся более тонкими и ровными, само затемнение — округлое (ближе к правильной форме), а инфильтрация вокруг образования уменьшается.
Сложности могут возникнуть при дифференциальной диагностике узловой формы периферического рака и туберкуломы. Последняя имеет более чёткие округлые контуры, а рак имеет специфическую лучистость. Для туберкуломы характерны участки обызвествления и кальцификаты.
В любом случае, для дифференциального диагноза рака лёгких и туберкулёза чаще всего решающее значение имеют результаты биопсии.
Рак лёгкого и инородное тело в бронхах
Во многих случаях аспирация инородного тела в бронх проходит для взрослых незаметно. В таких ситуациях больные могут долго и безуспешно лечиться по поводу рака бронхов или лёгких. После попадания инородного тела, в большинстве случаев возникает судорожный кашель, который может пройти. Фруктовые косточки, семечки, кусочки пластмасс при нахождении в бронхах покрываются грануляцией, которая вызывает хронический воспалительный процесс. Вялотекущее воспаление в данном случае сопровождается периодическим подъёмом температуры, кашлем, сопровождающимся выделением слизистой или слизисто-гнойной мокротой, небольшой одышкой и болью в груди без чёткой локализации.
На рентгенограмме довольно чётко определяется металлическое инородное тело. В противном случае можно лишь различить неясное затемнение поражённого бронха и участок воспаления вокруг него. Поможет дифференцировать инородное тело от рака компьютерная томография, особенно если обтурирован крупный сегмент бронха. В таком случае ставится диагноз обструктивного пневмонита и рассматриваются тактики извлечения инородного тела с минимизацией ущерба для слизистой оболочки бронха.
Можно легко спутать с центральным раком лёгкого эндогенный бронхолит, который представляет собой кальцинированную часть лимфатического узла, попавшего в просвет бронха в результате бронхожелезистой перфорации. При наличии бронхолита пациенты предъявляют примерно такие же жалобы, как и при центральном раке. Дифференцировать данные состояния поможет томография, выполненная в двух проекциях.
Диагностическую ценность имеет и проведение бронхоскопии. Если бронхолит крупный, находится в просвете бронхов или частично расположен в стенке, то можно визуализировать и удалить эндогенное инородное тело. Однако если бронхолит образовался много лет назад, и полностью скрыт грануляционой тканью, то его удаление возможно только при разрушении плотной фиброзной оболочки, покрывающей его. Это чревато сильным кровотечением, так как при хирургических манипуляциях есть вероятность повредить относительно крупные бронхиальные сосуды, проходящие прямо в соединительнотканной оболочке.
При случайном обнаружении затемнения и сомнениях в выборе диагноза между центральным раком и бронхолитом имеет смысл провести бронхоскопию с биопсией. Если онкологический диагноз не подтвердился, то при отсутствии жалоб со стороны пациента можно оставить бронхолит и по необходимости проводить противовоспалительную терапию.
Рак лёгкого и сифилис
Легочное сифилитическое поражение встречается в крайне редких случаях, причём период от манифестации заболевания и появления такого осложнения может составлять 8 лет и больше. При наличии солитарной крупной сифилитической гуммы в лёгочной ткани приходится дифференцировать её с раком лёгкого.
Симптоматика болезни часто не соответствует степени поражения лёгких при сифилисе — относительно нормальное общее самочувствие может сочетаться с резко выраженной одышкой. Течение болезни длительное, часто малосимптомное. При сифилисе лёгких будут отсутствовать малые признаки рака, которые часто бывают дополнительным критерием постановки онкологического диагноза. Также следует брать во внимание длительный сифилитический анамнез, особенно если за всё время лечение было нерегулярным и неадекватным.
Сифилитические гуммы небольшого размера (милиарные, от горошины до лесного ореха), локализуются большей частью в средней и нижней долях лёгкого. Образования могут быть негомогенной структуры, распадаться с образованием каверн. Решающее значение в дифференциальной диагностике будут иметь результаты серологических исследований на сифилис и эффект таргетированного лечения препаратами йода и висмута, а также бициллинотерапии.
Рак лёгкого и метастазы
Нередко приходится различать первичные злокачественные новообразования и метастатическое поражение. На рентгенограмме обычно кардинальных различий нет, поэтому приходится опираться на клинические проявления и результаты других видов исследований.
При метастатическом поражении результаты биопсии показывают наличие атипичных клеток внелегочного генеза (рак лёгких образуется из бронхиального эпителия). Для первичного рака лёгких характерны изменения лёгочной ткани (рубцы, дисплазия, carcinoma in situ), а метастазы возникают в первоначально неизменённой паренхиме.
Поражение близлежащих регионарных лимфоузлов может быть характерным признаком рака лёгких. Метастатические очаги обычно локализуются в паренхиме, так как заносятся они лимфогенным, гематогенным или контактным путём (в этом случае они отличаются от центральной формы рака, но схожи с периферической).
Метастазы в лёгких сопровождаются паранеопластическим синдромом, который характерен для наличия опухолей в других органах. То же самое касается и онкомаркёров — при первичном раке лёгких в крови можно обнаружить специфические СА-125, CYFRA 21-1, а метастазы проявляются наличием ПСА, тиреоглобулина, СА 15-3 и других онкомаркёров (в зависимости от локализации первичного очага). После удаления метастазов хирургическим методом, эффект обычно минимальный — процесс быстро генерализируется, а при первичной онкологии лёгких генерализация происходит реже и медленнее. Метастатическое поражение лёгких, в отличие от первично возникшего рака, редко вовлекает в болезненный процесс висцеральную плевру и бронхи крупного диаметра.
Рак лёгких и саркоидоз
Саркоидоз характеризуется появлением специфических гранулём во внутренних органах и лимфатических узлах. Очень часто саркоидоз локализуется во внутригрудных лимфатических узлах и паренхиме лёгких. Клинически заболевание сначала протекает почти бессимптомно и может быть обнаружено при случайном рентгенологическом обследовании. С прогрессированием болезни появляются похожие на рак симптомы: сухой кашель, нарастаю?


