Острый гнойный средний отит исходы

1. Выздоровление с зарастанием барабанной перепонки и полным восстановлением слуха.
2. Стойкая сухая перфорация барабанной перепонки.
3. Переход в сухой адгезивный или слипчивый средний отит, при котором происходит образование спаек и сращений между барабанной перепонкой и слуховыми косточками, что приводит к тугоухости.
4. Переход в хронический гнойный средний отит, это постоянные или периодические гноетечения из уха.
5. Развитие осложнений
Если инфекция переходит на сосцевидный отросток – развивается мастоидит. Если инфекция переходит в среднее ухо – возникает гнойный лабиринтит. Если же инфекция попадает в полость черепа – развиваются внутричерепные отогенные осложнения, такие, как отогенный менингит, абсцесс мозга, парез лицевого нерва, или тромбоз сигмовидного синуса с отогенным сепсисом.
Лечение.
Лечение проводится строго по стадиям.
В 1 стадии:
1) противовоспалительные
2) обезболивающие
3) антигистаминные
4) витамины
5) антибиотики назначаются не всем больным, а только детям до одного года и больным с высокой температурой тела.
Местное лечение. Закапывание сосудосуживающих капель в нос.
Спиртовые растворы в ухо, такие, как борный спирт, фурациллиновый, левомицетиновый. Все капли закапываются только в подогретом виде, температура раствора – 37-38 градусов.
Спирты хорошо чередовать с водными растворами, такими, как 20% р-р альбуцида, 2% р-р диоксидина, капли «отинум». «отипакс», «софрадекс», «нормакс». Можно приготовить лекарственную смесь, когда на 10 мл спирта берут 1мл 2% раствора новокаина и 1 мл адреналина.
В этой стадии применяются полуспиртовые согревающие компрессы на 3 – 4 часа или на ночь.
Во 2-й стадии лечение направлено на хорошую очистку слухового прохода от гноя. Это достигается многократным закапыванием 3% р-ра перекиси водорода с последующей сухой очисткой. Если гной густой, вязкий и плохо отделяется, можно промывать ухо стерильными р-ми, например р-ром фурациллина, диоксидина, физ. р-ром. После очистки обязательно введение турунды с водным раствором.
В первые двое суток после перфорации очистку производят через каждый час, затем через 2 и 3 часа. Турунду с лекарством нельзя держать более 4-х часов, так как это может привести к нарушению оттока гноя из барабанной полости.
Общее лечение проводится так же, как и в 1-й стадии, только уже всем больным назначаются антибиотики.
В 3-й стадии применяют продувание слуховых труб для профилактики спаечного процесса. Для ускорения заживления перфорации в слуховой проход вводят турунды с заживляющими мазями, такими, как актовегин, солкосерил, пантенол. Можно стягивать края перфорации, прижигая их 20-30% р-ром азотнокислого серебра или трихлоруксуснрй кислотой.
Профилактика заключается в своевременном лечении острых и хронических синуситов, заболеваний носа и носоглотки. При наличии у больного искривления носовой перегородки, гипертрофии носовых раковин, полипов проводят хирургическое вмешательство. Для профилактики отитов у детей большое значение имеет раннее выявление аденоидов и их удаление.
Из общих профилактических мероприятий основное значение имеет повышение защитных сил организма.
Хронический гнойный средний отит
Занимает 2-е место в структуре ЛОР-патологии (14-20 человек на 1000 населения). Большая социальная значимость этого заболевания обусловлена развитием тугоухости, которая затрудняет общение людей друг с другом, ограничивает процесс общения и профессиональную деятельность. Частые обострения приводят к стойкой потере трудоспособности. Если процесс принимает неблагоприятное течение, процесс может распространиться в полость черепа.
Факторы, способствующие переходу острого воспаления в хроническое:
1.Снижение иммунитета.
2.Наличие очагов инфекции в верхних дыхательных путях.
3.Высокая вирулентность возбудителя.
4.Анатомические особенности сосцевидного отростка – склеротический тип.
5.Недостаточное питание, гиповитаминоз.
6.Наследственный фактор (наследуется тип слизистой оболочки барабанной полости).
Различают 2 формы хронического отита:
1. Хронический гнойный мезотимпанит
2. Хронический гнойный эпитимпанит
Хронический гнойный мезотимпанит
Характеризуется медленным и благоприятным течением. Поражается слизистая оболочка барабанной полости, её среднего и нижнего этажей. Жалобы на умеренные боли в ухе, снижение слуха, Гноетечение из уха слизисто- гнойного характера, светлое, без запаха. При отоскопии перфорация центрального характера в ее натянутой части, гной, грануляции, могут быть полипы. Ремиссии чередуются с обострениями, которые начинаются после перенесенных заболеваний верхних дыхательных путей, при попадании воды в ухо. Эта разновидность гнойного отита практически не дает внутричерепных осложнений.
Хронический гнойный эпитимпанит.
Характеризуется более тяжелым, неблагоприятным течением. Процесс локализуется в верхнем этаже барабанной полости – аттике. Поражается не только слизистая оболочка, но и кость, в том числе и костные стенки барабанной полости, и слуховые косточки. Больные жалуются на постоянные боли, шум в ухе и снижение слуха, могут беспокоить так же головная боль и головокружение, гноетечение из уха, при этом гной густой с неприятным запахом, что обусловлено кариозным процессом.
При отоскопии:перфорация краевого характера в ненатянутой части барабанной перепонки, в барабанной полости, помимо гноя, грануляций и полипов, что бывает и при мезотимпаните, обнаруживаются также и холестеатомные массы.
Холестеатома– это опухолевидное образование, которое образуется при врастании эпидермиса из наружного слухового прохода через краевую перфорацию барабанной перепонки. Эпидермис слущивается, наслаивается друг на друга, пропитывается холестерином, белком, продуктами распада. Сверху холестеатома покрыта соединительнотканной оболочкой , которая плотно прилегает к кости и врастает в неё.
Холестеатома выделяет вещества, которые разрушают костную ткань, что может привести к разрушению стенок барабанной полости и развитию внутричерепных осложнений – менингита и абсцесса мозга; при разрушении канала лицевого нерва – развивается парез лицевого нерва.
Лечение хронического отита.
Консервативное Хирургическое
Общее Местное
Общее лечение. Оно должно быть направлено на стимуляцию защитных свойств организма. Назначаются иммуномодуляторы, адаптогены, такие, как н-ка женьшеня, элеутерококка, китайского лимонника, золотого корня и др.
Проводится коррекция метаболических нарушений: это биогенные стимуляторы, пентоксил, метилурацил. Применяется аутогемотерапия.
Антибиотики назначают только в период обострения, после антибиограммы.
Местное лечение:
1 этап. Очистка барабанной полости от гноя, промывание стерильными растворами диоксидина, хлоргексидина, эктерицида, фурациллина.
2 этап. Введение лекарственных веществ в барабанную полость, таких, как антибиотики, антисептики, противовоспалительные; препараты, стимулирующие заживление. Если есть грануляции, их прижигают 10% р-ром протаргола, колларгола, азотнокислым серебром. При наличии полипов их удаляют специальной полипной петлёй. Если есть холестеатома, её можно промывать р-ром гипохлорида натрия, ферментами, для лучшего её растворения. Холестеатому лучше удалять хирургическим путём..
Лекарства вводятся путём закапывания, на турундах, в виде аэрозолей, свечей.
Лекарственные средства необходимо менять каждые 10-14 дней во избежание привыкания к ним микрофлоры.
3 этап – закрытие перфорации барабанной перепонки. Рубцеванию дефекта способствует прижигание краёв 25% р-ром нитрата серебра, трихлоруксусной кислотой.
Чаще применяют искусственное закрытие дефекта с помощью биологических или синтетических материалов (различные клеи, пористая пластмасса, аутофибринная плёнка, венозный лоскут, фасция, куриный амнион). Такое вмешательство называется мирингопластика. При помощи неё не только закрывают дефект барабанной перепонки, но и улучшают слух.
Хирургическое лечение.
Целью его является
1) удаление патологических очагов из височной кости.
2) улучшение слуха.
Применяется радикальная операция, при которой удаляются все патологические изменённые ткани, грануляции, гной, холестеатома, участки кости, разрушенные кариесом, и все полости объединяют в одну общую. Поэтому эту операцию называют общеполостной. Она носит характер санирующей (удаляется гнойный очаг в среднем ухе) и профилактический (предупреждается развитие отогенных осложнений)
Абсолютным показанием к радикальной операции являются:
1.Кариес кости
2.Холестеатома
3.Парез лицевого нерва
4.Отогенные внутричерепные осложнения
При появлении симптомов внутричерепного осложнения операция проводится в срочном порядке, так как промедление является угрожающим для жизни больного.
После радикальной операции при хорошем исходе и полном очищении барабанной полости применяется тимпанопластика, или слухоулучшающая операция.
Мастоидит.
Это острое гнойное воспаление тканей сосцевидного отростка височной кости. В толще сосцевидного отростка находятся воздухоносные ячейки, которые сообщаются с полостью среднего уха.
Воспаление ячеек сосцевидного отростка чаще является осложнением острого гнойного воспаления среднего уха (острого среднего отита). Как самостоятельное заболевание, мастоидит может возникнуть в результате травмы или при сепсисе.
При мастоидите происходит гнойное расплавление слизистой оболочки ячеек и костной ткани сосцевидного отростка, их разрушение и образование больших полостей, заполненных гноем.
Мастоидит вызывается теми же микроорганизмами, что и предшествующий ему средний отит – стафилококками, стрептококками, вирусами и грибами.
На развитие заболевания оказывают влияние различные неблагоприятные факторы, воздействующие на организм и ослабление общей реактивности организма.
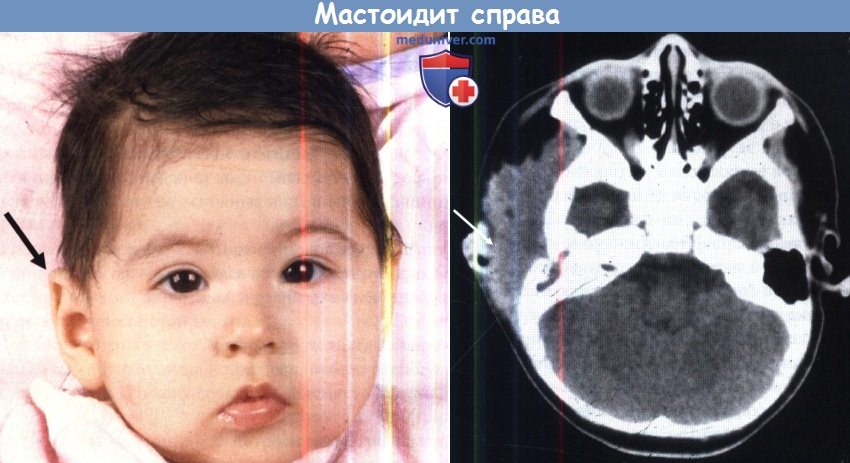
Симптомы и течение: заболевание обычно развивается на исходе острого отита – на 3-й неделе заболевания. Вновь отмечается повышение температуры до 38-40 градусов, появляется головная боль, бессонница, потеря аппетита. Отмечается боль в ухе пульсирующего характера, ее интенсивность нарастает с каждым днем. При надавливании на сосцевидный отросток (кзади от уха) отмечается резкая болезненность, кожа над ним гиперемирована и отечна. Основной симптом – обильное гноетечение из уха. При отоскопии (осмотре уха) – барабанная перепонка гиперемирована, выглядит утолщенной – “мясистой”, наружный слуховой проход сужен за счет опущения его задневерхней стенки, в слуховом проходе большое количество гноя.
Иногда гной может прорываться под надкостницу сосцевидного отростка, отслаивая ее вместе с кожей. В таком случае формируется субпериостальный абсцесс, ушная раковина смещается кпереди и книзу, кожа заушной области становится лоснящейся и ярко-красной.
Осложнения: перехода процесса на мозговые оболочки – менингит, сигмовидный синус или лабиринт (лабиринтит), паралич лицевого нерва, гнойные затеки (флегмоны) в области шеи, абсцессы в заушной области.
Диагностика: основывается на характерной клинике, осмотре барабанной перепонки и заушной области, рентгенографии сосцевидных отростков, исследовании крови (СОЭ).
Лечение: проводится в условиях ЛОР-стационара, применяют консервативные и хирургические методы.
Консервативные мероприятия направлены на обеспечение хорошего оттока гноя из полости среднего уха, борьбу с воспалением и гнойной инфекцией.
Обязательно назначаются антибиотики, препаратами первого выбора являются: Амоксиклав, Аугментин, Цефуроксим. Препараты назначаются парентеральтно (внутривенно или внутримышечно), длительность лечения до 2-х недель. В качестве препаратов резерва используются Клацид, Сумамед или Вильпрафен. В случае тяжелого течения острого мастоидита (или в послеоперационном периоде) назначается парентерально Цефтрииаксон, Цефотаксим. Одновременно назначаются антигистаминные препараты, витамины.
Производится также миринготомия (рассечение барабанной перепонки). При наличии субпериостального абсцесса проводится его вскрытие.
Самым эффективным методом лечения является оперативное вмешательство.Операция носит название – антромастоидотомия. Показаниями к операции являются наличие осложнений и неэффективность консервативного лечения. Операция заключается во вскрытии сосцевидного отростка через разрез в заушной области, проводится под общей анестезией.
Рекомендуемые страницы:
Читайте также:
Источник
Исход среднего отита. Острый мастоидит при среднем отитеПри обычном течении острого среднего отита наиболее часто отмечается полное выздоровление. В процессе рассасывания инфильтрата и обратного развития всего патологического процесса в среднем ухе мукозно-периостальный слой приходит к норме во всех отделах, эпителиальный покров восстанавливается, перфорация барабанной перепонки закрывается путем срастания краев и образования нежного, часто незаметного при отоскопии рубца; в некоторых случаях, когда перфорация имеет более значительные размеры, восстановление целости барабанной перепонки происходит за счет регенерации лишь слизистого и эпидермального слоев; в образовавшемся таким образом нежном рубце собственный слой барабанной перепонки отсутствует. Нормальный цвет ее и все опознавательные пункты полностью восстанавливаются. Иногда рубец бывает более грубым и содержит отложения солей, видимые при отоскопии в форме белых пятен. Слух восстанавливается обычно до пределов практической нормы. Я. С. Темкин, Г. Левенфиш и др. сообщают, что тугоухость в ряде случаев может возникнуть в результате неправильного лечения острых средних отитов только антибиотиками. Нередко врачи упускают другие методы лечения (продувание, физиотерапия и пр.), что иногда приводит к длительной или стойкой тугоухости. Наряду с хорошим исходом острого среднего гнойного отита наблюдается ряд отклонений и в первую очередь переход в такую (осложненную) форму, когда воспаление выходит за пределы слизистой среднего уха и сосцевидного отростка, переходит на периост и кость, вызывает расплавление ее. Расплавление кости может вести к развитию внутричерепных осложнений. Мы не будем здесь касаться клиники тех исходов, которые ведут к образованию спаек между краями перфорации и медиальной стенкой барабанной полости (хронический вторичный адгезивный отит) или образованию стойкого отверстия в барабанной перепонке и периодическому гноетечению (хронический гнойный средний отит), так как они рассматриваются в соответствующих главах.
В заключение мы считаем целесообразным дать описание периостита сосцевидного отростка, потому что он наблюдается на различных этапах течения острого среднего отита. Периостит развивается обычно несколько позже, когда долго (более 2—3 дней и позже) задерживается опорожнение гноя, и воспалительный процесс по местным сосудистым путям (через костные сосуды, открывающиеся на поверхности сосцевидного отростка, или костные щели) распространяется на периост, но при отсутствии разрушения кости. Иное значение имеет периостит сосцевидного остростка, развивающийся в более поздние сроки (на 3—4-й неделе) после начала острого отита. Здесь переход воспаления может уже происходить вследствие изменений самой кости и потому в эти сроки периостит является уже в значительной степени симптомом мастоидита. Патологоанатомические изменения при периостите сводятся к расширению сосудов периоста, но цвет наружных покровов может оставаться нормальным. Далее следует умеренное серозное пропитывание, что ведет к легкому утолщению мягких тканей. Периостит часто соответствует периоду эмпиемы по Л. Т. Левину или антроцеллюлита. Указанные патологоанатомические изменения вызывают и некоторые характерные клинические симптомы: появление легкой сглаженности линии по месту прикрепления ушной раковины и небольшая инфильтрация мягких тканей. Последнее удается обнаружить путем одновременной пальпации обоих сосцевидных отростков, при которой можно установить путем сравнения разницу в толщине, напряженности и подвижности мягких тканей на больной и здоровой стороне. В более тяжелых случаях возможно некоторое повышение температуры. Субъективные симптомы в легких случаях могут отсутствовать, а в более тяжелых — выражаются в появлении боли спонтанной или при глубокой пальпации сосцевидного отростка. Указанных данных обычно достаточно для диагноза периостита. Что касается вопроса о дифференциальной диагностике между самостоятельным периоститом и периоститом, сопровождающим мастоидит, то для этого нужно продолжить исследование и оценить все другие симптомы, руководствуясь тем, что периостит является в эти сроки только одним из симптомов мастоидита. Обыкновенно периостит заканчивается в течение 3—4 дней. Если при соответствующем лечении периостит не разрешается, то это является признаком поражения кости, возможно, мастоидита. – Также рекомендуем “Консервативное лечение среднего отита. Карболовый глицерин при среднем отите” Оглавление темы “Лечение среднего отита”: |
Источник
Все осложнения острого среднего отита – воспаления ухаКак писал Shambaugh в предисловии к книге «Хирургия уха», «ни одна отрасль медицинской науки не была изменена на более глубоком уровне, не продвинулась быстрее и не получила столько пользы от сульфаниламидов и антибиотикотерапии, как хирургия уха». Авторы вспоминают рассказы очевидцев о том, как после введения антибиотиков в Чикаго чудесным образом освобождались инфекционные больницы; это изменения нашло отражение и в отологии. В настоящее время проблема более коварна. Для молодого отиатра неприятным сюрпризом станут последствия вирусного поражения организма, когда у пациента с отитом в течение 12 часов развивается коматозное и почти предсмертное состояние. При написании данной главы авторы ставили задачу каталогизации и обобщения современных представлений о местных и внутричерепных осложнениях среднего отита в надежде, что катастрофические осложнения могут быть предотвращены при своевременном вмешательстве. Средний отит — это воспаление части или всего мукопериоста слуховой трубы, барабанной полости, антрума и всех пневматизированных пространств височной кости. Осложнения среднего отита определяются как распространение инфекции за пределы среднего уха. Как хронический, так и острый средний отит могут вызывать осложнения. До применения антибиотиков 52% осложнений были связаны с вирулентным острым средним отитом. В настоящее время наиболее частые осложнения возникают на фоне хронического среднего отита. Заболеваемость и смертность от осложнений можно минимизировать если хорошо знать специфические виды дренажа уха, основу патологического процесса, ранние проявления и симптомы осложнений. Эти обобщения важны в настоящее время, так как редкость возникновения осложнений ограничивает личный опыт многих отиатров.
а) Перфорация pars tensa барабанной перепонки как осложнение острого воспаления уха. Острый средний отит бактериальной природы обычно поражает детей дошкольного возраста, как правило, источником инфекции является носоглотка. Первоначально воспаление в среднем ухе протекает с нагноением, осложнениями и их разрешением. За экссудацией серозно-фиброзного содержимого в среднем ухе следует воспалительная стадия, гиперемия и отек слизистой оболочки. При нарастании объема жидкости в среднем ухе давление на барабанную перепонку увеличивается, и если не выполнена миринготомия, происходит перфорация барабанной перепонки, обычно в передне-нижнем квадранте. Боль стихает, интоксикация и лихорадка уменьшаются. В большинстве случаев после стихания воспаления перфорация спонтанно закрывается. В европеоидной популяции перфорация персистирует у 2% пациентов. Снижение слуха ассоциировано с перфорацией и обычно умеренное. Пробы Вебера и Ринне положительные с обеих сторон. Аудиометрические исследования подтверждают камертональные тесты. Причины кондуктивной тугоухости при перфорации барабанной перепонки рассмотрены в отдельной статье на сайте. Перфорация барабанной перепонки может быть закрыта хирургическим методом. Каковы шансы на успех мирингопластики в таких случаях? Дисфункция слуховой трубы уменьшает шансы успешной мирингопластики. К сожалению, точная предоперационная оценка слуховой трубы невозможна. Состояние противоположной слуховой трубы не является определяющим. Лучшая корреляция определяется между дисфункцией слуховой трубы и пневматизацией сосцевидного отростка. Результат эффективности мирингопластики тем выше, чем лучше пневматизация сосцевидного отростка, достигая 95%. б) Острый мастоидит/субпериостальный абсцесс как осложнение острого среднего отита. Острый мастоидит представляет собой распространение воспаления острого среднего отита на антрум и клетки сосцевидного отростка. Такое распространение возможно через вход в пещеру, соединяющий эпитимпанум с антрумом. По данным Nager, «легкое течение острого мастоидита всегда сопровождает острый средний отит, однако воспалительный процесс локализуется в надкостнице». Таким образом, любое воспаление барабанной полости лучше называть тимпаномастоидит. Обычные КТ и МРТ исследования выявляют «мастоидит» даже при отсутствии клинических данных, боли и болезненности над сосцевидным отростком или любого доказательства разрушения костных ячеек. В таких случаях несоответствия необходимо проследить развитие тимпатномастоидита в субпериостальный абсцесс: если во время тимпаномастоидита вход блокирован воспалительной тканью, слизисто-гнойное содержимое может скапливаться в антруме и смежных ячейках. При усугублении инфекционного процесса, продолжающемся блоке входа в пещеру и неадекватной антибактериальной терапии может возникнуть ретроградный тромбофлебит с отеком и целлюлитом мягких тканей заушной области, вызывая ипсила-теральную боль в заушной области, отек и индурацию. Если гнойный процесс не дренируется спонтанным или хирургическим путем, происходит разрушение костных стенок клеток сосцевидного отростка, что приводит к сливному мастоидиту. Начиная с этой стадии, прогрессирование идет непрерывно с возможностью следующих осложнений:
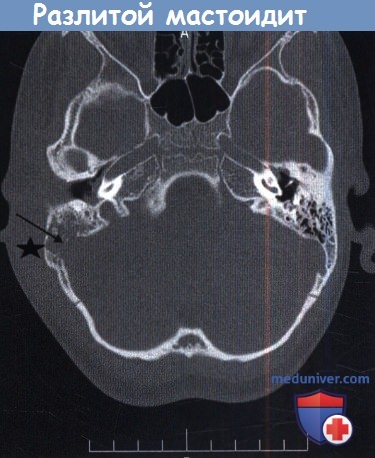
В многоцентровом исследовании 223 случаев мастоидита/острого среднего отита, Luntz et al. выявили, что в 88% случаев мастоидит возник у детей в возрасте до восьми лет. При поступлении в стационар в 22% случаях имелись местные или интракраниальные осложнения. Наиболее часто выявляли изолированную флору: Streptococcus pneumoniae, Streptococcus puogenes, Staphylococcus aureus, Staphylococcus (коагулазонегативный), Haemophilus influenzae, Pseudomonas aeruginosa. Культуры Pseudomonas spp. выявлены у 18 пациентов (8%), но следует отметить, что у 50% из них образец материала был взят из наружного слухового прохода. У 12 из 18 пациентов излечение произошло без осложнений, хотя противосинегнойные антибиотики не использовались. Эти авторы также обнаружили, что лечение антибактериальными каплями при остром среднем отите не гарантирует отсутствие мастоидита. Ранняя миринготомия позволяет обеспечить менее осложненное течение мастоидита. Несливной мастоидит эффективно лечат, используя внутривенное введение специфических антибиотиков, миринготомию и установление вентиляционной трубки (шунта). Однако в 20% случаев такого лечения недостаточно, и необходимо выполнить кортикальную мастоидэктомию. Внимательное наблюдение за такими детьми, позволяет предотвратить развитие серьезных осложнений. Разлитой мастоидит и субпериостальный абсцесс требуют детальной оценки и выполнения рентгенологического обследования. Лечение включает антибактериальную терапию препаратами четвертого поколения, миринготомию и кортикальную мастоидэктомию. Важно помнить, что у младенцев и маленьких детей шилососцевидное отверстие располагается на латеральной поверхности сосцевидного отростка. Следовательно, заушный разрез должен быть модифицирован и не должен спускаться ниже дна наружного слухового прохода с мониторингом лицевого нерва. Иммунокомпрометированные пациенты более восприимчивы к развитию разлитого мастоидита. Пациент на рисунке ниже был ВИЧ-позитивным. После эпизода острого среднего отита развился зигоматицит. При неадекватном лечении острого среднего отита могут возникнуть осложнения. Подострое течение среднего отита, следствие неадекватной терапии, замедляет стихание первичных симптомов острого отита, с прогрессированием заболевания и формированием острого мастоидального абсцесса без типичной интоксикации. Holt и Gates описали опыт лечения девяти пациентов с так называемым маскированным мастоидитом, у которых возникли интратемпоральные и/или внутричерепные осложнения. История заболевания в таких случаях представляет персистируютцее слабое раздражение, диарею и пульсацию в ухе после кажущегося улучшения острого отита после применения антибактериальных препаратов. Вялотекущее воспаление было обнаружено Meyerhoff et al. в височных костях при остром среднем отите. Основываясь на клинических данных, авторы заключили, что анаэробная флора, такая как Peptococcus spp. и Bacteriodes spp., развиваются в анаэробной среде сосцевидного отростка при блоке входа в пещеру грануляционной тканью. Эти анаэробные микроорганизмы обладают высокой вирулентностью и приводят к развитию остеита с минимальной или отсутствующей болью. У пациента на рисунке ниже выявлен безболезненный отек заушной области. Как часто бывает в таких случаях, барабанная перепонка утолщена, но интактна. При КТ выявлен субпериостальный абсцесс, потребовавший хирургического дренирования и кортикальной мастоидэктомии. В девяти случаях маскированного мастоидита Holt и Gates обнаружили ассоциированные осложнения, включавшие эпидуральный абсцесс (2 случая), паралич лицевого нерва (1), менингит и эпидуральный абсцесс (1), менингит (2), абсцесс мозга (2), и энцефалит (1). Важно очень внимательно следить за этим коварным заболеванием и при возможности выполнять КТ височной кости для исключения осложнений. При остром осложнении среднего отита необходимо выполнить КТ с контрастированием для выявления тромбофлебита или внутричерепных осложнений.
в) Петрозит как осложнение острого среднего отита. Петрозит (известный как апицит) — воспаление пневматизированных ячеек каменистой порции височной кости и редкое осложнение острого среднего отита. У многих людей верхушка пирамиды височной кости мало пневматизирована, при этом выделяют два основных вида пневматизации: Schuknecht классифицировал петрозит на острый и хронический. Острый петрозит: С точки зрения патологии острый петрозит аналогичен острому тимпаномастоидиту, описанному ранее. В большинстве случаев воспаление разрешается самостоятельно, бессимптомно. Если продукты воспаления сохраняются, то может возникнуть остеит в верхушке пирамиды височной кости, что приводит к диплопии и ретро-орбитальной боли. Компрессия отводящего нерва в канале Дорелло под связкой Грубера (каменисто-клиновидной), вызывает паралич ипсилатеральной латеральной прямой мышцы. Ипсилатеральный тройничный нерв, расположенный на верхушке пирамиды, также воспаляется, что приводит к ретро-орбитальным болям. Триада симптомов: средний отит, ипсилатерельная ретро-орбитальная боль, парез отводящего нерва известна как синдром Градениго. Диагноз подтверждается КТ-исследованием височной кости с высоким разрешением. Хронический пертозит: В дополнение к воспалительным изменениям происходит формирование новой костной ткани и резорбция. Остеит, затрагивающий костный лабиринт, твердую мозговую оболочку или вены, может вызывать лабиринтит, менингит, эпидуральный абсцесс или абсцессы мозга. Лечение петрозита включает системную антибактериальную терапию и хирургический дренаж. Первый этап включает выполнение мастоидэктомии с обнажением полукружных каналов. В этом случае можно подойти к верхушке несколькими доступами в зависимости от расположения инфекционного процесса, пневматизации височной кости и слуха. При глухом ухе транслабиринтный и чрезуш-ный доступы являются наиболее простыми и обеспечивают хороший обзор верхушки. Данный доступ возможен и при сохранившемся слухе, когда клиническое состояние угрожает жизни пациента, так как этот подход считается более удобным и безопасным, однако приведет к потере слуха. При переднем расположении более оптимальным считается трансулитковый доступ. При слышащем ухе подвисочный и подулитковый доступы обеспечивают подход к переднему расположению патологического очага. Ретролабиринтные или субаркуатные доступы позволяют выполнить дренаж задних клеток с сохранением слуха. г) Паралич лицевого нерва как осложнение острого воспаления уха. У детей чаще возникает вторичный паралич лицевого нерва после перенесенного острого среднего отита. Как и при других осложнениях острого среднего отита, риск развития снижает назначение антибиотиков. Обычно первые симптомы паралича возникают спустя несколько дней после начала острого среднего отита. Паралич лицевого нерва редко возникает как начальный симптом острого среднего отита. Патофизиология: Пути распространения патологического процесса: Микроорганизмы, вызывающие паралич лицевого нерва, схожи с таковым при остром среднем отите. Гнойный процесс или остеит вокруг обнажившегося нерва приводит к воспалению и отеку нерва. Токсины и ишемия играют второстепенную роль. Лечение:
д) Лабиринтит как осложнение острого воспаления уха. По классификации Schuknecht выделяют три типа лабиринтита: Серозный лабиринтит является осложнением острого или хронического среднего отита. Предполагается, что экзотоксины бактерий проникают во внутреннее ухо через овальное или круглое окно или фистулу лабиринта. Как осложнение острого среднего отита наиболее вероятны первые два пути распространения инфекции. Согласно Schuknecht, в острой фазе нет клинических признаков для дифференци-ровки серозного и гнойного лабиринтита. Диагноз ретроспективный. Если вестибулярные и слуховые функции частично или полностью восстанавливаются, можно сделать вывод о том, что лабиринтит был серозным. Margolis et al. исследовали слух на высоких частотах у детей, перенесших острый средний отит в контрольной группе. Было обнаружено, что в группе детей, перенесших острый средний отит, снижение слуха на высоких частотах встречалось чаще. В дополнение к антибактериальной терапии среднего отита при выявлении или подозрении на лабиринтит следует назначать адьювантную терапию глюкортикостероидами. – Также рекомендуем “Все осложнения хронического среднего отита – хронического воспаления уха” Оглавление темы “Осложнения среднего отита.”:
|