Острые гнойные пневмонии у детей

Острая гнойная деструктивная пневмония у детей (ОГДП) это патологическое состояние, протекающее с образованием внутрилегочных полостей, склонное к присоединению плевральных осложнений. ОГДП составляют до 15% от общего числа пневмоний у детей. По типу поражения различают первичную деструкцию, – бронхогенную, и вторичную – гематогенную. У большинства детей развитию первичной деструкции легких предшествуют острые респираторные вирусные заболевания (ОРВИ), в связи с чем максимальная заболеваемость ОГДП приходится на осенне-зимний и весенний периоды.
Роль вирусной инфекции в развитии ОГДП у детей не однозначна: вирусы поражают слизистые оболочки дыхательных путей, разрушая реснички и мерцательный эпителий, что ведет к нарушению эвакуаторной функции «мукоциллиарного эскалатора» и колонизации бронхиального дерева микробами; вызывают отек интерстициальной ткани и межальвеолярных перегородок, десквамацию альвеолоцитов, диффузные и местные расстройства гемо- и лимфоциркуляции.
Нарушения сосудистой проницаемости, экссудация и кровоизлияния создают благоприятные условия для размножения бактериальной флоры в респираторном отделе легких и проявления ее патогенного воздействия. С другой стороны, ОРВИ угнетают общую резистентность организма в связи с иммунодепрессивным действием вирусов. Именно поэтому ОГДП наиболее часто осложняют гриппозную инфекцию (вирус гриппа в наибольшей степени угнетает клеточное звено иммунитета). Прослеживается отчетливая зависимость между интенсивностью иммунодепрессивного действия ОРВИ и развитием гнойных осложнений у детей с пневмониями. Установлено также прямое токсическое воздействие вируса гриппа на активность альвеолярных макрофагов, являющихся важнейшим фактором противомикробной устойчивости легких.
Таким образом, ОРВИ являются, по существу, “пусковым механизмом” острых бактериальных пневмоний.
Состав микрофлоры верхних дыхательных путей изучен достаточно хорошо. Прослеживается определенная тенденция: с нарастанием тяжести острого воспалительного бронхолегочного процесса происходит изменение микробного пейзажа верхних дыхательных путей — увеличивается удельных вес грамотрицательной условно-патогенной микрофлоры. Золотистый стафилококк является наиболее частым этиологическим агентом ОГДП.
Важным звеном в генезе ОГДП является широко практикуемая до настоящего времени антибактериальная химиотерапия детей с ОРВИ: Антибиотики, не влияя на вирус—возбудитель инфекции, подавляют прежде всего кокковую сапрофитную аутофлору ротоносоглотки, которая играет важную роль в естественной резистентности респираторного аппарата к условно патогенным микробам. Также антибиотикотерапия сама по себе может снижать резистентность макроорганизма. Сама деструкция легочной ткани, как главное звено в генезе ОГДП, обусловлена в первую очередь патогенными свойствами микробов, наиболее изученными у стафилококков и пневмококков, которые обладают набором ферментов и токсинов, повреждающих легочные структуры.
Синегнойная палочка, являющаяся наиболее частым возбудителем ОГДП среди грамотрицательных микроорганизмов, выделяет экзотоксин А, эластазу, протеазы, лецитиназу, фосфолипазу С и др. Особое значение в патогенезе грамотрицательных инфекций придают эндотоксину, который вызывает дистрофические изменения слизистых оболочек, множественные кровоизлияния в них и накопление геморрагического экссудата в серозных полостях.
Генез плевральных осложнений при грамотрицательных ОГДП принципиально такой же, как и при стафилококковых: прорыв кортикально расположенных абсцессов, через висцеральную плевру приводит к развитию пио-, пневмо- или септического шока, который в настоящее время и является, по-видимому, главной причиной летальных исходов у детей с ОГДП. Заболеванием страдают, преимущественно, дети первых 3-х лет жизни, которые составляют около 70% из общего количества таких больных.. Наиболее типичным фактором неблагоприятного преморбидного фона являются частые (5 и более раз в году) ОРВИ, сопровождающиеся применением антибиотиков. Значительная часть детей (20—30%) вообще не имеют в анамнезе указаний на неблагоприятный преморбидный фон.
Чаще всего (85%) острые гнойные деструкции легких являются непосредственным осложнением вирусно-бактериальной пневмонии и начинаются с ОРВИ. Примерно у 10% больных деструктивная пневмония развивается вследствие диссеминации хирургической инфекции из первичного гнойного очага (отит, омфалит, абсцессы мягких тканей, остеомиелит, деструктивный аппендицит). Иногда «пусковым механизмом» ОГДП служат детские инфекции (корь, ветряная оспа, краснуха) и профилактические вакцинации. Время от начала ОРВИ до развития первичных деструкции легких колеблется в широких пределах: от 3-х до 30 и более суток. Соответственно варьируют и сроки поступления больных в специализированный стационар.
Клиника
У большинства детей (70—80%) заболевание начинается остро: на фоне ОРВИ (насморк, кашель, подъем температуры, вялость) нарастают одышка и гипертермия, появляются боли в грудной клетке при кашле, цианоз носо-губного треугольника. У всех детей отчетливо выявляются признаки бактериального поражения легких: выраженная интоксикация (бледность кожного покрова, вялость, беспокойство, снижение реакции на внешние раздражители, тахикардия и приглушенность сердечных тонов, у части детей — метеоризм обложенность языка и т. д.), очаговая физикальная симптоматика и изменения в формуле крови.
Среди легочных форм поражения преобладают «лобиты»: перкуторно в проекции пораженной доли определяется укорочение звука, при аускультации — умеренное ослабление дыхания (часто с бронхиальным оттенком) и иногда крепитирующне хрипы
При верхнедолевой (наиболее частой) локализации воспаления зона физикальных изменений располагается впереди от среднеподмышечной линии; при нижнедолевой — преимущественно кзади от нее (соответственно в верхних и нижних легочных полях). Нижнедолевой лобит, как правило, сопровождается более или менее выраженным серозным плевритом, в связи с чем притупление перкуторного звука бывает более интенсивным, а границы его смещаются кпереди от среднемышечной линии. У 5% детей выявляются признаки внутрилегочных полостных образований (макроабсцесс).
Крупнокалиберные хрипы и резкое бронхиальное (иногда амфорическое) дыхание в проекции верхней доли (абсцессы нижнедолевой локализации физикально дифференцировать не удается). Инфильтративные формы характеризуются воспалительной инфильтрацией легочной ткани полисегментарного или очагового характера, с быстрым вовлечением в воспалительный процесс плевры.
При легочно-плевральных формах ОГДП признаки интоксикации выражены, как правило, сильнее, а физикальная симптоматика варьирует в широких пределах. Для фибриноторакса характерно укорочение перкуторного тона почти надо всей поверхностью гемиторакса, дыхание проводится резко ослабленным, хрипы обычно не выслушиваются, смещение средостения в здоровую сторону не отмечается. Припиотораксе определяется классическая симптоматика эмпиемы плевры.
В наиболее тяжелом состоянии поступают дети с пиопневмотораксом, у которых, как правило, выражен «синдром внутригрудного напряжения»: резкая бледность кожного покрова, цианоз носогубного треугольника, поверхностное дыхание с раздуванием крыльев носа и одышкой до 60—80 в минуту, тахикардия.
Дети беспокойны или, наоборот, заторможены, стремятся принять вынужденное положение — на больном боку. При осмотре отмечается снижение дыхательных экскурсий на стороне поражения, иногда отчетливо заметно расширение межреберных промежутков. Перкуторно над верхней частью гемиторакса выявляется тимпанический тон, в нижних отделах, наоборот, — укорочение тона. Дыхание резко ослаблено или не проводится вовсе, хрипы, как правило, не выслушиваются. Определяется смещение границ средостения в здоровую сторону.
У детей с правосторонним пиопневмотораксом нижняя граница печени может смещаться на 3—5 см. ниже реберной дуги (в отличие от действительного увеличения печени после разрешениявнутригрудного напряжения печень сразу «уменьшается»). У 4—5% детей с пиопневмотораксом быстро нарастающее внутригрудное напряжение приводит к развитию «плевро-пульмонального шока»: серость кожного покрова, нитевидный пульс, артериальная гипотония, набухание шейных вен, заторможенность, неадекватность.
У большинства детей, поступающих в поздние сроки от начала заболевания, последнее развивается постепенно: на фоне затяжной ОРВИ нарастают явления интоксикации и дыхательной недостаточности, в связи с чем дети госпитализируются первоначально в инфекционные отделения, где на фоне антибиотикотерапии (как правило — препаратами из группы полусинтетических пенициллинов и цефалоспоринов) состояние их прогрессивно ухудшается вплоть до развития клиники «плевропневмонии», по поводу чего и осуществляется перевод в специализированный стационар. Такие больные поступают к хирургам уже в тяжелом или очень тяжелом состоянии в связи с распространенным и, как правило, двусторонним поражением.
Диагностика
Наиболее информативным и объективным исследованием является рентгенография грудной клетки. Всем детям при подозрении на патологию органов дыхания, независимо от возраста и тяжести состояния сразу при поступлении в лечебное учреждение необходимо производить обзорные рентгенограммы грудной клетки в прямой (задне-передней) проекции в вертикальном положении на максимальном вдохе. При необходимости делают снимок в боковой проекции, что позволяет:
- точно локализовать патологический процесс,
- обнаружить деструктивные полости и газ в легких и в плевральных полостях,
- выявить полисегментарные инфильтраты, расположенные в одной или нескольких долях легкого,
- а также обнаружить проявления реактивного плеврита в виде уплотнения соответствующих участков плевры.
Пораженные сегменты в начальной фазе воспаления увеличиваются в объеме и деформируют ход междолевых щелей, частично коллабируя прилежащие интактные сегменты, сосудистый рисунок которых представляется сгущенным. По мере развития воспалительного процесса уже на 2—5 сутки заболевания па фоне воспалительной инфильтрации определяются округлые воздушные образования различной величины, возникающие вследствие некроза легочной панерхимы; количество их вариирует от 2 до 4 — реже они бывают единичными или множественными. Вокруг них прослеживается воспалительный вал.
Лечение
В настоящее время большинство детских хирургов пересмотрело свое отношение к радикальным операциям на легких у детей при острых гнойных деструктивных процессах. Наряду с усовершенствованием консервативной интенсивной и антибактериальной терапии, в последние годы предложен ряд модифицированных хирургических методов, направленных на санацию местного гнойно-деструктивного очага. Особое внимание хирурги-пульмонологи сосредоточили на разработке и внедрение в практику органосохраняющих методов эндоскопической хирургии, которые в сочетании со щадящими, малотравматическими хирургическими вмешательствами регламентируются в различных лечебных комплексах, как методы «малой хирургии». Выбор каждого из методов или их сочетаний определяется как формой легочного или легочноплевралыюго процесса, так и особенностями его клинического течения у ребенка.
При легочных формах ОГДП, наряду с консервативными мероприятиями, направленными на восстановление дренажной функции бронхов (стимуляция кашля, ингаляции, отхаркивающие и пр.) широко используют поднаркозную бронхоскопию (БС), показаниями к которой служат:
- Сегментарные или лобарные нарушения бронхиальной проходимости на фоне острой воспалительной инфильтрации доли легкого или мелкоочаговой внутрилегочной деструкции (острый гнойный лобит);
- Одиночные или множественные острые внутрилегоч-ные абсцессы без плевральных осложнений;
- Наличие в легком одной или несколько сухих напряженных полостей («булл»);
- Выраженный гнойный или катарально-гнойныи эндобронхит.
БС у детей с ОГДП проводят под наркозом бронхоскопом Шторца по общепринятой методике. При наличии распространенного гнойного или катарально-гнойного эндобронхита производят санацию бронхиального дерева: после удаления из просвета бронхов гнойной или слизисто-гнойной мокроты с помощью электроотсоса (применяют специальные пластиковые эндобронхиальные катетеры) в просвет бронхиального дерева инсталлируют 5—10 мл (в зависимости от возраста ребенка) 0,1% р-ра фурагина К (солуфара) с последующей его аспирацией. При наличии густого гнойного секрета процедуру заканчивают введением муколитиков (предпочтительнее 10% раствор ацетилцистеина: 2—10 мл в зависимости от возраста). Как показывает практика, у детей с легочными формами ОГДП бывает достаточно 2—3 процедур с интервалами 1—2 дня.
Однако ведущее место в эндоскопическом лечении детей с напряженными долевыми инфильтратами («лобитами») или полостными образованиями в легких занимает лечебная катетеризация бронхов, которую осуществляют во время бронхоскопии рентгеноконтрастными сосудистыми катетерами с наружным диаметром 0,1—0,2 см. Предварительно, по данным рентгенографии, уточняют локализацию патологического процесса в легком, дистальньй конец катетера изгибают под углом, соответственно архитектонике долевого или сегментарного бронха, который необходимо катетеризировать.
При периферической локализации гнойно-деструктивных полостей и наличии фибринозных спаек между висцеральной и париетальной листками плевры (которые образуются в относительно поздние сроки заболевания), возможна чрезторакальная санация одиночных блокированных абсцессов легких.
Пункцию абсцесса осуществляют в точке наиболее близкого прилегания к грудной стенке после четкой его локализации путем рентгенографии. Анестезию кожи, мягких тканей и париетальной плевры проводят 1% раствором новокаина. Иглу желательно вводить в полость абсцесса по верхней проекции уровня жидкости или чуть ниже него. Проникновение иглы в полость гнойника ощущается как характерное «проваливание», после чего в шприц свободно аспирируется гнои с воздухом.
После полного удаления гноя полость абсцесса многократно промывают адекватным количеству гноя физиологическим раствором до«чистой воды», а затем — раствором антисептиков (0,1% фурагин К, 1% р-р диоксидина, 0,02—0,05% р-р хлоргексидина и др.). Извлекать иглу из полости необходимо при разрежении в шприце, а лучше всего — подключив к игле электроотсос. Пункции легочных полостей производят обычно через день, в количестве 3—5 вмешательств. Если в результате их нет выраженной положительной динамики местного процесса, прибегают к дренированию полости гнойника путем торакоцентеза (по Мональди). В последние годы, однако, многие авторы предпочитают микродренирование.
При легочно-плевральных формах ОГДП основной задачей хирургического лечения является аспирация из плевральной полости гноя и газа, что способствует ее санации и расправлению коллабированного легкого. Эту задачу можно осуществлять с помощью плевральной пункции или дренирования плевральной полости.
Показанием к пункции плевральной полости служит выявленное или заподозренное по данным клинико-рентгенологического анализа, а также УЗИ наличие жидкости или газа в плевральной полости.
Пункция проводится по верхнему краю ребра в 5-6 межреберьях по средне- или заднеаксилярной линиям. У больных с серозным или серозно-фибринозном плеврите эта манипуляция является основным методом санации плевры. При распространенном пиотораксе, всех формах пиопневмоторакса, а также при неэффективности пункционного лечения проводится торакоцентез и дренирование плевральной полости в режиме активной аспирации. Для дренирования применяется силиконовая трубка с внутренним диаметром 0,4-0,5 см; режим аспирации 5-20 см водного столба. Аспирационное дренирование плевральной полости позволяет добится ее санации и расправления легкого у большинства больных.
При неэффективности лечения, образовании полилакунарных осумкований и обширном фибринотораксе проводят торакоскопию с закрытой декортикацией легкого.
Контрольные вопросы
1. Что такое «три М»?
2. Какие микробы являются возбудителями гнойной-хирургической инфекции у детей?
3. Какие анатомо-физиологические особенности являются причиной более высокой заболеваемости у детей по сравнению с взрослыми?
4. Какие факторы риска для развития госпитальной инфекции вы знаете?
5. Назовите основные составляющие патогенеза гнойной хирургической инфекции.
6. Какие формы гнойной хирургической инфекции вы знаете?
7. Каковы принципы диагностики гнойной инфекции?
8. Что такое псевдофурункулез?
9. Какова клиническая картина мастита новорожденных?
10. Какие формы омфалита вы знаете. Расскажите о каждой из них.
11. Какие особенности кожи новорожденных предрасполагают к развитию флегмоны новорожденных?
12. Что такое острый гематогенный остеомиелит?
13. Какие формы ОГО вы знаете?
14. Какова клиническая картина ОГО?
15. Какие основные этапы лечения острого гематогенного остеомиелита вы знаете?
16. Что такое лимфаденит? Перечислите основные формы и опишите их.
17. Какую роль ОРВИ играют в развитии бактериальных пневмоний?
18. Какие формы острой гнойно-деструктивной пневмонии вы знаете? Каковы их особенности?
19. Какова тактика лечения ОГДП?
Бычков В.А., Манжос П.И., Бачу М.Рафик Х., Городова А.В.
Опубликовал Константин Моканов
Источник
Термин «,деструкция», происходит от латинского слова «,destructio»,, что в переводе означает «,разрушение»,. Острыми деструктивными называются воспаления легких, которые характеризуется гнойным расплавлением легочной ткани и интерстициального каркаса.
Это очень тяжело протекающая пневмония, которая, согласно статистическим данным, регистрируется у каждого десятого ребенка, болеющего пневмонией.
- Клиника инфильтративно-деструктивной формы пневмонии
- Симптоматика гнойного лобита у детей
- Клинические признаки абсцесса легких у детей
Причины и патогенез острых деструктивных воспалений легких у детей
Деструктивные процессы в легких характерны больше для недоношенных и грудничков, что связано с незрелостью их иммунной системы.
 Среди причин развития деструктивных пневмоний в детском возрасте большую роль играют:
Среди причин развития деструктивных пневмоний в детском возрасте большую роль играют:
- вирусы (гриппа, парагриппа) – до 50%,
- золотистый стафилококк – до 30%,
- пневмококки – 25%,
- хламидии,
- микоплазма,
- грибковая инфекция.
Факторами риска возникновения острой деструктивной пневмонии у детей являются:
- аспирация дыхательных путей (околоплодными водами в родах, содержимым желудка),
- гипотрофия (дефицит массы тела),
- пороки сердца,
- иммунодефицитные состояния,
- острые респираторные вирусные инфекции,
- нерациональная антибиотикотерапия, проведенная накануне.
 Попадание возбудителя в легкие происходит разными путями. Наиболее частым является бронхогенный путь, при котором микроорганизмы вдыхаются ребенком естественным путем (через бронхи) с воздухом. Более редкими являются гематогенный и лимфогенный пути заражения.
Попадание возбудителя в легкие происходит разными путями. Наиболее частым является бронхогенный путь, при котором микроорганизмы вдыхаются ребенком естественным путем (через бронхи) с воздухом. Более редкими являются гематогенный и лимфогенный пути заражения.
Острая респираторная вирусная инфекция увеличивает выработку слизи в дыхательных путях ребенка, но при этом ослабляет ее противоинфекционные свойства. Вирусы в процессе своей жизнедеятельности разрушают клетки альвеолярных стенок. Густая мокрота нарушает работу мукоцилиарного аппарата, в результате этого слизь, содержащая микроорганизмы и разрушенные клетки альвеолярного эпителия, скапливается в просвете альвеол, нарушая тем самым дыхательную функцию легких.
На фоне сниженного вирусами местного бронхопульмонального иммунитета в легких начинает активно развиваться вторичная бактериальная флора.
Таким образом, причиной деструктивных пневмоний, которые возникают при острых респираторных вирусных заболеваниях, являются не вирусы, а вирусно-бактериальные ассоциации.
Внедрение инфекционного агента в ослабленную дыхательную систему ребенка вызывает отечность и полнокровие слизистых оболочек бронхов и бронхиол, что нарушает их вентиляционную и дренажную функции. У детей с отягощенным аллергологическим анамнезом такие морфофункциональные изменения в легких могут в считанные часы привести к удушью вследствие острого бронхообструктивного синдрома.
 Застой крови в сосудах легких приводит к нарушению легочной микроциркуляции. В результате этого в мелких сосудах запускаются процессы патологического тромбообразования, что еще больше затрудняет кровообращение в легочных тканях. В итоге начинается гипоксия клеток легочных структур с их последующим некрозом (отмиранием).
Застой крови в сосудах легких приводит к нарушению легочной микроциркуляции. В результате этого в мелких сосудах запускаются процессы патологического тромбообразования, что еще больше затрудняет кровообращение в легочных тканях. В итоге начинается гипоксия клеток легочных структур с их последующим некрозом (отмиранием).
Из разрушенных клеток легких высвобождаются множество внутриклеточных ферментов и продуктов распада. В присутствии микрофлоры процесс отмирания и гнойного распада ткани легкого усугубляется. Вокруг некротического очага наблюдается реактивное воспаление ткани легкого.
Классификация деструктивных пневмоний
Острая гнойная деструктивная пневмония у детей протекает тяжело, с септическими проявлениями. Различают несколько вариантов течения острой легочной деструкции:
-
 При остром течении патологии в легких происходит активный гнойно-воспалительный процесс с расплавлением тканей. Клинические симптомы и интоксикационный синдром при этой форме очень выражены.
При остром течении патологии в легких происходит активный гнойно-воспалительный процесс с расплавлением тканей. Клинические симптомы и интоксикационный синдром при этой форме очень выражены. - При подостром течении клиническая картина умеренно выражена. Часто пневмония с таким течением заканчивается отграничением гнойного очага – абсцедированием.
- Острая пневмония у детей при ее хроническом течении часто заканчивается выздоровлением.
Различают несколько форм острого гнойного воспаления легких, что зависит от обширности патологии в легких и окружающих их тканях:
- Инфильтративно-деструктивная (имеет клинику полисегментарного воспаления легких, которое характеризуется подострым течением с образованием множественных гнойных полостей небольшого размера с перифокальным воспалением легочной ткани).
- Гнойный лобит (протекает с гнойным воспалением ткани целой легочной доли, в центре которой формируется деструктивный очаг).
-
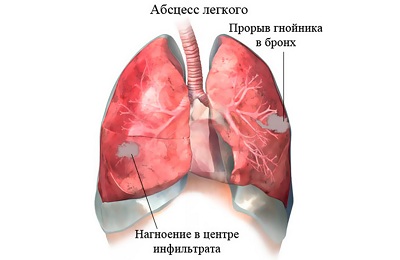 Абсцесс легкого (характеризуется формированием псевдоабсцесса, где на месте деструкции участка легкого формируется полость, ограниченная стенкой из фибрина. Вследствие разрушения волокон фибрина в образовавшейся полости скапливаются разрушенная легочная ткань и гной. Однако, поскольку такой псевдоабсцесс не имеет соединительнотканной оболочки (капсулы), он быстро прорывает в бронх или плевральную полость.
Абсцесс легкого (характеризуется формированием псевдоабсцесса, где на месте деструкции участка легкого формируется полость, ограниченная стенкой из фибрина. Вследствие разрушения волокон фибрина в образовавшейся полости скапливаются разрушенная легочная ткань и гной. Однако, поскольку такой псевдоабсцесс не имеет соединительнотканной оболочки (капсулы), он быстро прорывает в бронх или плевральную полость. - Буллезная (протекает с образованием воздушных полостей. Если эти полости небольшие по размеру, они часто самоликвидируются. Такие буллы имеют тонкую стенку, поэтому при их расположении близко к плевре, они могут прорываться в плевральную полость).
Клиническая картина каждой из форм имеет свои особенности клинической и рентгенологической картины, что позволяет своевременно поставить ребенку диагноз и назначить адекватную терапию.
Особенности клиники разных видов деструкций легких у детей
Деструктивная пневмония у детей обычно имеет острое начало. Выраженность клинической картины зависит от течения и формы заболевания, возраста и состояния иммунитета ребенка.
Клиника инфильтративно-деструктивной формы пневмонии
Клиническими признаками инфильтративно-деструктивной формы острой деструктивной пневмонии являются:
- связь с острой респираторной инфекцией,
- острое начало,
-
 лихорадка (до 40°С),
лихорадка (до 40°С), - одышка,
- учащение сердцебиения,
- цианоз периоральной (около рта) области и кончиков пальцев,
- при перкуссии выявляется притупление звука над зоной инфильтрации,
- при аускультации грудной клетки над пораженной зоной легкого выслушивается ослабленное дыхание,
- на рентгенограмме – негомогенное затемнение ткани легкого с множественными «,ячейками»,.
Симптоматика гнойного лобита у детей
При возникновении у ребенка гнойного лобита симптоматика будет такой:
- быстрое нарастание тяжелой интоксикации,
-
 выраженная одышка,
выраженная одышка, - цианоз кожных покровов,
- при осмотре определяется уменьшение амплитуды дыхательных движений пораженной половины грудной клетки,
- при перкуссии – притупление перкуторного звука,
- при аускультации – резко ослабленное дыхание или его отсутствие над пораженной долей легкого,
- на рентгенограмме – гомогенное затемнение всей доли легкого, признаки парапневмонического плеврита.
Клинические признаки абсцесса легких у детей
При образовании абсцесса легкого симптоматику можно разделить на стадии, что зависит от процессов, происходящих в легких:
-
 До прорыва: лихорадка с ознобом, болевые ощущения в грудной клетке, выраженный интоксикационный синдром, учащение дыхания.
До прорыва: лихорадка с ознобом, болевые ощущения в грудной клетке, выраженный интоксикационный синдром, учащение дыхания. - После прорыва: в бронх (снижение температуры тела и улучшение состояния ребенка), в плевральную полость (внезапная боль со стороны прорыва и резкое ухудшение состояния пациента).
При перкуссии над полостью абсцесса выявляется тупой перкуторный звук, а при аускультации – ослабленное дыхание. На рентгенограмме определяется круглый очаг с четкими очертаниями, а если имеет место прорыв в бронх – уровень экссудата в этом очаге.
Буллы в легких указывают на выздоровление после деструктивной пневмонии и являются вариантом благоприятного исхода.
На рентгенограмме буллы определяются в виде полостей с тонкими стенками, вокруг которых находится нормальная легочная ткань.
Диагностика и возможные осложнения
Выявление острых гнойных деструктивных пневмоний у детей проводится с помощью:
-
 физикальных методов (осмотра, пальпации, перкуссии, аускультации),
физикальных методов (осмотра, пальпации, перкуссии, аускультации), - обзорной рентгенографии,
- лабораторных исследований (анализов крови, мокроты, плевральной жидкости),
- ультразвукового исследования органов грудной клетки,
- других методов (компьютерной или магнитно-резонансной томографии).
Как правило, врачи-клиницисты в своей практике применяют не все дополнительные методы исследования. Их объем зависит от выраженности клинической симптоматики у ребенка, опыта врача, физической и материальной возможности их проведения.
Острые гнойные деструктивные процессы в легких при несвоевременном и неправильном лечении могут осложняться, что усугубляет течение патологии и закончится летально. Осложнениями острого деструктивного воспаления легких у детей являются легочными и внелегочными, например:
- пиоторакс – развивается вследствие прорыва в плевральную полость абсцессов, образовавшихся при инфильтративно-деструктивной форме пневмонии,
- пиопневмоторакс – возникает в результате прорыва гнойного лобита или абсцесса, которые возникли в результате острой деструктивной пневмонии,
-
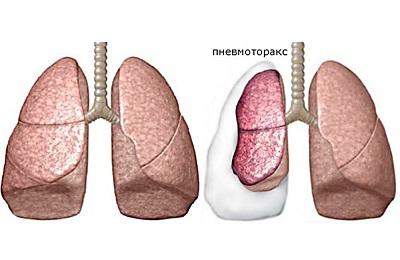 пневмоторакс – происходит при прорыве в плевральную полость буллы. При наличии клапана из разорвавшейся стенки буллезной полости развивается напряженный пневмоторакс,
пневмоторакс – происходит при прорыве в плевральную полость буллы. При наличии клапана из разорвавшейся стенки буллезной полости развивается напряженный пневмоторакс, - фибриноторакс – на их основе формируются спайки,
- острая дыхательная недостаточность,
- инфекционно-токсический шок,
- септикопиемия,
- сепсис,
- сердечно-сосудистая, почечная или полиорганнная недостаточность.
Частым осложнением острых деструктивных воспалений легких у детей является вовлечение плевры, что проявляется в виде парапневмонического плеврита. В результате этого в плевральной полости начинают накапливаться белки, лейкоциты, эритроциты (экссудативный плеврит), откладываться нити фибрина (фибринозный плеврит), что приводит к образованию спаек. Клинически такой плеврит проявляется сильными болями с пораженной стороны грудной клетки, ребенок щадит эту сторону при дыхании, что при внешнем осмотре выглядит как отставание половины грудной клетки при дыхании.
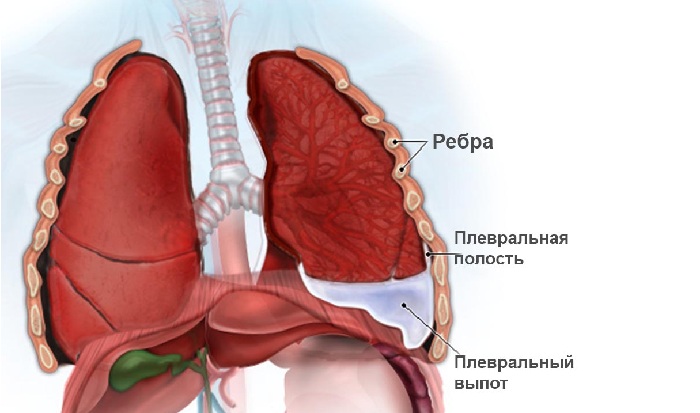
Плеврит
Процесс скопления гноя в плевральной полости может принять хроническое течение. При большом количестве фибринозных спаек между ними формируются гнойные полости – развивается эмпиема плевры. Протекает эта стадия с выраженным интоксикационным синдромом и недостаточностью внутренних органов.
Лечение и профилактика острых деструктивных пневмоний у детей
Дети в остром периоде гнойного деструктивного воспаления легких должны госпитализироваться в отделение интенсивной терапии. Пневмонии у детей подлежат комплексному лечению с обязательным назначением антибактериального препарата или их комбинации. Выбор антибиотика зависит от:
-
 возраста ребенка,
возраста ребенка, - тяжести заболевания,
- обширности процесса,
- вида возбудителя,
- состояния иммунитета,
- сопутствующих патологий,
- наличия осложнений.
До первого введения или приема антибиотика проводится взятие материала для бактериологического посева. До получения результатов бакпосева и определения антибиотикоустойчивости возбудителя ребенку назначаются антибактериальные препараты широкого спектра действия (Амоксиклав, Цефуроксим, Кларитромицин и другие) эмпирически, то есть без подтверждения вида возбудителя и его чувствительности к этому средству.
Вместе с антибиотиками назначаются пробиотики (Лактовит, Линекс, Бифиформ). После получения результатов бактериологического посева проводится коррекция антибиотикотерапии (при необходимости).
Если есть подозрение, что первичным возбудителем послужила вирусная или грибковая инфекция, то вместе с антибактериальной терапией возможно назначение противовирусных и противогрибковых средств.
 В случае неэффективности антибиотикотерапии проводят замену противомикробного препарата. Неэффективный считается антибиотик, который не дает уменьшения клинической симптоматики после 3-5 дней приема (в зависимости от тяжести патологического процесса). Длительность лечения антибиотиками определяет врач на основании клинических данных, осмотра и результатов лабораторных исследований и рентгенографии. Средняя продолжительность у детей составляет около 4 недель.
В случае неэффективности антибиотикотерапии проводят замену противомикробного препарата. Неэффективный считается антибиотик, который не дает уменьшения клинической симптоматики после 3-5 дней приема (в зависимости от тяжести патологического процесса). Длительность лечения антибиотиками определяет врач на основании клинических данных, осмотра и результатов лабораторных исследований и рентгенографии. Средняя продолжительность у детей составляет около 4 недель.
Еще одним из главных направлений консервативной терапии при острых гнойных деструктивных воспалениях легких у детей является дезинтоксикационное лечение. Для этого назначается инфузионная терапия солевыми растворами, растворами глюкозы, детоксикантами (Реополиглюкин, Гемодез) на фоне диуретиков.
Патогенетическая терапия острых гнойных деструктивных воспалений легких включает назначение:
- бронхолитических, муколитических препаратов, бронходилататоров (Ацетилцистеин, Лазолван, Мукалтин, Бромгексин, Эуфиллин) – для облегчения отхождения мокроты,
- антигистаминных средств (Димедрол, Супрастин, Терфен, Эриус) – при признаках бронхоспазма,
- системных энзимов (Вобэнзима, Флогэнзима) – для предупреждения спаечной болезни.

По показаниям назначаются и препараты других групп. Это входит в компетенцию лечащего врача и зависит от имеющихся у ребенка показаний для их назначения.
При нарастании симптоматики и появлении осложнений острой деструктивной пневмонии у детей показано оперативное лечение – дренирование плевральной полости. Для этого между шестым и седьмым ребрами в плевральную полость вводится дренажная трубка, по которой может отводиться гной или подаваться ферментные препараты (при выраженном спаечном процессе) или антибиотики (при пиотораксе).
 Профилактика возникновения острых гнойных деструктивных воспалений легких у детей заключается в своевременном выявлении и лечении заболеваний дыхательной системы, в том числе острых респираторных инфекций, и проведении вакцинопрофилактики.
Профилактика возникновения острых гнойных деструктивных воспалений легких у детей заключается в своевременном выявлении и лечении заболеваний дыхательной системы, в том числе острых респираторных инфекций, и проведении вакцинопрофилактики.
Прогноз при своевременно начатом правильном лечении острых гнойных деструктивных пневмоний у детей в целом благоприятный, однако летальность от осложнений острых гнойных деструктивных пневмоний составляет около 1%.
Загрузка…
Источник
