Основные факторы способствующие образованию пролежней

Профилактика и уход за пациентом при пролежнях.
Уход за руками и ногами.
Уход за ногтями нужно проводить очень бережно, в противном случае эта процедура может привести к травме кожи вокруг ногтевого ложа и последующему инфицированию (панариций). Не нужно стричь ногти пациенту до самого основания, иначе можно поранить кожу. Необходимо быть особенно осторожным при стрижке ногтей пациентов, страдающих диабетом, и другими недугами, сопровождающимися чувствительности кожи.
Опрелости — это воспаление кожи в естественных складках вследствии мацерации и трения кожных поверхностей. Мацерация — размягчение и разрыхление тканей во влажной тёплой среде.
Области образования опрелостей: под молочными железами, в подмышечных впадинах, паховых складках, между пальцами ног.
Развитие опрелостей: раздражение кожи — яркая гиперемия кожи — небольшие эрозии, мокнутия, изъязвления кожи (мокнутие — отделение серозного экссудата через дефекты эпидермиса при воспалительных процессах в коже). Профилактика опрелостей: своевременный гигиенический уход за кожей, лечение потливости. После мытья кожи с мылом необходимо ее тщательное высушивание и обработка присыпкой, содержащей тальк (только на сухую кожу).
Пролежень – некроз (омертвление) кожи, подкожного жирового слоя, мышц, сухожилий, нервов, вплоть до кости в результате длительного сдавления.
Меры по профилактике пролежней регламентирует приказ МЗ РФ от 17.04.2002г. № 123 «Об утверждении отраслевого стандарта «Протокол ведения больных. Пролежни». Пролежни легко образуются у ослабленных пациентов, вынужденных длительно находиться в горизонтальном положении, или сидеть без движения.
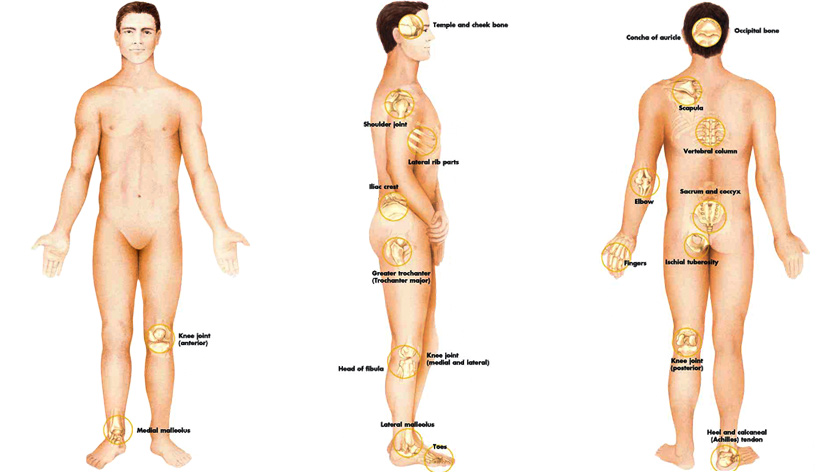
Места образования пролежней: в положении лежа на спине – затылок, шейный позвонок, область лопаток, крестец, локти, пятки. В положении «на боку» пролежни могут образовываться в области виска, скуловой дуги, за ухом (сосцевидный отросток), плеча, локтей (сбоку), тазобедренного, коленных и голеностопных суставов. В положении «сидя» пролежни появляются в области копчика и седалищных бугров, в некоторых случаях — на пальцах ног, если «давит» тяжелое одеяло.
На сегодняшний день сестринская наука располагает достаточными данными, позволяющими использовать эффективные методы и профилактики, и лечения пролежней.
1. Давление. Вследствие давления тела происходит сдавливание тканей (кожи, мышц) между поверхностью, на которую оно опирается, и выступами костей. Давление еще более усиливается под действием тяжелого постельного белья, плотных повязок или одежды человека, в том числе обуви у пациентов, сидящих неподвижно. Прямое давление вызывает расстройство кровоснабжения и иннервации, ишемию тканей, впоследствии некроз. У пожилых пациентов деструкция (разрушение) тканей происходит спустя 2ч. непрерывного давления.
2. «Срезывающая сила». Разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно вызывается сдвигом тканей относительно поверхности, или их «срезывания». Это происходит, если:
1. Человек съезжает в постели с подушек вниз или подтягивается к изголовью кровати; 2. При неправильной технике перемещения пациента персоналом или родственником; 3. Если медсестра «вытягивает» простыню из-под пациента. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней. Причем, глубокие повреждения могут стать заметны лишь спустя некоторое время, так как расположенная над ними кожа в течение двух недель может оставаться неповрежденной.
3. Третий фактор — трение как компонент «срезывающей силы». Оно вызывает отслаивание рогового слоя кожи, приводя к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены ему люди при недержании мочи, потоотделении, ношении влажного и не впитывающего влагу (синтетического) нательного белья или располагающиеся на не впитывающих влагу поверхностях (пластмассовые стулья, клеенки).
Причины, предрасполагающие к развитию пролежней: слишком большая или слишком низкая масса тела; сухость кожи образующиеся вследствие этого трещины; недержание мочи и/или кала и чрезмерная влажность; заболевания сосудов, приводящие к нарушению питания тканей; анемия; ограничение подвижности пациента вследствие; апатии и депрессии; повреждения двигательных центров головного и спинного мозга; боли, недостаточное поступление белка с пищей, влажное нижнее белье; неправильная техника перемещения пациента; жесткие поверхности, на которых сидит (лежит) пациент; длительное сидение в постели (на стуле); неправильное положение тела.
В настоящее время оценку риска развития пролежней проводят по одной из шкал: Nоrton и Waterlow. Шкала J. Waterlow применима ко всем категориям пациентов. Работать с этой шкалой достаточно просто: оценив пациента по 10 предложенным параметрам, нужно суммировать полученные баллы. 1-9 баллов – риска нет; 10-14 — зона риска; 15-19 — высокая степень риска; 20 балов — очень высокая степень риска.
Шкала оценки Нортон — система подсчета баллов, в основе которой пять критериев: физическое состояние, психическое состояние, активность, подвижность и недержание. 0-12 — зона высокого риска; 12-14 — зона умеренного риска; от 14 и выше отсутствие риска. Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней по Waterlow.
Степени развития пролежней:
1 степень. Эритема, не распространяющаяся на здоровые участки кожи. Повреждение, предшествующее язвообразованию.
2 степень. Частичное снижение толщины кожи, связанное с повреждением эпидермиса или кожи. Поверхностная язва в виде ссадины, пузыря или неглубокого кратера.
3 степень. Полная потеря толщины кожи, развившаяся вследствие повреждения или некроза тканей, располагающихся под ней, но не глубже фасции.
4 степень. Полная потеря толщины кожи, с некрозом или разрушением тканей мышц, костей и других опорных структур (сухожилий, связок, капсул суставов и т.д.). В этой стадии, как и в 3-й, появляются свищи и полости в тканях.
Большинство пролежней составляют пролежни 1-й и 2-й степеней, которые при проведении консервативной терапии заживают, не оставляя грубого рубца. Остальные стадии (3,4) нуждаются в оперативном лечении.
Признаком начинающихся пролежней является гиперемия. Она предупреждает о необходимости обратить внимание на поврежденные участки кожи, где уже началось нарушение кровообращения.
Рис. 1. Наиболее уязвимые места для возникновения пролежней (отмечены точками).
Профилактика пролежней:
1. Меняйте положение пациента каждые два часа.
2. Для контроля систематичности этой процедуры рекомендуется на листе бумаги нарисовать часовой циферблат, где выделить каждый второй час. Прикрепите этот рисунок на стенку напротив пациента, и при каждом переворачивании отмечайте на рисунке очередной час смены положения больного;
3. Найдите наиболее удобное положение для пациента — такое, чтобы вес тела был равномерно распределен (воспользуйтесь обычными подушками), на каждую часть тела оказывалось минимальное давление;
4. Не подвергайте уязвимые участки тела пациента трению;
5. Обмываете уязвимые участки тела, соблюдая правила личной гигиены; пользуйтесь жидким мылом при мытье: тщательно просушивайте участки тела после мытья, смазывайте их кремом (если кожа сухая); побуждайте пациента вставать с кровати или кресла и немного прогуливаться (если он может ходить);
6. Сократите периоды сидения на стуле, если пролежни развиваются в области таза; побуждайте тяжелобольного по возможности принимать полулежачее положение;
7. Меняйте положение больного каждые 2 часа, используя дополнительные подушки для опоры (на левый бок, на спину, на правый бок, на живот – если позволяет состояние пациента); если пациент прикован болезнью к креслу или инвалидной коляске, посоветуйте ему ослаблять давление на ягодицы каждые 15 минут, наклоняться вперед, приподниматься, опираясь на ручки кресла, слегка наклоняться в сторону, приподнимая противоположную половину ягодицы;
8. При каждом перемещении, любом ухудшении или изменении состояния пациента осматривайте регулярно кожу в области крестца, пяток, лодыжек, лопаток, затылка, большого вертела бедренной кости, в области подмышечных впадин, промежности и молочных желез; проверяйте состояние постели, стряхивайте крошки, распрямляйте складки на постели;
9. Исключите контакт кожи пациента с жесткой частью кровати;
10. Не пользуйтесь резиновыми кругами и подкладками — они приводят к большему сдавливанию вокруг области давления и способствуют распространению пролежней;
11. Проверяйте при каждой смене положения состояние кожи в областях давления.
12.
Источник

Пролежни – это участки кожи и тканей, которые испытывают определенное воздействие. Оно приводит к нарушению кровообращения и питания тканей, а затем к атрофии, и некрозу. Факторы, приводящие к образованию пролежней, классифицируют и разделяют на две категории:
- внешние;
- внутренние.
Важно! Только комплексная оценка внешних и внутренних факторов дает возможность правильно назначить схему лечения и ухода за лежачим больным.
Внешние факторы
Есть четыре основополагающих внешних фактора, способствующие образованию пролежней, они представлены в таблице. Трение, в последних исследованиях, выделяют в отдельную категорию факторов образования пролежней.
- Давление. По причине давления на ткани и кожные покровы образуются пролежни. Сдавливание обычно более сильное в местах, где кости находятся близко к поверхности кожи, например, область копчика, локти. Пролежни при этом имеют округлую форму и четкую границу.
- Срезывающая сила. Повреждение тканей может происходить, когда пациент сдвигается в постели. Сдвиг тканей относительно поверхности способствует образованию глубоких пролежней, причем можно сразу не заметить, что под кожей идет воспалительный процесс. Кожа над повреждением может быть без каких-либо патологий в течение двух недель. После того как гематома или рана проступают они имеют нечеткую, рваную границу.
- Трение. Если позы лежачего больного меняют, но недостаточно часто меняют постельное белье и оно остается влажным от пота или мочи, то трение о такую поверхность ведет к образованию серьезных повреждений кожи. Наиболее типичные места появления таких образований – это крестец, ягодицы, пятки, локти. Раны, вызванные трением, выглядят загрязненными и имеют рваный край.
- Микроклимат кожи. Температура и влажность в местах наибольшего давления должна оставаться нормальной, чтобы не стать одним из основных факторов образования пролежней. Влажность влияет на тургор и прочность кожи. Повышенная температура усиливает потоотделение и, таким образом, увеличивает влажность, что приводит к образованию повреждений эпидермиса.
Внутренние факторы
Необходимо производить оценку внутренних факторов на постоянной основе, так как состояние пациента меняется с течением времени и с применением различных медикаментов.
Внутренние факторы, способствующие образованию пролежней, это:
- Общее состояние – оценивается наличие или отсутствие хронических заболеваний в анамнезе. Допустим диабет, повышает риски неприятных явлений в несколько раз.
- Активность пациента – полное отсутствие возможности движений увеличивает вероятность пролежневых ран. Младший медицинский персонал должен помогать пациенту в проведении минимального комплекса упражнений для уменьшения застойных явлений в органах и тканях.
- Нарушение работы периферических сосудов – патологии сосудов, оказывают прямое влияние на трофику тканей, а значит должны учитываться обязательно при проведении оценочных мероприятий. Курение также ухудшает состояние сосудов.
Важно! Максимально исключить влияние вредных привычек, в период проведения терапии. Пациентам рекомендовано бросить курить и злоупотреблять алкоголем.
- Рацион питания – недостаток или избыток питания, может прямым образом влиять на появление ран на поверхности кожи. Если масса тела избыточна, то пролежневые изъязвления появляются чаще. Но и нехватка веса приводит к ухудшению общего состояния кожных покровов и образованию пролежней способствует очень сильно.
- Влажность – недержание мочи или/и кала может увеличивать этот показатель, что способствует образованию пролежней. Нужно максимально часто (каждые 2 часа), при обнаружении таких состояний, делать общий туалет больному. Показатели влажности должны оставаться на нормальном уровне, излишняя сухость также должна быть исключена.
- Пролежни в анамнезе – в местах уже заживших пролежневых ран образуются рубцы, а это зоны повышенного риска, и их нужно постоянно контролировать. Показатели растяжимости рубцовой ткани снижены на 20% по отношению к здоровому эпидермису.
- Препараты, которые пациент принимал ранее, могут оказывать существенное влияние на эпидермис и ткани. Например, стероиды сильно ухудшают состояние кожи.
- Возрастная категория – пожилой возраст сильно увеличивает скорость раневых образований. При оценке пролежней по шкале Ватерлоу чем больше у пациента возраст, тем больший балл присваивается, а значит больной попадает в зону повышенного риска.
Итак, учитывать факторы образования пролежней нужно обязательно и в полном объеме, чтобы не упустить время, и не дать пролежневым процессам прогрессировать, переходя на стадии, где потребуется серьезное, дорогостоящее лечение с длительным сроком реабилитации.
Видео
136
Источник
У лежачих больных, полностью или частично парализованных пациентов, высок риск появления пролежней. Места их образования находятся там, где на кожу оказывается постоянное давление: спина (крестец, лопатки, ребра), ягодицы, ноги (бедра, колени, пальцы, стопы и пятки), локтевой сгиб и даже уши.
Причины и факторы риска
Главные враги пациента – трение, давление и время. Если наружное давление на ткани превосходит внутреннее давление капилляров в течении 2 и более часов, то возникновение пролежней почти неизбежно. Происходит это и при постоянном трении. Помимо вышеупомянутых причин, существует еще ряд немаловажных факторов, провоцирующих развитие некроза:
- некачественный уход и несоблюдение правил гигиены,
- нехватка белка в рационе,
- проблемы с весом: его недостаток или избыток,
- атрофия или спазмы мышц,
- повышенные сухость или влажность кожа,
- недержание мочи или кала,
- неврологические болезни и повреждения спинного мозга, приводящие к потере чувствительности,
- заболевания, провоцирующие нарушение кровообращения (сахарный диабет, атеросклероз и т.д.),
- анемия,
- нарушения психики и сознания.
Стадии пролежней
| Определяются по тяжести состояния: | |
| Первая стадия | Вторая стадия |
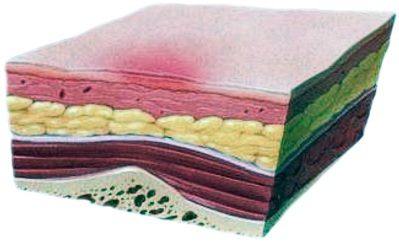 | 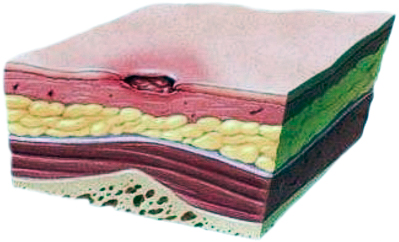 |
| кожа цела, но покраснела или побагровела, раздражена, отличается болезненностью и/или чувствительностью | имеется поверхностная рана, с отеком, похожая на язву, нередко пролежень выглядит как наполненный жидкостью пузырь |
| Третья стадия | Четвертная стадия |
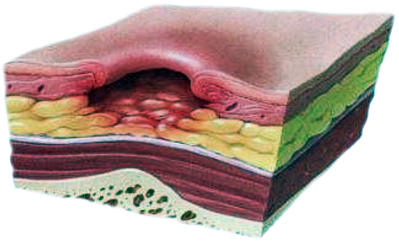 | 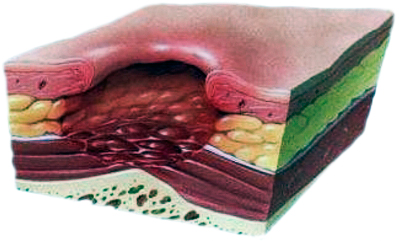 |
| глубокая, кратеризированная рана, с покрытым желтоватой некротизированной тканью дном. Она уже достигла жировой клетчатки, но еще не охватила внутренние ткани и органы | омертвение охватывает сухожилия, мышцы и кости, на дне пролежня – омертвевшая темная ткань |
Для оценивания рисков появления пролежней, их стадий и состояния пациента, в России применяется шкала Ватерлоу (скачать тест Waterlow Scale). Она включает данные:
- о поле, возрасте, телосложении, весе,
- наличии или отсутствии недержания, аппетита, нервных расстройств,
- о состоянии кожи,
- подвижности,
- проводимой терапии,
- дополнительных факторах риска.
Баллы суммируются, что указывает на степень риска развития такого осложнения:
- до 9 баллов – риска нет,
- 10-14 – средняя степень,
- 15-19 – повышенная,
- более 20 – очень высокая.
Виды пролежней: сухие и гнойные
Врачи используют несколько классификаций таких травм: по степени, причине возникновения, размерам, видам осложнений, но отдельного упоминания заслуживает разделение на сухой или влажный некроз:
- Сухие пролежни (мумифицированные) – ткани усыхают, как у мумии, у пораженного участка – четкие границы, выделения отсутствуют, инфекции возникают крайне редко. Пациент чувствует себя более-менее нормально, иногда – жалуется на болезненность,
- Гнойные пролежни (пролежневая гангрена) – гораздо опаснее: рана отечная, инфицированная, с гнойными выделениями. Здоровье пациента резко ухудшается: появляются жар, бредовое состояние и/или потеря сознания. Больной мучается от рвоты, сердцебиения и т.д. Если не начать лечение, то начнется заражение крови (сепсис), что чревато летальным исходом.
Лечение 2 типа некроза включает:
- хирургическое удаление гноя и некротического налета, постановку дренажа,
- обработку антисептиком (растворы борной кислоты, фурациллина, перекиси водорода и т.д.),
- наложение повязок, выводящих выделения,
- мази, ферменты, гидрогелевые и альгинатные салфетки и повязки,
- обработку антисептиками и противовоспалительными средствами для ускорения грануляции – как препаратами, так и мазевыми повязками,
- физиопроцедуры,
- метаболические и заживляющие средства на финальной стадии лечения.
Статьи по теме:








Предложения по теме

Перчатки латексные стерильные (текстурированные) – Vogt Medical
Vogt Medical
2239
за упаковку

Влажные салфетки Моликар Скин, 50 шт
Paul Hartmann
259
за упаковку

Нутрикомп Энергия Файбер ликвид (1,56 кКал/мл)
B.Braun
от 455
за штуку

Гель для ран Пронтосан
B.Braun
от 1000
за штуку

Салфетка с трипсином ПАМ-Т, 10х10 см
НТЦРИА Полиферм
170
за штуку

Протеокс-Т – салфетка с трипсином, 10х10 см
НТЦРИА Полиферм
155
за штуку

-30%
Противопролежневая подушка CQD-J-P
1700 1190
за штуку

Защитная пена – Меналинд (Протектор)
Paul Hartmann
574
за штуку
-30%
Противопролежневый матрас ИзиЭйр (418Е)
15500 10850
за упаковку

Лосьон для тела Моликар Скин, 500 мл
Paul Hartmann
543
за штуку

Перчатки хирургические латексные (микротекстурированные) – Peha-taft latex
Paul Hartmann
4800
за упаковку
предзаказ

Губчатая повязка Аскина Фоам
B.Braun
от 238
за штуку
предзаказ

Гидрогелевая повязка Гидротак Транспарент
Paul Hartmann
от 124
за штуку
предзаказ

Губчатая повязка ГидроТак
Paul Hartmann
от 339
за штуку
предзаказ

![]()
Повязка – ГидроКлин плюс кавити с ПГМБ
Paul Hartmann
от 258
за штуку
предзаказ

Нутрикомп Иммунный ликвид (1,36 кКал/мл)
B.Braun
534
за штуку
предзаказ

Нутрикомп Диабет ликвид (1 кКал/мл)
B.Braun
от 428
за штуку
предзаказ

Нутрикомп Стандарт ликвид (1 кКал/мл)
B.Braun
от 276
за штуку
предзаказ

Серебросодержащая повязка Аскина Калгитроль Аг
BBraun
от 394
за штуку
предзаказ

Гидрогелевая повязка Гелиос, 10х10 см
НТЦРИА Полиферм
220
за штуку
предзаказ

Стерильное покрытие Альгипор-М на раны и ожоги
ГК Пальма
от 110
за штуку
предзаказ
Источник
