Операции по удалению гнойного отита
Изменено: 11 мая 2018
Отит – это воспалительное заболевание наружного, внутреннего или среднего уха. По статистике практикующих ЛОР-врачей, отит является наиболее распространенным заболеванием среди взрослого населения. Операция на ухо при отите поможет справиться со стойкими патологическими изменениями органов слуха.
Показания и противопоказания
Чтобы справиться с патологическими изменениями в ухе, специалисты предлагают провести хирургическое вмешательство. Операция на ухе при отите проводится в стационаре, по назначению ЛОР-специалиста.
Показания к проведению хирургического вмешательства:
- Скопление большого количества гнойного экссудата, жидкости, выделяемой из тканей и сосудов во время воспалительных процессов.
- Сильные болезненные ощущения в области уха.
- Перфорация, разрыв, барабанной перепонки.
- Стремительное ухудшение слуха.
- Значительное повышение температуры тела.
- Воспалительные процессы уха хронического характера, при этом отмечается наличие нагноения в среднем ухе.
Операция при гнойном среднем отите поможет предотвратить дальнейшее инфицирование, обеспечит отток гнойного содержимого и поможет восстановить нормальное функционирование уха. Подробнее об отите среднего уха →
Противопоказания для проведения хирургической операции:
- Тяжелое состояние больного.
- Период обострения хронических процессов.
- Абсолютная глухота.
- Нарушена проходимость евстахиевой трубы.
- Наличие явлений сепсиса – тяжелого заболевания, возникающего из-за распространения инфекции по организму с током крови.
Подготовка
Любое хирургическое вмешательство предполагает небольшой подготовительный этап. Проведение операции на ухе при отите не является исключением. Прежде всего, необходимо выяснить общее состояние организма, тип патологического процесса и особенности органа, на котором предстоит операция.
Для этого используют инструментальные методы и лабораторное изучение анализов:
- Общий анализ крови позволит оценить, как сильно развивается воспалительный процесс, каковы показатели гемоглобина и скорость оседания эритроцитов.
- Общий анализ мочи позволит оценить работу почек.
- Биохимический анализ крови, кровь на Rh- фактор и группу крови. Определение группы крови и резус-фактора поможет в том случае, если во время оперативного вмешательства понадобится переливание крови. Это обычная врачебная практика, метод перестраховки.
- Бакпосев жидкости, выделяемой из уха, поможет выявить тип возбудителя.
- Отоскопическое обследование делается ЛОР–врачом с помощью специальной аппаратуры. Помогает выяснить состояние больного уха.
- Снимок височной кости с помощью рентгена. Позволит определить индивидуальные особенности строения органа и локализацию патологического процесса.
- Исследование с помощью компьютерной томографии обеспечит более подробными данными о строении органа и патологическом процессе. Часто назначают как альтернативу рентгенографии.
- Консультации терапевта, невропатолога назначают по индивидуальным показаниям, чтобы исключить хронические или сопутствующие заболевания.
При наличии перфорации барабанной перепонки необходимо защищать ухо от затекания воды. При принятии душа или мытье головы вставлять в слуховой проход ватную турунду, пропитанную вазелином. По этой же причине запрещено плавать в бассейне или открытых водоемах. Перед операцией возможно назначение короткого курса антибиотиков. В период подготовки следует строго выполнять все врачебные рекомендации.
Виды
Несколько десятилетий назад целью оперативного лечения гнойного среднего отита было санирование пораженного органа и упреждение развития осложнений. Но с появлением современных технологий ситуация кардинально изменилась. Поэтапные операции позволяют восстановить слуховой аппарат, барабанную перепонку и слуховые косточки.
Хирургические манипуляции проводят под местным обезболиванием или с применением безопасного кратковременного и не глубокого Рауш-наркоза.
Санирующая (радикальная) операция
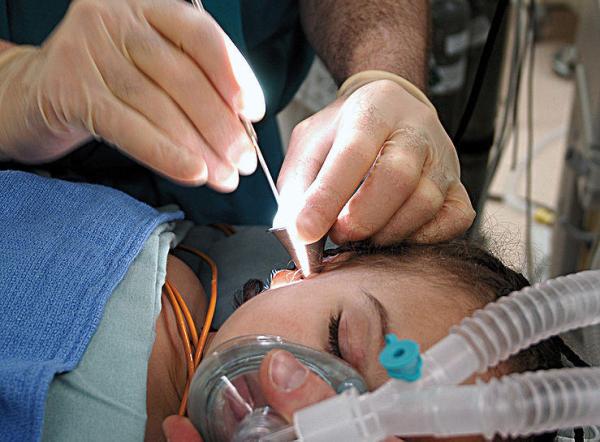
Проведение операции на ухо при гнойном отите позволит очистить очаг воспаления от гнойного содержимого, разрушенных тканей. Это помогает избежать распространения воспалительного процесса на соседние органы (носовые пазухи, лицевой нерв, головной мозг).
Операцию проводят следующим образом:
- Вскрытие сосцевидного отростка – антротомия.
- Иссечение задней стенки наружного слухового прохода и боковой стенки аттика.
- Удаление дефектных тканей и экссудата.
- Обеспечение сообщения получившейся полости с наружным ухом.
В полость вводят марлевые турунды, с помощью которых происходит введение лекарственных противовоспалительных препаратов.
Миринготомия и тимпаностомические трубки
Операцию проводят в стационаре. Специалист делает прокол или разрез барабанной перепонки, в которую вставляет тимпаностомическую трубку. Это позволяет обеспечить отток гнойного содержимого или экссудата.
В тех случаях, когда установка трубки не нужна, разрез барабанной перепонки закрывается марлевым тампоном.
Мирингопластика
Данный тип операции проводят после санации воспалительного процесса при гнойном среднем отите. Цель – восстановить перфорированную барабанную перепонку, что позволит возвратить возможность слышать. Сохраненные, не затронутые воспалительным процессом слуховые косточки – одно из условий для проведения вмешательства.
Реабилитационный период
Операции при гнойном среднем отите это отработанный процесс. Грамотный специалист проведет вмешательство аккуратно, что обеспечит достаточно короткий восстановительный период. Пациенту для лучшей реабилитации следует строго соблюдать все назначения и рекомендации врача.
Весь восстановительный период необходимо избегать ситуаций, связанных с резкими перепадами давления: полеты в самолетах, занятия дайвингом. С осторожностью стоит чихать и сморкаться, так как эти простые действия увеличивают давление в ушном аппарате. Необходимо избегать попадания воды в слуховой проход.
После проведения операции пациенту будет необходимо оставаться в стационаре еще какое-то время. Продолжительность зависит от вида хирургического вмешательства и общего состояния пациента, и варьируется от 7 дней до 3 недель. Все это время специалист будет наблюдать за состоянием прооперированного уха, проводить замену марлевых тампонов, закапывать ушные капли. Для снятия любых воспалительных симптомов и осложнений после операции назначают антибиотикотерапию, курсовым приемом в течение 7-10 дней.
Период восстановления может продолжаться от трех недель до нескольких месяцев.
Возможные осложнения
Если пациент точно следует всем назначениям ЛОР-врача, то послеоперационных осложнений можно избежать. В очень редких случаях после операции на ухо возможны следующие осложнения:
- Паралич лицевого нерва.
- Повторное инфицирование.
- Появление кровотечения их уха.
- Снижение слуха.

При появлении этих или иных симптомов необходимо безотлагательно обратиться к лечащему врачу.
Стоимость
Операция при отите проводится как государственными больницами, так и частными клиниками. Процедура восстановления органов слуха очень тонкая и кропотливая работа, что сказывается на ее стоимости:
- Общеполостная (радикальная) операция на среднем ухе – от 80 000 рублей
- Общеполостная (радикальная) операция на среднем ухе (реоперация) – от 90 000 рублей.
- Аттикоантротомия (раздельная) при хр. гнойном отите – от 67 000 рублей.
- Мирингопластика – от 65 000 рублей.
- Тимпанопластика (слухоулучшающая операция) – в среднем 75 000 рублей.
- Шунтирование барабанной полости при экссудативном отите – от 26 000 рублей.
- Удаление экзостозов наружного слухового прохода – от 65 000 рублей.
- Ревизия барабанной полости – от 30 000 рублей.
Отит – это заболевание, которое часто требует оперативного лечения. Необходимо строго следить за соблюдением всех врачебных рекомендаций. Именно это обеспечить наилучший результат лечения.
Автор: Надежда Мустафаева, врач,
специально для Moylor.ru
Полезное видео про эндоскопическое шунтирование барабанной перепонки при экссудативном среднем отите
Источник
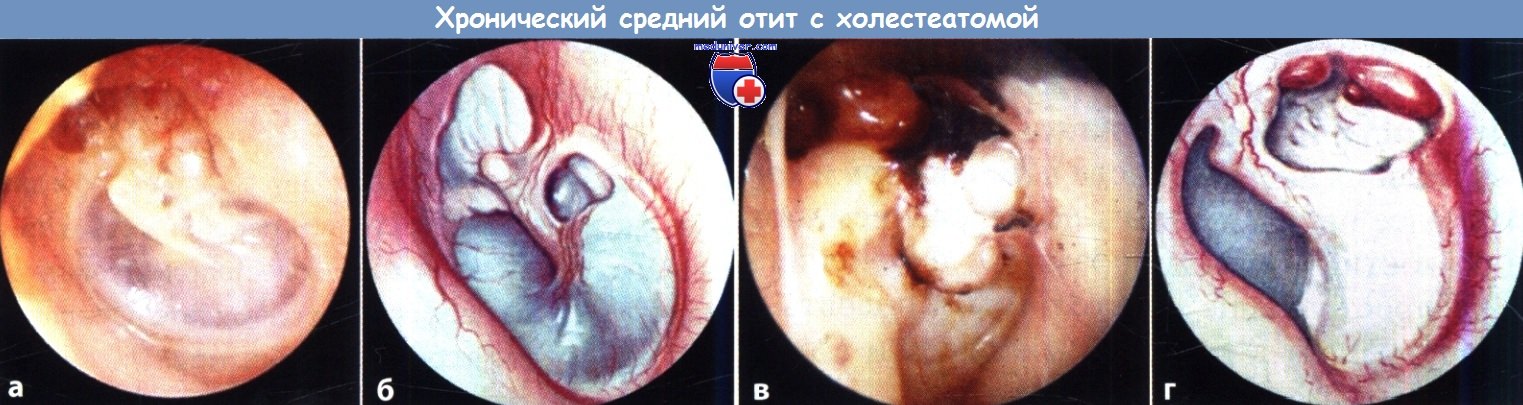
Особенности операции при хроническом гнойном среднем отитеМожно выделить три приоритета в лечении хронического гнойного среднего отита: Именно поэтому выбор хирургической тактики основывается на длительности заболевания, общем состоянии пациента, состоянии противоположного уха, опыте хирурга и предпочтениях пациента. Мастоидэктомия при хроническом гнойном среднем отите имеет три первичных показания: устранение воспаления и инфекционного процесса, доступ для удаления холестеатомы, и, что не менее важно, создание аэрации. Некоторые хирурги считают, что неудачные предыдущие тимпанопластики и персистирующее гноетечение из уха являются показанием к мастоидэктомии, но в большинстве случаев эти состояния могут быть устранены только правильно выполненной тимпанопластикой. Небольшие, изолированные от барабанной перепонки холестеатомы или маленькие врожденные холестеатомы также могут полностью излечиваться без мастоидэктомии. Дискуссионным является выбор сохранения или удаления задней стенки слухового канала, т.е. открытой (CWU) или закрытой (CWD) мастоидэктомии. При CWD мастоидэктомии задняя стенка наружного слухового прохода удаляется для расширения доступа к среднему уху и эпитимпануму и для выведения любой неоперабельной матрицы холестеатомы, например, холестеатомного матрикса, прикрывающего фистулу латерального полукружного канала. Открытая мастоидальная полость, образованная в результате CWD хирургии, эпителизируется в течение нескольких последующих месяцев и требует частых амбулаторных осмотров для ухода за полостью, особенно на начальном этапе. Даже при полном заживлении необходим уход и пожизненное наблюдение за полостью. Увеличение объема хирургического вмешательства с удалением стенки наружного слухового прохода, как сообщается, приводит к снижению темпа роста и процента рецидивов заболевания по сравнению с CWU мастоидэктомией. В других сообщениях указывается, что на темпы роста холестеатомы и частоту возникновения рецидива не влияет удаление стенки наружного слухового прохода, тогда как на частоте рецидивов существенным образом сказываются особенности расположения холестеатомы. Кроме того, расширенный слуховой проход менее эстетически привлекателен, из-за чего больные могут испытывать стеснение. Сохранение задней стенки наружного слухового прохода также положительным образом сказывается на сокращении послеоперационного периода, реже возникает необходимость ухода за послеоперационной раной в амбулаторных условиях. Сохранение стенки наружного слухового прохода позволяет избежать ограничения попадания воды и предполагает больший выбор слуховых аппаратов по сравнению с трудностями при ношения в открытой полости. Традиционно считается, результаты слуховой функции лучше при CWU по сравнению с CWD мастоидэктомией. На самом деле, в большей степени это связано с особенностями патологического процесса, вызвавшего необходимость операции, чем с наличием или отсутствием стенки наружного слухового прохода. Другие авторы отмечают, что между этими вариантами операций нет существенных различий слуховой функции, и более важна степень эрозии слуховых косточек. Обычно после CWU мастоидэтомии через 6-12 месяцев назначается второй этап оперативного лечения, включающий оценку наличия рецидива и реконструкцию цепи слуховых косточек. Сторонники же CWD мастоидэктомии не видят необходимости в выполнении второго этапа операции. Сохранение стенки наружного слухового прохода в нашей практике предпочтительнее. Решение об удалении стенки наружного слухового прохода принимается во время операции, когда в полной мере можно оценить объем патологического процесса. Интраоперационные данные, определяющие выполнение CWD мастоидэктомии следующие: фистула лабиринта, неоперабельное заболевание лицевого нерва или подножной пластинки стремени, низкое расположение крыши аттика, затрудняющее подход к нему, неоперабельное заболевание барабанного синуса и нереконструируемый дефект задней стенки наружного слухового прохода. Удаление стенки наружного слухового прохода не облегчает подхода к барабанному синусу. Наши предоперационные исследования редко приводят к решению удаления задней стенки. Очевидное разрушение задней стенки наружного слухового прохода или фистула лабиринта на КТ у пожилых или ослабленных пациентов, у которых выполнение плановой хирургической ревизии нецелесообразно, особенно при одном слышащем ухе — это состояния, при которых единственно возможным вариантом лечения будет CWD. Возможность выполнения CWD мастоидэктомии обсуждается с пациентом до операции при получении информированного согласия, причем всегда необходимо оговаривать, что во время операции может возникнуть необходимость удаления задней стенки наружного слухового прохода.
Особенности мастоидэктомии у детей с холестеатомойОбщеизвестный (но спорный) факт, что у детей холестеатома имеет более агрессивный характер. В то время как незрелая слуховая труба может способствовать втяжению барабанной перепонки и образованию холестеатомы, есть предположения, что большое количество факторов роста у детей способствует ускоренному росту холестеатомы. Кроме, того дети с хроническим гнойным средним отитом имеют лучшую аэрацию сосцевидного отростка, чем взрослые, что может способствовать распространению холестеатомы через барабанную полость в сосцевидный отросток и затрудняет ее полное удаление. Несмотря на эти общепринятые представления, лишь одно исследование показало какую-либо молекулярную разницу между взрослой и детской холестеатомой. Bujia et al. продемонстрировали быструю скорость репликации кератиноцитов в детской холестеатоме по сравнению со взрослой. Число рецидивов после хирургического лечения холестеатомы у детей, по данным литературных источников варьирует от 5 до 71%. В одном сравнительном исследовании 66 пациентов Dodson et al. проанализировали свой опыт и обнаружили, что общий рецидив (текущий и остаточный) болезни при CWU мастэктомии в детском возрасте составил 42% против 12% у взрослых пациентов. Только у 17% пациентов потребовалось увеличение объема вмешательства при CWU мастоидэктомии при возникновении рецидива до CWD мастоидэктомии (средний период наблюдения 37,6 месяцев). Несмотря на разницу в наличии рецидивов, авторы настаивают на проведении CWU мастоидотомии и обосновывают это меньшими проблемами, связанными с образованием послеоперационной полости. Слуховая функция в обеих группах была схожа. Большое количество рецидивов после CWU мастоидэктомии в педиатрической практике свидетельствует о том, что операцией выбора в педиатрической практике является CWD мастоидэктомия. CWD мастоидэктомия не гарантирует возникновения рецидива холестеатомы, как было показано в исследованиях Shirazi et al., которые представили работу по анализу 166 случаев холестеатомы (как приобретенной, так и врожденной) в педиатрической практике со средним сроком наблюдения шесть лет. В 8% случаев после CWU мастоидэктомии потребовалась ревизионная операция по поводу рецидива заболевания, тогда как после CWD мастоидэктомии повторная операция потребовалась у 21% больных. Интересно, что после CWD лишь в 28% случаев операция выполнялась в связи с рецидивом заболевания, остальные 72% вмешательств были выполнены из-за стеноза и гранулирования. В целом, частота рецидивов после CWU и CWD составляет 8% против 6%, что не является статистически значимым. Как и другие авторы, они установили, что состояние стенки наружного слухового прохода не сказывается на послеоперационном состоянии слуха, скорее на послеоперационный результат влияет степень эрозии стремени. Как и во взрослой, в педиатрической практике, мы стараемся по возможности сохранять заднюю стенку наружного слухового прохода. Решение об удалении задней стенки принимается интраоперационно. Задняя стенка удаляется при наличии фистулы полукружного канала или при значительном ее разрушении. Разрушения латеральной стенки аттика реконструируются хрящом, что предотвращает образование ретракционных карманов. В тяжелых случаях барабанная перепонка на всем протяжении уплотняется хрящом. Мы не наблюдали случаев снижения порогов слуха после такого вида укрепления. Через 12 месяцев пациентам выполнялась вторая операция и реконструкция цепи слуховых косточек. Решение о необходимости второго этапа принимается во время первой операции. Во время первой операции тщательно обозначается размер и локализация патологического процесса. Часто второй этап и реконструкция слуховых косточек проводятся через эндоуральный доступ, осматриваются основные места возникновения рецидивов: стремя, лицевой нерв, тимпанальный синус. Заушный доступ выполняется при выявлении на первом этапе вовлечения твердой мозговой оболочки или плохой визуализации аттика. Мы убеждены, что сохранение задней стенки наружного слухового прохода очень важно в детском возрасте, будь то изначальное сохранение или восстановление. На самом деле мы предпочитаем выполнить и третью ревизионную операцию для контроля заболевания, при подозрениях на образование открытой полости. Противопоказания к мастоидэктомии при хроническом среднем отитеПротивопоказания к выполнению CWU мастоидэктомии включают: нереконструируемый дефект задней стенки наружного слухового прохода, случаи, когда выполнение процедуры в полном объеме под вопросом, а также неоперабельную матрицу холестеатомы, поражающую лабиринт, лицевой нерв, сонную артерию, мозговую оболочку, и барабанный синус. Активная инфекция и выделения не являются противопоказанием к операции, но необходимо провести лечение и сделать ухо как можно более сухим. Частота послеоперационных инфекций выше, если ухо во время операции не сухое. Предоперационное ведение и планированиеКак обсуждалось ранее, тщательный сбор анамнеза и полное обследование головы и шеи с бинокулярной отомикроскопией важны, если это возможно сделать при первичном осмотре. У пациентов, которым консервативная терапия не проводилась, а также при выявлении холестеатомы обсуждается возможность выполнения операции. КТ выполняется обычно не всем пациентам. Это исследование необходимо для детальной оценки анатомии и установления диагноза у больных с головокружением, параличом лицевого нерва, болью или другими симптомами, указывающими на осложнения. Ревизионная операция также является показанием для КТ, особенно если предыдущая операция была выполнена не в нашей клинике. – Также рекомендуем “Техника мастоидэктомии с сохранением стенки наружного слухового прохода (CWUM, canal-wall-up mastoidectomy)” Оглавление темы “Мастоидэктомия с сохранением стенки наружного слухового прохода.”:
|
Источник
