Нозокомиальная пневмония связанная с ивл
Нозокомиальная пневмония — заболевание, которое характеризуется поражением легких инфекционной природы, которое развилось через 2 суток и позже после поступления человека в больницу/ОРИТ.
- Эпидемиология
- Патогенез нозокомиальной пневмонии, связанной с ИВЛ
- Диагностика нозокомиальной пневмонии
- Возбудители нозокомиальной пневмонии
- Антибактериальная терапия
- Профилактика нозокомиальной пневмонии
Нозокомиальная пневмония (НП) известна также как госпитальная или больничная. Она может быть связана с искусственной вентиляцией легких (НПИВЛ). Развивается через 2 суток и позже от начала интубации, если на момент интубации отсутствовали признаки инфекции в легких. Но в ряде случаев у больных, которым проводили хирургическую операцию, данный вид пневмонии может проявиться ранее, чем за 48 часов.
Эпидемиология
В структуре всех госпитальных инфекционных осложнений госпитальная пневмония занимает второе место, составляет 15-18%. У хирургических больных после плановых операций заболевание развивается в 6 случаях из 100. После экстренных абдоминальных операций нозокомиальная пневмония развивается в 15% случаев. Смертельные исходы при НП бывают в 19-45 случаях из 100.
При нозокомиальной пневмонии, связанной с ИВЛ и вызванной Ps. aeruginosa, летальность достигает 70 или даже 80% в странах СНГ. Если в таких случаях возбудителем являются аэробные грамотрицательные бактерии, летальность на уровне от 20 до 50%, при грамположительных бактериях — 5-20%.
Особенности нозокомиальной пневмонии у хирургических больных:
- Многофакторное инфицирование
- Развивается в первые 3-5 суток после операции
- Сложность назначения эмпирического лечения
- Сложность в диагностике
НП развивается у пациентов с абдоминальным сепсисом по таким причинам:
- повторные операции и анестезии
- длительная ИВЛ
- выраженный синдром кишечной недостаточности
- применение «инвазивных» лечебных и диагностических процедур
- синдром острого повреждения легких, связанный с абдоминальным сепсисом
- возможность гематогенного и лимфогенного зараженияиз очагов сепсиса в брюшной полости
Раннему развитию госпитальной пневмонии способствуют такие факторы:
- абдоминальный сепсис
- тяжелое состояние
- возраст от 60 лет
- массивная аспирация
- нарушение сознания
- сопутствующие ХОБЛ
- проведение длительной ИВЛ: от 72 часов
- экстренная интубация
- развитие острого респираторного дистресс-синдрома как неспецифической реакции легких
- использование инвазивных лечебных и диагностических методик
- повторная госпитализация в период до 6 месяцев
- неадекватность предшествующего антибактериального лечения
- назотрахеальная и назогастральная интубация
- торакальные или абдоминальные операции
- положение больного лежа на спине с опущенным головным концом кровати (угол до 30°)
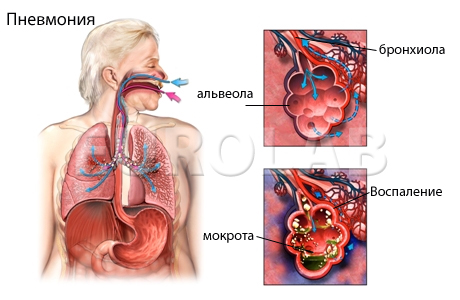
Патогенез нозокомиальной пневмонии, связанной с ИВЛ
В ОРИТ больной может инфицироваться эндогенным или экзогенным путем. Экзогенные источники:
- ингалируемые медицинские газы
- объекты внешней среды, которые соприкасаются с дыхательными путями больного
- оборудование для проведения ИВЛ (респираторы, эндотрахеальные и трахеостомические трубки, катетеры для санации трахеобронхиального дерева и т.д.)
- воздух
- микрофлора медперсонала
- микрофлора других пациентов
Эндогенный источник заражения легких — микрофлора таких органов:
- ЖКТ
- ротоглотки
- мочевыводящих путей
- кожи
- носоглотки
- придаточных пазух носа,
- а также возбудители из альтернативных очагов инфекции
Секрет ротоглотки попадает в трахеи и бронхи после вдыхания. Когда функционирование ЖКТ так или иначе нарушается, природная, обитающая там нормально микрофлора, уже не находится в балансе. Это касается как анаэробов, так и аэробов, обитающих в желудке, кишечнике и пр. Барьерная функция кишечника нарушена. Этот процесс также играет большую роль в патогенезе нозокомиальной пневмонии.
В выше описанных случаях кишечная микрофлора заселяет верхние отделы ЖКТ, бактерии и токсины попадают в кровоток. Когда организм ослаблен, только тогда возбудители могут проявить свое патогенное влияние и вызвать развитие инфекционного процесса.
Диагностика нозокомиальной пневмонии
Признаки, которые говорят о пневмонии при ИВЛ:
- температура тела >38 °С или <36 °С
- гнойный характер мокроты
- респираторный индекс <300
- сдвиг лейкоцитарной формулы влево
- лейкоцитоз >11х109/мл или лейкопения <4х109/мл
Если есть выше перечисленные признаки, нужно не проводить обследование, а продолжать наблюдение за больным. Если зафиксированы 2 и более из данных симптомов, проводят рентгенографическое исследование. При наличии инфильтратов на рентгенограмме рекомендуется провести микробиологическое обследование и начинать эмпирическое лечение антибиотиками.
При подозрении на НПИВЛ выделяют 3 диагностические группы больных:
- I группа — диагноз пневмонии достоверен при наличии клинических, рентгенологических и микробиологических критериев
- II группа — вероятный диагноз пневмонии, при наличии лишь клинических и лабораторных или клинических и рентгенологических, или лабораторных и рентгенологических критериев
- III группа — сомнительный диагноз пневмонии — зафиксированы лишь клинические, или только лабораторные, или только рентгенологические проявления пневмонии
Антимикробное лечение проводят в обязательном порядке только пациентам из первой и второй группы.
Диагностическая бронхоскопия и бропхоальвволярный лаваж
Сначала нужно провести преоксигенацию с FiO2=1,0 длительностью 10-15 минут. Делают тотальную внутривенную анестезию, потому что использование местных анестетиков ограничено, учитывая их вероятное бактерицидное действие. Пробу нужно брать из места максимального поражения, которое определяется не только визуально, но и согласно данным рентгенографии. При диффузном инфильтративном поражении легких пробы материала нужно брать из средней доли правого легкого, также можно — из язычкового сегмента левого легкого. Лаважную жидкость нужно поместить в стерильную пробирку и безотлагательно везти в микробиологическую лабораторию.
Техника применения «слепого» защищённого катетера
Преоксигенация с FiO2=1,0 проводится на протяжении 5 минут, далее максимально дистально вводят катетер через эндотрахеальную или трахеостомическую трубку. Далее нужно выдвинуть внутренний катетер. Используют для аспирации стерильный шприц емкостью 20 мл, его присоединяют к проксимальному концу внутреннего катетера. Его на следующем этапе нужно удалить из эндотрахеальной трубки. Отделяемое нижних дыхательных путей из внутреннего катетера помещают в стерильную пробирку и немедленно доставляют в лабораторию.
Возбудители нозокомиальной пневмонии
При пневмонии, которая вызвана проведением ИВЛ, выделяют такие возбудители:
- ацинетобактер
- синегнойная палочка
- H. Influenzae (редко)
- представители семейства Enterobactriaceae
- S. pneumoniae
- золотистый стафилококк (чаще, чем S. pneumoniae)
- грибы рода Candida (редко)
Тяжелое течение НП отличается такими критериями:
– сердечно-сосудистая недостаточность
– выраженная дыхательная недостаточность
– нарушение сознания
– температура тела выше 39 °С или ниже 36 °
– проявления дисфункции органов
– мультилобарное или билатеральное поражение
– гипоксемия (раО2 <60 мм рт ст)
– гиперлейкоцитоз (>30х109/л) или лейкопения (<4х109/л)
Антибактериальная терапия
Для лечения нозокомиальной пневмонии у хирургических пациентов нужно учитывать:
- выявленного возбудителя и его чувствительность к антибиотикам
- продолжительность проведения ИВЛ и время пребывания человека в отделении реанимации
- влияние предшествовавшей антибактериальной терапии на возбудителя НП
Нозокомиальная пневмония у больных хирургического отделения лечится почти всегда цефотаксимом/ цефтриаксоном, цефуроксимом. Также эффективны Амоксициллин/клавуланат и Фторхинолоны (например, пефлоксацин). Нозокомиальная пневмония у больных ОРИТ без ИВЛ требует терапии Цефалоспоринами III поколения с антипсевдомонадной активностью в комбинации с амикацином. Альтерантивное лечение: Цефоперазон + сульбактам. Если есть серьезное подозрение на MRSA, любую из выше названных схем можно дополнить линезолидом или ванкомицином.
Если антибактериальное лечение НП неэффективно, причины могут заключаться в следующем:
- тяжесть состояния больного (по шкале APACHE II значение >25)
- несанированный очаг хирургической инфекции
- персистенция проблемных возбудителей
- высокая антибиотикорезистентность возбудителей нозокомиальной пневмонии, связанной с проведением ИВЛ
- развитие суперинфекции (Pseudomonas spp., Enterobacter spp. и т.д.)
- микроорганизмы, на которые не влияет эмпирическая терапия (Aspergillus spp , Candida spp и пр.)
- позднее начало адекватной антибактериальной терапии
- неправильный подбор препаратов
- низкие дозы и концентрация антибиотика в плазме и тканях больного
- нарушения режима дозирования препаратов (неправильная разовая доза, неадекватный способ введения, нарушения правильного интервала между введениями лекарства пациенту)
Профилактика нозокомиальной пневмонии
Профилактика НПИВЛ эффективная только при условии проведения проводят в рамках общей системы инфекционного контроля, который касается множества внутрибольничных инфекций. Пациентов с инфекционными осложнениями следует изолировать от других. Рекомендуется придерживаться принципа «одна сестра — один больной». Следует своевременно обнаруживать и проводить правильную хирургическую санацию (обработку) альтернативных очагов инфекции. Среди профилактических мер также называют сокращение предоперационного периода.
Профилактика аспирации
- ИВЛ не проводят при остром респираторном дистресс-синдроме и септическом остром повреждении легких
- немедленно удалять инвазивные устройства по устранении клинических показаний для их использования
- при назотрахеальной интубации риск развития НПИВЛ выше, если сравнивать с оротрахеальной интубацией
- избегать повторных эндотрахеальных интубаций у пациентов, находившихся на ИВЛ, по возможности
- перед экстубацией трахеи нужно убедиться, что из надманжеточного пространства секрет удален
- нужно постоянно аспирировать секрет из надманжеточного пространства
- при высоком риске аспирационной пневмонии пациентов на ИВЛ нужно приподнимать их кровать в области головы на 30-45°
- проводить адекватный туалет ротоглотки в целях профилактики орофарингеальной колонизации
- медперсоналу важно строго придерживаться гигиены рук: мыть, проводить антисептику и осуществлять косметический уход
- если руки загрязнены, следует вымыть их мылом и водой, в ряде случаев нужно использовать для очищения спиртовой антисептик, чтобы уничтожить транзиторную микрофлору
- если руки визуально чистые, гигиеническую антисептику рук всё равно проводят
Профилактика экзогенного инфицирования
Гигиеническая асептика рук проводится в таких случаях:
- перед надеванием стерильных перчаток при постановке центрального внутрисосудистого катетера
- перед непосредственным контактом с пациентом
- перед постановкой инвазивных устройств
- после контакта с интактной кожей пациента (перекладывание больного, измерение АД и/или пульса)
- после снятия перчаток
Для антисептической очистки рук нельзя применять салфетки, пропитанные антисептиком.
Другие профилактические меры
Трахеостомия во всех случаях выполняется в стерильных условиях. Замена трахеостомической трубки — также. Трубки стерилизируют. При выполнении санации трахеобронхиального дерева персонал надевает чистые одноразовые или стерильные перчатки. Перед использованием дыхательных контуров многократного применения их всегда стерилизуют или проводят дезинфекцию высокого уровня. Любой конденсат в контуре важно вовремя удалить. При проведении ИВЛ опытные врачи рекомендуют применять бактериальные фильтры.
Закрытые аспирационные системы позволяют проводить лаваж трахеобронхиального дерева, санацию, забор отделяемого трахеобронхиального дерева в условиях, когда контакта с окружающей средой совершенно нет. Это позволяет исключить контаминацию нижних дыхательных путей через просвет интубационной трубки.
Источник

Вентилятор-ассоциированная пневмония – это инфекционное воспаление лёгочной ткани, возникающее не ранее, чем через 48 часов после интубации трахеи и начала искусственной вентиляции лёгких. Первыми признаками заболевания у пациента с респираторной поддержкой являются повышение температуры тела, кашель, появление гнойной мокроты. Диагноз подтверждается лабораторными (клиническими, биохимическими, микробиологическими) и рентгенологическими исследованиями. Для купирования пневмонии осуществляется комбинированная антибактериальная терапия, нередко в комплексе с противогрибковыми препаратами.
Общие сведения
Вентилятор-ассоциированная пневмония – нозокомиальная пневмония, связанная с ИВЛ – является частым осложнением длительной аппаратной вентиляции лёгких. Возникает у 5-70% пациентов отделения реанимации. Частота развития такого рода воспалительного процесса выше у хирургических и ожоговых больных (35-80%). ИВЛ-ассоциированная пневмония значительно удлиняет сроки госпитализации, в том числе пребывание на реанимационной койке, ухудшает прогноз основного заболевания. Летальность составляет 15-60%. Высокая смертность (больше 70%) чаще всего связана с полирезистентностью микроорганизмов.
Вентилятор-ассоциированная пневмония
Причины
Возбудителями пневмонии, обусловленной ИВЛ, в основном являются бактерии, редко – грибы. Обычно патогенные микроорганизмы представлены грамотрицательными бактериями – кишечной и синегнойной палочками, клебсиеллой и ацинетобактером. Грамположительные золотистый стафилококк и пневмококк встречаются реже. Иногда причиной болезни становится смешанная микрофлора. Выделяют 2 группы источников инфицирования:
- Экзогенные факторы. К ним относится контаминированная респираторная аппаратура, руки медицинского персонала, их мобильные телефоны, предметы ухода. При нарушении санитарных норм, неправильном проведении манипуляций медицинский работник становится переносчиком инфекции от одного пациента к другому.
- Эндогенная микрофлора. В этом случае причиной инфицирования становится микробиота ротоглотки, придаточных пазух носа, желудочно-кишечного тракта, внелёгочных очагов воспаления. Микроорганизмы попадают в респираторные органы аспирационным или гематогенным путём.
Риск развития вентилятор-индуцированной пневмонии повышается при травмах шеи, органов грудной полости, торакальных операциях, пожилом и раннем детском возрасте, парезе кишечника. Частота возникновения болезни зависит от длительности аппаратной вентиляции. Нерациональная, назначенная с профилактической целью антибактериальная терапия приводит к развитию резистентности микрофлоры и утяжеляет течение воспалительного процесса.
Патогенез
Интубационная трубка повреждает слизистые оболочки трахеи и является проводником инфекции. Нарушаются глотание и спонтанное удаление мокроты. Содержимое ротоглотки колонизируется патогенной микрофлорой и скапливается в надманжеточном пространстве эндотрахеальной трубки. При активных и пассивных движениях головы, кашле, медицинских манипуляциях трубка поворачивается, инфицированный секрет попадает в дыхательные пути.
Другим способом проникновения микроорганизмов в респираторный тракт является транслокация условно-патогенных бактерий пищеварительной системы в кровеносное русло. Это происходит из-за снижения барьерной функции клеток кишечника (энтероцитов) в результате стрессовых состояний организма – тяжёлых травм, ожогов, нарушения гемодинамики и другого. С током крови кишечная микрофлора попадает в органы дыхания. Кроме того, гематогенным путём возможно распространение возбудителей из внелёгочных гнойно-воспалительных очагов. Высокая вирулентность бактерий и снижение защитных функций макроорганизма способствуют возникновению воспаления.
Классификация
Тяжёлое течение основного заболевания и аппаратное дыхание создают благоприятные условия для инфицирования организма и развития пневмонии. Чем дольше выполняется респираторная поддержка, тем выше риск развития индуцированного ею воспаления легких. Сроки возникновения лёгочного воспалительного процесса во время искусственной вентиляции имеют клиническое и прогностическое значение. В зависимости от времени появления симптомов вентилятор-ассоциированная нозокомиальная пневмония делится на:
- Раннюю. Первые признаки болезни появляются на 2-5 сутки после интубации. Микрофлора представлена штаммами ротоглотки. Преобладают пневмококки, гемофильная палочка, анаэробы.
- Позднюю. Пневмония выявляется через 6 и более дней от начала аппаратной вентиляции. В качестве возбудителей присутствуют синегнойная палочка, золотистый стафилококк, ацинетобактер, клебсиелла. Эти микроорганизмы часто обладают устойчивостью к ряду антибактериальных препаратов.
Симптомы
Распознать начало постинтубационного воспалительного процесса всегда сложно. Из-за тяжести течения основной патологии пациенты часто оказываются не в состоянии предъявить какие-либо жалобы. Появление кашля с гнойной мокротой, необходимость увеличения количества санаций трахеобронхиального дерева (свыше 14 раз за сутки) считаются первыми признаками болезни. Другим характерным симптомом является фебрильная (выше 38,3°С) лихорадка. ИВЛ-ассоциированная пневмония считается тяжёлой, если температура тела поднимается выше 39°С или опускается ниже 36°С, артериальное давление становится ниже 100/60 мм ртутного столба, нарушается сознание.
Осложнения
Ввиду снижения защитных функций организма человека, которому проводится респираторная поддержка, осложнения нозокомиальной лёгочной патологии развиваются быстро. Однако постоянный мониторинг пациента, своевременное выявление и начало лечения позволяют сократить их частоту. Различают респираторные и внелёгочные осложнения заболевания. Чаще всего встречаются гнойная деструкция лёгочной ткани, плеврит и эмпиема плевры. При наличии резистентности к антибиотикам и других внелёгочных предпосылок возможно развитие сепсиса, менингита, эндокардита. Вентилятор-ассоциированная пневмония удлиняет сроки проведения респираторной поддержки.
Диагностика
Учитывая специфику лечения пациента и определённые сложности ранней диагностики, специалистами в области реаниматологии и пульмонологии ведётся поиск чувствительных и специфичных биомаркёров патологического процесса, позволяющих максимально рано выявить вентилятор-индуцированную пневмонию. Используется обнаружение ДНК микроорганизмов методом полимеразной цепной реакции. В настоящее время диагноз выставляется врачом–реаниматологом при сочетании симптомов заболевания со следующими критериями:
- Рентгенологическими. К ним относится появление при рентгенографии легких новых участков затенения лёгочных полей или увеличение размеров старых. Наличие очагов деструкции на месте бывшей инфильтрации, присоединение плеврального выпота также указывает на развитие нозокомиальной пневмонии.
- Лабораторными (клиническими, биохимическими). Основными критериями инфекционного повреждения лёгочной паренхимы являются лейкоцитоз или лейкопения, сдвиг влево лейкоцитарной формулы в клиническом анализе крови. Дополнительные признаки – рост острофазовых показателей при биохимическом исследовании.
- Культуральными. Исследуется аспират трахеи, содержимое бронхоальвеолярного лаважа. Выполняется посев крови на стерильность. При обнаружении более 15 колоний в 1 мл аспирата трахеи или гемокультуры результат посева трактуется как положительный. Проводится идентификация возбудителя, определяется чувствительность к антибиотикам.
- Результатами биопсии лёгкого. Выполнение прижизненной тонкоигольной биопсии лёгкого, рекомендуемой американскими пульмонологами, позволяет выявить гистологические признаки лёгочного воспаления. Однако из-за инвазивности метода, риска усугубления дыхательной недостаточности и сердечно-сосудистых нарушений этот способ не получил широкого распространения.
Лечение вентилятор-ассоциированной пневмонии
Терапия ИВЛ-индуцированной инфекционной патологии дыхательной системы должна быть начата при появлении первых признаков болезни. Промедление с назначением антибактериальных препаратов может привести к летальному исходу. На начальном этапе назначается эмпирическая антибиотикотерапия. Предпочтение отдаётся препаратам, действующим на резистентные штаммы микроорганизмов – карбапенемам или цефалоспоринам с антисинегнойной активностью в комбинации с ванкомицином или линезолидом. При подозрении на грибковую инфекцию применяется флуконазол. После получения результатов посева антибиотики назначаются с учётом чувствительности к ним бактерий.
Прогноз и профилактика
Прогноз при воспалительном процессе, возникающем в лёгких на фоне респираторной поддержки, всегда серьёзный. ИВЛ-ассоциированная инфекция утяжеляет течение заболевания, по поводу которого проводится вентиляция легких, и может стать самостоятельной причиной смерти. Профилактикой летального исхода является своевременное назначение антибактериальной терапии.
Предупреждение инфекционных осложнений респираторной поддержки начинается с соблюдения санитарно-гигиенических норм медицинским персоналом. Недопустимо игнорировать мытьё рук и смену перчаток после контакта с каждым пациентом и ухода за респираторным оборудованием. Необходимо своевременно производить санацию трахеобронхиального дерева и профилактику пареза кишечника. Положение пациента в постели с приподнятым (на 45 градусов) головным концом улучшает дренажную функцию бронхов, снижая риск развития инфекционных процессов респираторного тракта.
Источник
