Некроз кожи фото после ожога
ОЖОГ (combustio) – специфическое повреждение тканей и органов, вызванное воздействием термической, химической, электрической или лучевой энергии.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
1 степень – поверхностный эпидермальный ожог
2 степень – ожог верхнего слоя кожи
3 степень – коагуляция и некроз всего сосочкового слоя или более глубоких слоев кожи.
3А степень – некроз эпителия распространяется на глубину эпителиального слоя до герминативного, но захватывает последний не полностью, а лишь на верхушках сосочков, сохраняются придатки кожи.
3Б степень – некроз распространяется на глубину всего эпителиального слоя и дермы.
4 степень – поражение глубжележащих тканей (подкожной клетчатки, фасций, мышц, сухожилий и костей).
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
– первая степень – соответствует первой степени отечественной классификации;
– вторая поверхностная степень – соответствует II степени отечественной классификации;
– вторая глубокая степень – соответствует IIIа степени;
– третья степень – соответствует IIIб степени;
– четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Одной из важных составляющих диагноза при термической травме является определение площади поражения. Наиболее удобным является определение площади пораженной поверхности по Уоллесу (A. Wallace 1951г. ) – «правило девяток»: голова и шея – 9%, рука – 9%, нога – 18%, туловище сзади и спереди по 18%, промежность, гениталии – 1% (рис 20. 2).
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
В качестве первой помощи при ожогах необходимо немедленно прекратить воздействие поражающего фактора, обеспечить доступ свежего воздуха охладить обожженные участки тела (холодная проточная вода, криопакеты «Comprigel» «Articare» и т. д. ), при обширных повреждениях ввести обезболивающие препараты (анальгин, морфин, омнопон, промедол, морадол), наложить на пораженные поверхности стерильные повязки. Следует отметить, что ключевым моментом оказания первой помощи является быстрое проведение охлаждения обожженной поверхности, правильное проведение которой снижает глубину (степень) ожога на единицу. Адекватно проведенная первая помощь на месте происшествия позволяет снизить риск ожоговой болезни и уменьшить количество осложнений.
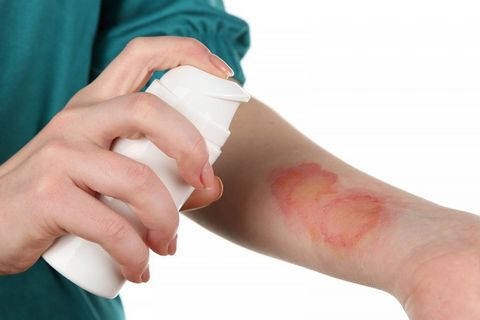
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В последние годы при лечении пограничных ожогов IIIA степени и глубоких ожогов IIIБ-IV степени широко используются различные раневые покрытия, в течение многих лет успешно используется перфорированная свиная кожа – ксенокожа. Последняя помещается на ожоговые раны, обеспечивая их покой и защиту от инфекции, не препятствуя очищению ран и одновременному применению для местного лечения других препаратов.
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом “Наксол” и применением абактериальных изоляторов или кровати “Клинитрон”. Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого “мумифицированного” струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
В последние годы все большее число сторонников находит метод хирургического иссечения некротических тканей. Ведущим методом лечения является ранняя хирургическая некрэктомия ожоговых ран – радикальное иссечение всех пораженных тканей до развития воспаления и инфицирования с последующей одномоментной аутодерматопластикой кожных дефектов. Операция выполняется до 5-7 суток с момента травмы непосредственно по выведению больного из шока.
В структуре хирургических методов лечения так же применяются: раннее хирургическое очищение ожоговых ран – заведомо нерадикальное иссечение основного массива некроза с целью уменьшения интоксикации, отсроченная хирургическая некрэктомия – радикальное иссечение всех пораженных тканей при развившемся воспалении и инфицировании (выполняется на 5-14 сутки с момента травмы), поздняя хирургическая обработка раны (в т. ч. хирургическая обработка гранулирующей раны), ампутации и дезартикуляции конечностей и их сегментов.
При ожогах III степени хирургическая некрэктомия производится тангенциально (послойно) специальным инструментом (дерматом, нож Гамби) до появления мелкоточечного кровотечения из непораженного ожогом слоя кожи. При ожогах IV степени хирургическаяи некрэктомия выполняется чаще до фасции скальпелем или электроножом с последующим тщательным гемостазом. Ранняя хирургическая некрэктомия (тангенциальная или фасциальная) с одномоментной аутодермопластикой позволяет при глубоких ожогах IIIБ-IV степени восстановить целостность кожных покровов уже через 3-4 недели после травмы на площади до 20 % поверхности тела.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
В настоящее время разработан и применяется новый метод активного хирургического лечения обожженных с использованием культивированных аллофибробластов. Суть метода заключается в применении для пластического закрытия ожоговых ран искусственно выращенных в лабораторных условиях аллофибробластов – клеток соединительной ткани, определяющих активность процессов регенерации, в т. ч. эпителизации. Они могут быть получены из кожи донора или трупного материала, при культивировании неприхотливы и полностью утрачивают антигенспецифичность.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.
Источник:
Н.А.Кузнецов в соавт.
Основы клинической хирургии. Практическое руководство. Издание 2-е, переработанное и дополненное. – М.:ГЭОТАР-Медиа, 2009.
Статья добавлена 6 июня 2016 г.
Источник

Ожог – это повреждение мягких тканей вследствие воздействия термических, химических, лучевых и электрических факторов. Наиболее распространенными являются термические ожоги.
Небольшие ожоговые повреждения можно лечить в домашних условиях. С глубокими или обширными ожогами необходимо как можно скорее обратиться к врачу. При этом очень важно качество первой помощи: при небольших ожогах она позволит добиться скорейшего заживления, а при значительных повреждениях – повысит эффективность медицинских мероприятий.
Классификация ожогов
По происхождению ожоги бывают:
- Термические – возникают под воздействием различных источников тепла: горячих предметов или жидкостей, огня, в некоторых случаях газов.
- Химические – от различных концентрированных химических веществ: щелочей, кислот, фосфора, производных нефти и т.д., так как они способны проникать глубоко в ткани, новые повреждения могут образовываться на протяжении нескольких часов.
- Лучевые – от сильного или долгого воздействия радиоактивного или ультрафиолетового излучения (солнечных лучей, ламп солярия, рентгеновского излучения и т.д.).
- Электрические – при таких ожогах нередко сильно повреждаются кровеносные сосуды, нервы, мышцы (так как они хорошо проводят электричество), кожа при этом может получить минимальные травмы.

Согласно площади и глубине поражения тканей, выделяют 4 степени ожогов:
- При первой степени ожог затрагивает лишь верхний слой кожи, эпидермис, характеризуется наличием покраснения, небольшого отека и несильной боли, обычно бесследно приходит за несколько суток (4–5).
- При второй степени ожоги распространяются на дерму (средний слой кожи), сопровождаются возникновением волдырей с прозрачной желтоватой жидкостью внутри и ярко-красной болезненной поверхностью под ними, при правильном лечении и отсутствии инфицирования проходят за 10-15 дней, рубцы не образуются.
- При третьей степени в патологический процесс вовлекаются все слои кожи, включая подкожную клетчатку, наблюдается омертвение участков кожи, при заживлении образуются рубцы.
- При ожогах четвертой степени некрозу подлежат ткани, расположенные под кожей: сухожилия, мышцы и кости; заживление происходит в течение длительного периода, на пораженных местах образуются грубые рубцы.
Осложнения ожогов
При отсутствии или неправильно оказанной первой помощи, недостаточном лечении могут возникнуть осложнения.
Общие осложнения:
- Проникновение бактериальной инфекции внутрь организма через пораженный участок, заражение крови.
- Нарушение дыхания – при пожарах вдыхание горячего воздуха и дыма может стать причиной повреждения дыхательных путей.
- Гипотермия (сильное снижение температуры тела) – кожа является органом, выполняющим функцию терморегуляции, поэтому при ее значительных повреждениях могут наблюдаться сильные теплопотери.
- Метаболические нарушения.
- Гиповолемия (снижение объема крови) – развивается при травмировании кровеносных сосудов и потере организмом жидкости, выражается в недостаточном кровоснабжении пораженных тканей.
- Непроходимость кишечника – возникает при обширных и сильных ожогах.
Местные осложнения:
- Келоидные рубцы – грубые образования, выдающиеся над кожей, возникающие из-за разрастания соединительной ткани при заживлении ожоговых ран.
- Ограничение подвижности суставов и костей – наблюдается при сильных ожогах рядом с суставами, в том числе и при заживлении ран, когда образуется рубцовая ткань.
- Струпья – омертвевшая жесткая ткань, которая выглядит, как корка.
Первая помощь при ожогах

При ожогах первую помощь оказывают следующим образом:
- Останавливают процесс травматизации тканей: если ожог образуется под воздействием пламени, его необходимо потушить (с помощью воды или накинув сверху одеяло), а с пострадавшего снять одежду, при химическом ожоге пораженный участок тщательно промывают прохладной водой.
- Охлаждают пострадавшую кожу с помощью холодной воды (лед применять не рекомендуется, им можно усугубить повреждение).
- Если ожог небольшой, кожу вокруг него обрабатывают спиртом (чтобы избежать занесения инфекции), а сам поврежденный участок обрабатывают противоожоговой мазью (или кремом).
- При наличии в ране омертвевшей ее промывают физраствором.
- При сильных ожогах пострадавшего заворачивают в чистую ткань и доставляют в медицинское учреждение.
Ожоги 1–2 степени можно лечить самостоятельно в домашних условиях. При повреждениях третьей и более степени необходимо обратиться к врачу. Также профессиональная медицинская помощь требуется:
- При поражении дыхательных органов, областей лица, промежности, суставов.
- Детям, беременным, пожилым пациентам.
- Если ожог вызван воздействием электричества.
- При плохом самочувствии пациента.
Оказывая первую помощь при ожогах, нельзя:
- Осуществлять любые действия, не убедившись в собственной безопасности: при воздействии на пострадавшего химических факторов нужно сначала надеть перчатки, если ожог электрический – обесточить пространство, чтобы тоже не травмироваться и т.д.
- Долго воздействовать на поврежденный участок холодный водой, так как это способно спровоцировать развитие гипотермии.
- Наносить на ожог масло.
- При сильных повреждениях применять какие-либо местные медикаментозные препараты до посещения врача.
- Вскрывать образовавшиеся волдыри.
Пузыри с прозрачной жидкостью внутри часто возникают при ожогах 2 степени. Такой волдырь не герметичен – жидкость через микроповреждения понемногу выходит наружу. Соответственно, через эти повреждения внутрь пузыря могут проникнуть возбудители инфекции. Поэтому в период восстановления тканей очень важно обрабатывать волдырь антисептическими и ранозаживляющими средствами. В таком случае рана внутри пузыря не воспалится, а начнет затягиваться новой кожей. Через некоторое время (1–2 недели) оболочки волдыря высохнут и сами сойдут. На их месте вы обнаружите пятно светло-розового цвета. Это молодая кожа, еще очень уязвимая. Чтобы она быстрее окрепла, следует пользоваться препаратами (кремами, мазями), ускоряющими регенерацию.
Важно! Если внутрь волдыря проникнет инфекция, то разовьется воспаление, во многих случаях оно носит гнойный характер. Это замедлит процесс восстановления и может привести к образованию рубца. В ряде случаев воспаление сопровождается лихорадочным состоянием. Если у вас на месте ожога возник патологический процесс, необходимо незамедлительно обратиться к врачу!
Диагностика
Врач оценивает глубину и площадь поражения тканей. В зависимости от результатов осмотра могут быть назначены анализы мочи и крови, рентгенография.
У пострадавших при пожаре могут наблюдаться интоксикация продуктами горения и повреждение угарным газом дыхательных путей (отеки, травмы тканей, копоть). Их симптомы проявляются в течение нескольких часов (иногда минут): нарушение дыхания, кашель с мокротой. Для выявления таких патологий проводятся:
- Эндоскопическое исследование верхних дыхательных путей.
- Рентгенография грудной клетки (для оценки состояния нижних дыхательных путей).
Ожог кожи: лечение

Пациентов с ожогами третьей и четвертой степени госпитализируют. При повреждениях первой и второй степени применяют препараты, обеззараживающие поверхность и ускоряющие заживление:
- Мази – они оказывают не только антимикробное и регенерирующее, но и обезболивающее воздействие.
- Гели – совмещают в себе свойства антисептического средства, предназначенного для первичной обработки ран, и противоожоговых мазей (ускоряют заживление, снимают неприятные ощущения).
- Кремы – ускоряют восстановление тканей, предотвращают образование рубцов.
- Спреи – применяются при значительных повреждениях, когда прикосновение к коже (чего не избежать при нанесении мазей и кремов) вызывает боль.
Также используются специальные противоожоговые повязки. Они уже пропитаны антисептическим и обезболивающим составом.
Важно! Выбирать местные медикаментозные препараты даже при несильных ожогах рекомендуется с помощью врача или провизора.
После ожогов нередко остаются рубцы. Ожоги 1–2 степени при правильном уходе за поврежденным участком в восстановительный период и отсутствии в ране инфекции часто проходят бесследно. А если после них и образуются рубцы, то физиологические (нормотрофические) – аккуратные, не выступающие над поверхностью кожи шрамы. Со временем они становятся практически незаметными. После ожогов выше 2 степени обычно остаются гипертрофические и келоидные рубцы. Они возникают при патологическом разрастании соединительной ткани и выглядят очень непривлекательно. Гипертрофические рубцы – грубые, плотные, с бугристой поверхностью. Они возвышаются над уровнем кожи, но не выступают за контуры раны. Келоидные рубцы – опухолевидные разрастания, выходящие за границы раны. Они склонны к дальнейшему росту. Способны доставлять пациенту дискомфорт: зуд и боль.
Если на месте ожогов образовались рубцы, применяются косметологические и хирургические методы. Незначительные шрамы сглаживают с помощью химических пилингов. Выступающие рубцы можно устранить с помощью криодеструкции – замораживания жидким азотом. Шрамы на лице чаще всего сглаживают с помощью алмазной или лазерной шлифовки. При грубых келоидных рубцах осуществляется хирургическое лечение. Образования иссекают, накладывают швы. На месте келоидного рубца образуется более незаметный, ровный и узкий шрам. После операции участок, подвергшийся хирургическому вмешательству, обрабатывают препаратами, которые предотвращают повторное разрастание соединительной ткани.
Если вы получили ожог, и вам требуется лечение, обращайтесь в Поликлинику Отрадное! Вам будет своевременно оказана необходимая помощь, и вы сможете избежать развития осложнений.
Источник
