Не могу вылечить экссудативный отит
Экссудативный отит — патология среднего уха, при которой в барабанной полости постепенно накапливается выпот (экссудативная жидкость). Поскольку экссудат содержит в своем составе белки, его вязкость со временем значительно увеличивается, что приводит к тугоухости. Заболевание нередко протекает без выраженного болевого синдрома, а нарушения слуха развиваются медленно, что не позволяет своевременно заподозрить проблему. Другие названия болезни — «клейкое ухо», секреторный или экссудативный средний отит.
Неослабевающий интерес к данной патологии объясняется многообразием клинических проявлений заболевания, длительностью течения, низкой чувствительностью к стандартной терапии среднего отита, частыми рецидивами, неуклонно приводящими к облитерирующему процессу в среднем ухе и, как следствие, к стойкому снижению слуха у пациентов.
Что это такое
Площадь барабанной полости — около 1 см³. В воздушной среде полости располагаются три слуховых косточки (наковальня, молоточек, стремечко), передающие звуковые колебания на внутреннее ухо. С одной стороны полость ограничена барабанной перепонкой, с другой закрыта основанием стремечка. При экссудативном среднем отите у выпотной жидкости есть только один путь эвакуации — через евстахиеву трубу в носоглотку.
Но диаметр слуховой трубы исчисляется миллиметрами, а ее перешеек составляет 0,8 мм. Вязкая, густая жидкость не может пройти через столь узкое пространство. Накопление этой жидкости и вызывает снижение слуха — из-за нее страдает проводимость звука, возникает эффект аутофонии.
Причины у взрослых
За вентиляцию и дренирование среднего уха отвечает евстахиева труба. В норме она открывается 3-4 раза в минуту, при глотательных движениях. Поступающий кислород абсорбируется сосудами слизистой барабанной полости. Однако при непроходимости евстахиевой трубы внутри полости возникает отрицательное давление, приводящее к постепенному накоплению выпотной жидкости и развитию заболевания. Выпот обычно стерилен, но также может содержать болезнетворные микроорганизмы.
Важным фактором развития как экссудативного среднего отита, так и острого среднего отита (ОСО) является острая респираторная вирусная инфекция. Различие в дальнейшем течении этих заболеваний во многом обусловлено особыми этиологическими и патогенетическими факторами, свойственными ЭСО.
Основные причины обструкции слуховой трубы:
- Аллергические реакции;
- Воспаление слизистой ЛОР-органов (риниты, фарингиты, тонзиллиты, синуситы);
- Гипертрофированные аденоиды;
- Опухоли, лимфоидные скопления;
- Пороки развития (искривление носовой перегородки, расщепление верхнего неба, крупные носовые раковины);
- Слабый иммунитет;
- Генетическая предрасположенность.
В качестве предрасполагающих факторов выступают загрязненный воздух, вредные привычки (курение), беременность.
Симптомы
Протекает преимущественно бессимптомно. При длительном течении пациенты отмечают снижение слуха. Боль в ушах встречается в основном при острой форме, носит эпизодический характер.
Симптомы:
- ощущение щелканья в ушах при глотании;
- давление и чувство заложенности;
- дискомфорт при разговоре от собственного голоса;
- ощущение, что внутри уха переливается жидкость.
Внешне экссудативный отит у взрослых проявляется изменением цвета барабанной перепонки на сероватый или желтоватый. На осмотре у лор-врача обнаруживаются усиленные опознавательные знаки, смещение светового рефлекса, ретракция легкой или умеренной степени выраженности. Через перепонку могут быть видны воздушные пузырьки или газо-жидкостной уровень.
В течение заболевания выделяют 4 стадии:
Катаральная – (экссудат отсутствует, в полости барабанной перепонки определяется транссудат), продолжительность течения – до 1 мес.;
Секреторная – (серозного экссудата определяется в барабанной полости), продолжительность течения – от 1 до 12 мес.;
Мукозная – (наличие мукозного экссудата), продолжительность течения – от 12 до 14 мес.;
Фиброзная – (в слизистой барабанной полости преобладают дегенеративные процессы), продолжительность течения – более 14 месяцев.
Диагноз выставляется на основе клиники со слов больного, отоскопии, осмотра носоглотки. При необходимости оториноларинголог выполняет тимпанометрию (исследование эластичности перепонки и давления внутри полости среднего уха) для подтверждения наличия экссудата. При подозрении на опухоль рекомендовано КТ пораженной зоны.
Средний отит
Острый отит
Виды
По локализации выделяют:
- левосторонний;
- правосторонний;
- двусторонний экссудативный отит (поражение с двух сторон лечится сложнее, имеет неблагоприятный прогноз, нередко заканчивается тугоухостью).
По клинической форме существует:
- Острый экссудативный средний отит. В начале заболевания пациент может ощущать стреляющую боль, которая быстро переходит в чувство распирания. Эффективно лечится при своевременном обращении в больницу. Основная причина: осложнение ОРВИ, гриппа. Отличается непродолжительным течением, до 3 недель.
- Подострый. Развивается при запущенном среднем отите, когда больной занимается самолечением, а также при неправильно подобранной терапии. Длительность заболевания превышает 3 недели (вплоть до 8 недель). Эта форма склонна к хронизации, с трудом поддается лечению.
- Хронический экссудативный отит. Спустя 8 недель заболевание переходит в стадию хронического. Выпот становится очень густым, из-за высокой вязкости экссудата происходит снижение слуха. Обострение может сменяться ремиссией. Обычно за 1 год наблюдается 2-4 рецидива. Часто затяжное воспаление приводит к появлению спаек и рубцов.
Гнойный отит
Оталгия
Лечение
Суть терапии заключается в воздействии на причину. Врач убирает очаг инфекции или устраняет порок, провоцирующий отек.
Консервативная терапия
Если патология вызвана сторонним воспалением (обычно в носоглотке), назначаются противовоспалительные и антибактериальные средства. Необходимо также проводить терапию основного респираторного заболевания: сосудосуживающие капли, назальные спреи с кортикостероидами наподобие мометазона. При остром аллергическом экссудативном среднем отите нос промывают солевыми растворами, закапывают гидрохлорид азеластина. Внутрь при всех состояниях рекомендуют антигистаминные, для снятия отека (особенно при сопутствующей аллергии).
Для ускорения реабилитации при остром экссудативном отите в качестве лечения назначают:
- пневмомассаж;
- специальную гимнастику для массажа устья слуховой трубы;
- физиотерапевтические процедуры, в частности, внутриушной электрофорез;
- продувание по Политцеру (для выравнивания давления).
Из современных методов — лазерное облучение. Лазер активизирует процессы регенерации, хорошо снимает воспаление.
Хирургические методы
Если не лечить болезнь, в среднем ухе образуется опухолевидное образование — холестеатома. Другим осложнением является гнойный отит с перфорацией перепонки. Поэтому при отсутствии результатов от консервативных мер при экссудативном отите лечение меняют на радикальные методы.
Катетеризация евстахиевой трубы через носоглотку. В трубу вводят катетер — трубку с воронкообразным расширением. С ее помощью осуществляют введение лекарственных средств для разжижения выпота.
Миринготомия. В барабанной перепонке делают отверстие для выхода скопившейся жидкости. Для поддержки дренажа на 2-3 недели, иногда дольше, устанавливают трубку. Метод используется разово, для освобождения полости от выпота. Он позволяет быстро выровнять тимпанальное давление. Однако слишком густой экссудат таким образом удалить невозможно.
Тимпанопункция. Установка шунта, позволяющего непрерывно дренировать полость, вливать муколитики, стероидные препараты и откачивать жидкость.
После лечения экссудативного отита пациент должен продолжительное время наблюдаться у сурдолога и оториноларинголога, поскольку болезнь склонна рецидивировать. Для профилактики следует своевременно лечить ЛОР-патологии. При наличии предрасполагающих факторов рекомендуется избегать скачков давления в окружающей среде — мероприятий, связанных с воздушными путешествиями, подводным плаванием и пр.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Источник
анонимно, Женщина, 32 года
Добрый день! Болеем с 3 января. Ребенку 1 год и 2 месяца. Переболел ангиной, неделю температура 38-40. Принимал аугментин, затем уколы цефамед. Стал дёргать себя за уши, воспалился лимфоузел, лор осмотрела, отит. Назначили софродекс 7 дней. Через неделю после уколов опять температура 37. Уже пять дней. Уши также беспокоят. В анализе крови повышены лейкоциты 12.7, Эозонофилы 7. Пошли к частному лору. В левом ухе жидкость. Острый экссудативный отит. Назначила все лечение в нос ксимелин спрей, промывание физраствором шприцем, затем изофра (нет в аптеках, поменяли на флоксимед). Ингалипт для горла. Сумамед пять дней. Капли в уши никакие не назначила. Подскажите пожалуйста, можно ли такому маленькому ребёнку промывать шприцем, у нас не получается это сделать, хуже не сделаем, вдруг вода в уши попадёт? Может просто капать с пипетки физраствор? Нужны ли капли в уши или достаточно капать в нос? Жидкость уйдёт от такого лечения? Может нужны ещё какие-то процедуры? Заранее спасибо
Промывать полость носа и носоглотки у детей раннего возраста, тем более в домашних условиях просто нельзя – у них короткие и широкие евстахиевы трубы, через которые жидкость может очень быстро попасть в полость среднего уха с развитием полноценного среднего катарального (а то и гнойного) отита.
У детей раннего возраста как правило жидкость из среднего уха после отита эвакуируется плохо. Это связано с тем, что слизистые оболочки медленно восстанавливаются после инфекции и в носоглотке у детей подолгу сохраняется отек, перекрывающий евстахиевы трубы. Так что нам с вами лучше подбирать те методы лечения. которые пусть будут действовать медленнее, зато будут более безопасны. Например, назначенную вам изофру в нос целесообразно будет сочетать не с промываниями носа, а с физиотерапией – например УФО на область лица и/или посещением галокамеры. Такие меры – пусть и не очень быстро, примерно в течение 10-14 дней – снимут отек и воспаление на слизистых оболочках носа и носоглотки и в конце концов приведут к исчезновению явлений экссудативного отита. В уши никаких капель применять не нужно – проблема сосредоточена в полости носа и носоглотки
анонимно
Здравствуйте! Температура у нас так и поднимается 37-37,2. Хоть мы и пропили сумамед. Лор говорит, что это не от ушей. Уши не воспалены. Назначил нам дополнительно к лечению электрофорез эндуарально и пневмомассаж аппаратом, 8-12 процедур. Вопрос: можно ли ребёнку 1,2 года электрофорез эндуарально?
Электрофорез эндаурально проводить можно и в ряде случаев он даже может помочь. Но повышения температуры свидетельствуют о неблагополучии в организме, так что причину лучше найти, и для этого проще всего сдать общий анализ крови с лейкоцитарной формулой
анонимно
Добрый день! Спасибо, за ваши ответы. Нам очень помогают. Болеем мы с января этого года. Ангина, отит, выздоравливаем ненадолго, затем опять. С 10 марта был сильный насморк, чихание, 8-9 дней, лечили аквамарисом, проторгол. Через неделю опять насморк, чихание, уже не сильно и насморк иногда, непостоянно. Прозрачная слизь. Дышит ночью ртом и храпит. Назовин на ночь не помогает. Пошли к врачу. Поставили гипертрофию носовой раковины 1-2 степени. Назначили авамис по 1 дозе 1-2 раза в день 7 дней и фенистил на ночь. Разве можно такому малышу авамис? Может заменить на другой препарат для снятия отека? Посоветуйте какой можно использовать в данном случае.
Источник
Принципы лечения эксудативного среднего отита
В мае 2004 года Американская академия оториноларннголоии — хирургии головы и шеи, Американская академия педиатров и Американская академия семейных врачей выпустила обновленные рекомендации по лечению экссудативного среднего отита. Выдержки приведены ниже.
• Экссудативный средний отит и острый средний отит представляют собой два разных заболевания. Экссудативный средний отит определяется как наличие жидкости за барабанной перепонкой, не сопровождающееся при этом другими симптомами острого среднего отита.
• Основным методом диагностики является пневматическая отоскопия. Для подтверждения диагноза используется тимпанометрия. Документируется сторона поражения, длительность заболевания, сопутствующие жалобы.
• При сохранении резидуального экссудативного отита после эпизода острого среднего отита, в 75-90% случаев рациональной тактикой является выжидание в течение трех месяцев.
• При продолжительности экссудативного отита до трех месяцев или дольше, наличии значительного снижения слуха, сопровождающегося отставанием в речевом развитии, необходимо выполнение аудиометрии.
• Если слух нормальный, ребенка следует наблюдать каждые 3-6 месяцев до исчезновения жидкости за перепонкой.
• При наличии снижения слуха методом выбора является установка тимпаностомической трубки. При необходимости повторной установки трубки дополнительно выполняется аденоидэктомия. Кандидатами на хирургическое лечение являются дети, у которых экссудативный отит длится более четырех месяцев с персистирующим снижением слуха, дети из группы риска с хроническим экссудативным отитом вне зависимости от состояния слуха, а также дети, у которых экссудативный средний отит сосуществует с поражением барабанной перепонки или среднего уха.
• У детей из групп высокого риска, например, при задержке в развитии (например, у детей с синдромом Дауна или церебральным параличом), прибегать к лечению экссудативного отита необходимо как можно раньше.
• Антибиотики, антигистаминные препараты и кортикостероиды неэффективны для лечения экссудативного среднего отита.
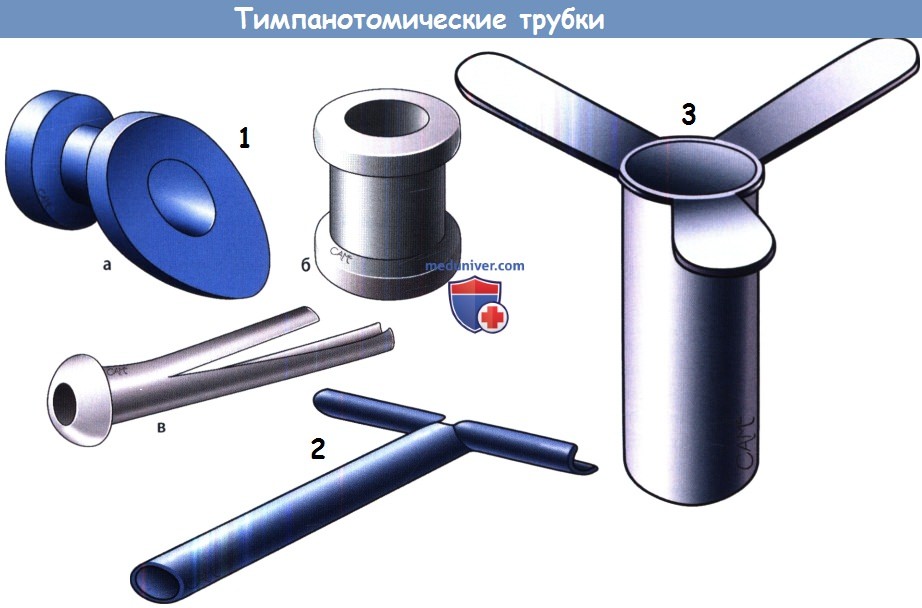 а – Различные варианты тимпанотомических трубок. (а) По Armstrong. (б) Мини-трубочка. (в) По Feuerstein.
а – Различные варианты тимпанотомических трубок. (а) По Armstrong. (б) Мини-трубочка. (в) По Feuerstein.
б – Т-образная трубка.
в – Трубка-тройник (Grace Medical, Memphis,TN).
а) Выбор тимпаностомической трубки. Все трубки могут быть разделены на три группы: для кратковременного, среднего и длительного использования. У большинства детей с экссудативным средним отитом для вентиляции среднего уха достаточно применения трубки на короткий срок (до тех пор, пока окончательно не сформируется слуховая труба). На более долгий срок трубки устанавливаются в группах высокого риска, куда входят дети с синдромом Дауна, дети, которым уже неоднократно проводилось шунтирование барабанной полости, а также дети с длительно текущей дисфункцией слуховой трубы.
Трубки для короткого использования обычно устанавливаются на 6-24 месяца. Наиболее распространенные их конфигурации показаны на рисунке ниже.
Трубки средней продолжительности использования устанавливаются на 18-20 месяцев, они изображены на рисунке.
Трубки длительного использования устанавливают при высоком риске рецидивов, обычно они функционируют 2-3 года.
Чем дольше срок использования трубки, тем больше риск развития осложнений (перфорации, гранулемы).
б) Техника миринготомии и установки трубки:
1. Установите микроскоп и расположите пациента на столе
2. Подберите наибольшую по размеру ушную воронку, которая не будет травмировать слуховой проход
3. Удалите всю серу из наружного слухового прохода. Вся барабанная перепонка должна быть обозрима
4. Осмотрите барабанную перепонку, обращая внимание на все опознавательные контуры и возможные аномалии
5. Если не применялась общая анестезия, выполните инъекцию в наружный слуховой проход:
а) Иглой 25G в костно-хрящевое соединение наружного слухового прохода вводится раствор 1% лидокаина с адреналином 1:100000 на 12, 3, 6 и 9 часов. Вводите раствор осторожно, чтобы предотвратить его попадание в среднее ухо.
При попадании раствора в среднее ухо и при проникновении его через круглое окно, у пациента может развиться головокружение. При наличии дигесценций канала лицевого нерва возможно развитие временного пареза нерва. Возможно использование фенола для местного применения. Марлевая турунда, пропитанная фенолом, размещается непосредственно на барабанную перепонку. Таким образом обеспечивается превосходная анестезия без каких-либо побочных эффектов.
Также фенол можно нанести с помощью специального фенольного аппликатора (прямой отохирургический инструмент с наконечником в форме двузубца, между которыми находится небольшое количество фенола). После адекватной анестезии выполняется миринготомия на уровне «побледневшего» участка перепонки:
1. Парацентезная игла вставляется в барабанную перепонку, в желаемом месте осуществляется разрез. Длина разреза должна примерно соответствовать аспиратору № 5, чтобы трубку можно было спокойно разместить в разрез.
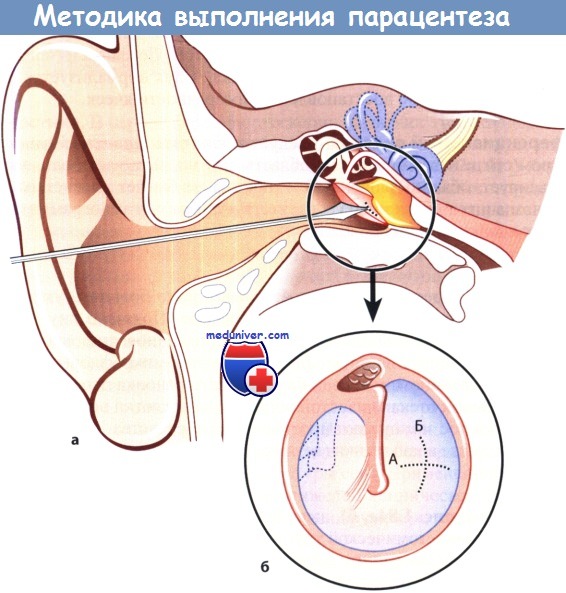
 Принцип выполнения парацентеза:
Принцип выполнения парацентеза:
а – Положение миринготомического ножа относительно наружного слухового прохода и барабанной перепонки.
б – Разрез передненижнего квадранта натянутой части барабанной перепонки.
А – правильно выполненный разрез; Б – альтернативный разрез.
а) Выбор места для миринготомии:
1. Считается, что причиной выпадения шунтов в большинстве случаев является миграция эпителия барабанной перепонки. Миграция начинается с пупка и далее радиально распространяется к краям перепонки.
2. Наиболее интенсивно эпителий слущивается в передненижнем и задненижнем квадрантах.
3. Поскольку в проекции задневерхнего квадранта находятся слуховые косточки, идеальным местом для установки трубки является передневерхний квадрант.
4. Нижние квадранты более удобно расположены для проведения на них манипуляций, поэтому они используются чаще.
б) Направление разреза:
1. Разрез должен проходить радиально, параллельно путям миграции эпителия.
2. Циркулярные разрезы располагаются перпендикулярно по направлению миграции эпителия, что приводит к быстрому выпадению трубок.
в) При необходимости гемостаз осуществляется с помощью турунд, смоченных оксиметазолином.
3. Через отверстие в перепонке уберите содержимое из барабанной полости, используя отсос № 5.
а) Эвакуировать слизистый секрет бывает непросто, в этом случае полезны орошения физиологическим раствором. Также может быть выполнен второй разрез барабанной перепонки по типу контрапертуры, через который в среднее ухо может поступить воздух.
б) Трубка захватывается при помощи щипчиков, передний конец внутренней лопасти вводится в разрез, после чего трубку следует отпустить. Затем на второй, свободный край трубочки нужно надавать щипчиками, чтобы он «провалился» в разрез.
4. Удостоверьтесь в проходимости трубки, поднеся к ней аспиратор.
5. Закапайте капли с местным антибиотиком.
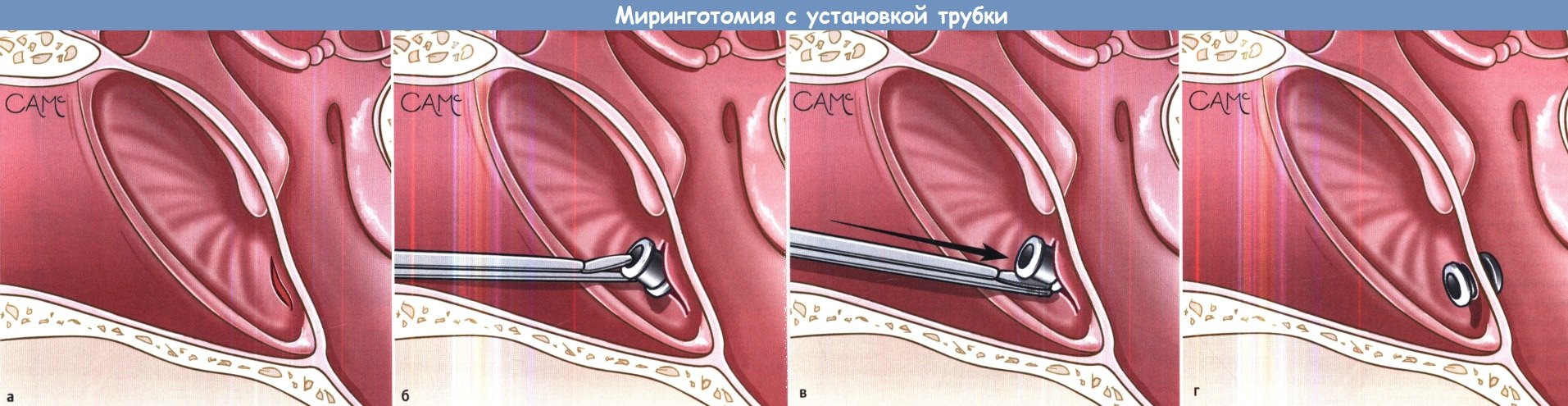 Миринготомия с установкой трубки:
Миринготомия с установкой трубки:
(а) Радиальный разрез барабанной перепонки. (б) Передний конец трубки проводится в разрез, трубка отпускается.
(в) Свободная часть трубки проталкивается за перепонку. (г) Корректное расположение трубки.
г) Дальнейшее ведение пациента с эксудативным средним отитом. После проведения манипуляции необходимо выполнить аудиометрию, чтобы убедиться в улучшении слуха. Пациента осматривают каждые 3-6 месяцев, а затем один раз в год, проверяя расположение трубки (на месте, сместилась, в наружном слуховом проходе), ее проходимость, состояние среднего уха. При необходимости повторно выполняется аудиометрия.
Если с течением времени потребность в трубке исчезает, и она не выпадает самостоятельно, необходимо рассмотреть вопрос о ее удалении. Перед этим стоит обратить внимание на следующие факторы:
• Хроническое или рецидивирующее выделение жидкости из уха. Если из уха выделяется жидкость, значит, трубку стоит оставить на месте.
• Функция слуховой трубы: при одностороннем процессе косвенно судить о зрелости слуховых труб можно по состоянию второго уха. Если барабанная перепонка с другой стороны втянута (что свидетельствует о плохой функции слуховой трубы), тимпаностомическую трубку стоит оставить на месте.
д) Осложнения миринготомии. Перфорация барабанной перепонки. После удаления трубки пациент должен избегать попадания воды в ухо в течение трех месяцев. В этот же срок должен быть проведен повторный осмотр. В большинстве случаев перфорация или уже зажила, или имеет минимальные размеры. При наличии перфорации необходимо ее хирургическое закрытие.
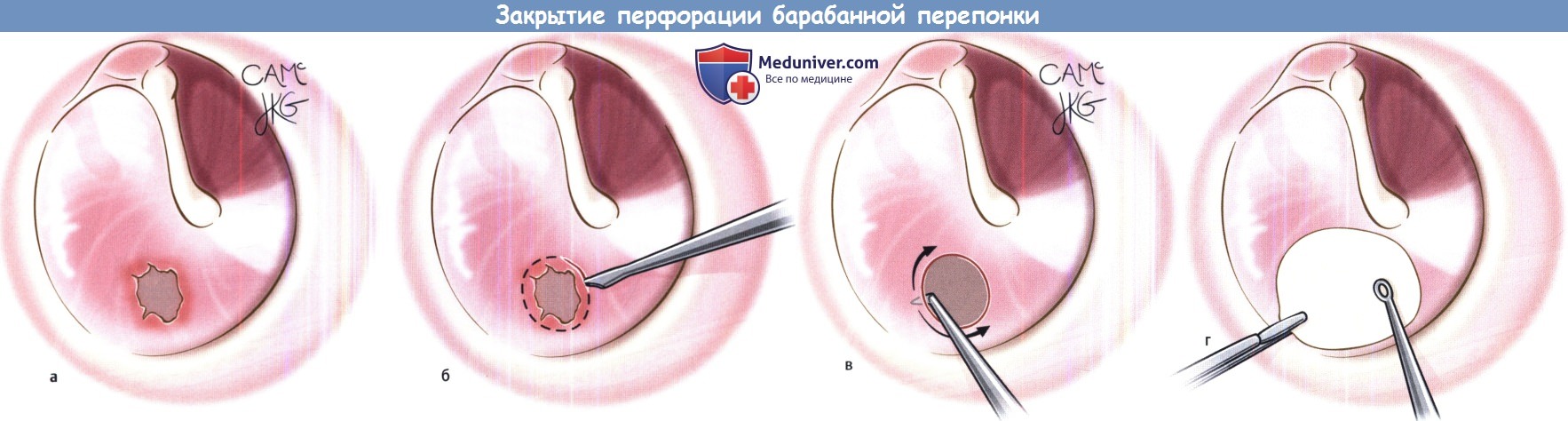 (а) Маленькие сухие перфорации можно успешно закрыть при помощи бумажной заплатки.
(а) Маленькие сухие перфорации можно успешно закрыть при помощи бумажной заплатки.
(б) Деэпителизация краев перфорации парацентезной иглой. Удаляется как можно меньше ткани.
(в) Медиальный край перепонки освежается изогнутым крючком.
(д) Влажная заплатка укладывается на перфорацию.
е) Закрытие перфорации с использованием бумажной заплаты. При сухих перфорациях меньше 3 мм достаточно использования бумажной заплатки.
1. Расположите пациента в кресле в полулежачем положении
2. Осмотрите слуховой проход и барабанную перепонку, обращая внимание на размер и состояние перфорации
3. Края перфорации деэпителизируются с помощью па-рацентезной или отохирургической иглы. Чтобы не увеличить перфорацию, стоит убирать только самое минимальное количество тканей
4. Изогнутым крючком освежите медиальный край перфорации
5. Используется рисовая (сигаретная) бумага или бумажная перфолента (Micropore strip tape ЗМ, St. Paul, MN). Размер заплатки должен примерно в два раза превышать размер перфорации. Внутренняя поверхность заплатки увлажняется физиологическим раствором или антибактериальными каплями (без стероидов).
6. Поместите заплатку на перфорацию при помощи зажима «крокодил»
7. Расправьте ее кюреткой вдоль перепонки
При перфорациях большего размера, требуется выполнение тимпанопластики.
е) Ключевые моменты:
• Показанием для установки тимпаностомических трубок у детей является: экссудативный отит длительностью более четырех месяцев, сопровождающийся снижением слуха; экссудативный отит с имеющимися структурными повреждениями барабанной перепонки или образований среднего уха; а также высокий риск отставания в развитии (т.к. уровень речевых навыков у таких детей изначально снижен).
• Возможными осложнениями тимпаностомических трубок являются перфорация барабанной перепонки, а также фиксация трубки.
– Также рекомендуем “Осложнения среднего отита – парез лицевого нерва, мастоидит”
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оглавление темы “Болезни уха и носа детей”:
- Причины, частота, диагностика и лечение острого среднего отита у ребенка
- Принципы лечения эксудативного среднего отита
- Осложнения среднего отита – парез лицевого нерва, мастоидит
- Диагностика и лечение задержки речевого развития у детей
- Эмбриология носа и околоносовых пазух
- Причины, частота, диагностика и лечение атрезии хоан
- Причины, частота, диагностика и лечение сужения входа в полость носа – грушевидной апертуры
- Причины, диагностика и лечение бокового хобота, добавочной ноздри, отсутствия носа – аринии
- Причины врожденных срединных образований носа
- Причины, частота, диагностика и лечение дермоидной кисты носа
Источник
