Лечение пневмонии у взрослых видео
Физиотерапия при лечении пневмонии — это методика, в которой используются природные и природные факторы окружающей среды. Эффективность этой методики давно доказана на практике.
Способствует уменьшению отечности, успокаивает воспалительные процессы, положительно влияет на иммунную систему пациента, восстанавливает дыхательные функции.
Приступать к физиотерапевтическим процедурам можно только после стихания острой фазы болезни. Именно в это время этот метод лечения устраняет оставшиеся последствия болезни и стимулирует восстановительные процессы в организме.
Виды процедур
Для лечения пневмонии у взрослых назначают следующие виды физиотерапии растворения:
- электрофорез.
- УВЧ;
- индуктотермия;
- СВЧ;
- магнитотерапия;
Противопоказаниями к применению этих методов лечения являются:
- острая и прогрессирующая стадия воспалительного процесса;
- психические расстройства, эпилепсия;
- склонность к кровотечениям, гемофилия;
- кома или снижение сознания;
- наличие раковых опухолей;
- сердечно-сосудистые аномалии;
- истощение больного;
- наличие кардиостимулятора.
При сахарном диабете физиотерапевтические процедуры назначают с осторожностью, возможны нарушения чувствительности.
Электрофорез
Лечение включает в себя физическое введение лекарств через кожу с помощью электродов. В этом случае лекарство распадается на ионы и хорошо проникает в ткани организма. Используются следующие препараты:
- хлорид кальция;
- эуфиллин;
- лидаза и другие.
Благодаря такому введению вещество напрямую попадает в патологический очаг, чем и объясняется его длительное действие.
Йодид кальция и хлорид кальция, лидаза и гепарин помогают устранить все эффекты воспаления. При симптомах бронхоспазма на область груди наносят эуфиллин, сульфат магния или платифиллин.
При сильном кашлевом синдроме и болях в грудине назначают электрофорез с дикаином или новокаином.
Процедура совершенно безболезненна. После очищения кожи в месте облучения специалист наносит необходимое лекарство и токопроводящий гель. Затем накладываются токопроводящие электроды, которые врач время от времени перемещает. Продолжительность процедуры — 15-20 минут, количество повторений — не менее 5 дней.
Электрофорез не проводят:
- высокая температура тела;
- кровотечение;
- гнойные процессы;
- сердечная недостаточность;
- онкологические и доброкачественные опухоли;
- аномалии крови;
- буллезный пневмоторакс.
УВЧ — это воздействие на организм электромагнитного поля сверхвысокой частоты. Этот метод используется совместно с приемом лекарств.
Благодаря использованию УВЧ, можно:
- исключить риск развития плеврита;
- снятие отеков;
- восстановление обменных процессов в тканях больного органа;
- изолировать очаг воспаления от здоровых тканей и органов;
- снижение скорости распространения патологического процесса;
- Они обладают антибактериальным действием на организм.
Пациент может сидеть или лежать. На пораженный участок накладываются подходящие электроды. Затем специалист устанавливает желаемую силу тока, в результате чего пациент получает необходимое воздействие.
Эффективность зависит от состояния пациента, сложности пневмонии, диапазона электрических колебаний, продолжительности процедуры, места облучения, применения дополнительных лечебных манипуляций, чувствительности к электрическому току.
Противопоказания:
- проблемы со свертываемостью крови;
- артериальная гипертензия в тяжелой стадии;
- онкология;
- высокая температура;
- гипотония;
- кардиостимуляторы;
- беременность;
- сердечные заболевания;
- венозный тромбоз.
Относительные противопоказания:
- наличие доброкачественных новообразований;
- заболевание щитовидной железы;
- зубные протезы, содержащие в своем составе металлические конструкции.
Индуктотермия
Индуктотермия — один из методов магнитотерапии. Используемые в этом случае устройства воздействуют на ткани организма электромагнитным полем. Это поле создается в результате прохождения через индуктивный проводник. Магнитное поле, которое проводится в человеческое тело в соответствии с законами физики, вызывает в тканях высокие токи.частоты, вызывающие выработку тепловой энергии.
Используя этот метод, можно добиться следующих эффектов:
- Термический эффект — местное повышение температурных показателей в тканях легких (кожа в этом случае нагревается меньше). Под воздействием тепла сосуды расширяются, что улучшает микроциркуляцию крови и лимфы. Мокрота становится менее вязкой и легче отходит.
- Колебательный эффект — это воздействие магнитных волн на структуру белковых молекул, клеток крови и липидов мембран. Восстанавливает нарушения обменных процессов, снимает воспаление, ускоряет регенерацию.
Индуктотермия укрепляет иммунную защиту, восстанавливает нервную систему.
Эти процедуры рекомендуются в конце острого периода и длятся 10 дней, в некоторых случаях 2 недели.
Процедура не проводится при наличии металлических тел в зоне воздействия индуктора, а также в случае влажных гипсовых повязок. Если и индуктотермия, и гальваника применяются к одной и той же области, лечение называется гальванической индуктотермией.
Лечение основано на использовании сверхчастотных электромагнитных полей. Эти колебания используются в двух диапазонах — SMV-терапия — сантиметровый диапазон, DMV-терапия — дециметровый диапазон.
УВЧ помогает облегчить воспалительные инфильтраты в органах дыхания. Очаги воспаления на большой глубине нельзя тревожить, так как поля проникают на глубину 3-5 см.
Терапия ДМВ может поражать ткани глубиной 7-9 см. Уменьшает воспаление и положительно влияет на дыхательную систему в целом. Подходит для пациентов с ишемией сердца.
Назначают через несколько дней после нормализации температурных показателей. Воздействие проводится ежедневно по 10-15 минут. Количество процедур — 10-12.
Магнитотерапия
Магнитотерапия — это группа методов, включающая различные методы альтернативной медицины, основанные на физических законах действия магнитных полей разных частот.
У каждого из элементов есть свои достоинства и недостатки, они по-разному влияют на организм человека, поэтому с помощью такого метода лечения можно добиться желаемых эффектов:
- укрепить иммунную систему;
- уменьшить болевые симптомы;
- снятие воспаления;
- успокаивает нервную систему;
- остановка кровотечения;
- улучшить эластичность сосудов;
- уменьшение отечности;
- ускорение регенеративных процессов.
Перед процедурой пациенту желательно выпить стакан минеральной воды, чтобы повысить эффективность очищения клеток.
Магнитные ленты прикрепляют к местам, где требуется лечение. После включения прибора начинается магнитная обработка, волны проникают на глубину до 4 см. Во время процедуры вы не чувствуете дискомфорта, кроме небольшой вибрации в обрабатываемой области.
Магнитотерапия не проводится при следующих условиях:
- высокая температура;
- кровотечение;
- гнойные процессы;
- онкология;
- сердечные заболевания;
- легочная болезнь;
- проблемы со свертываемостью крови;
- туберкулез;
- буллезный пневмоторакс;
- Неустойчивое психоэмоциональное состояние.
Аппарат Алмаг-01 применяется также для лечения пневмонии. Он излучает особое магнитное поле. Благодаря компактным размерам его можно использовать дома.
Справочные материалы (скачать)
Щелкните выбранный документ, чтобы загрузить его:
Источник
Общие сведения
Вирусная пневмония является осложнением ОРВИ — острых респираторных вирусных инфекций, к которым относятся в том числе простуда, COVID-19 и грипп. При этом заболевании вирус поражает легкие, начинается их воспаление, появляется кашель, а дыхание становится затрудненным. Болезнь чаще протекает в легкой форме. Она становится опасной, если ее течение тяжелое, затяжное.
Чаще пневмония является бактериальной (вызванной бактериями). Вирусы становятся причиной воспаления легких примерно в трети наблюдений. Даже если пневмония была вызвана вирусом, возможно присоединение бактериальной инфекции в результате осложнения. Разница между вирусной и бактериальной формой заболевания — в подходах к лечению. Если причина воспаления легких — бактерии, для лечения понадобится антибактериальная терапия. При вирусной пневмонии антибиотики бесполезны. Их назначают только в случаях, если вирусная пневмония переходит в бактериальную.
Причины
Чаще всего пневмонию вызывают бактерии и вирусы. Реже причиной воспаления легких становится грибок или паразитарное поражение. До начала пандемии COVID-19 наиболее распространенными были бактериальные пневмонии, вызванные пневмококком Streptococcus pneumoniae. По данным Министерства здравоохранения РФ, в России в амбулаторных условиях на вызванные пневмококком пневмонии приходилось 38% от общего количества наблюдений, тогда как на респираторные вирусы только 17%. В 2020 году из-за распространения новой коронавирусной инфекции ситуация изменилась, и доля вирусных пневмоний увеличилась.
Вирусную пневмонию вызывают (рис. 1):
- вирусы гриппа A и B;
- аденовирус;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- бокавирус человека;
- метапневмовирус человека;
- Вирус Эпштейна — Барр;
- коронавирусы.
При иммунодефиците пневмонию может вызывать цитомегаловирус или герпес. У детей она может становиться осложнением кори или ветряной оспы.
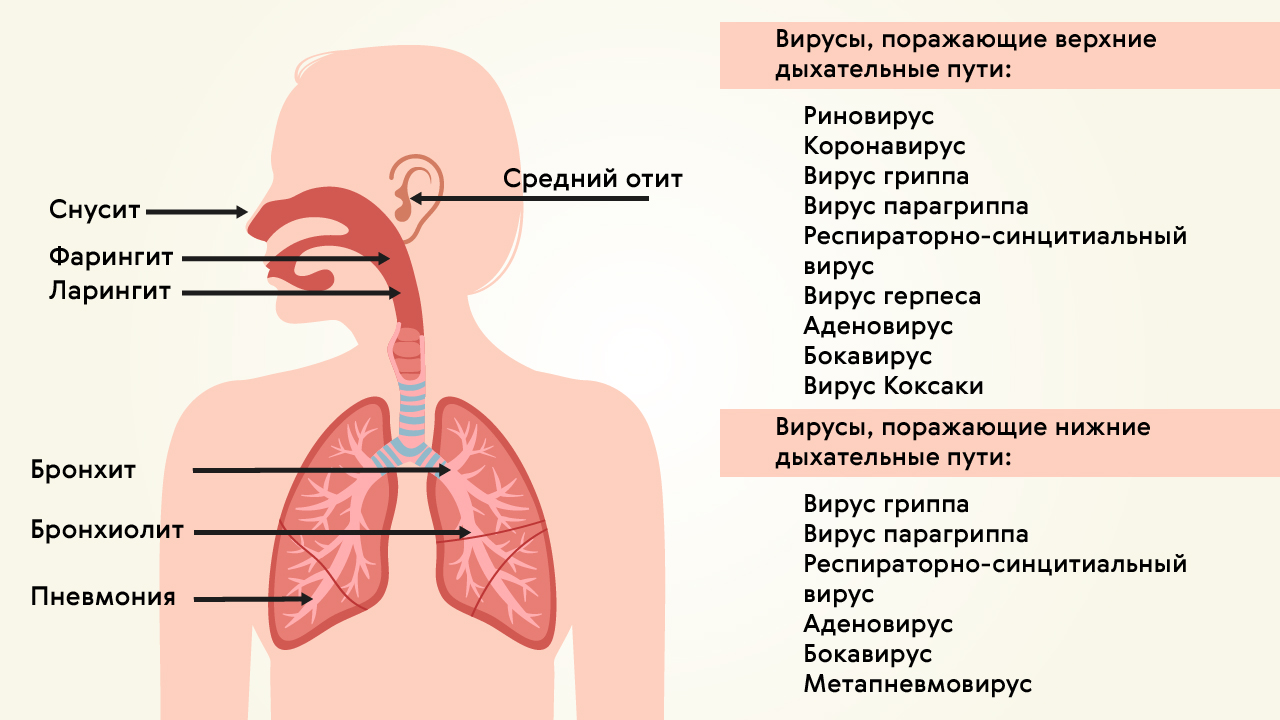 Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Передача вирусов, способных вызывать пневмонию, происходит при контакте с зараженным человеком (рис. 2). Пути распространения — воздушно-капельный (через дыхание, при кашле, чихании) и контактно-бытовой (через вещи, поверхности).
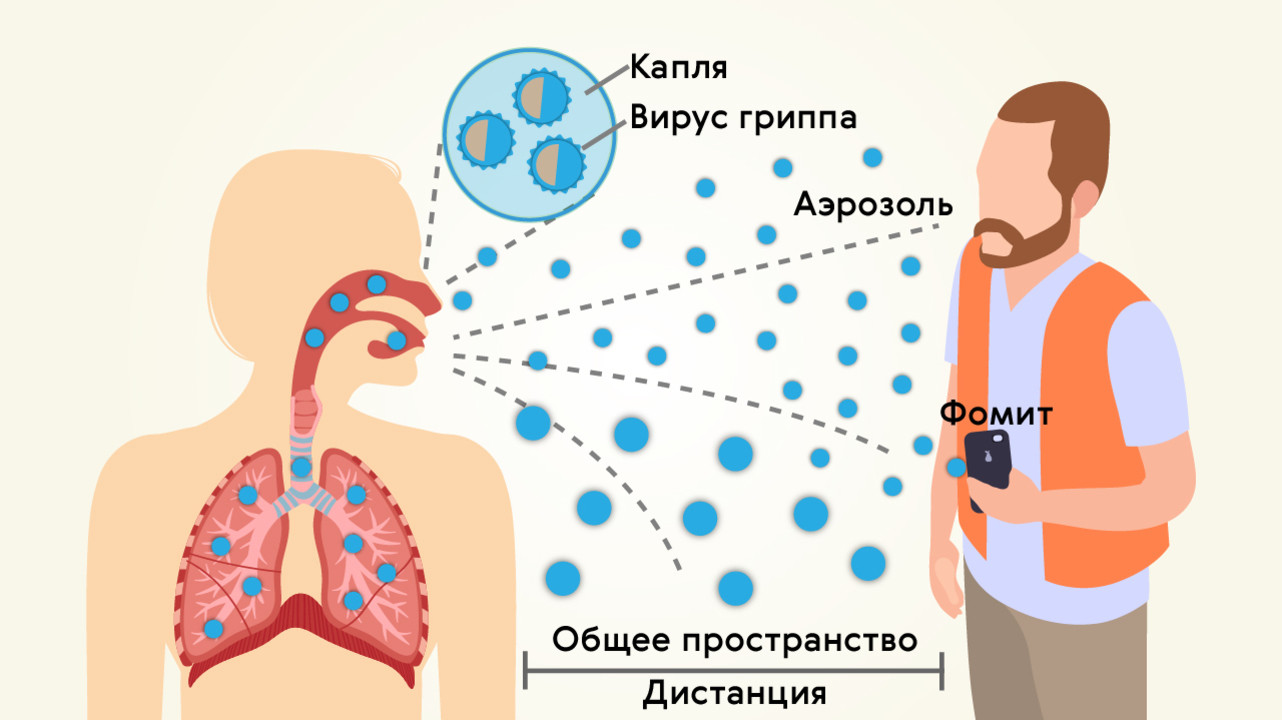 Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Кто в группе риска?
Любой человек может заболеть вирусной пневмонией, но этот риск выше, а само заболевание опаснее для:
- детей младшего возраста;
- пожилых людей (возраст старше 65 лет);
- пациентов, госпитализированных в стационары;
- тех, у кого есть хронические болезни легких (бронхиальная астма, ХОБЛ и другие), а также другие хронические заболевания, включая сахарный диабет, цирроз печени и хронические болезни сердца;
- людей со сниженным иммунитетом: тех, кто заражен ВИЧ, туберкулезом, а также людей, недавно перенесших трансплантацию органов или проходящие химиотерапию;
- беременных женщин. Во время беременности повышен риск тяжелого течения гриппа, простуды, респираторных инфекций, и пневмония может стать их осложнением;
- курящих, так как курение ухудшает состояние легких и ослабляет иммунитет.
Воспаление легких опасно не только тяжелыми осложнениями, но и смертью.
Около 15% случаев смерти среди детей до 5 лет связаны с пневмонией. До 90% случаев пневмонии у детей вызывают именно вирусы. У взрослых в 2017 году на долю пневмоний приходилось 42% от общего количества смертей из-за болезней органов дыхания.
Количество смертей из-за пневмонии постепенно снижалось, но после появления новой коронавирусной инфекции оно вновь увеличилось (рис. 3).
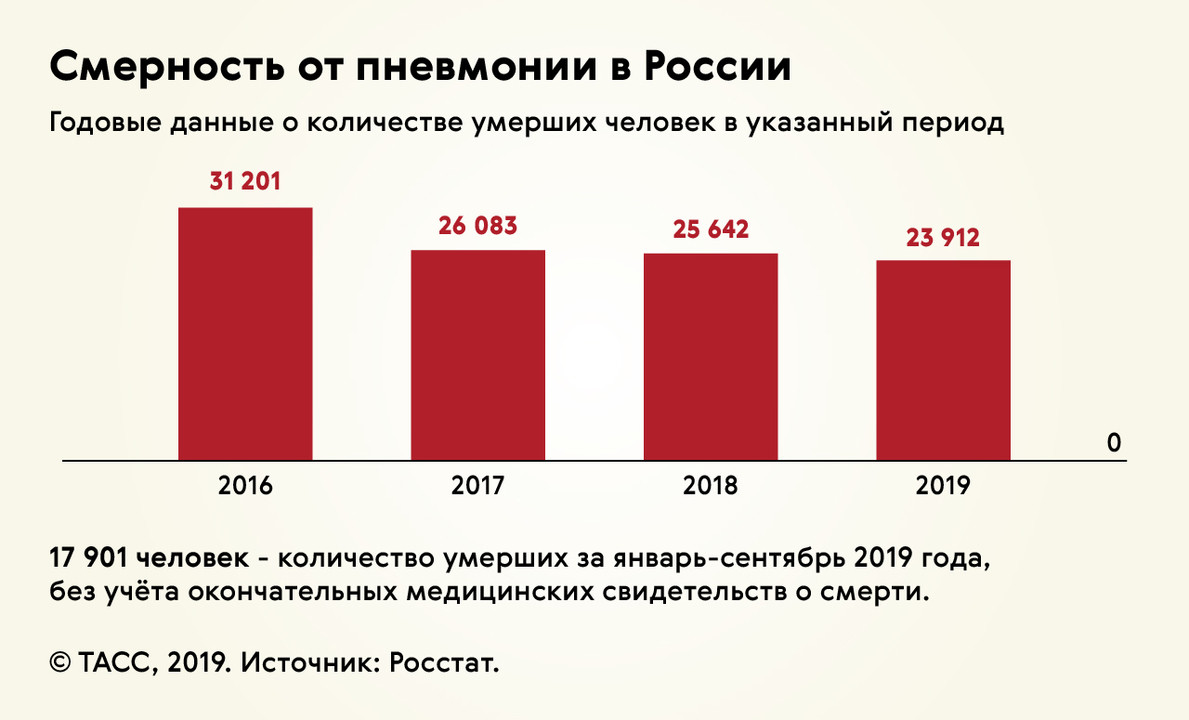 Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Симптомы
Легкая форма заболевания похожа на простуду или грипп, но продолжается дольше. У вирусной пневмонии следующие признаки:
- кашель с отделением мокроты;
- боль в груди при кашле или дыхании;
- появление одышки даже при небольших нагрузках или в состоянии покоя;
- слабость, усталость;
- при ослабленном иммунитете и в возрасте старше 65 лет возможна пониженная температура;
- снижение аппетита;
- редко — тошнота, рвота или диарея.
Часто симптомы разнятся в зависимости от того, какой именно вирус вызвал пневмонию.
- При аденовирусе пневмония протекает остро, с кашлем, насморком, повышением температуры до 38-39°C, одышкой, влажными хрипами в легких. Высокая температура может сохраняться до 10-15 суток.
- При гриппе типичные симптомы ОРВИ дополняются одышкой, кашлем с мокротой, болью в груди при выдохе.
- При парагриппе воспаление легких чаще развивается у маленьких детей. В тяжелых случаях может возникать резкое повышение температуры, судороги, диарея.
У детей вирусная пневмония чаще протекает без тяжелых симптомов, но со снижением аппетита, появлением бледности кожи из-за недостатка кислорода. У пожилых людей болезнь может сопровождаться головокружением, слабостью, спутанностью сознания.
Важно! Вирусная пневмония является главным осложнением COVID-19. Позвоните врачу при первых симптомах этой инфекции.
Когда обращаться к врачу?
Нужно обратиться к терапевту или пульмонологу, если:
- температура тела поднимается выше 38,5°C;
- появилась одышка;
- появился кашель;
- при дыхании есть боль в груди.
Важно! Даже если симптомы выражены слабо, людям из группы риска нужно обязательно проконсультироваться с врачом.
Диагностика
Диагностику выполняет терапевт или пульмонолог. Врачу нужно рассказать об имеющихся симптомах, описать свое состояние. Если есть сопутствующие заболевания, особенности здоровья, о которых должен знать врач, нужно сообщить ему о них. При осмотре врач прослушает грудную клетку с помощью фонендоскопа, чтобы оценить сердцебиение и наличие посторонних звуков при дыхании. Если есть признаки дыхательной недостаточности, врач измерит уровень кислорода в крови с помощью пульсоксиметра. Это — оптический датчик, который надевают на палец. Дополнительно врач может назначить:
- флюорографию, рентгенографию или КТ грудной клетки;
- исследование образцов мокроты (для выявления возбудителя);
- клинический анализ крови для контроля общих показателей здоровья.
«Достаточно ли кислорода поступает в организм, можно узнать даже если под рукой нет пульсоксиметра. Для этого нужно подсчитать частоту дыхания в состоянии покоя: нормой считается от 16 до 18 вдохов в минуту, стоит забеспокоиться, если показатель достиг 20, а обратиться к врачу — в случае частоты дыхания 24 или больше вдохов за 60 секунд.»
Сергей Токарев, д.м.н.
Лечение вирусной пневмонии
Лечение вирусной пневмонии назначает врач после диагностики и с учетом тяжести заболевания. Чаще всего лечение проводится дома и является симптоматическим. Врач порекомендует употреблять больше жидкости, принимать витамины, соблюдать постельный режим. Он назначит лекарственную терапию:
- противовирусные препараты, их подбирают, учитывая, какой именно вирус вызвал пневмонию;
- жаропонижающие лекарственные средства (назначается парацетамол или нестероидные противовоспалительные средства);
- анальгетики при наличии болей;
- амброксол, ацетилцистеин, чтобы облегчить кашель, сделать мокроту более жидкой.
При вирусной пневмонии любые препараты можно принимать только по назначению врача.
Если человек находится в группе риска, даже при легком течении вирусной пневмонии ему могут рекомендовать госпитализацию. При госпитализации кроме лекарственной терапии и более интенсивного ухода может выполняться респираторная поддержка. Она нужна, если развивается полисегментарная одно- или двусторонняя пневмония (воспаление нескольких сегментов одного или обоих легких), при развитии дыхательной недостаточности, если появляется одышка, если дыхание становится затрудненным. Для респираторной поддержки выполняют:
- Кислородотерапию — вдыхание кислорода через специальные носовые канюли или лицевую маску.
- Искусственную вентиляцию легких. Выполняется с помощью аппарата, который принудительно подает воздух в легкие, чтобы обеспечить насыщение крови кислородом и эвакуацию углекислого газа.
- ЭКМО. Используется, если острая дыхательная недостаточность прогрессирует вследствие обширного поражения легочной ткани. Метод обеспечивает прямое насыщение крови кислородом с помощью специального аппарата.
Антибактериальные препараты при вирусной пневмонии назначают только если присоединяется вторичная бактериальная инфекция или появляются гнойные осложнения. Если признаков бактериального воспаления нет, применение антибиотиков нецелесообразно и может быть опасным.
Осложнения
В результате пневмонии могут возникать тяжелые осложнения:
- Бактериемия. Развивается, если бактерии попадают в кровь из легких. Инфекция может поражать другие органы и провоцировать новые болезни.
- Одышка, дыхательная недостаточность, нарушения дыхания, полиорганная недостаточность. Развиваются при тяжелом воспалении легких и требуют кислородной поддержки. Риск этого осложнения увеличивается, если у человека есть хронические болезни органов дыхания.
- Появление плеврального выпота. В этом случае в плевральной полости скапливается слишком много жидкости, и легкие не могут полностью расширяться. Это дополнительно снижает эффективность дыхания.
- Абсцесс. При абсцессе в легких появляется гной. В этом случае для лечения необходима антибактериальная терапия. Также может требоваться удаление гноя с помощью дренажа или хирургического вмешательства.
- Миокардит. Внелегочное осложнение, при котором воспаляются ткани сердца. Из острой формы миокардит может переходить в хроническую. Признаки миокардита — боли в сердце, одышка, возможно учащенное сердцебиение, но это заболевание может протекать и бессимптомно.
Прогноз и профилактика
Для большинства случаев вирусной пневмонии прогноз является благоприятным, и заболевание лечится за 14 дней. В 30-40% случаев течение болезни может быть тяжелым, затяжным (до 3-4 недель) с риском развития хронических болезней органов дыхания. Дыхательная функция легких после пневмонии может быть снижена в результате образования очагов фиброза (рубцов) в местах поражения легочной ткани (рис. 4).
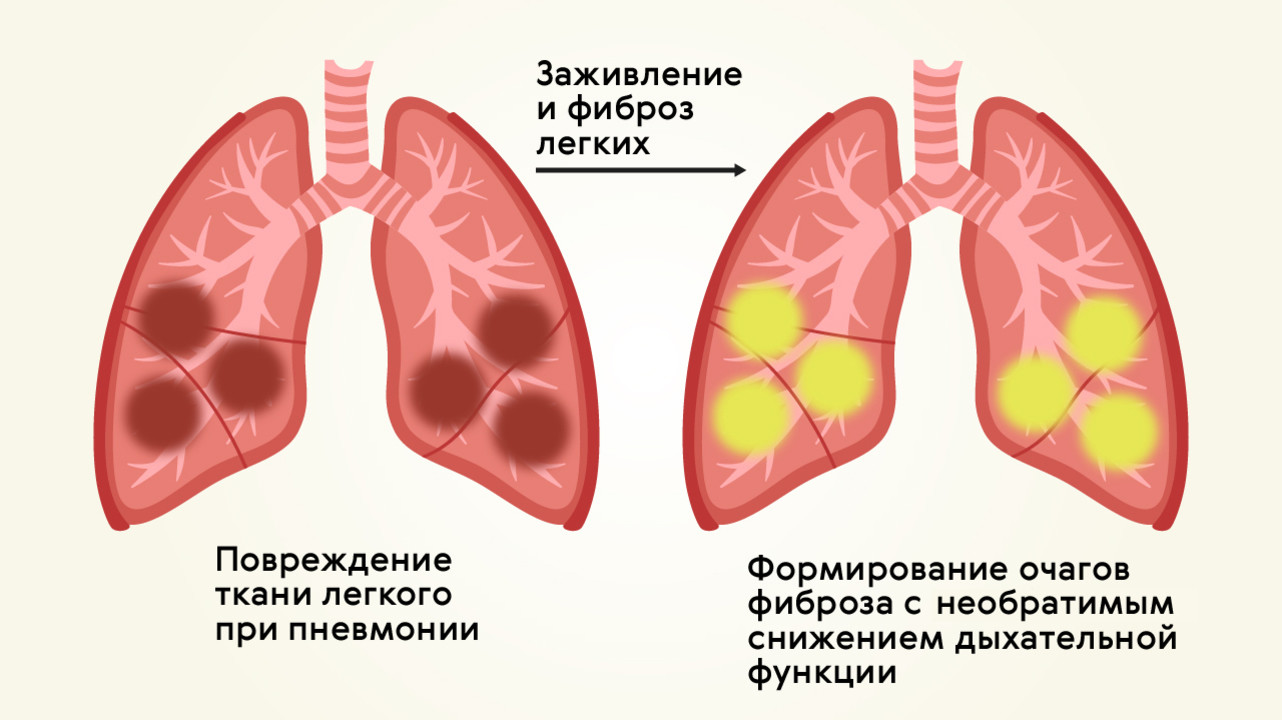 Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
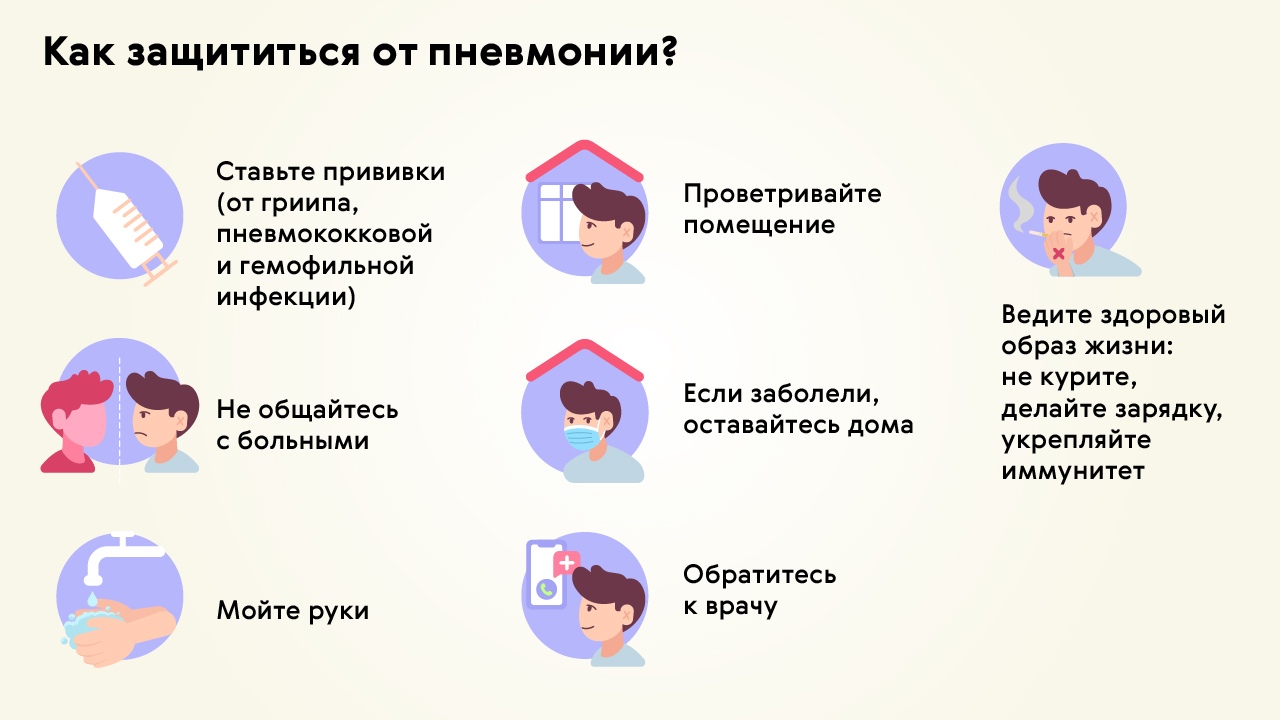
Снизить риск развития вирусной пневмонии можно несколькими способами (рис. 5).
- Пройти вакцинацию. Есть несколько видов вакцин для профилактики гриппа и других вирусных инфекций. Нужно проконсультироваться с врачом, чтобы составить график прививок. Вакцинация особенно важна для людей из групп риска.
Важно! Во время повышенного риска развития пневмоний (весна, осень) следует подумать о получении вакцин против гриппа, пневмококка, гемофильной инфекции.
- Соблюдать правила гигиены и меры предосторожности. Нужно чаще мыть руки, а в период эпидемий пользоваться средствами индивидуальной защиты (медицинскими масками и перчатками), стараться избегать мест скопления людей. Желательно меньше контактировать с болеющими людьми.
- Отказаться от вредных привычек: не курить и ограничить употребление алкоголя. Это поможет улучшить общее состояние здоровья и снизит нагрузку на иммунитет.
- Контролировать общее состояние здоровья. Важно укреплять иммунитет, правильно питаться, принимать рекомендованные врачом витамины, достаточно спать, быть физически активным.
 Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Заключение
Вирусная пневмония чаще развивается как осложнение ОРВИ. Она может быть опасна для пожилых людей, детей и людей с хроническими заболеваниями. Чтобы снизить риск тяжелых последствий, важно обращаться к врачу за лечением при первых же признаках заболевания, укреплять иммунитет и контролировать состояние своего здоровья.
Источники
- Министерство здравоохранения Российской Федерации. Клинические рекомендации. Внебольничная пневмония у взрослых. -2019.
- Healthline. Viral Pneumonia: Symptoms, Risk Factors, and More.
- WHO. Пневмония.
Источник
