Ксенопластика при ожогах что это

В первоначальном варианте под хирургическим методом лечения ожогов понималось иссечение поврежденной ткани по типу первичной хирургической обработки (предложено Wells в 1929 г.). В настоящее время такие операции не применяются.
При глубоких ожогах возможны следующие виды оперативных вмешательств:
1. Срочная некротомия. Выполняется при глубоких циркулярных ожогах конечностей или туловища с образованием плотного ожогового струпа. При нарастании отека развивается сдавление сосудов и нервов. Это может привести к гангрене конечности или нарушению дыхания при ожоге туловища. Операция проводится в асептических условиях, но без обезболивания и заключается в нанесении нескольких продольных разрезов по всей длине конечности глубиной до кровоточащих тканей.
2. Ранняя некрэктомия. Выполняется в первую неделю после получения ожога, до развития нагноения в ожоговой ране. Операция выполняется в асептических условиях под наркозом и заключается в иссечении нежизнеспособных тканей с первичным закрытием раны (см. ниже). Операция является весьма травматичной, сопровождается значительной кровопотерей; применение ее возможно только у молодых, физически крепких пациентов без серьезных сопутствующих заболеваний. Травматичность операции при обширных ожогах (более 40% площади тела) вынуждает проводить ее в несколько этапов, на каждом из которых удаляют часть струпа и производят кожную пластику 15 – 20% обожженной площади тела. В некоторых случаях, при ожогах 3А-Б степени некрэктомию можно произвести дерматомом, срезая им пораженный слой кожи. Такая некрэктомия получила название тангенциальной. Рана тут же закрывается пересаженной кожей.
3. Прочие виды некрэктомий. Производятся по мере развития демаркации в зоне поражения. Наиболее распространена некрэктомия в сочетании с методом дубления ожогового струпа, когда через 7 – 14 дней после травмы струп под наркозом тупо отделяют от жизнеспособной ткани. При этом обнажается кровоточащая поверхность с элементами грануляционной ткани, которая закрывается мазевой повязкой, либо на нее сразу пересаживают кожу. При ожогах четвертой степени некрэктомию на конечностях приходится выполнять и в более поздние сроки (по мере четкого формирования демаркационной линии).
Закрытие ожоговой раны
Закрытие ожоговой раны является важнейшим этапом лечения ожога, поскольку от восстановления полноценного кожного покрова зависит восстановление функции пораженного участка тела, а значит, в конечном счете – здоровья и трудоспособности.
Естественное заживление раны при глубоком ожоге происходит по типу вторичного натяжения, когда после очищения ее от некротических масс гранулирующая поверхность эпителизируется с краев. При этом получается грубый, деформирующий окружающие ткани рубец, склонный к изъязвлению. Обширные раны из-за ухудшения кровообращения по мере перестройки рубца эпителизироваться с краев полностью не могут и превращаются со временем в язвы. Поэтому в настоящее время считается общепринятым, что закрытие раны после глубокого ожога любой площади и локализации должно происходить с помощью хирургического вмешательства, получившего название кожной пластики.
На протяжении развития хирургии предложено огромное количество методов кожной пластики. Согласно утвержденной ВОЗ номенклатуре по источнику пересаживаемого материала принято различать:
1. Аутопластику – пересадку собственной кожи.
2. Аллопластику – пересадку кожи другого человека (обычно имеется ввиду кожа, взятая у трупов).
3. Ксенопластику (Гетеропластику) – пересадку кожи животного.
4. Эксплантации – использование синтетических материалов.
Установлено, что способностью приживаться на раневой поверхности обладают только аутотрансплантанты. Аллопластика может быть использована только для временного закрытия раны или для стимуляции очищения раны от некротических масс и роста грануляций. Ксенопластика в лечении ожогов в практической медицине не применяется. Синтетические материалы на основе коллагена, целлюлозы и гипуровой кислоты могут быть использованы для временного закрытия раны на этапе подготовки к аутопластике. Таким образом, основу пластической хирургии ожогов составляет кожная аутопластика. Все ее разновидности могут быть разделены на две большие группы, имеющие ряд подгрупп:
1. Свободная кожная пластика.
а) полнослойная;
б) расщепленным кожным лоскутом (по Тиршу)
– цельным лоскутом;
– лоскутом-ситом (лоскутом-сеткой);
– марочным методом (много вариантов).
2. Кожная пластика на питающей ножке.
а) местная (много вариантов);
б) отдаленная;
– “итальянская”;
– мостовидным стеблем;
– на микрососудистых анастомозах.
При свободной кожной пластике, предусматривающей перемещение участков кожного покрова, лишенных кровоснабжения, питание трансплантанта осуществляется диффузно за счет раневого отделяемого с гранулирующей поверхности. Вследствие этого пересадка толстых (полнослойных) трансплантантов часто приводит к их недостаточному питанию, некрозу и отторжению. С другой стороны, пересадка таких кожных лоскутов дает наилучший косметический и функциональный результат. Она применяется в следующих случаях: пластика “косметически важных” участков тела (лицо, шея, уши), пластика в области крупных суставов, на кистях и стопах (большая механическая нагрузка). Для успешной полнослойной пластики необходима хорошая подготовка раневой поверхности (наличие зрелых, хорошо кровоснабжаемых грануляций), строжайшая асептика, хорошая фиксация трансплантантов.
Лучшим приживлением обладают так называемые расщепленные кожные лоскуты, получаемые срезанием верхнего слоя кожи толщиной 0,2 – 0,3 мм. При этом на донорской поверхности остаются участки эпидермиса, расположенные в углублениях сосочкового слоя дермы, за счет которых она самостоятельно эпителизируется в течение 10-14 дней. Через 3-4 недели с нее вновь аналогичным образом можно брать кожу, хотя при повторном заборе расщепленного лоскута способность к самостоятельной регенерации донорского участка несколько ухудшается. Срезание расщепленного лоскута можно осуществлять или “от руки” – бритвой или специальным длинным плоским ножом (нож Гамби), или при помощи специального устройства – дерматома, позволяющего точно определять толщину срезаемого лоскута. Донорский участок покрывается двумя-тремя слоями марли, которая пропитавшись кровью, превращается в струп. После высыхания повязки верхние ее слои задубливают концентрированным раствором перманганата калия, и дальнейшее заживление донорской поверхности идет под струпом.
Трансплантант переносят на гранулирующую раневую поверхность и фиксируют на ней швами или просто давящей повязкой. Перед фиксацией на кожный лоскут острием скальпеля наносят перфорационные отверстия с интервалом 1 – 1,5 см, служащие для оттока избытка раневого отделяемого. За счет наличия перфорационных отверстий лоскут растягивается, поэтому площадь его может увеличиваться. Это обстоятельство становится особенно ценным при дефиците донорских поверхностей при обширных ожогах. В таких случаях перфорационные отверстия на лоскут наносят при помощи специального устройства – перфоратора, позволяющего делать отверстия различной величины и с различной плотностью. В результате лоскут становится похож на сито или сетку, а площадь его может быть увеличена до 6 раз. Промежутки в “ячейках” кожной “сетки” эпителизируются в результате разрастания эпителия прижившейся пересаженной кожи.
Способность к эпителизации гранулирующей поверхности за счет разрастания эпителия пересаженной кожи (краевая эпителизация) легла в основу так называемого “марочного” метода кожной пластики. Он состоит в том , что не вся раневая поверхность покрывается пересаженной кожей, а на нее наносят только небольшие трасплантанты, между которыми оставляют промежутки до 6 – 8 мм. Косметический и функциональный результаты такой пластики хуже, чем пересадки цельного лоскута, но она технически проще, может быть осуществлена без дерматома, в амбулаторных условиях, требует забора меньшего количества кожи. Главным недостатком “марочной” кожной пластики является высокая частота образования келлоидных и гипертрофических рубцов, склонных к изъязвлению и, иногда, малигнизации.
Наибольшей популярностью пользуется “марочная” пластика по Ревердену, модифицированная в последствии Яновичем-Чайнским. Забор трансплантантов производится путем срезания бритвой или ножом круглых кусочков кожи толщиной в средней части до 1 мм, диаметром 5 – 8 мм. Трасплантанты переносятся на гранулирующую поверхность и укладываются с промежутками 4 – 5 мм. Метод прост, общедоступен. Главными недостатками являются неравномерная толщина пересаживаемых лоскутов, ведущая к ухудшению косметического эффекта, и отсутствие фиксации лоскутов на закрываемой поверхности, вследствие чего возможно нарушение их приживления на подвижных участках тела.
Кожная пластика на питающей ножке не позволяет увеличить площадь кожного покрова, но за счет эластичности кожи и подлежащих мягких тканей дает возможность закрыть рану полноценным кожным покровом. Косметический и функциональный результат такой пластики наилучший по сравнению с другими методами, однако она может быть применена только для закрытия небольших по площади ран. Выкраивание перемещаемых лоскутов осуществляется с учетом кровоснабжения, иннервации и линий эластического натяжения на различных участках тела. Конкретные виды местной пластики на питающей ножке описаны в специальных руководствах по пластической хирургии. Наиболее популярной в нашей стране является пластика встречными треугольниками по Лимбергу.
Особым видом местной кожной пластики является ставший популярным в последние годы метод дермотензии: постепенное стягивание кожи краев раны с помощью усиления натяжения наложенных на них швов. Для этого используют или специальные резиновые тяги, или обычные шовные нити, завязанные “на бантик”; при этом во время перевязок врач ежедневно развязывает их и затем завязывает более туго. Другим, более сложным методом дермотензии является применение экспандеров. Экспандер представляет собой баллон из инертного пластика, имплантируемый оперативным путем под кожу рядом с раной. После имплантации в него через выведенный над кожей специальный патрубок или пункционно через кожу нагнетается жидкость. Растяжение баллона приводит к растяжению кожи над ним. Затем баллон оперативным путем удаляют, а образовавшийся избыток кожи используют для закрытия раны. Особо ценным оказался метод дермотензии для закрытия ран волосистой части головы, поскольку другими видами кожной пластики восстановить волосяной покров невозможно.
Среди видов отдаленной кожной пластики на питающей ножке первым появится метод перекрестной пластики, известный также как “итальянский”. Суть метода состоит в том, что гранулирующая рана на конечности закрывается кожным лоскутом на питающей ножке, выкроенным на другой конечности или на другом участке тела. Лоскут прочно фиксируют к закрываемой поверхности швами, а конечность фиксируют к противоположной или к телу гипсовой повязкой. Через 2 – 3 недели, в течение которых перемещенный лоскут приживается на ране, его отсекают от донорской поверхности, которая закрывается местной или свободной кожной пластикой. Таким образом можно восстанавливать полноценный кожный покров, перемещая лоскуты с голени на голень, с голени на бедро, с передней брюшной стенки на предплечье и кисть.
В том случае, когда лоскут к ране с какого-либо участка тела напрямую подвести не возможно, используется пластика мостовидным стеблем. Метод родился в Англии в 80-х годах прошлого века, в отечественную литературу вошел под именем “метода Филатова”. Техника его выполнения сложна и описана в специальных руководствах. Преимущества метода – возможность перемещать не только полноценный кожный покров, но и частично подлежащие мягкие ткани, что позволяет достичь лучшего косметического и функционального результата. Недостатками являются многоэтапность и, следовательно, большая длительность лечения (несколько месяцев), многочисленные осложнения. В настоящее время пластика мостовидным стеблем применяется все реже.
Альтернативой методу Филатова стали микрохирургические операции по перемещению кожно-мягкотканных комплексов с наложением микрососудистых анастомозов. Эти сложные операции, требующие специальной микрохирургической техники, выполняются только в специализированных высококвалифицированных учреждениях.
ХОЛОДОВАЯ ТРАВМА
Для обозначения повреждения холодом со второй половины девятнадцатого века применяются термины “отморожение”, “замерзание” и “ознобление”. Позднее появилсь термины “траншейная стопа” и “импрессионная стопа” для обозначения поражений при температуре выше О°С, возникающих при повышенной влажности. В настоящее время классификация холодовой травмы представляется следующей:
1. Острые поражения холодом:
а) замерзание (общее поражение);
б) отморожение (локальное поражение).
2. Хронические поражения холодом:
а) ознобление (“хроническое отморожение”);
б) холодовой нейроваскулит (траншейная стопа, импрессионная стопа и ряд других синонимов).
Отморожения являются важной проблемой хирургии в мирное, а тем более в военное время. Для нашей страны, значительная часть которой расположена в северных широтах, она обретает особое значение.
Н.И.Пирогов, называвший войну травматической эпидемией, в понятие военной травмы, наряду с огнестрельными ранениями, включал и отморожения. Так, в Крымскую войну отморожения составили 6% потерь; в первую мировую войну в русской армии при проведении военных операций в зимнее время – до 15%; во время второй мировой войны в армии США в отдельные месяцы – до 20% и более. В Советской армии в годы Великой Отечественной войны санитарные потери от отморожений на отдельных фронтах достигали 3%, а на флоте – до 5,4% от общего количества потерь. В германских войсках, окруженных под Сталинградом, по оценкам американских исследователей, 100% личного состава получили отморожения разной тяжести.
В мирное время масштабы поражения холодом не столь значительны. Однако, в северных районах нашей страны они составляют до 30% всех случаев термической травмы или 0,3-1% от числа всех несчастных случаев, причем от 15 до 40% пострадавших остаются инвалидами.
Не менее важную проблему создают хронические поражения холодом, приводящие к выраженным нарушениям кровообращения и иннервации. Описанная еще в 1871 г. С.П.Боткиным “траншейная стопа” наблюдается и в мирное время. По современным данным, среди работников, труд которых связан с действием влаги и холода, сходные нарушения выявляются у 11-65% обследованных.
Отморожениям чаще подвергаются нижние конечности (70-97%). Особенно часто поражаются стопы, преимущественно пальцы; чаще всего поражается первый палец.
Второе место по частоте (5-7%) занимают отморожения кисти, ограничивающиеся в основном пальцами. Интересно отметить, что первый палец кисти поражается реже всех других. Комбинированные поражения (одновременное отморожение нескольких конечностей) встречаются достаточно часто, достигая 80%, причем одновременное поражение верхних и нижних конечностей встречается в 17-30% случаев.
Третье место по частоте занимают отморожения ушных раковин (5%), носа (2%) и щек которые в большинстве случаев бывают поверхностными.
Как казуистические, описаны случаи отморожений бедер и ягодиц (как правило контактные). Известен случай отморожения языка (поражение 2 х 2 см) у мужчины 35 лет, находившегося в состоянии тяжелого алкогольного опьянения.
Дата добавления: 2015-11-05; просмотров: 1370 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2021 lektsii.org – Контакты – Последнее добавление
Источник


Антонов Степан Демидович,
Врач-травматолог
Острое поражение кожи и прилегающих тканей, суставов и костей называется ожогом. Нередко такие повреждения лечат самостоятельно, но не все ожоги поддаются лечению в домашних условиях. Неумелые попытки помочь только ухудшат ситуацию, поэтому нужно знать, как действовать правильно. В этом деле важна не только техника, но и скорость – ситуация может быть летальной для пострадавшего.
В этой статье вы узнаете, что делать при ожоге, нужно ли его чем-то мазать, что из народных средств можно использовать, а также сколько заживает ожог в домашних условиях.
Какие бывают ожоги
Чтобы разобраться, чем лечить ожог в домашних условиях, нужно понять, какие его разновидности существуют. Правильное воздействие на пораженный участок кожи – половина успеха.
Существует четыре степени поражения кожи:
- Первая, при которой ожог затрагивает только верхний слой эпидермиса. Среди характерных симптомов – небольшое покраснение, возможна отечность в легкой форме.
- Вторая, при которой кожа покрывается волдырями. Их ни в коем случае нельзя вскрывать, даже если они чешутся, иначе останутся шрамы и рубцы после заживления.
- Третья, при которой поражаются все слои кожного покрова и мышцы. На этой стадии волдыри заполнены не только мутной жидкостью, как при второй степени, но и кровью. Боль очень сильная, практически невыносимая.
- Четвертая, при которой травмируются и кожный покров, и кости – вплоть до обугливания.
То, чем лечить ожог 2 степени, вы узнаете ниже. А вот повреждения последних двух степеней самостоятельно вылечить не получится – требуется немедленная госпитализация.
Также существует такая классификация ожогов:
- термические
- химические
- лучевые
- электрические
- комбинированные
Для каждого из этих видов существует своя методика лечения. К примеру, то, чем лечить термический ожог, вряд ли подойдет для терапии при электрических повреждениях кожи.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать при сильном ожоге
Первостепенно оцените степень поражения. Сразу же обращайтесь к докторам, если присутствует как минимум один из перечисленных признаков:
- ожог затронул более 5% тела
- сильно обожжены лицо, конечности (кисти или стопы), суставы, промежность
- в человека ударила молния или же ожог произошел благодаря неисправности электропроводки
- пострадавший не может дышать, либо вы подозреваете, что обожжены дыхательные пути
- обожжена часть тела ребенка, пожилого человека или беременной женщины
При тяжелых глубоких поражениях кожи, суставов и костей больных направляют в реанимацию. Не пытайтесь помочь самостоятельно, поскольку каждое неосторожное движение только ухудшит ситуацию. Например, если случился ожог глаз, чем лечить, скажет врач уже после осмотра, поэтому не пытайтесь промывать пораженное место водой.
Также не стоит двигать человека с места, прикладывать смоченные водой или другими жидкостями ткани, пытаться воздействовать на пораженные места народными средствами. Дождитесь приезда скорой помощи.
Вам может быть интересно: Какие витамины лучше?
Чем обезболить ожог в домашних условиях
Не стоит сдирать одежду с поврежденных участков или прикладывать лед, поскольку это причиняет пострадавшему дополнительную боль. Воспользуйтесь прохладной водой: это стабилизирует ситуацию и устранит неприятные ощущения. Место ожога нужно держать под струей холодной воды 20-25 минут.
Этот способ подойдет только для ожогов первой и второй степени. В остальных случаях обращайтесь к врачам. То, чем лечить сильный ожог, подскажет только специалист.
Чем лечить ожог кожи
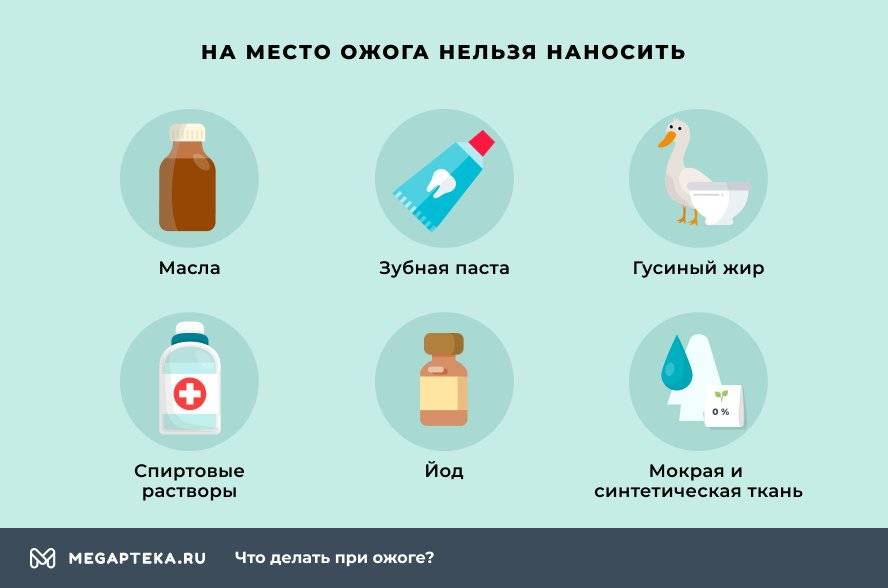
Если случился ожог, что делать в домашних условиях зависит от того, из-за чего он появился. Если вы ищете, чем обработать ожог в домашних условиях, не пользуйтесь такими средствами:
- масла
- зубная паста
- гусиный жир
- мокрая и синтетическая ткань
- спиртовые растворы
- марганцовка и йод
Чем лечить солнечный ожог
Если случился солнечный ожог, чем помочь в домашних условиях? Используйте любое противовоспалительное средство, с ибупрофеном в качестве активного вещества. Обращайте внимание на противопоказания, чтобы не ухудшить ситуацию.
Для снятия раздражения используйте смесь гидрокортизона и вазелина в соотношении 1:1. Другие мази использовать не нужно, потому что их позитивное воздействие не подтверждено.
Чем лечить ожоги от борщевика
То, чем мазать ожог от борщевика, зависит от степени поражения кожи. При низкой степени опасности достаточно промыть рану раствором из мыла и соды в соотношении 1:1, а затем осторожно протереть салфеткой, смоченной этиловым спиртом в маленьком количестве, чтобы не вызвать химический ожог. После этого участок обильно смазывают пантенолом и защищают от воздействия солнца несколько дней.
Чем лечить химический ожог
Химический ожог крайне сложно вылечить самостоятельно, поэтому после получения первой помощи обратитесь к специалисту, чтобы он подобрал правильные препараты. Промойте поврежденный участок прохладной водой, а затем наложите на него стерильную повязку.
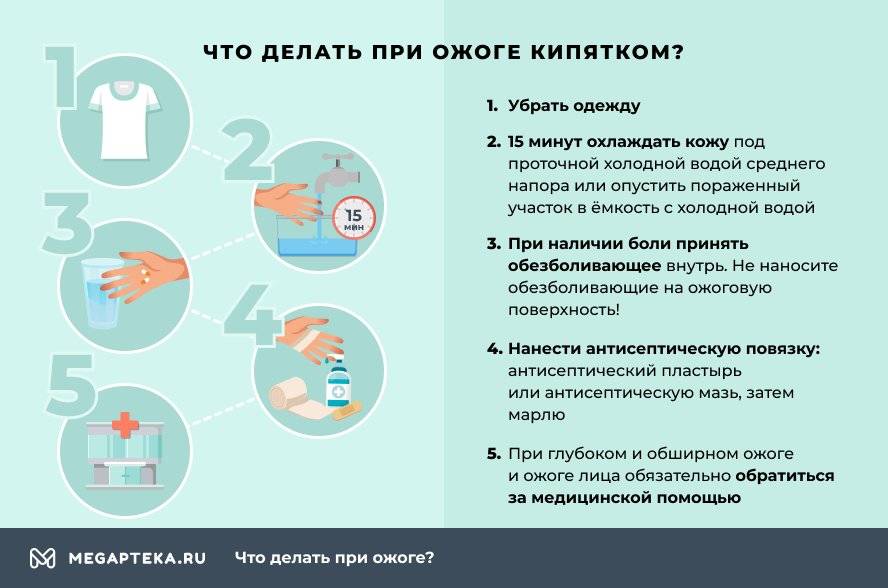
Чем лечить ожог от кипятка
Чем помазать ожог в домашних условиях, если он появился из-за кипятка? При наличии боли примите обезболивающее внутрь. Не наносите обезболивающие на ожоговую поверхность! Сделайте антисептическую повязку: антисептический пластырь или антисептическую мазь, затем марлю.
Чем лечить волдыри от ожога кипятком? Специалисты рекомендуют носить стерильную повязку, меняя её каждый день.
Ожог крапивой – чем лечат?
Чем обработать ожог в домашних условиях, если причиной стала крапива? После охлаждения пораженного места прохладной водой протрите ранку салфеткой, смоченной небольшим количеством раствора на этаноле
Чем лечить ожог от сварки на глазах
Ожог от сварки помогут вылечить глазные капли. Можно использовать Тетракаин, который нужно капать не более двух раз в день по капле в каждый глаз, а также Визин, если воспаление долго не проходит. Его применяют по капле в глаз трижды в день.
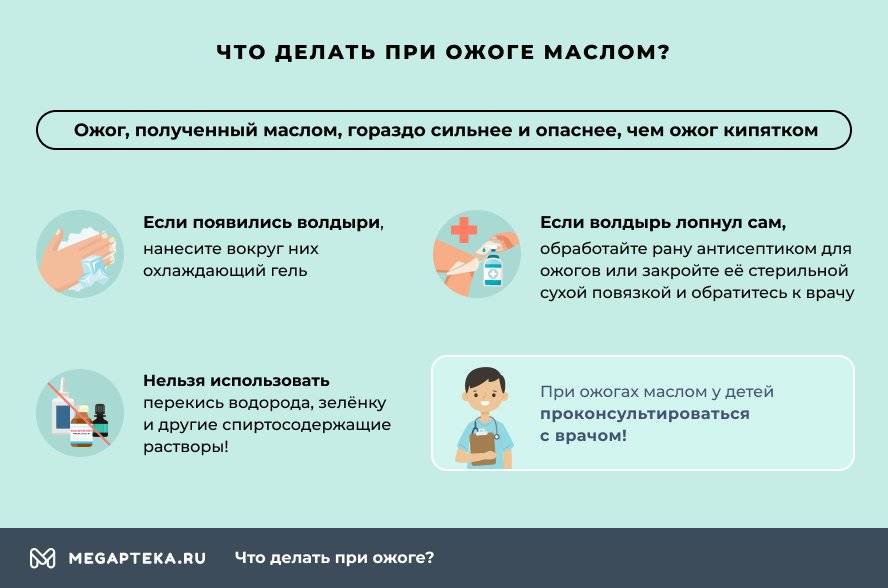
Чем лечить ожог от масла
Ожог стандартно промывается прохладной водой. Если появились волдыри, нанесите вокруг них охлаждающий гель. Если волдырь лопнул сам, обработайте рану антисептиком для ожогов или закройте её стерильной сухой повязкой и обратитесь к врачу. Нельзя использовать перекись водорода, зелёнку и другие спиртосодержащие растворы!
Особенности лечения ожогов
Лечение ожога зависит от того, какая часть тела была повреждена. Одни раны проходят быстрее, а для заживления других требуются месяцы и своевременная медицинская помощь. Давайте разберемся, от ожогов что помогает в домашних условиях в зависимости от локализации повреждения.
- Чем лечить ожог руки? Первым делом промойте пораженный участок проточной водой. Затем нанесите ранозаживляющее средство и покройте рану повязкой. При серьезных поражениях обратитесь к врачу.
- Ожог лица – чем лечить?
Если на лицо попало химическое вещество, стоит сначала тщательно смыть его проточной водой, а затем обратиться к специалисту. При легких поражениях кожи (первая и вторая степень) промойте место ожога водой, затем обработайте пантенолом. В остальных случаях сразу вызывайте скорую помощь. - Чем лечить ожог на ноге?
Ожог на ноге лечится так же, как и ожог руки – промыванием водой, затем нанесением пантенола или другого противоожогового средства. Если интересно, чем лечить ожоги, народные средства также способны помочь – например, сок тыквы или алоэ, а также отвар шиповника. Смазывать рану нужно несколько раз в день. - Чем лечить ожог рта? При незначительных ожогах прополоскайте полость рта прохладной водой. При этом она не должна быть ледяной. Со временем поражение пройдет само, просто постарайтесь не травмировать его во время заживления. При ожогах третьей-четвертой степени немедленно вызывайте скорую помощь. Иногда травмируется не весь рот, а случается только ожог неба – чем лечить его в таком случае? Терапия проходит аналогично. Она может быть более болезненной, поэтому при любых неприятных симптомах во время заживления обращайтесь к специалисту.
- Чем лечить ожог слизистой? Лечение ожога слизистой зависит от локализации и степени тяжести. При легких повреждениях слизистой горла можно смазывать её маслом облепихи. Первоначально промойте пораженный участок прохладной водой. В других случаях немедленно обращайтесь в скорую помощь.
- Ожог горла – чем лечить?
Легкая степень ожога горла просто лечится народными средствами – маслами облепихи, шиповника, настоем алоэ. Не забудьте тщательно прополоскать горло проточной водой, чтобы охладить поврежденный участок. При сильных ожогах медикаментозную помощь назначает специалист. - Чем лечить ожог у ребенка? Отдельно стоит разобраться, что можно от ожогов в домашних условиях, если пострадал ребенок. Обработайте поврежденное место проточной водой и аккуратно устраните одежду. Даже при первых степенях ожогов после проведения первой помощи стоит напрямую обращаться в скорую помощь, ведь дети более болезненно переносят такие раны.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Пузыри при ожогах – что делать?
Чем лечить волдырь от ожога? Во-первых, не пытайтесь его проткнуть или повредить, иначе после заживления на коже останутся рубцы. Таким образом можно инфицировать рану. Пузырь сам лопнет со временем, ваша задача – оберегать рану от воздействия солнечных лучей, регулярно менять повязки.
Если волдырь всё-таки повредился, нужно знать, чем лечить лопнувший ожог. Для этого дождитесь, пока вытечет вся жидкость, затем осторожно обработайте пораженную область пантенолом или перекисью водорода (до 3%). Наложите стерильную повязку, чтобы предотвратить попадание инфекции.
Сколько проходит ожог
То, сколько держится ожог, напрямую зависит от его степени. Кроме того, на чувствительных участках кожи повреждение лечится дольше. Это касается ожогов лица, паховой области, кистей и ступней.
Первая стадия заживления – отторжение пораженной кожи. Это проявляется в покраснении покровов и их шелушении. Для ожогов первых двух степеней процесс длится до 5 дней, третьей степени – до нескольких недель, четвертой – от месяца в зависимости от пострадавших участков. На восстановление костей и суставов уйдет гораздо больше времени
Вторая стадия – гранулирование раны. Этот этап не касается ожогов первой и второй степени, поскольку кожа поражается не так глубоко. При третьей и четвертой степенях стадия длится несколько месяцев, при этом нередко требуется пластика, поскольку самостоятельно организм с масштабными повреждениями не справится.
Третья стадия – рубцевание, покрытие новым эпидермисом. При первых двух стадиях процесс завершается уже к середине второй недели, если не был поврежден защитный пузырь. При ожогах третьей и четвертой степеней эпителизация длится от нескольких месяцев в крайне замедленном темпе. Зачастую проводится пересадка кожи.
Источник
