Крупозная пневмония с летальным исходом

Крупозная пневмония – это воспалительно-аллергическое заболевание, для которого характерно уплотнение одной или нескольких долей легкого и образование в альвеолах патологического экссудата, вследствие чего нарушается процесс газообмена.
Заболевание диагностируется во всех возрастных группах, однако чаще регистрируется у пациентов в 18–40 лет, у детей крупозная пневмония встречается редко.
В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) возможен летальный исход.
Легкие – парный орган дыхания, расположены в левой и правой половине грудной полости, ограничивая комплекс органов средостения. Правое легкое состоит из трех долей, а левое из двух. Каждая из долей легкого, в свою очередь, образована сегментами, легочная ткань внутри сегментов состоит из пирамидальных долек, в вершину которых входит бронх, образующий в ней последовательным делением 18-20 концевых бронхиол, заканчивающихся ацинусом. Ацинус состоит из респираторных бронхиол, делящихся на альвеолярные ходы, их стенки усеяны альвеолами, в которых происходит газообмен между атмосферным воздухом и кровью.
 Источник: proinfekcii.ru
Источник: proinfekcii.ru
Крупозное воспаление может захватывать как отдельные сегменты легкого, так и всю долю, а иногда и легкое полностью.
Причины и факторы риска
Возбудителями крупозной пневмонии выступают пневмококки (I, II, III, IV типов), стафилококки, стрептококки, кишечная палочка и клебсиеллы. Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
К факторам риска относятся:
- инфекционные заболевания;
- курение;
- травмы грудной клетки различной степени тяжести;
- иммунодефицитные состояния;
- переохлаждение;
- интоксикации;
- анемии;
- частые стрессовые ситуации;
- переутомление;
- нерациональное питание.
Формы заболевания
В зависимости от особенностей клинической картины крупозная пневмония подразделяется на типичную и атипичную формы.
Среди атипичных форм заболевания, в свою очередь, выделяют следующие формы:
- абортивная – дебютирует остро, длится 2-3 суток, затем симптомы инволюционируют;
- ареактивная – начало неострое, признаки воспаления проявляются постепенно, течение вялое;
- центральная – воспаление протекает в глубоких отделах легкого;
- мигрирующая – в воспалительный процесс вовлекаются участки легкого, расположенные рядом с первичным;
- массивная – характерно быстрое распространение воспалительного процесса на другие доли легкого;
- тифоподобная – патологический процесс развивается постепенно, симптоматика напоминает брюшной тиф;
- аппендикулярная – напоминает клиническую картину аппендицита, воспаление чаще развивается в нижних долях легкого;
- менингеальная – характерны менингеальные симптомы.
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, инфекционно-токсического шока, гнойного менингита, сердечно-легочной недостаточности.
Стадии крупозной пневмонии
Выделяют четыре стадии крупозной пневмонии:
- Стадия гиперемии и прилива – воспалительный процесс в альвеолах приводит к их расширению и появлению в них экссудата; начало диапедеза эритроцитов в просвет альвеол; отмечаются сосудистые нарушения; продолжительность 1–3 суток.
- Стадия красного опеченения – усиливается диапедез эритроцитов, воспалительный экссудат обогащается белками с выпадением фибрина, из-за фибринозного выпота пораженное легкое становится более плотным, приобретает темно-красный оттенок, капилляры сдавливаются, что обусловливает нарушение питания легочной ткани; длительность 1–3 дня.
- Стадия серого опеченения – происходит инфильтрация лейкоцитами промежуточной ткани легких вокруг мелких вен и капилляров; пораженное легкое приобретает сероватый оттенок, продолжительность от 2 до 6 суток.
- Стадия разрешения – фибринозный экссудат постепенно разжижается под действием протеолитических ферментов, которые начинают выделять лейкоциты, и выводится из легкого; длится 2–5 дней.
Изредка стадия серого опеченения может предшествовать стадии красного опеченения.
Симптомы крупозной пневмонии
При крупозной пневмонии может поражаться одна доля легкого, одно или оба легких. Тяжесть течения заболевания зависит от объема поражения.
Начало заболевания, как правило, острое. Температура тела повышается до 39-40 ˚С, возникают сильный озноб, общая слабость, вялость, головная боль, одышка, боли в грудной клетке. Иногда наблюдается гиперемия щек, более выраженная на стороне поражения, диарея или запоры. На третьи-четвертые сутки появляется кашель с отделением характерной для крупозной пневмонии ржавой мокроты.
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный.
С прогрессированием патологического процесса возникают болевые ощущения в боку со стороны поражения. Боль может иррадиировать в живот или плечо, обычно исчезает спустя несколько дней. При сохранении боли на более длительный срок существует вероятность развития эмпиемы плевры. Грудная клетка со стороны поражения несколько отстает в акте дыхания, при этом в дыхании участвует вспомогательная мускулатура.
При тяжелом течении заболевания наблюдается цианоз носогубного треугольника, кожные покровы сухие и горячие, конечности при этом холодные. Общее состояние пациента тяжелое, дыхание учащенное поверхностное с раздуванием крыльев носа, пульс частый, сердечные тоны глухие, артериальное давление снижено, может появиться аритмия.
Особенности протекания заболевания у детей
Крупозной пневмонии у детей не свойственна высокая лихорадка, выраженный озноб и болевые ощущения в боку.
У детей младшего возраста в первые дни заболевания кашель отсутствует. Симптомами крупозной пневмонии у них являются сухость губ и языка, тошнота и рвота, вздутие живота, боли в животе, напоминающие таковые при аппендиците, отсутствие ригидности мышц передней брюшной стенки, бледность кожных покровов, учащенное дыхание, возбуждение или заторможенность, иногда увеличение печени в размерах. В некоторых случаях наблюдаются ригидность мышц затылка, сильные головные боли, судороги, бред, галлюцинации, в связи с чем может быть ошибочно диагностирован менингит. По мере развития патологического процесса менингеальные симптомы исчезают, появляется типичная для крупозной пневмонии клиническая картина.
Заболевание диагностируется во всех возрастных группах, однако чаще регистрируется у пациентов в 18–40 лет, у детей крупозная пневмония встречается редко.
У детей в 7–16 лет заболевание, как правило, протекает типично.
Температура тела нормализуется на 5–9-е сутки от момента начала заболевания, воспалительные изменения в легких исчезают довольно быстро.
Читайте также:
5 способов снизить температуру без лекарств
8 факторов, вредящих здоровью легких
Лечение йодной сеткой: 5 проблем, которые можно решить
Диагностика
Для постановки диагноза проводят сбор жалоб и анамнеза, физикальную диагностику, инструментальное и лабораторное исследование.
 Источник: zdorovie-legkie.ru
Источник: zdorovie-legkie.ru
В ходе физикальной диагностики на I стадии крупозной пневмонии отмечается сохранение везикулярного дыхания, притупленно-тимпанический перкуторный звук, крепитация. Для II стадии заболевания характерны тупой перкуторный звук, бронхиальное дыхание, сниженная подвижность нижнего легочного края на стороне пораженния. На III стадии определяются признаки, характерные для I стадии.
Одним из наиболее информативных инструментальных методов диагностики крупозной пневмонии является рентгенологическое исследование. Для подтверждения диагноза может потребоваться компьютерная или магниторезонансная томография.
Лабораторная диагностика включает общий и биохимический анализ крови, общий анализ мочи, бактериологическое исследование мокроты с антибиотикограммой. В общем анализе крови на пике болезни определяется повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов. Также повышается содержание глобулинов, фибриногена, обнаруживаются изменения в газовом составе крови, уменьшается диурез, повышается удельный вес мочи.
Дифференциальная диагностика проводится с очаговой сливной, казеозной пневмонией.
Лечение крупозной пневмонии
Лечение крупозной пневмонии осуществляется в условиях стационара. В тяжелых случаях может потребоваться госпитализация пациента в отделение интенсивной терапии.
Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
Основное медикаментозное лечение крупозной пневмонии заключается в приеме антибактериальных препаратов. До получения результатов исследования мокроты назначаются антибиотики широкого спектра действия, после идентификации возбудителя и определения его чувствительности к антибактериальным средствам препарат заменяют на тот, к которому чувствительность наиболее высока. Дополнительно назначаются муколитические препараты, жаропонижающие средства. С целью нормализации газообмена больным крупозной пневмонией показана оксигенотерапия.
 Источник: texashealth.org
Источник: texashealth.org
С 3-4-х суток от момента начала заболевания назначается ингаляционная терапия (ультразвуковые аэрозольные ингаляции антибактериальных средств и пр.), курс лечения обычно составляет от 10 до 15 процедур. На стадии разрешения может использоваться физиотерапия (импульсная ультравысокочастотная терапия, ультрафиолетовое облучение, магнитотерапия).
Возможные осложнения крупозной пневмонии и последствия
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, гнойного медиастинита, сепсиса, инфекционно-токсического шока, абсцесса головного мозга, гнойного менингита, гнойного артрита, сердечно-легочной недостаточности.
Прогноз
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный. В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) прогноз ухудшается, возможен летальный исход.
Профилактика
С целью профилактики крупозной пневмонии рекомендуется:
- своевременное и адекватное лечение инфекционных заболеваний, особенно респираторных;
- отказ от самолечения антибиотиками;
- избегание травм грудной клетки;
- избегание переохлаждения;
- рациональный режим труда и отдыха;
- отказ от вредных привычек;
- рациональное питание.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
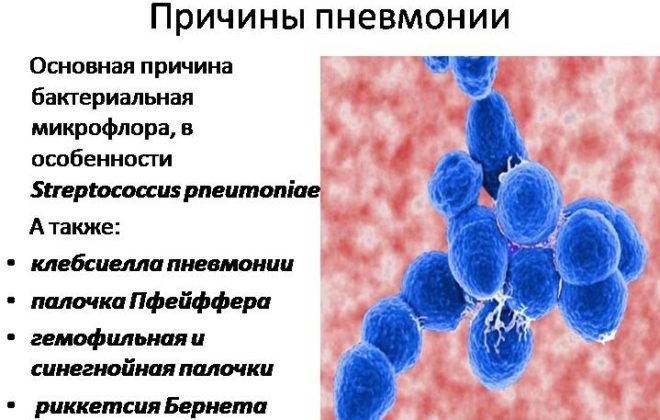
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

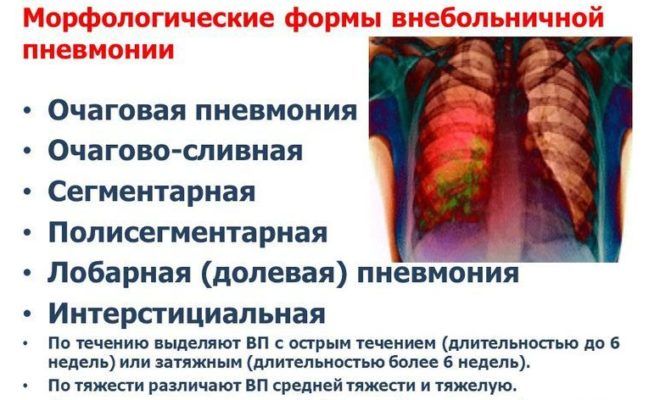
Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
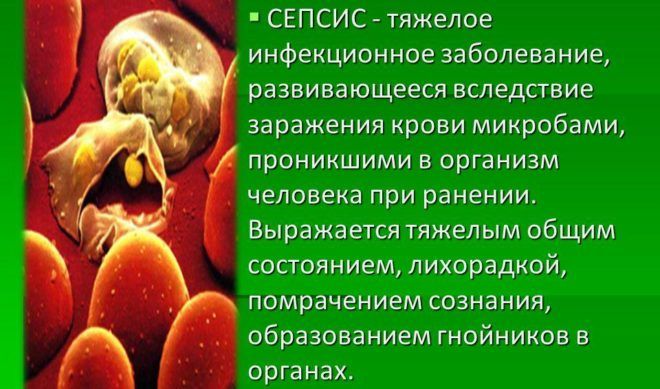
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
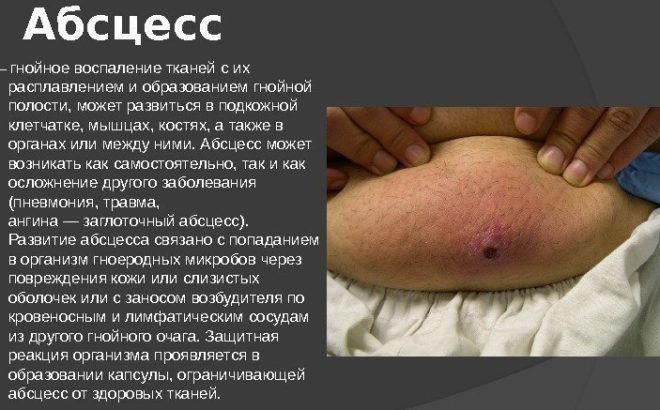
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник
 Пневмония – инфекционное заболевание нижних дыхательных путей и респираторных отделов легких. Это один из самых распространенных недугов, которому подвержены люди любого возраста.
Пневмония – инфекционное заболевание нижних дыхательных путей и респираторных отделов легких. Это один из самых распространенных недугов, которому подвержены люди любого возраста.
В народе его называют «воспалением легких». Не всем известно, можно ли умереть от пневмонии. Между тем, многие недооценивают серьезности этого опасного заболевания.
Пути заражения пневмонией
От заражения пневмонией не застрахован никто.
Подхватить инфекцию можно разными способами:
- Воздушно-капельным путем – вредные бактерии попадают в воздух при кашле и чихании;
- При снижении иммунитета – бактерии человека начинают размножаться из-за ослабленного организма, и инфекция опускается в бронхи и легкие. Болезнь может стать также следствием бронхита.
Возбудители заболевания – это не только бактерии, но и вирусы, грибы и внутриклеточные паразиты. Очень часто таким возбудителем бывает золотистый стафилококк.
Крупозное воспаление легких, смертельный исход от которого наблюдается в ряде случаев, может стать последствием попадания в организм этой бактерии.
Возможны и неинфекционные причины заболевания: отравление ядовитыми веществами, лучевая болезнь и травмы.
Разновидности заболевания
По области поражения различают одностороннюю и двустороннюю пневмонию. В первом случае поражается только одно легкое, во втором страдают оба органа.
Также различают:
- Очаговое воспаление (поражает часть легкого);
- Сегментарное (когда инфекция охватывает целый сегмент);
- Долевую пневмонию(при поражении доли органа);
- Тотальную (при поражении всего органа).
В любом случае возможен летальный исход. Крупозное воспаление, смертельный исход от которого бывает в некоторых случаях, относят к долевой пневмонии.
Важно знать!
Из 10000 случаев заболевания пневмонией в 4% наступает летальный исход. Смертность от этой болезни занимает четвертое место в мире после травм, онкологических и сердечно-сосудистых заболеваний.
Основные признаки заболевания
 Воспаление легких легко перепутать с другим заболеванием верхних дыхательных путей.
Воспаление легких легко перепутать с другим заболеванием верхних дыхательных путей.
Опасность его заключается в том, что по симптоматике оно похоже на обычный грипп. Все начинается с сухого кашля и повышения температуры.
Со временем появляется мокрота и повышается температура тела до 40 градусов. Пациенту трудно дышать, возникает боль при кашле и при вдохе. Иногда сохраняется субфебрильная температура – до 37.3 градусов. В этом случае очень часто больные пускают болезнь на самотек.
Особенно опасный симптом – отсутствие эффективности жаропонижающих средств.
Если температура не падает при приеме лекарственных препаратов, немедленно следует обратиться к врачу. В любом случае, диагностировать пневмонию можно только в клинике.
Почему умирают от воспаления легких

Самой важной причиной, почему умирают от воспаления легких, является несвоевременная диагностика. Заболевшие занимаются самолечением, испытывают на себе всевозможные народные средства.
Многие переносят болезнь на ногах. Вследствие этого происходит осложнение заболевания зачастую с летальным исходом.
Виды осложнений от воспаления легких:
- Сепсис (заражение крови) – болезнетворные инфекции при таком осложнении попадают в кровь, и может наступить септический шок, а затем и смерть.
- Абсцесс – состояние, характеризующееся появлением гнойных участков в легком. Причиной инфекции чаще всего бывает золотистый стафилококк. При этом мокрота приобретает неприятный запах, состояние больного резко ухудшается. Пневмония гнойная у взрослых и детей приводит к летальному исходу, если вовремя не прибегнуть к оперативному вмешательству.
- Дистресс-синдром – наблюдается чаще всего при отеке легкого. Больной страдает снижением уровня кислорода в крови, из-за чего происходит остановка дыхания. Единственное средство спасения – кислородная подушка.
- Экссудативный и сухой плеврит – воспаление серозных оболочек легкого.
Чем опасна пневмония у детей
Пневмония особенно опасна для детей младшего возраста. Большому риску подвержены дети до года. У них еще недостаточно окрепли органы дыхания, и потому даже обычный насморк может привести к заболеванию легких.
Инфекция очень быстро опускается и распространяется по организму. Скоротечная форма недуга очень опасна.
Если не принять вовремя необходимые меры, наступает смерть. Ситуация осложняется при неблагоприятных условиях содержания малыша и некачественном питании. При малейших признаках простуды новорожденного следует показать специалисту для исключения пневмонии и назначения правильного лечения.
Важно знать!
Заболеваемость пневмонией детей – самая частая причина летального исхода. Причем в 18% случаев это малыши до 5 лет.
Группы риска
 Существует ряд лиц, которые наиболее подвержены возникновению опасного недуга и осложнений:
Существует ряд лиц, которые наиболее подвержены возникновению опасного недуга и осложнений:
- Дети до 5 лет;
- Люди пожилого возраста;
- Пациенты, страдающие почечными и сердечно-сосудистыми заболеваниями;
- Лица, злоупотребляющие курением и спиртными напитками;
- Люди с сахарным диабетом.
Риск заболевания и развития осложнений увеличивают неблагоприятные жилищные условия. Если у человека хронический бронхит или другие заболевания дыхательной системы, потребуется особое лечение.
Видео
[youtube]https://www.youtube.com/watch?v=pyTTYiaYqTE[/youtube]
Что делать при первых признаках пневмонии
При непрекращающемся кашле, повышенной температуре тела и боли в груди необходимо незамедлительно отправиться в клинику. Специалист отправит на рентген, а затем возьмет мокроты на анализ. Это позволит выявить возбудителя и назначить медицинские препараты.
Для лечения разных форм пневмонии применяются, как правило, антибиотики.Даже в тяжелых случаях можно избежать смерти от воспаления легких. Современная медицина дает возможность вылечить заболевание на любой стадии.
Важно знать!
Народные способы не подходят для лечения пневмонии! Они могут служить только как вспомогательная терапия и после консультации с врачом!
Источник
