Казеозная пневмония и туберкулез легких
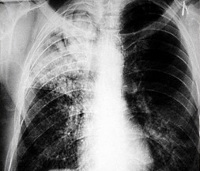
Казеозная пневмония – это тяжело протекающая самостоятельная клиническая форма туберкулеза легких, для которой характерно быстрое прогрессирование специфического воспаления, сопровождающееся разрушением лёгочной паренхимы и образованием каверн. Ведущими клиническими признаками болезни являются выраженная интоксикация, кашель с мокротой, дыхательная недостаточность. В диагностических целях используются лучевые методы исследования органов грудной клетки, выполняются лабораторные анализы. Назначается этиотропная химиотерапия, применяются дезинтоксикационные средства, иммуностимуляторы. По показаниям осуществляется хирургическое лечение.
Общие сведения
Казеозная пневмония развивается как самостоятельное заболевание либо является осложнением прогрессирующего туберкулёзного процесса. Распространена в странах с высоким уровнем заболеваемости туберкулёзом. Возникает на фоне иммунодефицитного состояния. Удельный вес казеозного воспаления у пациентов с впервые диагностированным лёгочным туберкулёзом составляет 3-15%. Бактериовыделение наблюдается в 90-95% случаев. Приблизительно у 60% пациентов обнаруживается первичная или вторичная множественная лекарственная устойчивость к противотуберкулёзным препаратам. 30-50% случаев заканчиваются летальным исходом в течение первых 2-6 недель болезни.

Казеозная пневмония
Причины
Возбудителем инфекционного заболевания является микобактерия туберкулёза (бацилла Коха). Казеозная пневмония формируется при массивном инфицировании человека высоковирулентным, нередко резистентным к туберкулостатикам агентом либо при активации персистирующей в организме туберкулёзной инфекции. Чаще всего казеозный некроз лёгочной ткани осложняет течение диссеминированного или фиброзно-кавернозного туберкулёзного процесса. Обязательным условием возникновения болезни является выраженная иммуносупрессия. В группу риска по развитию тяжёлых форм туберкулёзной инфекции относятся:
- Социально дезадаптированные лица. Включает лиц без определённого места жительства, занимающихся бродяжничеством, беженцев. Выраженный вторичный иммунодефицит часто наблюдается у больных с алкогольной зависимостью, наркоманией. Высока вероятность заражения лекарственно-устойчивым туберкулёзом и возникновения его тяжёлых форм у людей, отбывающих наказание в тюрьмах.
- Группа медицинского риска. Наиболее часто казеозная пневмония выявляется и становится причиной смерти у больных СПИДом, не принимающих антивирусные препараты и средства специфической химиопрофилактики. Высок риск данной патологии у пациентов, длительно получающих кортикостероиды и цитостатики, больных сахарным диабетом.
Патогенез
Болезнь формируется на фоне дефицита активных в отношении инфекции клеток иммунитета. Микобактерии беспрепятственно размножаются, выделяя ряд токсичных веществ. Продукты жизнедеятельности микроорганизмов повреждают мембрану иммунокомпетентных клеток. Образуется замкнутый круг – иммунные расстройства усугубляются, туберкулёз прогрессирует, ещё больше угнетая иммунитет.
Первоначально патологический процесс локализуется в пределах одного сегмента. В зоне поражения нарушается микроциркуляция. В питающих лёгочную ткань сосудах формируются тромбы. Отсутствие должного кровоснабжения вызывает массовую гибель клеток – казеозный некроз. Бронхогенным и лимфогематогенным путём микобактерии попадают в соседние сегменты, противоположное лёгкое, могут заноситься в другие органы и ткани. В течение 2-3 недель развивается распространённая туберкулёзная пневмония. При патоморфологическом исследовании обнаруживается обширное, чаще двустороннее поражение лёгких с характерными полостями распада неправильной формы, частично заполненными казеозными массами. В процесс вовлекается париетальная и висцеральная плевра. Образуются казеозные плевральные наложения.
Классификация
Классификация тяжёлого казеозного поражения лёгочной паренхимы построена на основании патоморфологических изменений в повреждённой ткани. Некоторые авторы научных статей из области фтизиатрии считают, что она также отражает стадийность патологического процесса. В зависимости от повреждения тех или иных анатомических структур различают следующие формы пневмонии с казеозным расплавлением лёгкого:
- Ацинозную. В патологический процесс одновременно вовлекается большое количество ацинусов – структурных единиц альвеолярной ткани. Нередко осложняет течение острого милиарного туберкулёза.
- Лобулярную. Поражаются дольки лёгкого. Казеозная лобулярная пневмония характеризуется наличием многочисленных, довольно крупных участков специфического некроза. Иногда развивается на фоне туберкулёзной диссеминации.
- Лобарную. Воспаление занимает всю лёгочную долю. Расплавление массивных участков казеоза приводит к образованию полостей деструкции. Обычно возникает как самостоятельная патология.
Симптомы казеозной пневмонии
Заболевание начинается остро, реже подостро. Определяется повышение температуры до высоких фебрильных и гипертермических значений. Лихорадка гектического или неправильного типа со значительными колебаниями суточной температуры сопровождается ознобом, головной болью. Ярко выражены симптомы интоксикации. Резко снижается аппетит вплоть до полной анорексии. Пациенты ощущают значительную общую слабость, утомляемость. Нарушается сон. Беспокоят проливные ночные поты. Иногда клиническая картина в дебюте болезни напоминает начало острой респираторной инфекции. Больные жалуются на насморк, боли и першение в горле, ломоту в суставах, умеренную лихорадку.
Важными признаками казеозного поражения лёгких являются кашель и одышка. В начале болезни кашель сухой, небольшое количество слизистой мокроты отделяется с трудом. Нередко бронхиальный секрет приобретает ржавую окраску. Через 1-2 недели кашель становится продуктивным. К казеозному воспалению присоединяется неспецифическая микрофлора, что обуславливает выделение жёлто-зелёной гнойной мокроты. Изменяются проявления лихорадочного синдрома, отмечаются эпизоды ремиссии с нормальной или субфебрильной температурой тела. При этом общее состояние больного ухудшается. Нередко в этот период времени обнаруживается примесь крови в мокроте.
Выраженная одышка беспокоит пациента уже в первые дни заболевания. Она появляется при незначительной физической нагрузке и ещё больше усиливается по мере прогрессирования патологии. Затруднения дыхания сопровождаются болевым синдромом. Незначительные боли в грудной клетке становятся интенсивными при вовлечении плевры в процесс воспаления. Больной заметно худеет. Постепенно нарастает лёгочно-сердечная недостаточность.
Осложнения
Казеозная пневмония в остром периоде часто осложняется кровохарканьем или лёгочным кровотечением. Массивное инфицирование на фоне иммунодефицита нередко приводит к инфекционно-токсическому шоку на первом этапе заболевания. Иногда возникает спонтанный пневмоторакс. В период регрессии на фоне консервативной терапии казеозная лобарная пневмония трансформируется в фиброзно-кавернозный туберкулёз лёгких. Из разнокалиберных полостей деструкции формируются каверны. Летальный исход наступает при несвоевременном обращении пациента за медицинской помощью, отсутствии лечения, тяжёлой иммуносупрессии. Основными причинами смерти являются острая недостаточность дыхания и кровообращения, массивное лёгочное кровотечение, инфекционно-токсический шок.
Диагностика
Диагностировать казеозное поражение лёгкого в течение первой недели сложно, поскольку заболевание протекает под маской крупозной пневмонии, гриппа или септического состояния. Наличие туберкулёза любой локализации или контакта с бациллярным больным в анамнезе позволяют заподозрить специфический процесс. При осмотре пациента обращает на себя внимание бледность кожных покровов с лихорадочным румянцем на щеках, цианоз губ. Окончательный диагноз выставляется на основании:
- Физикальных данных. При перкуссии определяется притупление лёгочного звука в проекции инфильтрации. Аускультативно выслушивается бронхиальное дыхание, которое может быть амфорическим над крупной полостью распада. Отмечаются многочисленные влажные разнокалиберные хрипы.
- Методов лучевой диагностики. Лобарная казеозная пневмония на рентгенограмме лёгких представляет собой массивное затенение доли лёгкого с формирующимися полостями распада и смещением средостения в поражённую сторону. Характерно наличие бронхогенных очагов отсева в поражённом и противоположном лёгких. При лобулярном и ацинозном казеозе выявляются множественные очаги инфильтрации с тенденцией к слиянию и распаду.
- Общеклинических анализов. При исследовании периферической крови наблюдается лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, лимфопения. Увеличиваются острофазовые показатели, выявляется гипоальбуминемия. Определяется повышенное содержание белка в моче.
- Исследования мокроты. Обнаружение микобактерий в мокроте больного возможно только на второй неделе заболевания. Выполняется простая бактериоскопия по Цилю-Нильсену, посевы на жидкие и твёрдые среды, применяются методы экспресс-диагностики. Уточняется чувствительность к туберкулостатикам. Наличие туберкулёзной палочки в мокроте подтверждает диагноз.
Кожные иммунодиагностические тесты (Проба Манту, Диаскинтест) малоинформативны для диагностики казеозного процесса из-за нарушения иммунного ответа. Результат исследования обычно является отрицательным или слабоположительным. При наличии тяжёлого имуннодепресивного состояния квантифероновый и тубинфероновый тесты могут не реагировать на туберкулёзную инфекцию.
Лечение казеозной пневмонии
После установления диагноза лечение болезни осуществляет врач-фтизиатр. Этиотропная терапия туберкулостатическими препаратами назначается с учётом резистентности микобактерий к лекарственным средствам. Лечение двухэтапное. Интенсивная фаза химиотерапии проводится в условиях специализированного стационара. Используются дезинтоксикационные средства, антигипоксанты, иммуностимуляторы, кортикостероидные гормоны. Питание больного должно быть сбалансированным, высококалорийным. При наличии множественных или гигантских одиночных полостей деструкции рассматривается вопрос о хирургическом вмешательстве. При отсутствии противопоказаний выполняется резекция лёгкого. Лечение противотуберкулёзными препаратами в фазе продолжения производится длительно (до 24 месяцев) амбулаторно под контролем медицинских работников.
Прогноз и профилактика
Прогноз при пневмонии специфического характера всегда серьёзный. Заболевание регрессирует с образованием плотных очагов приблизительно в 25% случаев. Такой процесс заживления является исходом ацинозного или лобулярного воспаления. Казеозные лобиты трансформируются в хронический фиброзно-кавернозный или цирротический туберкулёз лёгких. Длительное течение туберкулёзной инфекции постепенно приводит к формированию лёгочного сердца, возникновению амилоидоза и инвалидизации больного. Специфическая профилактика тяжёлых форм туберкулёза осуществляется путем вакцинации детей вакциной БЦЖ в декретивные сроки. К неспецифическим мероприятиям относятся соблюдение здорового образа жизни, полноценное питание, своевременные профилактические рентгено-флюорографические обследования. ВИЧ-инфицированным пациентам назначается превентивное лечение туберкулостатиками.
Источник
Том 2/N 10/2000
ТУБЕРКУЛЕЗ
Казеозная пневмония
Я.В.Лазарева, Г.Б.Соколова, В.А.Корякин, И.П.Соловьева
НИИ фтизиопульмонологии ММА им.И.М.Сеченова, Москва
Казеозная пневмония является одной из форм прогрессирующей бронхопневмонии, возникающей и протекающей как самостоятельное заболевание или как осложнение любой другой формы туберкулеза. При казеозной пневмонии казеификация, свойственная каждому туберкулезному воспалению, превалирует над перифокальной экссудативной инфильтрацией [1].
По пораженности казеозом анатомических структур выделяют ацинозную, лобулярную и лобарную казеозную бронхопневмонии. А.И. Абрикосов (1947) в патоморфологической классификации казеозную пневмонию выделяет при долевом казеозе, а ацинозные и лобулярные казеозные бронхопневмонии относит к инфильтративно-пневмонической форме туберкулеза. Существуют и другие взгляды на характеристику казеозной пневмонии как самостоятельную форму туберкулеза. К ней относят сегментарные и большей протяженности пневмонии, а ацинозные, ацинозно-лобулярные и лобулярные казеозные очаги рассматривают фазой, этапом формирования казеозной пневмонии [2].
В клинической практике диагноз казеозной пневмонии труден, особенно на этапе формирования первичного казеозного распада экссудативного воспаления. Диагноз устанавливается на основании тяжелого состояния больного или при расплавлении казеозных масс – вторичном распаде и образовании гигантской каверны или множественных мелких каверн.
Таблица 1. Клинические симптомы казеозной пневмонии
Клинические симптомы
Число больных,в %
Фебрильная температура
87,5
Утомляемость, слабость
93,8
Анорексия
51,8
Снижение массы тела
87,5
Проливные поты
84,3
Нарушение сна
56,3
Одышка
75,0
Кашель*
90,6
Хрипы
81,3
Лейкоцитоз
90,6
Ускорение СОЭ
100,0
Лимфопения
81,2
Гипоальбуминемия
96,9
Белок в моче
59,4
Патогенная неспецифическая флора
75,0
*Кашель в первые 1 – 2 нед сухой, затем влажный со слизисто-гнойной мокротой.
Таблица 2. Режимы химиотерапии больных с казеозной пневмонией
Препарат
Доза, мг/кг
Продолжительность лечения, мес
Фаза интенсивной терапии
ломефлоксацин
13,5
3
изониазид
10-15
3
пиразинамид
20
3
или протионамид*
12,5
3
этамбутол
20
3
канамицин**
15
3
или стрептомицин
15
3
Фаза долечивания
изониазид
10-15
6
пиразинамид
20
6
или протионамид
12,5
6
этамбутол
20
6
рифабутин
5
6
* Протионамид назначают при плохой переносимости пиразинамида и чаще при резистентности МБТ к изониазиду и рифампицину
** Канамицин назначают при устойчивости МБТ к стрептомицину
Особенности клинической картины казеозной пневмонии изучены у 32 больных (13 мужчин, 19 женщин) в возрасте от 18 лет до 41 года. У всех больных с казеозной пневмонией при обращении к терапевту заболевание легких было диагностировано как неспецифическая пневмония, и в течение 3-8 нед им проводили антибактериальную терапию препаратами широкого спектра действия (наиболее часто – гентамицин, ампициллин, цефотаксим). В связи с поздней диагностикой туберкулеза на момент обследования в институте у 31 из 32 больных наблюдалась картина прогрессирования казеозной пневмонии. Частота клинических симптомов заболевания представлена в табл. 1.
Таким образом, клинический симптомокомплекс больных с казеозной пневмонией свидетельствует о тяжелой интоксикации. Выраженность клинических проявлений казеозной пневмонии зависела от характера и распространенности процесса, что определяло терапевтическую тактику и имело прогностическое значение для исходов лечения.
Бактериовыделение наблюдалось у 97% больных. Лекарственная резистентность микобактерий туберкулеза (МБТ) имела место в 59,8% случаев. Как правило, у большинства больных в первые недели пребывания в отделении не удавалось выделить из мокроты МБТ, что, по-видимому, объясняется воспалительным стенозом бронхов, дренирующих участки казеоза и каверны.
Изучены особенности компьютерно-томографической (КТ) диагностики казеозной пневмонии. По структуре и распространенности казеозная пневмония имела достаточно пеструю картину поражения. КТ-форму казеозной пневмонии определяли с учетом объема поражения и выделенных нами КТ-синдромов легочного туберкулеза. В соответствии с этим диагноз ацинозной формы установлен у 2 больных, лобулярной – у 22, лобарной – у 8 .
Ацинозная казеозная бронхопневмония на компьютерной томограмме (КТГ) была представлена множественными хаотически рассеянными очагами, размерами 2-3 мм. Очаги формировались на фоне экссудативных ацинозных очагов в альвеолярной ткани и в бронхиолах. Очаги локализовались центролобулярно отдельно или в виде конгломерата из трех очагов и более (“ветка с почками”) разной плотности (от 40 до 90 ед. Н.), соответствующей плотности казеоза. В отдельных слившихся очагах выявлялись дольковые острые бронхогенные каверны. Визуализировался уплотненный интер- и интралобулярный интерстиций. Стенки бронхов уплотнены и утолщены за счет казеозных эндобронхиолита и эндо- и перибронхита. Местами ацинозные очаги визуализировались в виде отдельных групп очагов лобулярного объема. По пораженности структур эту форму целесообразно характеризовать как ацинозно-лобулярную. Мы наблюдали развитие ацинозной казеозной пневмонии как самостоятельное заболевание или при прогрессировании инфильтративного (ацинозного) туберкулеза.
Лобулярная казеозная бронхопневмония – наиболее частый вариант казеозной пневмонии. На КТГ она характеризовалась казеификацией отдельных долек легкого или чаще обширными сливными лобулярными зонами казеоза сегментарного, полисегментарного и долевого распространения. Участки сплошного уплотнения при денситометрии выглядели разноплотностными из-за лобулярного происхождения. Визуализировались очаги уплотнившегося, расплавленного и жидкого казеоза, а также перифокального десквамативно-фибринозного экссудата, характерного для этой формы казеозной пневмонии. В казеозных пневмонических участках крупные и среднего калибра бронхи видны фрагментарно, деформированы, резко сужены, терминальные и респираторные ветви не видны. Просветы бронхов неровные, заполнены экссудатом. В других участках визуализируются дискретные лобулярные и сливные ацинозные очаги, уплотненный интерлобулярный и перибронховаскулярный интерстиций.
При остром развитии казеозной пневмонии было характерно размягчение и распад казеоза, образование множества острых каверн с обширным инфильтративно-казеозным перифокальным слоем вокруг. Бронхи визуализировались фрагментарно, просветы их были неравномерно расширены и заканчивались полостями типа кистовидных эктазов.
Наряду с пневмогенным происхождением лобулярной казеозной пневмонии, когда творожистому некрозу подвергается экссудат альвеол и бронхиол, наблюдалась казеификация грануляций бронхов с последующим казеозом перибронхиальной легочной ткани и формированием перибронхиальной творожистой пневмонии. На КТГ лобулярная казеозная пневмония бронхиального происхождения была представлена диффузным казеозным перибронхитом с поражением терминальных и более крупных бронхов. Бронхи с распространенным муфтообразным утолщением стенок местами были заполнены казеозными массами с образованием эктазий. Перибронхиально в области разрушенной стенки бронха обнаруживались разной величины каверны – от множественных лобулярных до слившихся крупных.
Лобарная казеозная пневмония в большей мере, чем ацинозная и лобулярная, представляет самостоятельную форму туберкулеза. Возникает остро, протекает по типу крупозной пневмонии и, как показывают наши наблюдения, развивается при участии в альтернативно-казеозном воспалении патогенной неспецифической флоры.
На КТГ она была представлена картиной долевой или чаще субдолевой массивной туберкулезной пневмонии, когда на сканах исчезали воздушные просветы обтурированных казеозом бронхов. Однако при денситометрии выявлялась неоднородность уплотнения, свидетельствующая о разной плотности казеозной массы и пораженности структур легкого.
Для больных с лобарной казеозной пневмонией оказалось характерным формирование острых каверн, причем на относительно ранних стадиях заболевания. Полости чаще были множественные, различного размера, неправильной формы, отдельные из них с небольшим количеством жидкости. При верхнедолевой и нижнедолевой пневмониях казеоз распространялся не на всю долю, а на два-три сегмента, причем на отдельных сканах не по всей площади сегментов. Другие сегменты пораженной доли были также уплотнены. Среди инфильтрированной межуточной ткани определялись многочисленные ацинозные и лобулярные очаги, сливающиеся с казеозно-измененным сегментом. Аналогичные очаги бронхогенного характера отмечаются в других сегментах того же и контрлатерального легкого.
У больных с различными вариантами казеозной пневмонии постоянной находкой была внутригрудная аденопатия как реакция на острое казеозное воспаление в легком. У большинства больных лимфатические узлы были мягкоплотностными, а в отдельных случаях с очагами казеоза и в целом соответствовали лимфотоку пораженной доли легкого.
Прогнозировать исход казеозных пневмоний весьма сложно. В последнее время обсуждается проблема химиотерапии и хирургического лечения казеозных пневмоний [3, 4, 5]. По мнению ученых, морфологически начальные пневмонии, т.е. в пределах сегмента поражения, излечимы при консервативной терапии, а пневмонии с полисегментарными и более распространенными казеозными изменениями структур легкого не перспективны для химиотерапии и показаны для хирургического лечения.
По нашим наблюдениям, существует возможность излечения распространенных казеозных поражений легочных структур. При назначении лечебного режима мы учитывали распространенность процесса, интоксикационный синдром, возможное наличие устойчивости МБТ и присутствие вторичной патогенной флоры. Для достижения эффекта лечения использовали комплекс препаратов, оказывающих синергидное действие на МБТ, в том числе на лекарственно-резистентные. Для усиления эффекта рассасывания воспалительных изменений в легких, для воздействия на резистентные к противотуберкулезным препаратам МБТ и на патогенную неспецифическую флору в каждый лечебный режим включали ломефлоксацин. Достоинство ломефлоксацина заключается в том, что он проявляет выраженный синергизм с изониазидом, пиразинамидом, протионамидом и этамбутолом. Ломефлоксацин в комбинированной терапии предотвращает распространение некроза, его расплавление и формирование полостей распада; он также стимулирует замещение казеозных масс соединительной тканью. Сочетать ломефлоксацин с рифампицином или рифабутином не рекомендуется из-за их антагонизма. После отмены ломефлоксацина лечение продолжается (фаза долечивания) с использованием рифабутина.
Рекомендуемые нами режимы лечения больных казеозной пневмонией представлены в табл.2.
Для восстановления белкового гомеостаза проводили внутривенное капельное введение гемодеза, альбумина и реополиглюкина.
Для профилактики дисбактериоза назначали молочно-кислую диету, хелак-форте или бактисубтил; профилактику кандидомикоза проводили нистатином.
Результаты лечения
В группах больных с различным характером и распространенностью казеозной пневмонии клинические симптомы интоксикации исчезали через 1-4 мес. Через 2 нед лечения у 90,6% больных излечивался гнойный и катарально-гнойный эндобронхит. Через 2 мес терапии при контрольном КТ-исследовании наблюдалось выраженное рассасывание перибронхиальной и перикавитарной инфильтрации, уменьшение размера очагов, фокусов в легких, истончение стенок каверн и уменьшение их размеров. При динамическом КТ-наблюдении за больными отмечалась регрессия казеозно-пневмонических процессов с остаточными туберкулезными изменениями в виде пневмосклероза.
Из 32 больных с ацинозной и лобулярной казеозной пневмонией регрессия воспалительных изменений в легких с сохранением единичных мелких плотных очагов на фоне ограниченного пневмосклероза отмечалось в 8 (25%) случаях. У 13 (40,6%) больных с долевой и полисегментарной локализацией пневмонии, даже с наличием каверн, процесс регрессировал с формированием цирротических изменений в легких. У 7 (21,9%) больных с поражением обоих легких воспалительные изменения исчезали, а каверны трансформировались в тонкостенные полости. Четверо (12,5%) больных с тотальным поражением одного легкого, с поликавернозом и диссеминацией очагов в другое легкое были подготовлены к операции и успешно оперированы.
Важным результатом комбинированной терапии, включающей ломефлоксацин, является прекращение бактериовыделения через 3 мес лечения у 91,7% больных с лекарственно-чувствительным туберкулезом и у 78,9% с лекарственно-резистентным туберкулезом.
Литература:
1. Струков А.И., Соловьева И.П.//Морфология туберкулеза в современных условиях. М., 1986; 225.
2. Ерохин В.В. и соавт. Пробл. туб. 1996; 4: 32-5.
3. Земскова З.С. и соавт. Пробл. туб. 1996; 3: 38-41.
4. Краснов С.А. Клинико-морфологические особенности и результаты комплексного лечения больных казеозной пневмонией.//Автореф. дисс… канд. мед.наук. М., 1997; 21.
5. Наумов В.Н. и соавт.//Казеозная пневмония и особенности хирургического лечения. В кн.: Материалы Московской международной конференции 17-19 сентября 1997 г.; 159.
Источник
