Какие делают ингаляции при отите


Отит относится к ЛОР-заболеваниям. Представляет собой воспаление в ухе. В зависимости от локализации патологического процесса различают наружный, средний, внутренний отит либо лабиринтит. Подразделяется на острый, катаральный, гнойный. Заболеванию особенно подвержены дети в возрасте до 3-х лет. Воспаление редко бывает первичным. Зачастую патологический процесс развивается как осложнение болезней верхних дыхательных путей либо вследствие проникновения вирусной инфекции определенного типа – корь, грипп, скарлатина.
Можно ли делать ингаляции при отите
Воспаление среднего уха очень часто является следствием неправильного лечения болезней носа, а также проявляется как осложнение гриппа. Человека беспокоит стреляющая либо ноющая боль в ухе. При осмотре обнаруживается воспаление, гнойные, сукровичные выделения.
Поскольку воспаление уха является следствием болезней дыхательных органов, возникает вопрос, можно ли при отите делать ингаляции небулайзером. На первый взгляд, никакой связи между ухом, носом, горлом, бронхами, нет. Следовательно, ингаляция при отите не является эффективным методом лечения. Но иногда специалисты все же прописывают процедуру при больном ухе.
Зачем дышать небулайзером при отите
Заболевание проходит несколько этапов развития.
- Изначально беспокоит шум в ушах, заложенность, ухудшение слуха.
- Появляется резкая боль, жар в лице, нередко повышается температура вплоть до 39 градусов Цельсия.
- Резкая боль утихает, появляются выделения из ушной раковины – серозные, гнойные, сукровичные. Наличие капелек крови означает повреждение, разрыв барабанной перепонки.
Чтобы уменьшить отек тканей, снизить нагрузку на больное ухо, назначают капли, спреи для носа. Чаще всего это антисептические, сосудосуживающие, противоотечные препараты. Активно применяются гормональные средства – Фликс, Назонекс. Лекарства быстро останавливают воспаление, снимают отек тканей. Очень редко для этих целей назначают ингаляции при отите.
Назначаемые медикаменты
Лекарство | Длительность процедуры |
Физраствор | 10 |
Мирамистин | 5 |
Декасан | 7 |
Дыхательные процедуры проводят антисептическими средствами, которые уничтожают болезнетворную микрофлору, останавливают воспалительный процесс. Ингаляционное мероприятие целесообразно проводить, когда источником болезни уха является воспалительный процесс в нижних дыхательных путях, реже – верхних. При этом процедура напрямую не влияет на состояние евстахиевой трубы, барабанной перепонки, используется как вспомогательный метод лечения.
Применение электрического небулайзера
Без предварительной консультации со специалистом дышать небулайзером при отите не стоит. Неправильно проведенная ингаляция способствует распространению инфекции, осложняет течение болезни.
- Небулайзер доставляет лекарство в нижние дыхательные пути. Если бактерии локализуются в горле, носовой полости, вместе с медикаментом продвигаются дальше.
- Категорически запрещается ингаляция при отите, если выделяется гной, сукровичная слизь. Процедура стимулирует продвижению гноя в глубокие отделы уха.
- При вдыхании лекарств разрыхляется эпителиальная ткань в носовой полости. В данном случае это является причиной задержки инфекции в дыхательных путях.
Пользоваться небулайзером при отите острой необходимости нет. Обычно назначают ушные капли, антибиотики системного действия, сосудосуживающие, противовоспалительные капли, спреи в нос. Вдыхание антисептиков не ускорит выздоровление, но может его отсрочить.
Допускается применение небулайзера при отите, если болезнь находится на начальной стадии. Отсутствуют выделения, не повышена температура тела, не беспокоит острая боль. Симптомы, указывающие на наличии воспалительного процесса в ушном проходе – шум, заложенность, снижение слуха.
Отзывы
Марина: «У нас дома имеется компрессорный аппарат. У сына до 5 лет очень часто было воспаление уха разной сложности. Ни разу дыхательные процедуры нам не назначали. Впрочем, я была удивлена, зачем нос капать, если ухо болит. Врач пояснил. Но зачем дышать ингалятором, объяснения не нахожу.»
Ксения: «Воспаление в ушной раковине – опасный процесс. При неправильном лечении можно лишиться слуха. Заниматься самодеятельностью не стоит. Небулайзер высококвалифицированные врачи не назначают.»
Дарья: «Пришлось посетить частного ЛОРа, поскольку поликлиника была закрыта на выходных. Среди разных назначений нам прописали ингаляции Мирамистином. Это у меня вызвало недоумение, пользоваться ингалятором не стали. Посетили врача в поликлинике, он сделал большие глаза, когда услышал такое назначение. В общем, может, и делают ингаляции при патологиях ушей, но мы не стали. Толку от них особого нет.»
Наталья: «Мы лечили небулайзером насморк, горло, кашель небольшой. В итоге, заработали отит. Антисептики спровоцировали распространение инфекции. Так нам специалист рассказал.»
Карина: «У сына после гриппа с ушком начались проблемы. Выделения сукровичные пошли, слух ухудшился. Лечили каплями, спреями, антибиотиками, таблетками, но только не ингаляциями. Такого лечения нам не назначали.»
Источник
Воспаление в районе среднего уха встречается довольно часто в медицинской практике. Чаще отит диагностируют ЛОРы у детей. При этой болезни следует весьма тщательно выбирать терапевтический курс, чтобы не вызвать опасные осложнения. Можно ли делать ингаляции при отите, какие есть противопоказания к этой процедуре при воспалении среднего уха. Эти вопросы мы раскроем ниже.
Как лечить отит небулайзером
Отит обычно сопровождается отечностью носоглотки, полости носа. Именно они и провоцируют нарушение работы слуховой трубы. Врачи назначают сосудосуживающие медикаменты, ингаляции небулайзером через нос. Наиболее простым способом (подышать над кастрюлькой) лечить отит нельзя. У пара высокая температура, а это считается противопоказанием при воспалении уха.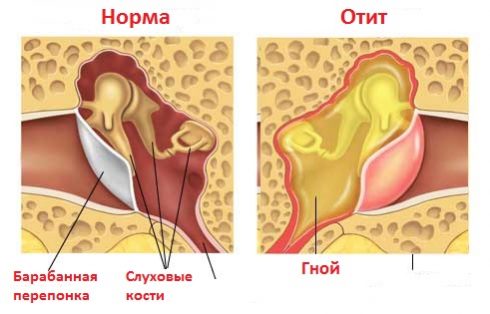
Важно! Лучшим вариантом в лечении отита у ребёнка считается использование небулайзера. Этот уникальный медицинский аппарат способен преобразовывать жидкие лекарства в аэрозольную форму не нагревая их. Такие процедуры разрешены ребенку даже при повышенной температуре тела.
Польза ингаляций при отите
Почему врачи часто рекомендуют делать ингаляции при воспалении уха? Особенностью такого метода лечения является распыление назначенного медикамента. Лекарственное средство получает возможность проникать в труднодоступные зоны, устранять там инфекцию. При этом пар может ухудшить состояние больного.
Чтобы процедура оказала должный эффект нужно правильно выбирать ингаляторы. Для этого нужно знать основные критерии, характеризующие прибор. Одни рекомендуют приобрести компрессорный ингалятор, другие советуют ультразвуковой аппарат.
Важно! Чаще всего при выборе медицинского прибора люди останавливаются на ультразвуковом. Этот вариант имеет некоторые преимущества (умеренная стоимость, небольшие размеры, более тихая работа).
Ингаляционная терапия имеет ряд преимуществ:
- Простота, безболезненность введения лекарства.
- Уменьшение побочных эффектов.
- Высокая эффективность медикаментозного воздействия.
- Точное действие на очаг воспаления.
- Точная дозировка лекарства.
Эффективные виды ингаляций
Ингаляции проводят разными способами:
- вдыхание пара над миской с горячей водой;
- с применением заварочного чайника;
- использование ингаляторов.
Не каждый из этих методов разрешен при отите.
Важно! В случае воспаления уха врачи допускают проведение процедуры только посредством небулайзера. Так на очаг воспаления не будет оказано действие горячих лечебных паров.
Важно! Процедуры, проводимые с помощью небулайзера, относят к ультразвуковым. Лекарственное средство расщепляется на мельчайшие частички под действием ультразвука. Именно этот нюанс обеспечивает высокую эффективность данного метода.
Процедура оказывает следующие эффекты:
- уничтожение болезненной микрофлоры;
- снятие воспаления;
- снижение отечности соединительных тканей.
Показания к проведению ингаляций
Можно ли делать ингаляции детям при отите? Этот вопрос интересует многих родителей. Ингаляции назначают для оказания активного действия на воспаленные органы. Врачи рекомендуют непрямое воздействие таким способом на проблемный участок.
Важно! Отит считается осложнением простудных болезней дыхательным путей. Вследствие отечности носоглотки возникает закупорка евстахиевой трубы. Устранить отечность, облегчить отхождение мокроты помогут ингаляции с эфирными маслами, специальными препаратами («Мирамистин»).
Процедуры врачи могут назначить детям на начальной стадии простуды, при серозной форме отита, если специфические признаки патологии отсутствуют. Лекарства для ингаляции помогают устранить источник воспаления, нормализовать состояние пораженных болезнью тканей. Пары не оказывают прямого воздействия на ухо, но они способствуют устранению первопричины отита, улучшают состояние больного.
Показаниями к проведению ингаляций считаются:
- ринофарингит;
- кашель;
- проблемы с аденоидами, миндалинами;
- воспаление носоглотки, верхних дыхательных путей;
- начальная стадия отита;
- воспаление придаточных пазух носа.
Противопоказания к ингаляции при отите
Иногда молодые мамы говорят, сделаю малышу ингаляцию, чтобы ускорить процесс выздоровления. Но такую процедуру не проводят без назначения врача. Незнание некоторых нюансов работы ингалятора могут лишь ухудшить состояние малыша.
Важно! Специалисты не рекомендуют лечение парами при отите, ведь они могут усугубить воспаление. Причиной ухудшения состояния пациента становится размягчение застывшей слизи под действием пара, продвижение этой массы внутрь узкого слухового прохода, закупоривая его при этом.
Кроме того, процедуры способствуют разрыхлению эпителиальной ткани. Это является причиной задержки инфекции. Выделения, после разбухания, закупоривают отекшую евстахиеву трубу. Из-за этого существенно замедляется лечение отита. Соответственно, детям младше года такие процедуры строго запрещены. Из-за слизи может затрудняться дыхание у грудничка. Маленьким пациентам (до 6 лет) ингаляции следует проводить в исключительных случаях и только под контролем врача.
При отите не всегда разрешены ингаляции. Аэрозольное воздействие может противопоказано из-за вероятности возникновения таких нюансов:
- Распространение инфекции на здоровые области.
- Развитие гнойного процесса.
- Закупорка узких ходов (евстахиевой трубы).
- Размягчение, разбухание слизи.
- Размножение патогенных микробов во влажной среде.
Гнойный отит является абсолютным противопоказанием к ингаляции. При гнойных выделениях запрещено делать любые прогревания. Это же касается и компрессов.
Важно! При увеличении уровня влажности внутри носоглотки, ускоренно начинают размножаться патогенные микроорганизмы. При этом в воспалительный процесс вовлекаются соседние ткани, органы.
Врачи отмечают, что ингаляция не воздействует непосредственно на уши. Эта процедура устраняет болезни дыхательных путей.
Похожие статьи
Загрузка…
Источник

Боли в ушах у малышей до 5 лет появляются очень часто. Среди причин: механические повреждения, неправильный уход за слуховым каналом, проникновение инфекций. Самолечением в этих случаях заниматься запрещено. Но если ребенок сильно страдает, а к врачу немедленно попасть проблематично, помогут методы срочной помощи.
Содержание:
Почему возникает боль в ушах
Срочная помощь
Можно ли давать жаропонижающие при отите
Дезинфекция и прогревания
Почему возникает боль в ушах
Отит — воспаление среднего уха, считается детской болезнью, так как чаще всего развивается у маленьких детей из-за незавершенного строения органов. Некоторые переболевают им по несколько раз в году. Сильная пронзительная боль в пораженном ухе с характерными «стреляющими» приступами — основной симптом заболевания.
Отит у детей протекает в острой форме, поэтому не заметить изменений в их самочувствии невозможно. Груднички теряют аппетит, постоянно плачут, теребят больное ухо руками. Боль обычно усиливается при сосании, поэтому дети выплевывают пустышки. Если на постельном белье или снаружи слухового прохода появляются желтоватые серозные потеки, ухо выглядит отечным — подозрение верно. С большой долей вероятности у ребенка отит. Его развитие вызывает обычно респираторная инфекция. Из носовой полости при насморке слизь и продукты воспаления проникают в короткую открытую евстахиеву трубу.
Другие причины сильной боли у малышей:
формирование серных пробок: в результате прочищения слухового прохода толстыми ватными палочками, отсутствия ухода за ушами;
травмирование инородными предметами: мелкими деталями игрушек, пуговицами, заползающими внутрь насекомыми.
При отите боль у детей с 0–3 лет может появляться сразу с обеих сторон. Если начинает страдать одно ухо, через несколько часов патология распространяется и на другое. В ночные часы симптомы многократно усиливаются. Нажатие на внешний хрящик раковины — козелок, также вызывает взрывную боль при отите.
Дети, умеющие говорить, способны самостоятельно дать понять родителям, как сильна и глубока боль, когда она появилась, какими дополнительными симптомами сопровождается. При воспалениях нередко возникают тошнота, оглушенность, головные боли, проблемы с вестибулярным аппаратом.
При краснухе и свинке за раковинами пораженных органов наблюдаются сильные отеки, похожие на шишки.
Если внезапно стало традать ухо с одной стороны на фоне полного здоровья, можно предположить травму. При таком подозрении нужно аккуратно оттянуть мочку и заглянуть внутрь, осветив слуховой проход как можно лучше. Иногда насекомое или предмет удается увидеть.
Изредка в области наружного уха формируются фурункулы, тоже доставляющие немало мучений. Обнаружить воспаленные узлы удается также при внешнем осмотре. Неглубокие локализованные отеки и покраснение слухового прохода при отсутствии других симптомов подтверждают предположение. Процесс в этом случае чаще односторонний.
Срочная помощь
При острой респираторной инфекции снизить болезненность помогают сосудосужающие назальные препараты:
Назол;
Нафтизин;
Галазолин.
Применять их рекомендуется однократно, чтобы не вызвать осложнений. Закапывать или распылять — в обе ноздри, вне зависимости от того, есть ли заложенность. Лекарства уменьшат отек и предотвратят скопление экссудата в области среднего уха.
Для снятия острой боли рекомендуются препараты местного действия:
Отипакс: капли с лидокаином;
Отинум: средство для детей с первых недель жизни.
Перед применением важно проконсультироваться у педиатра. Курс терапии — не более 10 суток подряд. Закапывают болеутоляющее каждые 4–5 часов.
Инфекционное воспаление требует назначения антибиотиков. Капельные:
Софрадекс;
Анауран;
Полидекса;
Отофа;
Гаразон;
Ципролет.
Без назначения эти медикаменты применять нельзя, так как у каждого их них есть много противопоказаний.
Сильный воспалительный процесс — повод для использования системных антибиотиков: инъекций Цефтриаксона, Цифрана. При необходимости назначают средства в таблетках: из группы фторхинолонов или макролидов.
Можно ли давать жаропонижающие при отите
Препараты с парацетамолом: Ибупрофен, Нурофен, Панадол, Ибуклин показаны при резких стреляющих болях, сопровождаемых повышением температуры.
Грудничкам дают препараты в форме сиропов. При этом необходимо изучать инструкцию, проверять сочетаемость НПВС с другими средствами. Перечисленные медикаменты подходят и в том случае, если жара не наблюдается, но ярко выражен болевой синдром. Более 3–4 суток подряд применять лекарства нежелательно.
Дезинфекция и прогревания
Дополнить действие лекарств помогают другие местные средства: борный и камфорный спирт, раствор левомицетина. Их используют для закапывания или аппликаций:
пузырек с лекарством подогревают на водяной бане до +35°С;
смачивают ватный тампон, скрутив его в жгутик;
аккуратно вкладывают вату в пораженное ухо на 15–20 минут.
Спиртовые средства оказывают комплексное действие: успокаивают боль, уничтожают патогенную флору, уменьшают воспаление. С разрешения врача при отите и последствиях травм такие процедуры можно делать ежедневно до выздоровления.
Спиртовые компрессы — эффективное симптоматическое средство. Для него необходима водка, немного ваты и теплый платок:
в тонком широком слое ваты или марли прорезают отверстие под ухо;
слегка смачивают материал в растворе и прикладывают к области вокруг уха;
плотно закрывают область компресса теплой тканью.
Спирт хорошо прогревает окружающие ткани, способствуя снижению болей и выведению экссудата и скоплений серы наружу.
При плотных пробках состояние облегчают также масляные капли или сок репчатого лука. Средства можно приготовить самостоятельно и вводить по 1–2 раза в сутки детям перед сном.
Обычно острая боль при своевременно оказанной помощи уменьшается в течение первых суток. Но назначенное лечение нужно проводить полным курсом, даже если симптомы болезни проходят полностью за 2–3 дня.
Источник

Большая часть зараженных коронавирусом переносят заболевание в легкой форме. Поскольку симптомы нового вируса схожи с гриппом и ОРВИ, множество инфицированных не подозревают, что являются распространителями инфекционного вируса, который вызывает пневмонию.
Содержание:
Кто в группе риска
Симптомы
Как протекает болезнь в легкой форме
Можно ли переносить заболевание дома
Лечение
Какие могут возникнуть осложнения
Кто в группе риска
Легкая форма вируса обычно протекает у маленьких детей, подростков и молодежи, реже у пациентов в возрасте 35-55 лет, у которых отсутствуют хронические заболевания. Избирательный факт аргументируется крепким иммунитетом, способным самостоятельно уничтожить вредные микроорганизмы.
Болезнь могут усугубить ожирение, сахарный диабет, сердечно-сосудистые патологии.
Тем не менее, именно лица, у которых болезнь протекала в легкой форме, стали переносчиками опасного вируса, поскольку сами об этом обычно даже не знали. Бессимптомники считаются распространителями коронавирусной инфекции по всему миру, так как выглядят они совершенно здоровыми людьми.
Симптомы
Во время легкого течения коронавирусной инфекции могут наблюдаться следующие симптомы:
температура тела долгое время находится на отметке 37-37,6 градусов;
ощущается недомогание, усталость, слабость;
снижается аппетит;
теряется вкусовая чувствительность;
пропадает обоняние;
наблюдается легкий кашель, насморк, першение в горле.
К симптомам могут добавиться частые головные боли, расстройство желудочно-кишечного тракта, тошнота, одышка.
Во время легкой стадии заболевания симптоматика коронавирусной инфекции может длиться от 2 до 3 недель. При протекании болезни в тяжелой форме самочувствие больного не улучшается в течении 6 недель.
Каким бывает насморк
Обычно насморк при коронавирусе обусловлен заложенностью носа без течи. При остром респираторном вирусном заболевании и простуде распространенными признаками считаются как раз водянистые выделения в больших количествах. Инфекция в редких случаях сопровождается насморком, слизистая остается сухой.
Как протекает болезнь в легкой форме
Вирусная инфекция может длиться до одного месяца, иногда заболевание напоминает долго не проходящую простуду. Если у человека заболевание протекает в легкой форме, симптомы будут проявляться поочередно:
1-3 день. Ощущается слабость, температура тела может колебаться от 37 до 38 градусов. Пропадает обоняние, болит голова, периодически беспокоит кашель;
4-5 день. Пик заболевания. Появляется сухой кашель, пациенту становится трудно дышать, однако температура тела начинает приходить в норму;
6-10 день. Может появиться одышка, сдавленность в грудной клетке;
11-30 день. Выздоровление приходит постепенно, самочувствие улучшается, возвращаются силы.
У каждого человека период заболевания может варьироваться в зависимости от иммунной системы и индивидуальных особенностей организма. Средняя продолжительность протекания легкой формы болезни обычно составляет не больше двух недель. Спустя 14 суток проводится повторный тест на вирусную инфекцию, если результат отрицательный, констатируется выздоровление пациента.
Можно ли переносить заболевание дома
Если вирус протекает в легкой форме, человек может отказаться от госпитализации и лечиться в домашних условиях. Особых методов лечения не требуется, как и постоянного наблюдения врачей. Медикаментозные препараты назначаются как при обычной простуде. Отличительная особенность – соблюдение самоизоляции.
Чтобы не допустить заражения окружающих, больной должен находиться в отдельной комнате, соблюдать правила гигиены, использовать личную посуду. Если зараженный проживает в помещении не один, нужно придерживаться важных рекомендаций:
постоянно мыть руки с мылом;
проветривать комнату несколько раз в день;
проводить влажную уборку;
во время контакта с окружающими надевать перчатки и маску;
туалет, после посещения больного, обрабатывать с хлором.
Лечение
При обнаружении симптомов коронавируса нужно вызвать врача на дом, поскольку необходим осмотр медицинского специалиста. В большинстве случаев, заболевание в легкой форме обходится без медикаментозного лечения. Обычно врач прописывает обильное питье и соблюдение постельного режима. Если температура тела превышает 38 градусов, назначается прием препаратов в виде Парацетамола, Нимесила, Ибупрофена.
Жаропонижающие препараты можно принимать при частых головных болях, лихорадке, сбое сердечного ритма, болях в грудной клетке.
Препараты, которые помогут устранить симптомы вируса:
для полоскания горла хорошо подойдет Мирамистин и Хлоргексидин;
от кашля принимают Амброксол, делают ингаляции щелочным раствором;
убрать заложенность носа поможет Нафтизин, Галазолин, Отривин.
Медики рекомендуют заболевшим употреблять натуральную здоровую пищу. В рационе должны присутствовать белки, свежие овощи, фрукты, кисломолочные и молочные продукты, корица, рыба. В больших количествах стоит пить простую и минеральную воду, чай с добавлением лечебных трав, компоты.
Какие могут возникнуть осложнения
Даже если болезнь протекает в легкой форме, исключать вирусную пневмонию не стоит. При обнаружении заболевания лечение проходит в стационаре. Вызывать больному неотложную помощь следует при выявлении таких признаков, как:
усиливающийся кашель, сопровождающийся приступами;
затрудненное дыхание и одышка;
тяжело перемещаться по квартире.
нарастающие симптомы интоксикации.
повышенная температура, которая держится свыше 3 дней;
не проходящая слабость.
Пневмония – опасный вид осложнения, который провоцирует развитие дыхательной и сердечной недостаточности. Если вовремя не обратиться за квалифицированной медицинской помощью, может нарушиться функционирование важных органов. При тяжелой форме воспаления легких исход чаще всего бывает летальным.
Источник
