Как выглядит пневмония при вскрытии
Лёгкие превращаются в кровавую губку. А почки отказывают. Таков результат разрушительной работы коронавируса в организме.
Известно, что самый точный диагноз ставят не врачи, а патологоанатомы после вскрытия пациента. Увы, коронавирус уже оставил после себя немало жертв. Как именно он выводит из строя жизненно важные функции, теперь точно известно.
Каков масштаб разрушения, который COVID-19 оставляет после себя в организме, «АиФ» рассказал научный руководитель ФГБНУ НИИ морфологии человека, президент Российского общества патологоанатомов, член-корреспондент РАН, профессор Лев Кактурский.
Могут ли восстановиться лёгкие?
Юлия Борта, «АиФ»: Лев Владимирович, какую картинку увидели патологоанатомы на вскрытии больных, умерших от коронавируса? Отличается ли она от обычной пневмонии, скажем, вызванной гриппом?
Лев Кактурский: На вскрытии лёгкие умерших от коронавирусной пневмонии увеличены в объёме, уплотнены, как при любой другой пневмонии. Но есть и отличие – резко выраженный отёк со скоплением в лёгочной ткани геморрагической жидкости (то есть жидкости с примесью крови). Именно отёк, причём гораздо более масштабный, чем при тяжёлом осложнённом гриппе, и последующие изменения в лёгких вызывают острую дыхательную недостаточность. Внешне поверхность разреза лёгочной ткани имеет вишнёво-красный цвет, часто пористый вид, с поверхности разреза при надавливании стекает тёмно-красная жидкость (геморрагический экссудат). Ясно, что при такой ситуации лёгкое неспособно осуществлять нормальный газообмен между кровью и воздухом, на пути создаётся преграда из воспалительной жидкости. Вот почему у больного коронавирусом возникает острая дыхательная недостаточность, он синеет, начинает хватать ртом воздух. Здесь необходима срочная искусственная вентиляция лёгких (ИВЛ).

– Это спасает?
– Не всегда. Но если больной переживёт острый период, то примерно через неделю в лёгочной ткани начинают развиваться склеротические изменения, при которых лёгочная ткань замещается плотной соединительной тканью, по типу рубцовой. Участки рубцовой ткани полностью выключены из газообмена. У больных развивается хроническая дыхательная недостаточность. У молодых эти склеротические изменения не так сильно выражены, и функция лёгких после болезни может полностью восстановиться. Есть основание полагать, что лица мужского пола более подвержены коронавирусной пневмонии, но это ещё требует подтверждения.
Откуда берутся тромбы и сепсис?
– Были предположения, что коронавирус вызывает повреждения не только лёгких, но и мочеполовой системы, других органов.
– Наиболее опасны изменения функции почек. Из-за нарушения кровообращения может развиться острая почечная недостаточность вследствие сброса крови из артерий непосредственно в вены, минуя почечный фильтр. Как это возникает? В почках происходит фильтрация крови через клубочковые капилляры. За счёт этого формируется моча, и все шлаки с ней выводятся наружу. При коронавирусной пневмонии эта фильтрация может быть нарушена, кровь минует почечный фильтр, в результате чего не происходит её очистки, возникает задержка мочи и отравление организма вредными продуктами клеточного распада.

– Говорили, что COVID-19 может приводить к тромбоэмболии, когда сосуды перекрывают тромбы. Это так?
– Тромбоэмболия крупных сосудов может быть, но нехарактерна. При тяжёлом течении пневмонии может развиться грозное осложнение – сепсис. А при сепсисе возникает так называемый тромбогеморрагический синдром. При этом в мельчайших кровеносных сосудах (капиллярах) формируются мелкие тромбы (микротромбы), они закупоривают просвет сосуда, и органы не получают нужного кровоснабжения. Развивается полиорганная недостаточность, когда нарушается функция многих органов.
– Насколько часто возникают описанные смертельные осложнения?
– 80% больных и более переносят коронавирусную инфекцию, как обычную ОРВИ (острую респираторно-вирусную инфекцию) или как обычный сезонный грипп, без таких тяжёлых осложнений. Некоторые переносят вообще на ногах, как лёгкое недомогание. А часть заражённых вообще не подозревают об этом, считая себя здоровыми. Но такие носители инфекции опасны тем, что могут заразить других людей. Вот почему лица из групп риска (вернувшиеся из эпидемических очагов, из заражённых стран) должны обязательно пройти диагностический тест, чтобы не подвергать близких опасности.
Источник
Дополню.
Слово “пневмония”, как в диагнозе, так и на слуху непременно должна иметь прилагательное. Без прилагательного, особенно в диагнозе, – это глупейшая непростительная ошибка. Самое простое это делить пневмонии по объему поражения или величине очагов. Отсюда прилагательные: мелкоочаговая, очагово-сливная, крупноочаговая, долевая.
Остальные прилагательные стоит употреблять осторожнее, предварительно удостоверившись в их истинности. Например: аспирационная, застойная, крупозная.
Свежие пневмонические очаги, как было справедливо отмечено выше, плотные (отек), серые (отек, относительно мало крови и много лейкоцитов), мелкозернистые. Мелкозернистость – слово неудачное, поскольку не дает представления. Это очень мелкая зернистость, практически невидимая глазом, но создающая впечатление шероховатости, а не гладкости. Примерно как мелкий песок. Возникает в основном вследствие свернувшегося фибрина.
Границы очагов стоят того, чтобы их внимательно рассмотреть. Главное, что надо при этом увидеть, это отсутствие какой-либо капсулы. Собсно граница, понятие субъективное. кто-то видит их четкими, кто-то нет, но в любом случае это просто переход очага в легочную ткань. Последняя вокруг очагов может быть чуть темнее за счет кровоснабжения и ателектаза. Но капсулы (!) т.е. чего-либо сероватого в виде каймы там никогда не будет (при свежей, понятно, пневмонии).
Долевая пневмония с плевритом как правило называется крупозной. Академичности ради стоит осторожнее с этим названием. Не всякая долевая плевропневмония крупозная. Но можно на это смело забить.
В случае если есть капсула вокруг очагов стоит задуматься и начать ломать голову. В этом случае ищем казеоз. Эта фигня классически напоминает творог, слегка окрашенный желтой акварельной краской. Именно “творожистость” первый и главный признак, указывающий на тубик. Иногда, как выше, про казеоз говорят “крошащийся”. Допустимо, но крошатся сухие и относительно твердые субстанции, а казеоз может быть и жидковатым как… творог.
Отступление.
Вообще у меня давно уже вызывает подозрение это “крошащиеся” по отношению к казеозу. Я боюсь, что это плохое прочтение старых книг. В таких (нэ помню авторов) я находил термин “крошковатые”, что как раз офигительно подходит к нормальному и уважающему себя свежему казеозу. Но спорить не буду, может быть и “крошащийся”.
Капсула может быть и при длительнорй абсцедирующей пневмонии. Но внутри будет гной. Гной практически никогда не бывает “творожистым”. Иногда, впрочем, очень старый, давно организующийся гной… но тут будут и история и гистология непременно поможет (в очень редких случаях гиста реально помогает).
Но все равно обычную пневмонию можно спутать с туберкулезом или раком.
В первые пару дней работы, я бы приписал. Развесистый тубик это как правило история. Всегда будут старые очаги в верхушках, измененные бронхопульмональные лимфоузлы и прочие находки. Рак :)/> это уж совсем торопиться надо. А метастазы, а “плюс ткань”?
Из всего этого куча исключений, но при любых сомнениях надо просто копнуть глубже и как минимум сфотографировать (все запомните это!) и выложить где-нить.
В патанатомии склифа был сделан настоящий (на реально огромном материале, а не 50 наблюдениях) диссер по пневмониям. Автор, человек дотошный и въедливый, грозился, что может по внешнему виду пневмонии определить возбудителя. Иногда у него это получалось. Но иногда – нет. Делаем выводы ибо редкий судебник может заточить свой глаз до такой степени. На всякий случай поясню, что 99,99% современных СМЭ этого сделать не могут, поскольку не смотрят гистологию.
Источник
В Челябинске патологоанатом с 30-летним стажем показал, как выглядят легкие пациентов, скончавшихся от коронавируса, сообщает 74.RU.
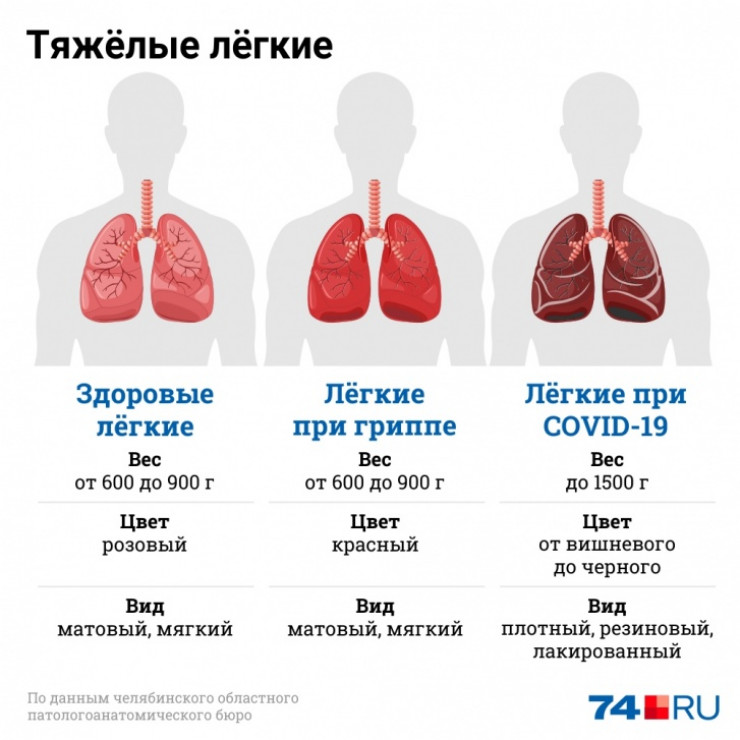
“При вскрытии видно, что легкие резко увеличены в объеме: если обычный вес – от 600 до 900 граммов, то при COVID-19 он доходит до 1,5 килограмма. Здоровые легкие розовые, при гриппе они просто красные, а здесь – темно-вишневые, бордовые, с очагами черного. Если их потрогать, они плотные, как будто резиновую консистенцию имеют, и на вид лакированными становятся. На разрезе с них стекает густая-густая жидкость, которая препятствует дыханию”, – показывает на мониторе Глеб Сычугов.
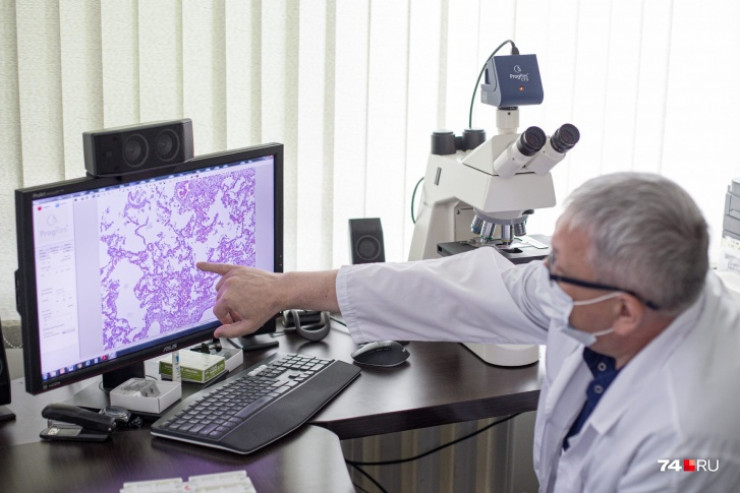 Патологоанатом показывает образец более-менее сохранившегося участка легкого. Фото: Илья Бархатов
Патологоанатом показывает образец более-менее сохранившегося участка легкого. Фото: Илья Бархатов
Специалист говорит, что за свою жизнь сделал немало вскрытий. По его словам, такие легкие ему приходилось видеть при высокопатогенном свином гриппе Н1N1.
“Там легкие тоже тяжело поражались, не в таком количестве, конечно, люди погибали, но тоже много смертей было. Но эта инфекция очень сильно отличается от других тяжестью поражения”, – отмечает Сычугов.
 Из-за вируса розовые массы выстилают поверхность, где происходит газообмен, стенки резко утолщаются – кислороду трудно попасть в кровь. Фото: Илья Бархатов
Из-за вируса розовые массы выстилают поверхность, где происходит газообмен, стенки резко утолщаются – кислороду трудно попасть в кровь. Фото: Илья Бархатов
Патологоанатом объясняет, что из-за действия вируса воспалительная реакция в легких развивается бурно. “Идет так называемая гипераллергическая реакция, организм начинает повреждаться. При тяжелой патологии легких все органы задействованы, особенно сердце и почки, развивается полиорганная недостаточность. Чем позже начато лечение, тем больший объем легких подвержен поражению. Поражения эти зачастую необратимы”, – говорит эксперт.
 Так выглядит легкое при тяжелом случае коронавируса. Фото: Илья Бархатов
Так выглядит легкое при тяжелом случае коронавируса. Фото: Илья Бархатов
По словам Сычугова, у умерших от коронавируса, которых он видел, поражено не менее 2/3 объема легких. “В большинстве случаев это субтотальное поражение – практически 4/5, или просто сплошь легкое поражено. Все случаи тяжелые. Иногда встречается, что ковид обнаруживаем, но такой картины нет. Это, например, у людей, которые умирают от инфаркта миокарда, от инсультов. Бывает, что анализ показывает положительный результат, а в легких видим незначительные поражения в этом случае. А бывает просто в виде носительства, когда мы в легких вообще не обнаруживаем признаков такой реакции воспалительной – люди умирают от других причин, но у них выявляют положительную реакцию на ковид”, – рассказывает собеседник издания.
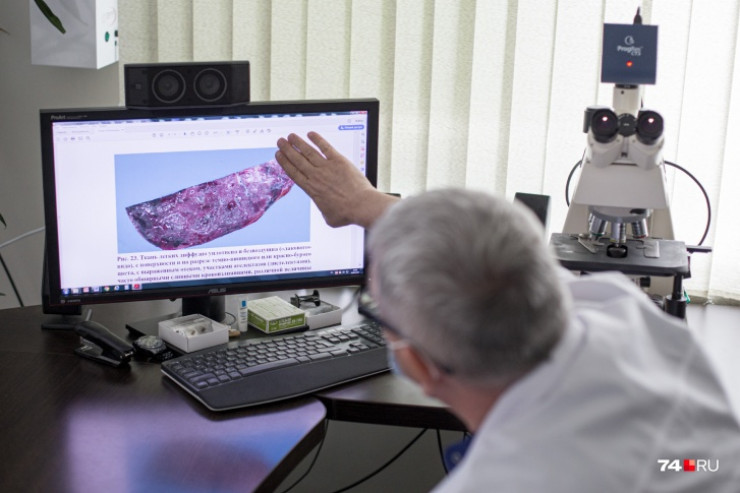 Глеб Сычугов отсматривает образцы легких всех умерших и дает заключение – действительно ли был COVID-19. Фото: Илья Бархатов
Глеб Сычугов отсматривает образцы легких всех умерших и дает заключение – действительно ли был COVID-19. Фото: Илья Бархатов
Как и другие врачи, челябинский специалист пока не может сказать, почему COVID-19 не у всех вызывает воспалительный ответ. “Спрогнозировать, у кого будет какая реакция, пока трудно, исследования на эту тему сейчас бурно идут. Самый главный признак изменения в легких – одышка. Кашель может поздно проявиться, какие-то другие симптомы, но одышка означает снижение содержания кислорода в крови. Это признак, который сразу дает клиническую картину”, – говорит главный специалист по патологоанатомической анатомии Челябинской области.
В России, по данным на 1 июля, зарегистрировано 648 тысяч случаев заражения коронавирусом, выздоровело 413 тысяч человек, скончались 9 320.
Источник
Патологоанатом Глеб Сычугов отсматривает образцы лёгких всех умерших и даёт заключение — действительно ли был COVID-19
Фото: Илья Бархатов / 74.RU
Поделиться
Патологоанатом с 30-летним стажем Глеб Сычугов показал нашим коллегам из 74.RU, как выглядят лёгкие ковидных пациентов, и объяснил, почему новый вирус похож на высокопатогенный свиной грипп Н1N1.
— При вскрытии видно, что лёгкие резко увеличены в объёме: если обычный вес от 600 до 900 граммов, то при COVID-19 он доходит до 1,5 килограмма, — показывает на мониторе специалист. — Здоровые лёгкие — розовые, при гриппе они просто красные, а здесь — тёмно-вишнёвые, бордовые, с очагами чёрного. Если их потрогать, они плотные, как будто резиновую консистенцию имеют, и на вид лакированными становятся. На разрезе с них стекает густая-густая жидкость, которая препятствует дыханию.
ВИДЕОРЕКЛАМАРолик просмотрен
Так выглядит лёгкое при тяжёлом случае коронавируса
Фото: Илья Бархатов / 74.RU
Поделиться
Глеб Сычугов говорит, что за свою жизнь сделал немало вскрытий. По его словам, такие лёгкие ему приходилось видеть при высокопатогенном свином гриппе Н1N1.
— Там лёгкие тоже тяжело поражались, не в таком количестве, конечно, люди погибали, но тоже много смертей было, — напоминает он. — Но эта инфекция очень сильно отличается от других.
— Чем?
— Тяжестью поражения. Нет, она не суперзаразна — тут подразумевается именно неадекватная реакция организма.
А это лёгкое при высокопатогенном гриппе Н1N1
Фото: Илья Бархатов / 74.RU
Поделиться
Патологоанатом объясняет, что из-за действия вируса воспалительная реакция в лёгких развивается бурно.
— Идёт так называемая гипераллергическая реакция, организм начинает повреждаться, — продолжает врач. — При тяжелой патологии лёгких все органы задействованы, особенно сердце и почки, развивается полиорганная недостаточность. Чем позже начато лечение, тем больший объём лёгких подвержен поражению. Поражения эти зачастую необратимы.
Это образцы кусочков ткани лёгкого, которые берут во время вскрытия
Фото: Илья Бархатов / 74.RU
Поделиться
И затем исследуют при помощи микроскопии
Фото: Илья Бархатов / 74.RU
Поделиться
Например, микроскопически это более-менее сохранившийся участок лёгкого — вот видно воздушные полости, где происходит газообмен. Тоненькие стеночки — а здесь уже происходит поражение — розовые массы выстилают поверхность, на которой происходит газообмен, и стенки резко утолщены. Молекулы кислорода просто не могут попасть в кровь.
Патологоанатом показывает образец более-менее сохранившегося участка лёгкого
Фото: Илья Бархатов / 74.RU
Поделиться
— А ещё более сложные поражения — когда из-за воспаления эритроциты заполняют полость, где происходит газообмен, естественно, воздуха в лёгких нет, и дышать у человека практически не получается. Процесс воздухообмена прекращается, и наступает летальный исход, — говорит специалист.
Из-за вируса розовые массы выстилают поверхность, где происходит газообмен, стенки резко утолщаются — кислороду трудно попасть в кровь
Фото: Илья Бархатов / 74.RU
Поделиться
По словам Сычугова, у умерших от коронавируса, которых он видел, поражёны не менее 2/3 объёма лёгких:
— Это уже серьёзный прогноз. В большинстве случаев это субтотальное поражение — практически 4/5, или просто сплошь лёгкое поражено. Все случаи тяжёлые. Иногда встречается, что ковид обнаруживаем, но такой картины нет. Это, например, у людей, которые умирают от инфаркта миокарда, от инсультов. Бывает, что анализ показывает положительный результат, а в лёгких видим незначительные поражения в этом случае. А бывает просто в виде носительства, когда мы в лёгких вообще не обнаруживаем признаков такой реакции воспалительной — люди умирают от других причин, но у них выявляют положительную реакцию на ковид.
По словам специалиста, 2/3 поражения лёгких — это уже серьёзный прогноз
Фото: Илья Бархатов / 74.RU
Поделиться
Как и другие врачи, специалист пока не может сказать, почему COVID-19 не у всех вызывает воспалительный ответ:
ВИДЕОРЕКЛАМАРолик просмотрен
— Спрогнозировать, у кого будет какая реакция, пока трудно, исследования на эту тему сейчас бурно идут. Самый главный признак изменения в лёгких — одышка. Кашель может поздно проявиться, какие-то другие симптомы, но одышка означает снижение содержания кислорода в крови. Это признак, который сразу даёт клиническую картину.
Во время вскрытия все патологоанатомы работают в защитных костюмах.
— В данный момент никаких данных о том, что нельзя заразиться от мёртвого человека, нет, поэтому мы обязаны носить костюмы, защищая себя по полной программе, — объясняет Глеб Сычугов.
Фото: Дмитрий Гладышев / Сеть городских порталов (инфографика)
Поделиться
Источник
У больных новым коронавирусом развивается не пневмония в “чистом виде”, а нечто совсем иное. При вскрытии у скончавшихся пациентов наблюдалось поражение стенок сосудов, а в клетках крови – поражение гемоглобина.
“Это никакая не пневмония. Для пневмонии характерно воспалительное происхождение заболевания с микробным или микробно-вирусным возбудителем или с формированием сложной ассоциации возбудителей, после чего развивается местный воспалительный ответ”, – рассказал в интервью “Общественной службе новостей” врач-патологоанатом, клинический фармаколог Александр Эдигер.
Поясняя ход обычной пневмонии, медик уточнил, что “воспаление при этом имеет достаточно ограниченный по времени процесс, и у этого процесса должен быть исход. Исходов может быть несколько, в самом крайнем случае – фатальный исход, смерть заболевшего”
А при инфекции, развивающейся у зараженных коронавирусом, происходит поражение стенок сосудов и клеток крови. Исходя из полученной информации и прошедшей аналитики, сами легкие у таких пациентов не являются органом-мишенью N1, но вообще многие органы становятся мишенью.
Поражаются рецепторы, которые есть не только в легких, но и в сосудах и в пищеварительном тракте.
Вирус поражает гемоглобин в эритроцитах. Отсюда мы и имеем этот самый гипоксический синдром, когда образуется нехватка кислорода, добавил патологоанатом.
“Я видел уже человек 15 живых и 7 случаев погибших, как патологоанатом я подробно их рассмотрел и могу сказать, что это не пневмония в чистом виде. Этот вывод является принципиально важным. Мы имеем дело с очень специфичным поражением легких. Этот вирус устроил нам кучу сюрпризов”, – заключил эксперт.
Ранее специалисты из Гонконга сообщали, что пациенты, переболевшие коронавирусом в тяжелой форме, сталкиваются с серьезными осложнениями. У таких пациентов наблюдается уменьшение объема легких, ухудшение работы мозга. Доктор Оуэн Цанг Так-инь, руководитель Центра инфекционных заболеваний при больнице принцессы Маргарет, заявил, что у некоторых выписанных пациентов было зафиксировано снижение функциональности легких на 20-30%.
Возможно, это приведет к развитию идиопатического легочного фиброза – заболевания, при котором легочная ткань заменяется на соединительную (образуются как бы рубцы), и в результате легкие теряют способность захватывать кислород. Есть множество факторов, которые могут привести к развитию фиброза, и, возможно, один из них – вирусы, но чтобы подтвердить это, пока не хватает систематизированных клинических данных.
Кроме поражения легких новый вирус атакует и сердечную мышцу. У многих пациентов с коронавирусной инфекцией появляются осложнения на сердце. Некоторые летальные исходы связаны именно с этим. По данным кардиологов, такие повреждения наблюдаются примерно у каждого пятого пациента без признаков серьезных легочных проблем.
Данные специалистов Фонда медицинского образования и научных исследований Майо (США, штат Миннесота) свидетельствуют, что у части пациентов такие изменения являются следствием воспалительной реакции, а у других происходят из-за возникновения очага COVID-19 в сердечной мышце. У зараженных выявляются две проблемы, связанные с работой сердечно-сосудистой системы: сердечная недостаточность и аритмия, которая может быть вызвана побочными эффектами лекарств, принимаемых для лечения коронавирусной инфекции.
В связи с такими последствиями врачи настоятельно рекомендуют гражданам регулярные физические упражнения. Они могут помочь избежать не только осложнений на легкие при коронавирусе, но и проблем с сердцем. Занятия спортом способствуют выработке мощного антиоксиданта, известного как “внеклеточная супероксиддисмутаза” (EcSOD). Данный антиоксидант приводит к укреплению организма и его защите от свободных радикалов, говорит доктор медицинских наук из Университета штата Вирджиния и директор Центра исследований скелетных мышц в Центре сердечно-сосудистых исследований UVA Чжен Ян.
Тренировки способны увеличить выработку антиоксиданта и избежать последствий при коронавирусе, говорится в статье на портале Eurekalert, который существует под эгидой Американской ассоциации содействия развитию науки (AAAS).
Не стоит отбрасывать и психологические проблемы из-за коронавируса. И подобные осложнения грозят не только переболевшим.
Пандемия затронет чрезвычайно высокую долю мирового населения, что является беспрецедентным для вируса с такой летальностью и уровнем инфицирования в современной медицине. Нейропсихиатрическое бремя этой пандемии в настоящее время неизвестно, но, вероятно, будет значительным. Прошлые пандемии такого масштаба происходили десятки-сотни лет назад, поэтому были отмечены эпидемиологические ассоциации между вирусной инфекцией и нервно-психическими симптомами. Причем эти симптомы, как правило, недооценивались по отношению к респираторным.
Ученые Калифорнийского института пришли к выводу, что “новый коронавирус и иммунологический ответ хозяина могут непосредственно влиять на мозг и поведение человека”.
Как отмечается в научной работе, опубликованной в издании Science Direct, после прошлых пандемий гриппа и вспышек других вирусных заболеваний такие осложнения были описаны в течение весьма различных периодов времени. Одни проявляются спустя несколько недель после острых респираторных симптомов, другие – спустя десятилетия после внутриутробного воздействия вирусной инфекции, когда уже в зрелом возрасте у человека вдруг возникает шизофрения.
После вспышки “испанки” возросло число случаев летаргического энцефалита. А эпидемии атипичной пневмонии или свиного гриппа имели последствием рост числа страдающих энцефалитом, нарколепсией, синдромом Гийена-Барре и другими нервно-мышечными заболеваниями. Долгосрочные нервно-психические осложнения после инфекции SARS-CoV-2 в настоящее время неизвестны и остаются наблюдаемыми в течение следующих нескольких месяцев или лет.
И уже появляются данные об острых состояниях, связанных с нарушением работы центральной нервной системы у людей, переболевших коронавирусной инфекцией.
Последствия таких осложнений для общественного здравоохранения могут быть значительными. Поэтому столь важно сейчас понимание траектории и характеристик нервно-психических исходов, возникающих в результате инфекции CoV-2, и выявление патогенетических механизмов их развития для борьбы с этими последствиями, сообщает “Российская газета”.
Депрессия, тревога и связанные с травмой симптомы были связаны со вспышками заболеваний, но остается неясным, связаны ли эти риски с вирусными инфекциями как таковыми или с иммунным ответом хозяина. Вирусные инфекции могут предшествовать развитию аутоиммунитета у уязвимых людей. Вирусная инфекция создает воспалительную среду, которая способствует иммунным реакциям и способствует расширению антител к хозяину или лимфоцитов, которые реагируют как с вирусным антигеном, так и с самоантигеном.
Исследователи настоятельно призывают биомедицинское сообщество обратить внимание на необходимость мониторинга нейропсихиатрических симптомов у пациентов, подвергающихся воздействию нового вируса, в том числе в утробе матери, в течение всего периода развития, чтобы в полной мере оценить и смягчить долгосрочное пагубное воздействие вируса на мозг и поведение.
Источник
