К диффузным наружным отитам относятся
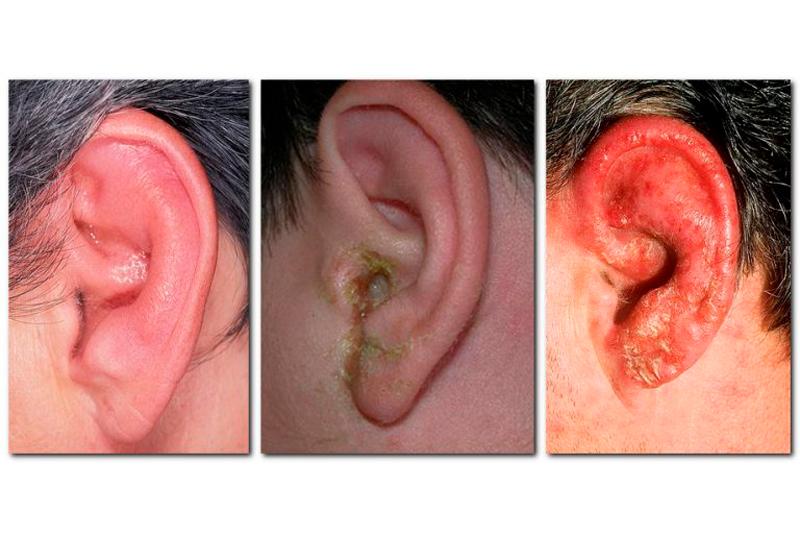
Острый диффузный наружный отит возникает в слуховом проходе в виде воспаления кожи и подкожной клетчатки разлитого характера. Возникновение заболевания обусловлено проникновением инфекции, которое связано с травматическими повреждениями в ухе пациента при проведении различных манипуляций (ятрогенный путь заражения), либо травмой кожи слухового прохода, нанесённой себе самим пациентом.
Причины возникновения и течение болезни
Часто механические, химические или термические травмы наружного слухового прохода становятся причиной повреждения кожного покрова, что способствует внедрению различных инфекций в кожу, находящуюся под ней клетчатку и барабанную перепонку. Мацерация (размягчение тканей) кожи также способствует внедрению инфекций в подкожный слой. Такой процесс характерен для гнойных средних отитов хронического характера. Если наблюдаются часто повторяющиеся наружные отиты, то достаточно часто инфекция имеет грибковое происхождение. Такому течению заболевания также способствуют нарушения обменных процессов и аллергическая реакция.
Клиническая картина
Клиническая картина заболевания имеет большое сходство с мокнущей экземой и фурункулом наружного слухового прохода. Наблюдаются следующие симптомы: кожный зуд, выделения гнилостного характера, болезненные ощущения при надавливании на козелок. Также возникает гиперемия (резкое покраснение) и инфильтрация кожи в перепончато-хрящевом отделе слухового прохода. В зависимости от степени припухлости кожи наблюдается сужение просвета в слуховом проходе. В глубине слухового прохода образуется кашеобразная масса, которая состоит из десквамированного эпидермиса и гноя, и имеет неприятный гнилостный запах. Барабанная перепонка чаще всего имеет умеренную гиперемию и покрыта слущенным эпидермисом.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Если заболевание имеет хронический характер, то все симптомы проявляются гораздо слабее и наблюдается утолщение барабанной перепонки и кожи слухового прохода, которое возникает как следствие воспалительной инфильтрации тканей.
Диагностика
Диагноз ставят на основании жалоб пациента, собранного анамнеза и результатах отомикроскопии. Это заболевание следует отличать от хронического гнойного среднего отита, который протекает с мацерацией кожи в слуховом проходе.
Лечение
Для эффективного лечения данного заболевания необходима правильно составленная диета, противовоспалительная и противоотёчная терапия. Неотъемлемой частью лечения является промывание уха раствором борной кислоты или фурацилином, смазывание прохода 2-3% нитратом серебра (ляписом). На процесс лечения благотворно влияют УФО, лазеротерапия, УВЧ, а также применение преднизолоновой и бактробановой мази, а также эмульсии гидрокортизона.
Если заболевание носит затяжной характер или перешло в хроническую форму, то назначают стафилококковый анатоксин, различные группы витаминов и прибегают к аутогемотерапии (введение собственной крови).
Прогноз
Прогоноз в целом благоприятный.

Источник
Наружный отит — диагноз, который представляет собой воспаление наружного уха, имеющее диффузный или ограниченный характер. Обычно наружный отит ограниченного характера проявляется как образование фурункула. Такой фурункул сопровождается резкой болью на стадии инфильтрации. Последнее может привести к развитию фурункулеза в случае его вскрытия.
Содержание статьи:
- Причины возникновения наружного отита
- Симптомы ограниченного наружного отита
- Симптомы наружного отита диффузного типа
- Диагностика ограниченного наружного отита
- Диагностика диффузного наружного отита
- Лечение ограниченного наружного отита
- Лечение диффузного наружного отита
- Профилактика наружного отита

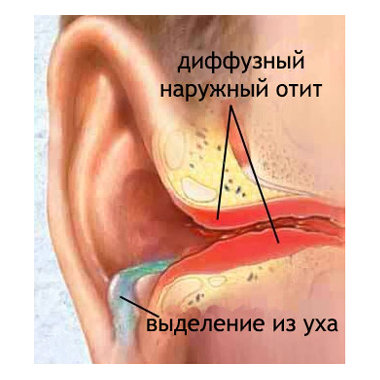
Что касается наружного отита диффузного характера, то он отличается, так называемым, разлитым воспалением слухового прохода. Для последнего характерна боль и чувство распирания в ухе, впоследствии появляются гнойные отделения. В качестве диагностики наружного отита врачи проводят осмотр и пальпацию околоушной области, а также аудиометрию, отоскопию и бакпосев из содержимого, выделяемого ухом. Лечение наружного отита заключается в промывании слухового прохода с применением антисептиков. Также в ухо часто закладывают турунд с определенными лекарственными препаратами, назначают общую антибиотикотерапию, а также противоспалительное и иммуностимулирующее лечение.
Как известно, наружное ухо — это периферическая часть человеческого слухового аппарата. Наружное ухо состоит из следующих отделений: наружный слуховой проход, представленный костной и хрящевой тканью и ушная раковина. Наружное и среднее ухо разделены между собой барабанной перепонкой. Если пациент страдает от локального воспаления наружного слухового прохода, тогда речь идет о наружном отите ограниченного действия. Последнее является гнойно-воспалительным процессом, локализирующимся в волосяных фолликулах или в фурункулах. Если же воспаление характеризуется общим «разливом» по всему слуховому проходу, охватывая при этом костную и хрящевую ткань, то говорят о диффузном наружном отите. Последний характеризуется различными воспалительными изменениями, происходящими как в кожных покровах, так и в подкожной жировой клетчатке самого слухового прохода. Данное воспаление может также привести к воспалению барабанной перепонки.
Причины возникновения наружного отита
Главной причиной возникновения наружного отита считается инфекция в коже наружного слухового прохода. Обычно возбудителем наружного отита ограниченного типа принято считать пиогенный стафилококк. Что касается диффузного типа наружного отита, то возбудителями могут быть как стафилококки, так и гемофильная палочка. Нередко возбудителями являются пневмококки, синегнойные палочки, клебсиеллы, моракселлы, грибки Candida. Очень часто причина возникновения наружного отита — это гноетечение из полости барабанной перепонки во время гнойного среднего отита. Последнее и переносит инфекцию в наружное ухо.
Обычно возбудитель проникает вовнутрь кожных покровов через места повреждений или микротравм. Вообще травмирование кожных покровов слухового аппарата может случиться при травмах уха, при наличии в нем инороднгого тела, а также в случае попадания различных химических веществ агрессивного характера. Неправильно проведенные процедуры гигиены ушной полости, неправильное извлечение ушной серы или обычное расчесывание внутренней полости уха также могут стать возможной причиной травмы.
Следует также подчеркнуть, что возникновение наружного отита может быть вызвано и постоянной влажной средой слухового прохода. Такую влажную среду можно получить путем попадания в него воды, что приводит к снижению барьерной функции кожных покровов. Интересно, что при хронических инфекциях (к примеру, туберкулезе, тонзиллите, сифилисе), при авитаминозе и сильном переутомлении также может развиться наружный отит.
Симптомы ограниченного наружного отита
Диффузный наружный отит обычно начинается со стойкого ощущения распирания уха и характерного зуда. Для пациента характерно повышение температуры в слуховом проходе. Возникновение болевого синдрома с иррадиацией боли по всей половине головы — верный симптом того, что у пациента развивается диффузный наружный отит. Боль зачастую усиливается во время жевания. Именно такой ярко выраженный болевой синдром нарушает сон пациента и может стать причиной анорексии.
Еще одним явным симптомом диффузного наружного отита является в значительной степени отечность стенок слухового прохода, которые и без того воспалены. Такая отечность способствует сужению просвета и является причиной частичной потери слуха. При диффузном наружном отите происходит выделение небольшого количества жидкости. Сначала такие выделения являются серозными, а позже — гнойными. Также следует отметить, что региональные лимфоузлы увеличиваются. В случае тяжелого протекания заболевания воспалительный процесс может распространиться на мягкие ткани околоушной области, а также на саму раковину.
Обычно острый период диффузного отита продолжается на протяжении двух или трех недель. В случае удачного лечения за это время могут уменьшиться симптомы болезни и пациент может полностью выздороветь. Однако диффузный тип наружного отита может перейти и в хроническую форму, тогда лечение будет довольно затяжным. Известно, что хроническая форма отита после лечения оставит пациенту рубцы, которые уменьшат просвет в слуховом проходе, что станет причиной снижения слуха.
Симптомы наружного отита диффузного типа
Диффузный наружный отит обычно начинается со стойкого ощущения распирания уха и характерного зуда. Для пациента характерно повышение температуры в слуховом проходе. Возникновение болевого синдрома с иррадиацией боли по всей половине головы — верный симптом того, что у пациента развивается диффузный наружный отит. Боль зачастую усиливается во время жевания. Именно такой ярко выраженный болевой синдром нарушает сон пациента и может стать причиной анорексии.
Еще одним явным симптомом диффузного наружного отита является в значительной степени отечность стенок слухового прохода, которые и без того воспалены. Такая отечность способствует сужению просвета и является причиной частичной потери слуха. При диффузном наружном отите происходит выделение небольшого количества жидкости. Сначала такие выделения являются серозными, а позже — гнойными. Также следует отметить, что региональные лимфоузлы увеличиваются. В случае тяжелого протекания заболевания воспалительный процесс может распространиться на мягкие ткани околоушной области, а также на саму раковину.
Обычно острый период диффузного отита продолжается на протяжении двух или трех недель. В случае удачного лечения за это время могут уменьшиться симптомы болезни и пациент может полностью выздороветь. Однако диффузный тип наружного отита может перейти и в хроническую форму, тогда лечение будет довольно затяжным. Известно, что хроническая форма отита после лечения оставит пациенту рубцы, которые уменьшат просвет в слуховом проходе, что станет причиной снижения слуха.
Диагностика ограниченного наружного отита
Первым делом врач-отоларинголог проводит осмотр уха, за которым следует отоскопия. В ходе осмотра врач оттягивает ушную раковину. Если пациент, действительно страдает наружным отитом, тогда при оттягивании ушной раковины он ощутит резкую ушную боль. Если боль возникает при надавливании на козелок уха, то это — явный признак ограниченного типа отита, который локализуется на передней стенке слухового прохода. Возникновение резкой боли во время пальпации за ухом свидетельствует о наличии фурункула, располагающегося в задне-верхней части стенки самого слухового прохода. В области нижней стенки при наружном отите всегда возникает резкая пальпация в области над нижней челюстью.
Диагностика в виде отоскопии помогает выявить в слуховом проходе фурункул. Если это начальная стадия наружного отита, тогда фурункул будет иметь припухлый красный вид. При последующих стадиях развития наружного отита слуховой проход будет перекрыт созревшим фурункулом. После вскрытия такого фурункула при помощи отоскопии будет выявлено его содержание, каковым может быть гной или присутствующее кратерообразное отверстие.
Другим видом диагностики является аудиометрия, а также исследование слуха посредством камертона. Последний в состоянии определить кондуктивный тип тугоухости, а также осуществить латерализацию звукопроведения по направлению слухового прохода больного уха. Чтобы со 100%-ой точностью определить возбудителя, врачи проводят бакпосев гноя, взятого из фурункула. Всегда следует отличать дифференцированный наружный отит от всех других типов отита, а также от экземы и мастоидита.
Диагностика диффузного наружного отита
Диагностика диффузного наружного отита предполагает, в первую очередь, применение отоскопии. Такая процедура способна обнаружить сильное покраснение и отечность на кожных покровах, а также присутствующие эрозии и серозные выделения. Применение аудиометрии поможет выявить степень тугоухости, а латерализация звука движется к больному уху. При помощи бактериологических исследований можно обнаружить возбудителя и определить, какие антибактериальные препараты больше всего подойдут пациенту.
Лечение ограниченного наружного отита
Лечение наружного отита подразумевает, в первую очередь, проведение туалета наружного уха, а также обработку пораженного участка уха раствором нитрата серебра. Для этого в слуховой проход обычно вводится турунда с определенной антибактериальной мазью, которой может быть флуцинар, целестодерм или тридерм. Дальше в ухо капают ушные капли, которые обязательно должны содержать антибиотик. Анальгетики назначаются для снятия болевого синдрома. Также врач может назначить противовоспалительный препарат. Также не исключено и применение УВЧ-терапии. Если пациент страдает от созревшего фурункула, тогда его необходимо вскрыть, применив разрез. После вскрытия фурункула необходимо промыть слуховой проход, применив растворы на основе антибиотиков или антисептиков.
Также в случае наружного отита с большим количеством фурункулов назначается антибиотикотерапия. Если будет подтверждена стафилококковая природа отита, тогда врач назначает антистафилококковый анатоскин. Для повышения иммунитета используют витаминотерапию, процедуры ВЛОК, УФОК или аутогемотерапию.
Лечение диффузного наружного отита
Обычно для лечения диффузного наружного отита назначают ряд антибиотиков, антигистаминные и поливитаминные препараты. Если необходимо, проводят иммунокоррегирующее лечение. Если говорить о местном лечении наружного отита диффузного типа, то оно заключается в применении в слуховом проходе турунда, смазанной ртутной мазью. Также используется жидкость Бурова, гормональные мази и антибактериальные гели. Часто врачи назначают различные ушные капли в сочетании с антибиотиками. С целью промывания слухового прохода от гноя используют растворы антибиотиков. Если пациент страдает наружным отитом грибковой природы, тогда для лечения назначается противогрибковый препарат, который применяется как системно, так и местно.
Профилактика наружного отита
Лучшей профилактикой наружного отита является предупреждение травмирования уха и попадания в него различных инородных тел. Также человеку необходимо не расчесывать ушную раковину при ощущении зуда. Во время купания нужно беречь ухо от попадания в него воды. В случае попадания в ухо инородного тела ни в коем случае нельзя пытаться устранить предмет самостоятельно, чтобы не травмировать слуховой проход. Не стоит также очищать ухо от серы теми предметами, которые не предназначены для этого. Чистка ушей должна проводиться при помощи специальной ушной палочки на глубине не более 0,5 см.
Источник
Комментарии
Опубликовано в журнале:
Российская оториноларингология № 2 (57) 2012 С. В. Рязанцев, И. А. Аникин, М. В. Комаров
Local treatment of diffuse otitis externa
S. V. Ryazantsev, I. A. Anikin, M. V. Komarov
ФГБУ Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Минздравсоцразвития РФ (Директор – засл. врач РФ, член-корр. РАМН, проф. Ю. К. Янов) Статья посвящена актуальному вопросу современной практической оториноларингологии – терапии наружного диффузного отита. Выполнен анализ предрасполагающих факторов к развитию исследуемой патологии. Выделены основные требования, которым должен удовлетворять препарат, назначаемый при наружном диффузном отите. Проведен анализ результатов клинического применения препарата кандибиотик в качестве монотерапии в отношении наружного диффузного отита – бактериального и грибково-бактериального.
Ключевые слова: болезнь оперированного уха, кандибиотик, диффузный наружный отит.
Библиография: 15 источников.
The article is devoted to the topical issue of contemporary practice of otolaryngology – therapy of diffuse otitis externa. An analysis of factors predisposing to the development of the studied pathology have been done. The article highlights the basic requirements to be satisfied by a drug prescribed for diffuse otitis externa. The analysis of the clinical use of the ear drops “Candibiotic” as a single agent against diffuse otits externa caused by bacterial or fungal pathogens have been done.
Key words: disease of the operated ear, candibiotic, diffuse otitis externa.
Bibliography: 15 sources.
Острый наружный диффузный отит является, по своей сути, воспалением кожи наружного слухового прохода, в некоторых случаях распространяющимся на кожу ушной раковины и барабанную перепонку.
Патогномоничным симптомом наружного отита является болезненность при дотрагивании до козелка, реже до ушной раковины. Ежегодная встречаемость наружного диффузного отита составляет от 1 : 100 до 1 : 250 в популяции, с некоторыми вариациями в зависимости от возраста и географического местоположения [14].
Более 90% острых диффузных наружных отитов вызваны бактериальной флорой. Наиболее распространены такие возбудители как Pseudomonas aeruginosa (20–60%) и Staphylococcus aureus (10–70%), обычно представленные в составе микст-флоры [9, 14]. Реже встречающиеся бактериальные агенты в большинстве своем относятся к грамотрицательным микроорганизмам, их роль как основного возбудителя данной патологии незначительна и составляет не более 3% всех случаев [1, 8]. Грибковое поражение не характерно для остро развившегося наружного отита, чаще оно возникает на фоне бессистемного приема системных или применения топических антибиотиков [7, 15].
Назначение системных антибиотиков, нередко неактивных в отношении P. Aeruginosa и S. Aureus, приводит к селекции бактерий, имеющих полиантибактериальную устойчивость [2, 3, 7]. С другой стороны, благодаря созданию высокой концентрации антибактериального препарата при топическом применении снижается риск развития резистенции и повышается элиминационный эффект [6,9].
Причин развития наружного диффузного отита множество. Регулярный самостоятельный туалет наружного слухового прохода убирает важный барьер на пути проникновения инфекции – ушную серу. Сера создает умеренно кислый pH в наружном слуховом проходе ингибируя развитие бактерий, в частности P. Aeruginosa [14]. Созданный кислый pH может быть инактивирован попаданием воды (в особенности мыльной), агрессивным самостоятельным туалетом и использованием ушных капель с щелочным pH.
Слущенный эпидермис, регулярная травматизация кожи, ношение слуховых аппаратов, обильное потоотделение (посещение саун и бань), аллергические реакции, стрессы также способствуют развитию воспаления кожи наружного слухового прохода [1, 4, 5].
Основа терапии наружного отита сводится к ограничению попадания воды и поддержанию здорового барьера кожи [13, 15, 16].
Рекомендаци, которые могут быть использованы в качестве мер профилактики, включают в себя ограничение самостоятельного туалета наружного слухового прохода, использование ушных капель с кислотным рН непосредственно перед купанием и после него, использование фена для высушивания кожи наружного слухового прохода, использование специальных «беруш» во время купания.
Первичными целями лечения являются эррадикация возбудителя и разрешение воспалительного процесса. Вторичными целями являются закрепление элиминационного эффекта, обеспечение наиболее скорого излечения и возможности носить слуховой аппарат.
Отомикоз является результатом грибкового воспаления наружного слухового прохода. Он наиболее развит в тропических странах с влажным климатом и может быть результатом длительной антибактериальной терапии. Особенно часто встречается на фоне сахарного диабета, ВИЧ-инфекции и других врожденных и приобретенных иммунодефицитов [5, 12].
Среди возбудителей превалируют Aspergillus spp. (60–90%) и Candida spp. (10–40%). Характерными признаками отомикоза служат зуд и гноетечение из уха (отделяемое из уха может быть различных цветов – от черно-серого до желто-зеленого).
Облегчение боли – одна из основных целей в лечении наружного отита. В большинстве случаев необходимо достаточно частое использование анальгетиков для купирования болевого синдрома, что может нежелательно сказаться на организме пациента при возникновении побочных эффектов. В первую очередь при назначении основных доступных анальгетиков – препаратов из группы НПВС – начинает страдать желудочно-кишечный тракт. С другой стороны, отказ от анальгезирующих препаратов ведет к нарушению трудоспособности пациента. С этой точки зрения актуальным становится применение топических препаратов, способных снизить болевые ощущения у пациентов.
Поэтому в такой ситуации снятие отека и болевого эффекта при воспалительных процессах становятся задачей местных анестетиков и глюкокортикостероидов, отрицательный эффект которых на локальный иммунитет практически отсутствует.
Удачным сочетанием необходимых компонентов для терапии наружного отита является препарат кандибиотик, выпускаемый в виде ушных капель, содержащих противогрибковое средство, антибиотик, глюкокортикостероид и местноанестезирующий компонент.
В состав капель включен хлорамфеникол, антибиотик, обладающий бактериостатическим эффектом, подавляет синтез белка в бактериальной клетке. Компонент жирорастворим, и проникая через клеточную мембрану бактерий, связывается с субъединицей 50S бактериальных рибосом, в результате чего нарушается синтез белка. К этому препарату чувствительно большинство грамотрицательных и грамположительных бактерий. Эффективен в отношении большинства штаммов бактерий, устойчивых к пенициллину, тетрациклинам, сульфаниламидам. Активен в отношении Escherichia coli, Klebsiella pneumoniae, некоторых видов Enterobacter и Neisseria, Staphylococcus aureus, Streptococcus spp. (в том числе Streptococcus pneumoniae, Streptococcus hemolyticus). Но неэффективен в отношении Pseudomonas aeruginosa.
Этот недостаток компенсируется другим компонентом – клотримазолом, обладающим не только противогрибковыми, но и антибактериальными свойствами. В малых концентрациях обладает фунгистатическими, а в больших – фунгицидными свойствами. В основе фунгицидного действия заложено влияние на митохондриальные и пероксидазные ферменты, в результате которого повышается концентрация свободных радикалов до токсического уровня, что также способствует разрушению грибковых клеток наряду с механизмом повреждения метаболизма эргостерола. Клотримазол активен в отношении патогенных дерматофитов (Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum, Microsporum canis), дрожжевых и плесневых грибов (рода Candida, Torulopsis glabrata, рода Rhodotorula, Malassezia furfur), а также в отношении грамположительных (Staphylococcus, Streptococcus, Corynebacterium minutissimum) и грамотрицательных (Bacteroides) бактерий.
Беклометазон, как представитель гормонального компонента комбинированых ушных капель оказывает непосредственное противовоспалительное и противоотечное действия. В данной точке приложения это действующее вещество тормозит высвобождение медиаторов воспаления, снижает освобождение арахидоновой кислоты, угнетает синтез продуктов метаболизма арахидоновой кислоты. Снижая отек тканей, данный компонент не только уменьшает боль, но и тормозит продолжающуюся альтерацию местных тканей, что приводит к скорейшему выздоровлению.
Четвертым компонентом является лидокаин – местный анестетик, вызывающий обратимую блокаду проведения импульса по нервным волокнам за счет блокирования вольтажзависимых Na+-каналов. В условиях мацерации эпителия его достаточно высокая концентрация (2%) позволяет проникать в ткани непосредственно к болевым рецепторам, блокируя их афферентную импульсацию.
Основные противопоказания к компонентам капель включают в себя гиперчувствительность, беременность (I триместр), период лактации, возраст до 6 лет.
За время применения этого препарата в практической отиатрии сформировался клинический опыт, на основе которого высоко оценивается эффективность ушных капель кандибиотик в отношении терапии наружного диффузного отита.
Цель работы. Представление клинических результатов лечения наружного диффузного отита с использованием препарата кандибиотик на основе данных, полученных рядом оториноларингологических стационаров России.
Материалы и методы. В исследование был включен клинический опыт применения препарата кандибиотик по данным историй болезни и амбулаторным картам больных.
Критерии включения в группу исследования:
- клинически подтвержденный диагноз диффузного наружного отита;
- использование препарата кандибиотик в качестве монотерапии наружного диффузного отита;
- наблюдение после лечения не менее 6 месяцев (для оценки стойкости эррадикационного эффекта применявшейся терапии).
Таким образом, в группу исследования вошли 44 пациента со следующим распределением по основному диагнозу:
- вторичный наружный диффузный отит, возникший на фоне болезни оперированного уха, – 11 пациентов.
- первичный наружный диффузный отит – 33 пациента.
Всем пациентам проводили общеклиническое и комплексное обследование ЛОР-органов, а также исследование микробной флоры в мазке из уха.
Способ применения. В стадии активного воспаления, сопровождающегося гнойными выделениями, после тщательного туалета уха кандибиотик вводили на марлевых турундах в наружный слуховой проход до контакта с барабанной перепонкой на 4 ч. Через каждых четыре часа турунды меняли, по необходимости проводили туалет уха. При отсутствии гнойных выделений, в стадии разрешения воспалительного процесса кандибиотик вводили закапыванием эндаурально по 4–5 капель три раза в день. Продолжительность курса лечения составляла 7–10 дней. У пациентов после радикальной операции проводили тщательную санацию полости под микроскопом с использованием электроотсоса и введением в полость раствора кандибиотика.
Результаты. В результате динамического наблюдениями за указанными больными установлено, что при применении препарата кандибиотик, после тщательного туалета уха, прекратились выделения и зуд в ухе на 4-й день у 30 больных и на 5-6-й день у 9 больных. У других 5 больных при выделении гриба Aspergillus Niger клиническое улучшение было менее выражено, однако к 10-му дню лечения состояние их значительно улучшилось.
Срок наблюдения – 6 месяцев. Рецидив заболевания – болезнь трепанационной полости – отмечался у 2 больных.
Выводы
Полученные данные подтвердили высокую лечебную эффективность препарата кандибиотик в лечении острых и хронических отитов (в частности, при наличии микст-флоры).
Данный препарат отличается безопасностью и простотой применения.
Он обладает широким спектром антибактериального и антимикотического действий, перекрывая основной спектр возбудителей данной патологии, и может применяться в качестве монотерапии не только при диффузном наружном отите, но и при воспалении в трепанационной полости при болезни оперированного уха.
Литература
- Заварзин Б. А., Аникин И. А. Кандибиотик в лечении острых средних и наружных отитов // Рос. оторинолар. – 2011. – № 2. – С. 146–149.
- Овчинников А. Ю. Опыт использования препарата кандибиотик в оториноларингологической практике // Там же. – 2004. № 4. – С. 101–103.
- Оковитый С. В., Ивкин Д. Ю., Малыгин С. В. Медикаментозная терапия наружного и среднего отита // Вест. оторинолар. – 2012. – № 1. – С. 52–56.
- Шадрин Г. Б. Современный лечебно-диагностический алгоритм при отомикозе // РМЖ. – 2011. – № 21. – С. 3-6.
- Янов Ю. К., Рязанцев С. В. Этиопатогенетическая терапия острых средних отитов // Consilium medicum. – 2005. – № 4. – С. 290–297.
- Arthur R. R., Drew R. H., Perfect J. R., Novel modes of antifungal drug administration // Expert Opin Investig Drugs. – 2004. – Vol. 13. – P. 903–932.
- Broad spectrum antifungal agents in otomycosis / A. Bassiouny [et al.] // J. Laryngol. Otol. – 1986. – Vol. 100. – P. 867—873.
- Determination of ototoxicity of common otic dropsusing isolated cochlear outer hair cells / T. H. Jinn [et al.] // Laryngoscope. – 2001. – P. 2105–2108.
- Hoshino T., Matsumoto M. Otomycosis: subdermal growth incalcified mass // Eur. Arch.
- Jadhav V. J., Pal M., Mishra G. S. Etiological significance of Candida albicans in otitis externa // Mycopathologia. – 2003. – Vol. 156. – P. 313–315.
- Kurnatowski P., Filipiak A. Otomycosis: prevalence, clinical symptoms, therapeutic procedure // Mycoses. – 2011. – Vol. 44. – P. 472–479.
- Munguia R., Daniel S. J. Ototopical antifungals and otomycosis: A review // International Journal of Pediatric Otorhinolaryngology. – 2008. – Vol. 72. – P. 453–459.
- Otomycosis: clinical features and treatment implications / T. Ho [et al.] // Otolaryngol. Head Neck Surg. – 2006. – Vol. 135. – P. 787–791.
- Rosenfeld R. M., Brown L., Cannon C. R. Clinical practice guideline: Acute otitis externa // Otolaryngol. Head Neck Surg. – 2006. – Vol. 134. – P. 4–23.
- Tom L. W. Ototoxicity of common topical antimycotic preparations // Laryngoscope. – 2000. – Vol. 110. – P. 509– 516.
- Topical antibioticinduced otomycosis / A. Jackman [et al.] // Int J Pediatr Otorhinolaryngol. – 2005. – Vol. 69. – P. 857—860.
Рязанцев Сергей Валентинович – профессор, докт. мед. наук, зам. директора по научной работе СПбНИИЛОР.
Аникин Игорь Анатольевич – докт. мед. наук, рук. отд. СПбНИИЛОР.
Комаров Михаил Владимирович – очный аспирант СПбНИИЛОР.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
