История болезни подагра острое течение
. . : . .
. ,
, , , , .
https://www.allbest.ru/
, . -. -2
1.
… : .
:
: , . -. -2.
: .
: . – (2013), (2014), 2 . . 2 . 3, -1. .
2.
.
: 07.09.1947, 66 .
:
, : , 2 .
: ..
: 20.08.14, 12:50
: 01.09.14-05.09.14
: , . -. -2.
3.
, – , , , .
, 150 …
.
4. Anamnesis morbi
, , . , : , . -, -2. , .
5. Anamnesis vitae
1947 , . . ., . 4-5 . . . 1969 , . 1966 1969 . : , . , . , , 50 , , – , , . 1967 . 1971 . , . 2013 – . 2014 .
, , . . .
:
2 .
6. us praesens objectivus
.
, , , . , . . , . . , . . . 182 , 96 , =29. 36,8. . , , . . . – ( — 2 ). . .
-, , (, – , , ) . , , .
.
.
, . . . . 16 .
: , , .
: .
5 5 . 3 .
2-3 | 2-3 | 4-6 | – | – | – |
3-4 | 3-4 | 6-8 | 3-4 | 3-4 | 6-8 |
2-3 | 2-3 | 4-6 | 2-3 | 2-3 | 4-6 |
, . .
– :
: ; . .
: 1 , 2 , 3 . 12 . 5 .
PS==78 , , , , , . PS (). : , . . . 130/80 …
:
: , , . , , . .
. , . . . . 2-3 , 3-5 , , . – , 3-4 , , 2-3 , . , – . .
. 3 .
. . 7 : 9 : 6 . . .
. .
. . : – 5 , – 7 .
.
, . .
.
, , , .
.
, , . , . . . , . , . . .
7. us localis
52 , , .
8.
.
, :
: , . -. -2.
: .
: . – (2013), (2014), 2 . . 2 . 3, -1. .
.
1) .
, ( ) – , .
, : , , , – , , , .
2) .
, 30 ( 66 ). , .
9.
+ | |
, pH | |
: + , + , ,,, , , , ,,Na,Ca | : + , + , ,,, , , , ,,Na,Ca. |
: | : |
RW | RW |
, | , |
R- + | R- + |
. |
10.
: 27.08.
Hb, / | 100 |
RBC | 4,93 |
MCHC, % | 0,6 |
PLT | 520 |
ESR | 46 |
WBC, % | 15,2 |
, % | 4 |
, % | 80 |
LYM, % | 12 |
MON, % | 4 |
: – .
: 27.08
–
–
5,5
1,015
–
–
–
–
+-
–
–
: .
: 21.08
–
–
5,5
1,025
–
–
–
–
+-
–
–
: .
: 27.08
5,1
a 2,5
69
4,6
6,1
69
9
26 .
23 .
: .
: 21.08
5,1
a 2,2
77
5,6
7,2
86
14
19 .
16 .
5,18
408
: .
RW: 21.08
: 21.08
16
96
: –
: 28.08
116
0,08 , 2 .
PQ 0,12 , .
Q 0,04
PR 0,13
QRS 0,08
QT 0,38
: . . .
04.08.
, , .
: III . -2.
04.08.14 , 1 .
: 29.08
-4,037
: .
21.08
, , .
:
– , , , ;
– (, ).
: , .
: .
: .
: 4-6 .
: 10 .
.
: , PS, .
11.
( ), ( , ), ( ), (, – , ) ( ) :
: , . -. -2.
: .
: . – (2013), (2014), 2 . . 2 . 3, -1. .
12. .
.
. , , — , . , , — , , .
— , : , , , , , (, , , ).
.
.
, ( -6- , .), . . , , . , (-1, -, -8, -6, 2, .). , ; .
13.
, :1) ;2) ;3) ( ).
, 🙂 ; ) , ; ) , . , . , . , (, , , , ), ( 1500). (). . 200-400. (2-3) . -, , , . . , .
, , () 100-300 , 400 -600 . (, ). . ( 0,6 ); ; , ; ; , ; , . . , . , .
, . : 75 , 50 6 24 . 25 3-4 . .
( 600 , 450 ). -: 200 , – 150 . . – , . 1 2 ( 4 ). 2-3- 2,5-3 , 4-5- – 1,5-2 . . , ().
– . , .
14.
.. .
(20.08), ( 25.08)
. | . | . | . |
Tabl. nalaprili 0,005 2 | 20.08 | Sol.Ketoroli 1,0 | 20.08 |
Tabl. Omeprasoli 0,02 1 | 20.08 | ||
Tabl. nalaprili 0,01 2 | 26.08 | ||
Tabl. Prednisoloni 2 | 28.03 | ||
Tabl. “Sorbifer” 1 2 | 1.09 | ||
Tabl. “Osterepar” 0,07 1 1 ( ) | 20.08 | ||
/ | . | . | |
Sol.Pentoxifillini 10,0+200,0 NaCl 0,9% | 20.08 | ||
Sol.Trentali 5,0+200,0 NaCl 0,9% | 21.08 | ||
: |
15.
03.09
: , -, , , . . . . . , . : . , 1- . :
– : , , , , , -, ;
– : , , , , ;
– : – , , , , , ;
-: ;
– : , , , , , ;
– , : , , .
-18 . – , . 70 / , . 130/80 … , . , . , , . . .
05.09
: , -, , , . . . . . , . : . , 1- . :
– : , , , , , -, ;
– : , , , , ;
– : – , , , , , ;
-: ;
– : , , , , , ;
– , : , , .
-18 . – , . 74 / , . 125/80 … , . , . , , . . .
16.
. 66 20.08.14. 5.09.14
:
: , . -. -2.
: .
: . – (2013), (2014), 2 . . 2 . 3, -1. .
, – , , , . . 50 , . . – :
:
– : , , , , , -, ;
– : , , , , ;
– : – , , , , , ;
-: ;
– : , , , , , ;
– , : , , .
– : 21.08:- ( );
– ( );
– ( – );
27.08: – ( );
– ( );
– ( );
28.08: – ( . . .)
29.08: – ( );
04.08: – ( III . -2.)
– , 1 .
: , .
:
-Tabl. nalaprili 0,01( . 2 );
-“Sorbifer”( 1 . 2 );
-Tabl. “Osterepar” 0,07 ( 1 1 );
-Tabl. Diclofenac Sandoz 0,05( 1 . 3 )
-;
— .
XVIII. .
: .
:
:
1. .., ., ” “:-4- ., . .-.:, 2009.-592 .
2. .. , ” “. .4., ., , 2003.
3. .. , ” ” – .: , 2002.-607.
Allbest.ru
…
, . . – , .
[33,8 K], 20.10.2013
. , . . : . .
[32,7 K], 03.07.2014
. , . . .
[1,3 M], 22.03.2014
. . . : II ., . .
[354,6 K], 13.11.2016
, , , . , . , , .
[28,3 K], 27.06.2010
- ?
, , ..
PPT, PPTX PDF- .
.
Источник
[22,6 ] 2 M, 54 : . . . . c II-III : . : 54 : : : II . : x.x.x : : : . . . . c II-III. , . . . , . . . . . . . . . , , – . . . – , . . , . : , , . . . , , . 10 , , , . . , . .. . ***. , . . . . . . ( , , ). , . , . . . . . : IV 20** ., 19** . . . . . : , , , . , , , . , . – . . . – : , , , . , , , , . , . . , . . . , , . , , . 36,7 . , , . . 18 . . . . , . . : 3,5 , VII ; 3,5 , – VII . : 5 , 5 . VI – VI – VII VII VIII VIII IX IX X X XI XI : , , . , V 1 l. clavicularis, , , ( 1 ). . : : IV 1 , – V 1 l. clavicularis sinistra, – . : – , – 2 l. clavicularis sinistra, – IV . 11 . . 5 . : , . III, IV . , , . . , , , , , 70 , . , , , , . 135/80 .. , , . , , . , . . . , . – . . 2,5 , . . , , 3 . . – , , 2,5 . . , , , , . 3 . 2,5 . . . . – VI . – , – . , , , . . : – – 9 , – 8 , – 7 . . . 7 , 5 . , . , . . . . . , . , – – . . , . . , . : , , .; ( 10 , , , . . , . .. .); ( , , , , . , . . , .) : . : 1. . 2. . 3. . 4. 5. 6. 1. 4,8* 10|2/ – 153 / – 0,9 2. – 160 – – – 1016 0,005 / 1-2 0-2 3. – 75 / 58,28 / 9,2 / 6,6 / 4,6 / 608 / 4. 6. . – 54 /. . 7. 100 1,0 32 . 16 3,72 8. 58,28 1 2,33 2 8,96 14,5 15,93 . , ( 1/3 ), , . (), (), , , , , , . . – . , , , . , , – I . , , , 30% . . . , , , . , , . . . . , , 2 . . . . . () . . ( 1 5-6 ). . , . . . , . ( ). . . . , . , , . , , . , . . , , , , . . , , . . , , , . , , , , 10-24 . . : , , .; ( 10 , , , . . , . x.x.x .); ( , , , , . , . . , .) : : 608 / 14,5 : . : . . . . c II-III. ( ). 1000 650 /. . , , ( 1). () . – . , . – (). . . – , , . -. , -, . , , . , . , : , , , , . . : . , , . (1990): – , : , — , –, , ; – , : , , , , . .; : , , , , . . , (90%). 10% . 2/3 , 1/3 1% . ( , , ). 8-12% . , . , , . . , . , , , . . ( ). (- , , .), , . ( ). . ( 10 ). I, III, Y, YII . . . , . . . , , () ( , , ); ; , . . . . ( ) ( , , ). . . , , , . . . . , . , , , , – . , . . , = 12,0-13,0, in vivo. : . . ( 2). , . , -1, -6, – -8 . . , (IgG), F . IgG , . , , , . , . , , , , , . , . . , -. , . 2 , , , , , . . , . , . 700 21% , 1100 / 50% . , . , , ( , ), . , . , , . . , . , . , . , . . . , , . , (, ), . . 6 – , , , . – . – – : 1) : Rp.: Dragee Indocini 0,025 D.t.d. N. 30 S. 2 ( ) 3 2) – : Rp.: Allpurinoli 0,1 D.t.d. N.50 in tab. S. 1 3 7 . 3) Rp.: Sol. Alflutopi 1ml. D.t.d. N.20 in amp. S. 1 1 4) – x.x.10 . . , . 36.7. 66 , 15 . 130/80 … . , . 6 x.x.10 . . , . 36.6. 68 , 16 . 130/70 … . , . 6 x.x.10 . . , . 36.6. 64 , 15 . 140/80 … . , . 6 ., 54 , . : 10 , , , . . , . .. . , , : : 608 / 14,5 : . : . . . . c II-III. . – , 1. . ., . . – .: , 2000. – . 49-50. 2. . … . -: 3. // – . 2003. – 2. – . 21-28. 4. . ., . ., . . // . . 2004. – 1. – . 35-39. 5. .. .. .-.: . , 2003.- III.-506 . 6. ,2001. 415 . 7. . . .. .. .-.: , 2001.-519 . 8. . . . ., 2003. [22,6 ] |
Источник
Подагра – ревматическая патология, вызванная отложением кристаллов солей мочевой кислоты – уратов в суставах, затем в почках. Клиника подагры характеризуется рецидивирующими и прогрессирующими приступами артрита с интенсивными болями и формированием тофусов – подагрических узелков, приводящих к деформации суставов. В дальнейшем поражаются почки, может развиться мочекаменная болезнь и почечная недостаточность. Для диагностики подагры производят исследование синовиальной жидкости на наличие уратов, рентгенисследование пораженных суставов. Лечение подагры направлено на купирование воспаления (НПВС, глюкокортикоиды), снижение уровня мочевой кислоты в крови, нормализацию питания.
Общие сведения
В основе патогенеза подагры лежат метаболические расстройства, вызванные нарушением регуляции обмена пуринов в организме и ведущие к накоплению мочевой кислоты и ее производных – кислых уратных солей. Увеличенная концентрация мочевой кислоты (гиперурикемия) в плазме крови и отложение уратов является следствием их повышенного синтеза и уменьшения выделения с мочой. Уратные микрокристаллы накапливаются в суставных полостях с развитием подагрического воспаления, а также в почках, вызывая подагрическую нефропатию. Подагра обычно поражает пациентов после 40 лет, при этом у мужчин она выявляется в 20 раз чаще, чем у женщин.
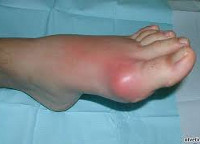
Подагра
Классификация подагры
В клинике подагры различаются почечная, метаболическая и смешанная формы. Почечная форма подагры характеризуется снижением экскреции мочевой кислоты, метаболическая – излишками ее образования; смешанная форма сочетает умеренные нарушения синтеза и удаления из организма мочевой кислоты.
В зависимости от причин, ведущих к развитию заболевания, подагра может быть первичной либо вторичной. Первичная подагра нередко бывает обусловлена генетическими дефектами и гипофункцией ферментов, участвующих в обмене пуринов и выведении мочевых солей. К факторам развития подагры относится избыточный и однообразный характер питания, повышенное потребление мясной пищи и алкоголя, малоактивный образ жизни. Вторичная подагра является следствием других заболеваний – патологии почек с нарушением их функций, заболеваний крови (лейкозов, лимфомы, полицитемии), псориаза, лекарственной терапии цитостатиками, салуретиками и др. препаратами.
Клиническая классификация выделяет семь форм течения подагры: типичный (классический) приступ острого подагрического артрита, полиартрит по инфекционно-аллергическому типу, подострый, ревматоидоподобный, псевдофлегмонозный, периартритический и малосимптомный варианты.
Симптомы подагры
В клинике подагры различают 3 фазы: преморбидную, интермиттирующую и хроническую.
Преморбидная фаза характеризуется бессимптомной урикемией и еще не является подагрой. На лабораторном уровне гиперурикемия выявляется у 8-14% взрослых. Интермиттирующая фаза подагры характеризуется эпизодами приступов острого артрита, чередующимися с бессимптомными периодами. К проявлениям хронической формы подагры относится образование подагрических узелков (тофусов), хроническое течение подагрического артрита, внесуставные проявления в виде поражения почек (в 50-70% клинических случаев).
Классический приступ острого подагрического артрита развивается у 50-80% пациентов. Типично внезапное начало, чаще в ночные часы. Первичный приступ подагры нередко бывает спровоцирован алкоголем, жирной пищей, травмой, переохлаждением. Приступ подагры характеризуется резчайшими болями в области плюснефалангового сустава 1-го пальца стопы, фебрильным синдромом, опуханием сустава, блеском и гиперемией кожи над ним, нарушением функции сустава. Через 3-10 суток приступ подагры стихает с исчезновением всех признаков и нормализацией функций. Повторная подагрическая атака может развиться спустя несколько месяцев и даже лет, однако с каждым разом промежутки между приступами укорачиваются. У мужчин первичный приступ подагры чаще протекает по типу моноартрита с поражением суставов стопы, у женщин – олиго- и полиартрита с вовлечением суставов кисти.
Полиартрит по инфекционно-аллергическому типу при подагре развивается у 5% пациентов. Такая форма течения подагры характеризуется мигрирующими болями во множественных суставах, быстрым регрессом признаков воспаления, как и в случае клиники инфекционно-аллергического полиартрита. Для подострого варианта течения подагры характерны типичная локализация боли в первом плюснефаланговом суставе и умеренно выраженные признаки поражения. При подострой подагре у молодых пациентов возможно развитие моно- или олигоартрита средних и крупных суставов.
Ревматоидноподобная форма подагры отличается первичной заинтересованностью суставов рук в виде моно- или олигоартрита. При псевдофлегмонозном типе подагры наблюдаются моноартриты различной локализации с воспалением сустава и парасуставных тканей, лихорадка. По клинике данный вариант напоминает течение флегмоны либо острого артрита. Малосимптомный вариант течения подагры характеризуется слабо выраженной, стертой симптоматикой – небольшой болью, слабой гиперемией кожи в зоне поражения.
Для периартритической формы подагры свойственно поражение бурс и сухожилий (чаще пяточных) при сохранных суставах. В дальнейшем присоединяются явления хронического подагрического полиартрита с поражением суставов ног, их дефигурацией и скованностью; деформации суставных тканей, костные разрастания; контрактуры, хруст в коленных и голеностопных суставах, неполные вывихи пальцев. На этом фоне продолжаются атаки подагры с возможным развитием подагрического статуса – не стихающего обострения артрита с хроническим воспалением парасуставных тканей за счет их инфильтрации солями. В результате тяжелых приступов подагры пациенты теряют трудоспособность и двигательную активность.
При длительном анамнезе подагры (дольше 5-6 лет) и гиперурикемии высокой степени появляются специфические признаки – тофусы или подагрические узелки, представляющие собой скопление кристаллов уратов в мягких тканей. Излюбленными участками локализации тофусов служат ушные раковины, подкожная клетчатка предплечий, локтей, пальцев рук, стоп, голеней, бедер. Во время приступов подагры тофусы могут вскрываться с выходом наружу беловатого отделяемого.
Осложнения подагры
Диагностика подагры
Пациентам с подозрением на подагру рекомендована консультация ревматолога и уролога. Общий анализ крови вне подагрической атаки не изменен; в период приступа отмечается нейтрофильный сдвиг лейкоцитарной формулы влево, нарастание СОЭ. Биохимическое исследование крови при обострении подагры выявляет увеличение мочевой кислоты, фибрина, серомукоида, сиаловых кислот, гаптоглобина, γ- и α2- глобулинов.
По рентгенографии суставов характерные изменения выявляются при хроническом подагрическом полиартрите. Рентгенологическая картина обнаруживает наличие остеопороза, на фоне которого определяются очаги просветления в области эпифизов и суставов размером до 2-3 см; при глубокой запущенности процесса – разрушение костных эпифизов с их замещением скоплением уратных масс. Специфические признаки подагры на рентгенограммах определяются по истечении 5 лет от манифестации заболевания.
Для взятия суставной жидкости проводят пункцию сустава. Микроскопический анализ синовиальной жидкости при подагре показывает наличие в ней микрокристаллов урата натрия. При исследовании материала, полученного при биопсии тофусов, обнаруживаются кристаллы мочевой кислоты. Во время УЗИ почек определяются уратные конкременты.
Диагностическими маркерами подагры являются:
- микрокристаллические ураты в синовиальной жидкости;
- лабораторно подтвержденные тофусы с отложением кристаллических уратов;
- наличие не менее шести из перечисленных далее признаков: присутствие в анамнезе более одной острой атаки артрита; максимальные признаки воспаления сустава в острой фазе; покраснение кожи над воспаленным суставом; моноартикулярный тип поражения; боль и припухлость I плюсне-фалангового сустава с одной стороны; односторонний характер поражения свода стопы; тофусоподобные узелки; асимметричная припухлость сустава; гиперурикемия; рентгенологически определяемые субкортикальные кисты без эрозии; отсутствие роста микрофлоры при бакпосеве суставной жидкости.
Лечение подагры
Основным принципом терапии подагры является контроль содержания мочевой кислоты путем подавления ее продукции и ускорения выведения из организма. Назначается диета, исключающая потребление рыбных и мясных бульонов, мяса животных, почек, печени, легких, алкоголя. В рационе питания вводится ограничение на бобовые и овощные культуры (фасоль, горох, бобы, шпинат, щавель, редис, баклажаны, спаржу, цветную капусту), грибы, икру, некоторые виды рыбы (сардины, балтийскую сельдь и др.). При подагре потребность в калориях удовлетворяется за счет углеводистой пищи, поэтому пациентам следует контролировать свой вес. В умеренных количествах разрешается употреблять в пищу яйца, крупы, нежирную рыбу, баранину, говядину. При подагре требуется ограничение солевой нагрузки и прием достаточного объема жидкости (до 3-х литров в сутки).
Медикаментозный подход к терапии подагры направлен на купирование острых подагрических атак, их предотвращение в дальнейшем, предупреждение отложения уратов в суставах и почках. Для купирования приступов подагры используются НПВП (индометацин), растительные алкалоиды (колхицин), местные мази и гели. В качестве антирецидивной терапии при подагре назначается колхицин в малых дозах или антигиперурикемические препараты. Целью лечения подагры является понижение концентрации мочевой кислоты в крови в 2 раза ниже нормы, требуемое для растворения уратных кристаллов. Для активизации выведения мочевой кислоты производится назначение урикозурических препаратов – пробенецида, сульфинпиразона, азапропазона, бензбромарона. К средствам, ингибирующим продукцию мочевой кислоты, относятся аллопуринол.
При атипичной форме подагры, протекающей со скоплением внутрисуставного выпота, производится его пункционная эвакуация. Проведение сеансов экстракорпоральной гемокоррекции направлено на снижение концентрации мочевой кислоты и уратных солей, подавление воспаления и снижение дозировки принимаемых препаратов. Физиотерапевтическое и курортное лечение при подагре проводится в ремиссионной стадии. Проведение УФО области заинтересованного сустава в острую фазу в ряде случаев помогает прекратить начавшийся приступ подагры.
Прогноз и профилактика подагры
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты. Факторами, усугубляющими прогноз подагры, являются молодой (до 30 лет) возраст, сочетание мочекаменной болезни и инфекций мочевыделительного тракта, отягощенный соматический анамнез (сахарный диабет, артериальная гипертензия), прогрессирование нефропатии.
Необходимость профилактики подагры следует учитывать при проведении химиотерапии, а также у пациентов с угрозой распада и некроза опухоли. С первого дня курса химиотерапевтического лечения необходимо назначение гипоурикемических препаратов (аллопуринола). Профилактика новых обострений подагры зависит от соблюдения водно-солевого режима, диеты, контроля массы тела. При наличии родственников, страдающих подагрой, другим членам семьи рекомендуется следить за уровнем мочевой кислоты.
Источник
