Ингаляции при насморке и отите


Диоксидин – противобактериальное лекарственное средство.
Содержание:
Форма выпуска
Составные компоненты
Показания к применению
Противопоказания и побочные реакции
Как разводить Диоксидин для носа
Как капать Диоксидин в уши
Как использовать Диоксидин при насморке
Как использовать Диоксидин при гайморите
Как применять Диоксидин для полоскания рта
Как развести Диоксидин для ингаляции
Можно ли давать Диоксидин детям
Можно ли Диоксидин при беременности
Форма выпуска
Медикамент выпускается в нескольких формах:
мазь;
раствор для местного, внутриполостного и внутривенного использования.
Составные компоненты
Активный компонент – гидроксиметилхиноксалиндиоксид.
Показания к применению
Лекарственное средство для внутривенного введения назначается при следующих состояниях:
септическое состояние;
воспалительно-гнойные процессы в оболочке мозга.
Показания к внутриполостному применению:
перитонит;
цистит;
воспалительно-гнойные процессы в желчном пузыре.
Лекарство в форме внутриполостного раствора также может использоваться в целях профилактики появления различных инфекционных заболеваний.
Показания для местного использования:
ожоги, раны;
глубокие гнойники;
инфекционное поражение кожного покрова.
Противопоказания и побочные реакции
От приема препарата стоит отказаться в следующих случаях:
повышенная восприимчивость к составным компонентам;
период вынашивания ребенка;
во время грудного вскармливания;
детский возраст.
С особой осторожностью можно использовать при почечной недостаточности хронической формы.
Возможны побочные проявления в виде:
озноба;
боли в голове;
тошнота, рвота, расстройство желудка;
аллергия.
Как разводить Диоксидин для носа
Препарат эффективен при гайморите и рините. Допустимая доза – от 2 капель до трети пипетки. Закапывать нос можно не более 5 раз в сутки. Более точную дозировку и кратность приема устанавливает специалист.
Максимальная продолжительность терапевтического курса – 1 неделя. Если по истечению этого времени не отмечается улучшения состояния, то стоит пройти детальное медицинское обследование.
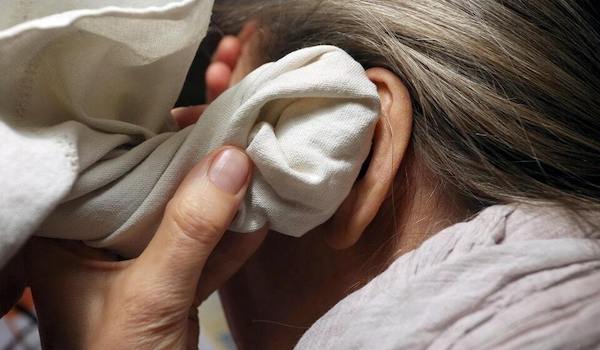
Как капать Диоксидин в уши
Лекарство прописывают при отите. Перед тем, как капать средство, нужно хорошо почистить уши с помощью ватного тампона и перекиси водорода. Если отит сопровождается гноем, то его также нужно полностью убрать.
При отите медикамент вводится сразу в уши и нос. Дозировка и частота использования для каждого пациента определяется специалистом индивидуально.
Как использовать Диоксидин при насморке
Средство не реализовывается в виде капель для носа. Перед закапыванием в нос, нужно развести содержимое ампулы с гипертоническим раствором. При насморке использовать лекарство можно 3 раза в сутки по 2 капли в каждую ноздрю. Во время закапывания голова должна быть запрокинута назад, чтобы средство как можно дальше прошло в носовые ходы.
Ампула с момента вскрытия пригодна к использованию в течении 24 часов. Продолжительность терапевтического курса не должна превышать 7 дней. Если капли применяются детьми, то лучше сократить курс до 3-4 дней.
Для улучшения эффекта стоит дополнительно прибегать к традиционным лечебным методам.
Как использовать Диоксидин при гайморите
Лекарство в форме ампул часто используется при гайморите у детей и взрослых. Раствор применяется в виде капель либо ингаляций. В каждую ноздрю нужно капать по 1-2 капли дважды в сутки.
Если состояние запущенное, то можно приготовить более сложный раствор, в составе которого будет присутствовать диоксидин и гидрокортизон. Их можно использовать по 1 капле в каждый проход не более 5 раз в сутки. Рецепт таких капель выписывает специалист. Его можно приобрести в аптеке или же приготовить самостоятельно.
Как применять Диоксидин для полоскания рта
Составной компонент лекарства эффективно справляется с инфекцией, очищая пораженный участок и ускоряя процесс заживления слизистой оболочки.
Полоскать горло и рот следует при ангине, тонзиллите, фарингите, когда другие лекарственные препараты не приносят должного результата. Немного жидкости набрать в рот, запрокинуть голову и в течение 15-20 секунд полоскать горло. Потом выплюнуть содержимое. Процедуру можно проводить до 3-х раз на день.
Продолжительность терапевтического курса – 5 дней.
Как развести Диоксидин для ингаляции
При сильном кашле помогут ингаляции с применением раствора. К тому же использование медикамента одновременно позволяет бороться с насморком, убивать болезнетворные бактерии в легких и глотке.
Для ингаляций потребуется раствор 0,5%, разведенный с гипертоническим раствором в пропорции 1 к 2. Ингаляция длится не более 4-х минут. Проводить процедуру можно не чаще 2-х раз в день.
Если ингаляции делают детям, то лучше использовать небулайзер.
Можно ли давать Диоксидин детям
В инструкции к препарату сказано, что его нельзя давать лицам до 18 лет. Это связано с тем, что активный компонент способен оказывать токсическое воздействие на не полностью сформированный организм.
Но все же бывают исключения, когда педиатр может прописать Диоксидин ребенку. В таком случае ожидаемая польза должна быть в разы выше возможной угрозы. При назначении детям требуется постоянное врачебное наблюдение.
Лекарство могут назначать при ЛОР-заболеваниях, в частности рините и гайморите. Также препарат в форме мази и раствора может использоваться для обработки пораженных участков кожи.
Можно ли Диоксидин при беременности
За счет фармакологического действия препарата, его нельзя использовать во время вынашивания ребенка и в период лактации. Прием медикамента может спровоцировать нарушение эмбриогенеза и отрицательно отразиться на развивающемся плоде, в частности на его нервной системе. Составные компоненты обладают хорошей абсорбцией, поэтому могут проникать в кровь и грудное молоко, через которое – в организм малыша.
Источник
Воспалительные процессы в разных отделах уха приводят к раздражению нервов, отеку и сильной боли. Лечение отита нужно начать как можно быстрее, в противном случае могут быть серьезные последствия.
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
СВЕТЛАНА КОМАРОВА
Врач-отоларинголог, заместитель
главного врача по КЭР в «СМ-Клиника»
Острая боль в ухе – одно из самых мучительных ощущений. Многие пациенты сравнивают ее силу с зубной болью и тяжелыми травмами, а женщины – с процессом родов. Чаще всего ухо болит из-за отита.
Что нужно знать об отите у взрослых
Что такое
Причины
Симптомы
Лечение
Профилактика
Вопросы и ответы
Что такое отит
Отит – это общее название для воспалительных процессов в области уха. Воспаление может быть острым либо хроническим, затрагивая различные отделы уха.
Если воспаление локализовано в ушное раковине и слуховом проходе до границы барабанной перепонки – это наружный отит, воспаление в барабанной полости – средний отит, если затрагивается область улитки, внутренняя часть уха – это внутренний отит или лабиринтит.
Эти патологии крайне болезненны, сопровождаются лихорадкой, нарушениями слуха, выделениями из наружного прохода. Кроме того, без лечения отиты могут угрожать тяжелыми осложнениями – тугоухостью или полной глухотой, парезом в области лицевого нерва, поражением костей или мозга.
Причины отита у взрослых
Наиболее частой причиной наружного отита являются травмы, инфекции кожи и подлежащих тканей в области слухового прохода. Возможна и химическая травма уха, раздражение и воспаление из-за серных пробок, попадания в ухо воды, образования фурункулов.
Средний отит – самая частая форма болезни. Он обычно провоцируется бактериальными инфекциями, реже – вирусами, патогенными грибками, а также микст-инфекцией. Наиболее частые возбудители:
- пневмококк;
- гемофильная палочка;
- вирус гриппа;
- различные возбудители ОРВИ.
В последние годы стали чаще регистрироваться случаи грибкового отита.
Факторами риска, повышающими вероятность отита, является шмыганье носом, избыток слизи в носоглотке. перепад давления при нырянии, погружении на глубину. Нередко средний отит становится осложнением простуды, ЛОР-патологий (аденоидит, тонзиллит, фарингит, ринит). Риск выше у людей с имунодефицитами.
Симптомы отита у взрослых
При наружном отите самыми частыми жалобами будут:
- пульсация в ухе, резкая болезненность, отдающая в шею, глаз или зубы;
- усиление боли при жевании пищи, разговоре, смыкании челюсти;
- краснота слухового прохода и ушной раковины;
- нарушение слуха, если есть выделение гноя в область слухового прохода.
Острый средний отит начинается с повышения температуры наряду со стреляющей болью внутри уха. Она нарастает по мере скопления слизи и гноя в полости, через 2 – 3 суток перепонка разрывается, из уха вытекает гной и состояние улучшается. Температура снижается, боль стихает. Затем разрыв перепонки заживает бесследно.
При хронической форме может возникать мезотимпанит – воспаление локализуется в зоне евстахиевой трубы и нижней, средней части барабанной полости. В перепонке формируется отверстие, но сама перепонка натянута.
Ключевые жалобы:
- понижение слуха;
- периодическое появление гноя из уха;
- шум в ухе;
- головокружение;
- в период обострения – боль и температура.
При развитии эпитимпанита возникает резкое снижение слуха, выделение дурно пахнущего гноя, давление в ухе, боль в области висков, головокружение. Периоды обострения сменяются ремиссиями, но слух полностью не улучшается.
Лечение отита у взрослых
Для того, чтобы лечение было эффективным, необходимо точно определить локализацию воспалительного процесса, его тяжесть и возможные осложнения. Для этого нужно обращение к ЛОР-врачу.
Диагностика
Диагноз можно заподозрить на основании типичных жалоб, но врач подробно будет расспрашивать – где и как болит ухо, нажмет на козелок, потянет мочку уха вниз, чтоб определить, есть ли боль. Кроме того, оториноларинголог проведет осмотр уха с использованием приборов и подсветки, чтобы прицельно осмотреть слуховой проход, барабанную перепонку, понять, есть ли в ней гной и перфорация. Чтобы определить чувствительность к антибиотикам, выполняется посев на флору. Также врач может назначить:
- анализы крови (общий, биохимию), чтобы определить характер воспаления;
- рентген придаточных пазух, если подозревает связь с синуситом;
- рентгенография височной кости при хроническом отите.
Все эти данные нужны для того, чтобы определить тактику лечения, необходимость приема антибиотиков, оперативных вмешательств (перфорации перепонки или других вмешательств).
Современные методы лечения
Мы попросили рассказать о том, как сегодня лечат отиты у взрослых врача-оториноларинголога Светлану Комарову. По ее словам, медикаментозная терапия может включать:
- капли в ухо, содержащие анальгетик Феназон и местный анестетик Лидокаин – для снятия болевого синдрома и уменьшения воспаления, при появлении выделений из уха следует применять антибактериальные капли содержащие Рифампицин или Ципрофлоксацин;
- в нос закапывают сосудосуживающие капли, содержащие Ксилометазолин 0,1%, Оксиметазолин 0,05%, Нафазолин 0,1%, Фенилэфрин 0,025% – для уменьшения отека слизистой оболочки носоглотки вокруг устья слуховых труб;
- при неэффективности местных препаратов – анальгетики и нестероидные противовоспалительные препараты (Ацетилсалициловая кислота, Парацетамол, Трамадол, Кетопрофен, Ибупрофен) назначают внутрь;
- жаропонижающие препараты (Парацетамол) применяются при повышении температуры выше 38,5 С;
- антигистаминные препараты (Дифенгидрамин, Клемастин, Хлоропирамин) назначают с целью уменьшения отека;
- антибактериальные препараты широкого спектра действия: пенициллины, цефалоспорины, макролиды, респираторные фторхинолоны.
Немедикаментозные методы лечения:
- процедуры по назначению врача-оториноларинголога: промывание наружного слухового прохода, катетеризация слуховой трубы, продувание слуховых труб по Политцеру, пневмомассаж барабанной перепонки;
- физиотерапия: УФО, УВЧ, микроволновая терапия, электрофорез противовоспалительными препаратами по назначению врача-физиотерапевта.
Немедикаментозные методы лечения помогают снять болевой синдром, восстановить слух и предотвратить осложнения.
При осложненном течении отита или не эффективности консервативной терапии показано хирургическое лечение (миринготомия, шунтирование барабанной полости, радикальная операция на среднем ухе), направленное на санацию очага инфекции, восстановление слуха, профилактику рецидивов.
Какие антибиотики эффективны при отите?
– Системная антибактериальная терапия показана во всех случаях среднетяжелого и тяжелого течения острого среднего отита, – говорит врач-оториноларинголог Светлана Ковалева, – а также у пациентов с иммунодефицитными состояниями. При легком течении отита (отсутствии выраженных симптомов интоксикации, болевого синдрома, гипертермии до 38 °С) от назначения антибиотиков можно воздержаться. Однако при отсутствии положительной динамики в течение 48 часов следует прибегнуть к антибиотикотерапии.
При отите назначаются антибиотики широкого спектра действия, эффективные в отношении типичных возбудителей: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus.
Препаратом выбора является Амоксициллин.
Альтернативными средствами при аллергии на β-лактамы являются современные макролиды (Джозамицин, Азитромицин, Кларитромицин). При неэффективности, а также пациентам получавшим антибиотики в течение месяца, пациентам старше 60 лет целесообразно назначать комплекс – амоксициллин + клавулановая кислота. Альтернативными препаратами являются цефалоспорины II – III поколения (Цефуроксима аксетил, Цефтибутен) или фторхинолоны (Левофлоксацин, Моксифлоксацин).
При легком и среднетяжелом течении показано пероральное применение антибиотиков. При тяжелом и осложненном течении отита начинают с внутривенного или внутримышечного введения препарата, а далее продолжают лечение перорально.
Длительность антибактериальной терапии составляет 7 – 10 дней. При осложненном отите – 14 дней и более.
Самостоятельно применять антибиотики не стоит, необходимо проконсультироваться с врачом-оториноларингологом. Отит может быть вызван грибковой флорой или герпетической инфекцией. Применение антибиотиков в данном случае может усугубить течение заболевания.
Профилактика отита у взрослых в домашних условиях
Для профилактики отита необходимо избегать переохлаждений, мыть руки после улицы, орошать слизистую носа морской водой после посещения мест с большим скоплением народа, заниматься закаливанием организма, спортом, ежедневно употреблять свежие фрукты, овощи, кисломолочные продукты.
Если так случилось, что вы заболели и стал беспокоить насморк, то сморкаться нужно крайне осторожно, при этом освобождать только одну ноздрю, иначе выделения из носа могут попасть через слуховую трубу в ухо и спровоцировать отит.
Необходимо соблюдать правильную гигиену ушей. Не рекомендуется использовать ватные палочки – ими в ухо можно занести бактериальную или грибковую инфекцию. Для гигиены ушей применяйте капли, состоящие из комбинации поверхностно-активных веществ (Аллантоин, Бензетоина хлорид) очищающих, увлажняющих и защищающих кожу наружного слухового прохода.
Популярные вопросы и ответы
Мы обсудили риски осложнений отитов и возможности их лечения при помощи народных методов терапии с ЛОР-врачом Светланой Ковалевой.
Какие могут быть осложнения при отите?
Нерациональное лечение среднего отита может привести к формированию рубцовой ткани в полости среднего уха и к стойкому снижению слуха.
При наружном отите может встречаться поражение черепных нервов в виде парезов и параличей.
Могут развиваться осложнения, которые представляют опасность для жизни. К ним относятся:
- мастоидит – гнойное воспаление слизистой оболочки и костной ткани сосцевидного отростка височной кости;
- лабиринтит – воспаление внутреннего уха, при котором поражаются рецепторы равновесия и слуха;
- гнойный менингит – воспаление мягкой и паутинной оболочек головного мозга;
- абсцесс мозга – ограниченное гнойное расплавление вещества мозга;
- синус-тромбоз и сепсис.
Когда обращаться к врачу при отите?
Незамедлительно обратится к врачу нужно при наличии следующих симптомов:
- быстрое ухудшение общего самочувствия;
- повышение температуры тела выше 39 °С;
- нарастающая боль в ухе;
- головная боль;
- припухлость и покраснение кожи заушной области;
- обильное гноетечение из уха;
- учащенное сердцебиение.
Можно ли лечить отит народными средствами?
Народная медицина не используется в официальной клинической практике, так как не имеет доказательной базы. Фитотерапией можно поддерживать основное лечение при легком течении отита.
В качестве антибактериальных и противовоспалительных средств рекомендуется закладывать в ушную раковину тампоны, смоченные готовой аптечной настойкой календулы.
При болях в ухе помогут компрессы с ароматическими маслами – необходимо намочить марлевую турунду (жгут) в теплой воде, нанести на нее 2 – 3 капли эфирного масла шалфея или герани, вложить в слуховой проход и сделать теплый компресс на область уха на 2 часа.
Опубликовано на портале kp.ru
Источник
- Ð Ñем пÑеимÑÑеÑÑва ингалÑÑий пÑи наÑмоÑке?
- Ðак пÑавилÑно вÑполнÑÑÑ Ð¸Ð½Ð³Ð°Ð»ÑÑии пÑи наÑмоÑке?
- РеÑепÑÑ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке
- ÐнгалÑÑии пÑи наÑмоÑке Ñ ÑÑиÑнÑми маÑлами
- ÐнгалÑÑии пÑи наÑмоÑке Ñ Ð»ÐµÐºÐ°ÑÑÑвеннÑми ÑÑавами
- ÐÑÑгие ингалÑÑии пÑи наÑмоÑке
 | ТÑадиÑионно Ð¼Ñ Ð¿ÑивÑкли леÑиÑÑ Ð½Ð°ÑмоÑк каплÑми, ÑпÑеÑми, мазÑми. Ðогда ÑеÑÑ Ð·Ð°Ñ Ð¾Ð´Ð¸Ñ Ð¾Ð± ингалÑÑиÑÑ , в наÑем вообÑажении ÑÑÐ¾Ñ Ð¿ÑоÑеÑÑ ÑвÑзÑваеÑÑÑ Ñ ÐºÐ°Ñлем. Рне напÑаÑно, Ð²ÐµÐ´Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑии пÑи заболеваниÑÑ Ð²ÐµÑÑ Ð½Ð¸Ñ Ð´ÑÑ Ð°ÑелÑнÑÑ Ð¿ÑÑей и даже пÑи пневмонии – веÑнÑй меÑод ÑÑкоÑиÑÑ Ð²ÑздоÑовление. |
Ð Ñо же вÑÐµÐ¼Ñ Ð½Ðµ менее благоÑвоÑно влиÑÑÑ Ð½Ð° оÑганизм ингалÑÑии пÑи наÑмоÑке. Чем они лÑÑÑе ÐºÐ°Ð¿ÐµÐ»Ñ Ð² ноÑ? Ркакие ÑеÑепÑÑ Ð»ÑÑÑе вÑбÑаÑÑ?
Ð Ñем пÑеимÑÑеÑÑва ингалÑÑий пÑи наÑмоÑке?
Ðакими ÑÑедÑÑвами можно пÑеодолеÑÑ Ð½Ð°ÑмоÑк? ÐидеÑÑ ÑаÑмаÑевÑиÑеÑкого ÑÑнка пÑедлагаÑÑ Ð½Ð°Ð¼ ÑиÑокое ÑазнообÑазие назалÑнÑÑ ÐºÐ°Ð¿ÐµÐ»Ñ Ð¸ ÑпÑеев, ÑаÑÑвоÑÑ Ð¼Ð¾ÑÑкой Ñоли и дÑÑÐ³Ð¸Ñ Ð²ÐµÑеÑÑв Ð´Ð»Ñ Ð¿ÑомÑÐ²Ð°Ð½Ð¸Ñ Ð½Ð¾ÑовÑÑ Ð¿Ð°Ð·ÑÑ . ÐоздÑи изнÑÑÑи и ÑнаÑÑжи можно ÑмазÑваÑÑ ÑÑиÑнÑми маÑлами или назалÑнÑми мазÑми. ÐаÑÐ¾Ð´Ð½Ð°Ñ Ð¼ÐµÐ´Ð¸Ñина Ñакже не ÑÑÐ¾Ð¸Ñ Ð² ÑÑоÑоне и ÑÑеди веками пÑовеÑеннÑÑ ÑÑедÑÑв оÑваÑÑ, наÑÑойки и мази из лекаÑÑÑвеннÑÑ ÑÑав, ÑаÑÑений, жиÑов, Ñого же пÑополиÑа.
Ð ÑÑавнении Ñо вÑем вÑÑе пеÑеÑиÑленнÑм ингалÑÑии, Ñо еÑÑÑ Ð²Ð´ÑÑ Ð°Ð½Ð¸Ðµ паÑа Ñ ÑодеÑжанием лекаÑÑÑвеннÑÑ ÐºÐ¾Ð¼Ð¿Ð¾Ð½ÐµÐ½Ñов, на поÑÑдок ÑÑÑекÑивнее, и пÑиÑиной ÑÐ¾Ð¼Ñ ÑледÑÑÑее:
- ингалÑÑии пÑи наÑмоÑке знаÑиÑелÑно ÑокÑаÑаÑÑ Ð²ÑÐµÐ¼Ñ Ð²ÑаÑÑÐ²Ð°Ð½Ð¸Ñ Ð»ÐµÐºÐ°ÑÑÑвеннÑÑ ÑÑедÑÑв;
- во вÑÐµÐ¼Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий оÑмеÑаеÑÑÑ ÑеленапÑавленное меÑÑное воздейÑÑвие лекаÑÑÑв на дÑÑ Ð°ÑелÑнÑÑ ÑиÑÑемÑ;
- когда лекаÑÑÑвенное веÑеÑÑво пÑиобÑеÑÐ°ÐµÑ ÑоÑÐ¼Ñ Ð¿Ð°Ñа или микÑодиÑпеÑÑного аÑÑозолÑ, его дейÑÑвие бÑÐ´ÐµÑ Ð½Ð°Ð¸Ð±Ð¾Ð»ÐµÐµ ÑÑÑекÑивнÑм за ÑÑеÑ:
- макÑималÑно полного ÑаÑпÑÐ»ÐµÐ½Ð¸Ñ Ð¿Ð¾ ÑлизиÑÑой оболоÑке,
- пÑÐ¾Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ñ Ð² оÑдаленнÑе ÑÑаÑÑки ноÑовÑÑ Ñ Ð¾Ð´Ð¾Ð²;
- минималÑнÑй ÑиÑк ÑазвиÑÐ¸Ñ Ð¿Ð¾Ð±Ð¾ÑнÑÑ ÑÑÑекÑов по ÑÑÐ°Ð²Ð½ÐµÐ½Ð¸Ñ Ñ Ð´ÑÑгими меÑодами Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð°Ð½ÑибакÑеÑиалÑнÑÑ , пÑоÑивовоÑпалиÑелÑнÑÑ Ð¸ анÑигиÑÑаминнÑÑ Ð¿ÑепаÑаÑов в оÑганизм.
ÐнгалÑÑии пÑи наÑмоÑке оказÑваÑÑ Ð²Ð»Ð¸Ñние не ÑолÑко на ÑлизиÑÑÑÑ Ð¾Ð±Ð¾Ð»Ð¾ÑÐºÑ (как капли или мази), но и на околоноÑовÑе пазÑÑ Ð¸. Ðомимо ÑÑого задейÑÑÐ²Ð¾Ð²Ð°Ð½Ñ Ð»ÐµÐ³ÐºÐ¸Ðµ и гоÑÑанÑ, поÑÐ¾Ð¼Ñ ÑеÑÑ Ð¸Ð´ÐµÑ Ð¾ комплекÑном леÑении пÑоÑÑÑÐ´Ñ Ð¸ ÑопÑÑÑÑвÑÑÑÐ¸Ñ Ð¿Ñоблем. РоÑлиÑие Ð¾Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке Ñе же капли Ð´Ð»Ñ Ð½Ð¾Ñа ÑÑекаÑÑ Ð² глоÑÐºÑ Ð¸ пÑоглаÑÑваÑÑÑÑ. У маленÑÐºÐ¸Ñ Ð´ÐµÑей они в наиболÑÑем колиÑеÑÑве могÑÑ Ð¿ÑоникнÑÑÑ Ð² пиÑеваÑиÑелÑнÑй ÑÑакÑ, оÑкÑда вÑоÑаÑÑÑÑ Ð² кÑовÑ, но Ñем не менее негаÑивно оÑÑазиÑÑÑÑ Ð½Ð° здоÑовÑе. Ðази или ÑÑиÑнÑе маÑла в ÑÐ²Ð¾Ñ Ð¾ÑеÑÐµÐ´Ñ Ð¾ÑлиÑаÑÑÑÑ ÑлабÑм воздейÑÑвием на оÑновнÑÑ ÑаÑÑÑ ÑлизиÑÑой, а пÑименение ÑпÑÐµÑ Ñ Ð°ÑакÑеÑизÑеÑÑÑ ÐºÑаÑкоÑÑоÑнÑм ÑÑÑекÑом.
ÐÑли пÑавилÑно подобÑаÑÑ Ð»ÐµÐºÐ°ÑÑÑвенное ÑÑедÑÑво (а ÑÑо лÑÑÑе довеÑиÑÑ Ð¿ÑоÑилÑÐ½Ð¾Ð¼Ñ ÑпеÑиалиÑÑÑ), Ñо дейÑÑвие ингалÑÑоÑа бÑÐ´ÐµÑ Ð¿Ð¾Ð´Ð¾Ð±Ð°ÑÑей длиÑелÑноÑÑи и ÑÑÑекÑивноÑÑи, а знаÑиÑ, ÑÑÑÑанение оÑновнÑÑ ÑимпÑомов Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð½Ðµ заÑÑÐ°Ð²Ð¸Ñ ÑÐµÐ±Ñ Ð´Ð¾Ð»Ð³Ð¾ ждаÑÑ. ÐÑоме Ñого, Ð¿Ð°Ñ Ð¿ÑавилÑной ÑемпеÑаÑÑÑÑ Ð¸ Ñем более вÑÑабаÑÑваемÑй небÑлайзеÑом аÑÑÐ¾Ð·Ð¾Ð»Ñ Ð½Ðµ ÑÑавмиÑÑÐµÑ ÑлизиÑÑÑÑ Ð¿Ð¾Ð²ÐµÑÑ Ð½Ð¾ÑÑÑ Ð½Ð¾ÑовÑÑ Ñ Ð¾Ð´Ð¾Ð². ÐÑли ингалÑÑии пÑименÑÑÑÑÑ Ð¼Ð°Ð»ÐµÐ½Ñким паÑиенÑам, Ñо воÑпÑинимаÑÑÑÑ Ð¾Ð½Ð¸ гоÑаздо позиÑивнее, Ñем закапÑвание ноÑика или иÑполÑзование пипеÑок.
 ÐÑименение ингалÑÑий пÑи наÑмоÑке пÑакÑиÑеÑки лиÑено побоÑнÑÑ
ÑÑÑекÑов. СÑеди вÑÑаженнÑÑ
дейÑÑвий ÑÑого ÑеÑапевÑиÑеÑкого меÑода:
ÐÑименение ингалÑÑий пÑи наÑмоÑке пÑакÑиÑеÑки лиÑено побоÑнÑÑ
ÑÑÑекÑов. СÑеди вÑÑаженнÑÑ
дейÑÑвий ÑÑого ÑеÑапевÑиÑеÑкого меÑода:
- Ñвлажнение ÑлизиÑÑой оболоÑки ноÑовÑÑ Ð¿ÑÐ¾Ñ Ð¾Ð´Ð¾Ð²;
- ÑазмÑгÑение коÑоÑек в ноÑÑ, коÑоÑÑе обÑазÑÑÑÑÑ Ð¿Ñи вÑÑÑÑ Ð°Ð½Ð¸Ð¸ Ñлизи;
- ÑÑÑÑанение жжениÑ, зÑда и ÑÑÑ Ð¾ÑÑи в ноÑÑ;
- Ñазжижение Ñлизи, ÑÑо ÑпоÑобÑÑвÑÑÑ ÐµÐµ более Ð»ÐµÐ³ÐºÐ¾Ð¼Ñ Ð²ÑÐ²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¸Ð· ноÑа;
- мÑгкое и длиÑелÑное воздейÑÑвие, не ÑÑавмиÑÑÑÑее ÑлизиÑÑÑÑ Ð¾Ð±Ð¾Ð»Ð¾ÑкÑ.
Ðак пÑавилÑно вÑполнÑÑÑ Ð¸Ð½Ð³Ð°Ð»ÑÑии пÑи наÑмоÑке?
Ðа ÑегоднÑÑний Ð´ÐµÐ½Ñ Ð¿Ð¾Ð¿ÑлÑÑноÑÑÑÑ Ð¿Ð¾Ð»ÑзÑÑÑÑÑ Ð´Ð²Ð° ÑпоÑоба ингалÑÑий пÑи наÑмоÑке:
- Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ ÑпеÑиалÑнÑÑ ÑÑÑÑойÑÑв ингалÑÑоÑов или небÑлайзеÑов – ÑÑо ÑÑÑÑойÑÑва, в коÑоÑÑе заливаеÑÑÑ ÑаÑмаÑевÑиÑеÑкое ÑÑедÑÑво и где оно пÑеобÑазÑеÑÑÑ Ð² микÑодиÑпеÑÑнÑй аÑÑозолÑ, вÑдаваемÑй ÑеÑез маÑкÑ; еÑÑÑ ÐºÐ°Ðº ÑÑаÑионаÑнÑе, Ñак и пеÑеноÑнÑе (иÑполÑзÑемÑе в бÑÑÑ) ÑÑÑÑойÑÑва;
- паÑовой меÑод – ÑÑо домаÑний меÑод пÑевÑаÑÐµÐ½Ð¸Ñ Ð»ÐµÐºÐ°ÑÑÑвенного оÑваÑа, наÑÑоÑ, ÑаÑÑвоÑа в паÑ, коÑоÑÑй и вдÑÑ Ð°ÐµÑÑÑ Ð±Ð¾Ð»ÑнÑм; в данном ÑлÑÑае и Ð²Ð´Ð¾Ñ Ð¸ вÑÐ´Ð¾Ñ Ð´Ð¾Ð»Ð¶ÐµÐ½ вÑполнÑÑÑÑÑ Ð½Ð¾Ñом, поÑколÑÐºÑ Ð»ÐµÑÐµÐ½Ð¸Ñ ÑÑебÑÐµÑ Ð¸Ð¼ÐµÐ½Ð½Ð¾ он.
ÐезÑÑловно, пÑименение небÑлайзеÑов оÑениваеÑÑÑ ÐºÐ°Ðº более ÑÑÑекÑивное в ÑÑавнении Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑиÑми паÑом. Ð Ñо же вÑÐµÐ¼Ñ Ð¾ÑÑоÑожноÑÑÑ Ð½Ñжно ÑоблÑдаÑÑ Ð¸Ð¼ÐµÐ½Ð½Ð¾ Ñ Ð¿Ð°ÑовÑми ингалÑÑиÑми:
- Ð´Ð»Ñ Ð¿ÑигоÑÐ¾Ð²Ð»ÐµÐ½Ð¸Ñ Ð¿Ð°Ñа можно иÑполÑзоваÑÑ Ð»ÑбÑе оÑваÑÑ, наÑÑои, ÑаÑÑвоÑÑ Ð»ÐµÐºÐ°ÑÑÑвеннÑÑ ÑÑедÑÑв и ÑÑиÑнÑÑ Ð¼Ð°Ñел;
- можно иÑполÑзоваÑÑ ÑпеÑиалÑнÑе ÑÑÑÑойÑÑва, позволÑÑÑие поддеÑживаÑÑ ÑемпеÑаÑÑÑÑ Ð² ÑезеÑвÑаÑе, а ÑооÑвеÑÑÑвенно и паÑ, в Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾Ð¹ ÑемпеÑаÑÑÑе;
- алÑÑеÑнаÑивой ингалÑÑоÑам Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÐºÐ°ÑÑÑÑлÑка или ÑайниÑек, над коÑоÑÑм болÑной наклонÑеÑÑÑ, а ÑвеÑÑ Ñ Ð½Ð°ÐºÑÑваеÑÑÑ Ð¼Ð°Ñ ÑовÑм полоÑенÑем, ÑолÑко жидкоÑÑÑ Ð² каÑÑÑÑле не должна бÑÑÑ «ÑолÑко Ñ Ð¾Ð³Ð½Ñ»;
- ÑледиÑÑ Ð½Ñжно за ÑемпеÑаÑÑÑой паÑа – многие пÑинимаÑÑÑÑ Ð²Ð´ÑÑ Ð°ÑÑ ÑолÑко ÑÑо вÑкипевÑий ÑаÑÑвоÑ, но ÑÑо невеÑно:
- макÑималÑно допÑÑÑÐ¸Ð¼Ð°Ñ ÑемпеÑаÑÑÑа паÑа Ð´Ð»Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке Ð¼Ð¾Ð¶ÐµÑ ÑоÑÑавлÑÑÑ 52-57оС, а ÑемпеÑаÑÑÑа Ð²Ð¾Ð´Ñ Ð½Ðµ должна пÑевÑÑаÑÑ 85оС (а Ð´Ð»Ñ Ð´ÐµÑей 45оС); ÑлиÑком гоÑÑÑий Ð¿Ð°Ñ Ð¼Ð¾Ð¶ÐµÑ ÑÑаÑÑ Ð¿ÑиÑиной ожогов ÑлизиÑÑой оболоÑки;
- ÑазлиÑаÑÑ Ð²Ð»Ð°Ð¶Ð½Ñе (30оС), Ñепло-влажнÑе (40оС) и паÑовÑе ингалÑÑии пÑи наÑмоÑке (45оС).
ЧÑо каÑаеÑÑÑ Ð¼ÐµÑ Ð¿ÑедоÑÑоÑожноÑÑи в иÑполÑзовании небÑлайзеÑа Ð´Ð»Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке, Ñо они заклÑÑаÑÑÑÑ Ð² ÑледÑÑÑем:
- жидкоÑÑÑ Ð´Ð»Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке в данном ÑлÑÑае – ÑÑо ни в коем ÑлÑÑае не наÑоднÑе или домаÑние ÑÑедÑÑва, а иÑклÑÑиÑелÑно ÑаÑмаÑевÑиÑеÑкие пÑепаÑаÑÑ Ð² гоÑовом виде или жидкоÑÑÑ Ð´Ð»Ñ Ð¿ÑигоÑÐ¾Ð²Ð»ÐµÐ½Ð¸Ñ ÑаÑÑвоÑа Ñ Ð¸ÑполÑзованием Ð²Ð¾Ð´Ñ Ð´Ð»Ñ Ð¸Ð½ÑекÑий или ÑизÑаÑÑвоÑа;
- в ÑезеÑвÑÐ°Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ заливаÑÑ ÑпеÑиалÑнÑÑ Ð¶Ð¸Ð´ÐºÐ¾ÑÑÑ Ð¸ ÑÑÑого в ÑказаннÑÑ ÐºÐ¾Ð»Ð¸ÑеÑÑÐ²Ð°Ñ ;
- вклÑÑаеÑÑÑ Ð½ÐµÐ±ÑÐ»Ð°Ð¹Ð·ÐµÑ ÑолÑко, когда он наполнен.
ÐнгалÑÑии пÑи наÑмоÑке вÑполнÑÑÑÑÑ Ð¾ÐºÐ¾Ð»Ð¾ 10-15 минÑÑ. ÐÑоÑедÑÑа должна пÑоводиÑÑÑÑ Ð¼Ð¸Ð½Ð¸Ð¼Ñм ÑпÑÑÑÑ ÑÐ°Ñ Ð¿Ð¾Ñле едÑ. ÐÑли ингалÑÑии вÑполнÑÑÑÑÑ Ð½Ðµ в ÑÑловиÑÑ Ð¿Ð¾ÑÑелÑного Ñежима или пÑебÑÐ²Ð°Ð½Ð¸Ñ Ð¿Ð°ÑиенÑа на болÑниÑном, еÑли паÑаллелÑно Ñ Ð½Ð°ÑмоÑком болÑной Ð²ÐµÐ´ÐµÑ Ð°ÐºÑивнÑй обÑаз жизни и вÑÑ Ð¾Ð´Ð¸Ñ Ð½Ð° ÑлиÑÑ, Ñо Ñ Ð¼Ð¾Ð¼ÐµÐ½Ñа пÑоÑедÑÑÑ Ð´Ð¾ вÑÑ Ð¾Ð´Ð° на Ñвежий воздÑÑ Ð´Ð¾Ð»Ð¶Ð½Ð¾ пÑойÑи не менее 1-1,5 ÑаÑов.
РеÑепÑÑ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке
ÐÑежде Ñем, ознакомиÑÑÑÑ Ñ ÑеÑепÑами Ð´Ð»Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий, Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ опÑеделиÑÑÑÑ Ð¿Ð¾ÑÑедÑÑвом ÐºÐ°ÐºÐ¸Ñ Ð°Ð¿Ð¿Ð°ÑаÑов Ð²Ñ Ð±ÑдеÑе вÑполнÑÑÑ Ð»ÐµÑение. ÐÑли ÑÑо небÑлайзеÑ, пÑевÑаÑаÑÑий лекаÑÑÑво в аÑÑозолÑ, Ñо непÑеменно нÑжно иÑполÑзоваÑÑ ÑпеÑиалÑно ÑаÑÑÑиÑаннÑе Ð´Ð»Ñ Ð½ÐµÐ³Ð¾ ÑаÑÑвоÑÑ. СÑеди Ð½Ð¸Ñ Ð³Ð¾ÑовÑе или ÑÑебÑÑÑие ÑÐ°Ð·Ð²ÐµÐ´ÐµÐ½Ð¸Ñ ÑизÑаÑÑвоÑом ÑÑедÑÑва – ÑолевÑе ÑаÑÑвоÑÑ, ÑелоÑнÑе ÑаÑÑвоÑÑ, анÑибакÑеÑиалÑнÑе или анÑигиÑÑаминнÑе ÑÑедÑÑва, пÑепаÑаÑÑ Ð½Ð° наÑÑÑалÑной оÑнове (Ñ ÑкÑÑÑакÑами лекаÑÑÑвеннÑÑ ÑаÑÑений). ÐебÑлайзеÑÑ Ð½Ðµ пÑедназнаÑаÑÑÑÑ Ð´Ð»Ñ Ð·Ð°Ð»Ð¸Ð²Ð°Ð½Ð¸Ñ Ð² Ð½Ð¸Ñ Ð¿ÑоÑÑой (в Ñом ÑиÑле диÑÑиллиÑованной) водÑ, а Ñакже поÑоÑковÑÑ ÑаÑÑвоÑов, лекаÑÑÑвеннÑÑ Ð¾ÑваÑов и наÑÑоек.
ÐÑе домаÑние и наÑоднÑе ÑÑедÑÑва пÑедназнаÑаÑÑÑÑ Ð´Ð»Ñ Ð·Ð°Ð»Ð¸Ð²Ð°Ð½Ð¸Ñ Ð² паÑовой ингалÑÑÐ¾Ñ Ð¸Ð»Ð¸ пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке дедовÑким меÑодом Ñ Ð¿Ð¾Ð»Ð¾ÑенÑем и каÑÑÑÑлей.
ÐейÑÑвеннÑÑ ÑеÑепÑов ÑÑеди Ð½Ð¸Ñ Ð²ÐµÐ»Ð¸ÐºÐ¾Ðµ множеÑÑво.
ÐнгалÑÑии пÑи наÑмоÑке Ñ ÑÑиÑнÑми маÑлами
ÐÑигоÑовление ингалÑÑий пÑи наÑмоÑке Ñ ÑÑиÑнÑми маÑлами – Ñамое пÑоÑÑое и ÑÑебÑÑÑее наименÑÑÐ¸Ñ Ð²ÑеменнÑÑ Ð·Ð°ÑÑаÑ. ÐÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ ÑолÑко вÑкипÑÑиÑÑ ÑÑакан водÑ, добавиÑÑ Ð² него 2-3, макÑимÑм 5 ÐºÐ°Ð¿ÐµÐ»Ñ ÑÑиÑного маÑла, и когда ÑаÑÑÐ²Ð¾Ñ Ñлегка подоÑÑÑнеÑ, наклониÑÑÑÑ Ð½Ð°Ð´ ÑезеÑвÑаÑом Ñ Ð²Ð¾Ð´Ð¾Ð¹ и вдÑÑ Ð°ÑÑ Ð¿Ð°Ñ Ð½Ð¾Ñом.
Таким обÑазом можно иÑполÑзоваÑÑ ÑледÑÑÑие маÑла:
- ÑвкалипÑа,
- ÑоÑнÑ,
- кипаÑиÑа,
- Ñайного деÑева,
- Ð¾Ð±Ð»ÐµÐ¿Ð¸Ñ Ð¸,
- базилика,
- коÑиÑÑ,
- мÑÑкаÑного оÑÐµÑ Ð°,
- ÑалÑеÑ,
- мÑÑÑ,
- дÑÑиÑÑ,
- миÑÑовое,
- кедÑовое,
- ÑозмаÑиновое,
- Ð¿Ð¸Ñ Ñовое.
Ðожно гоÑовиÑÑ ÑаÑÑÐ²Ð¾Ñ Ð¸Ð· ÑмеÑи маÑел. Ðаждого из компонеÑов беÑеÑÑÑ Ð¿Ð¾ одной капелÑке, а оÑлиÑно ÑоÑеÑаÑÑÑÑ Ð¼ÐµÐ¶Ð´Ñ Ñобой:
- ÑвкалипÑ, мÑÑа, ÑоÑна,
- коÑиÑа и мÑÑкаÑ,
- ÑмеÑÑ Ð¼Ð°Ñел Ñ Ð²Ð¾Ð¹Ð½ÑÑ Ð´ÐµÑевÑев.
ХоÑоÑо заÑекомендовал ÑÐµÐ±Ñ Ð¿ÑепаÑÐ°Ñ «ÐиноÑол». ÐÑи капли Ð´Ð»Ñ Ð½Ð¾Ñа оÑлиÑаÑÑÑÑ Ð¼Ð°ÑлÑниÑÑой ÑÑÑÑкÑÑÑой и, по ÑÑÑи, ÑвлÑÑÑÑÑ ÑмеÑÑÑ Ð¸Ð· ÑÑиÑнÑÑ Ð¼Ð°Ñел. ÐеÑколÑко ÐºÐ°Ð¿ÐµÐ»Ñ «ÐиноÑола» можно ÑаÑÑвоÑиÑÑ Ð² ÑÑакане гоÑÑÑей Ð²Ð¾Ð´Ñ Ð¸ пÑоводиÑÑ Ð¸Ð½Ð³Ð°Ð»ÑÑÐ¸Ñ ÑÑадиÑионнÑм ÑпоÑобом.
ÐнгалÑÑии пÑи наÑмоÑке Ñ Ð»ÐµÐºÐ°ÑÑÑвеннÑми ÑÑавами
ÐÑваÑÑ Ð»ÐµÐºÐ°ÑÑÑвеннÑÑ ÑÑав необÑÑайно попÑлÑÑÐ½Ñ Ð´Ð»Ñ Ð¿ÑигоÑÐ¾Ð²Ð»ÐµÐ½Ð¸Ñ Ð¸Ð½Ð³Ð°Ð»ÑÑий пÑи наÑмоÑке и каÑле. ÐÑо неÑколÑко ÑеÑÑÑÑозаÑ?
