Инфекционно токсический шок при пневмонии неотложная помощь

 Продукты распада патогенной флоры могут вызвать инфекционно токсический шок при пневмонии. По частоте случаев стоит на третьем месте после аллергенного и гиповолемического экстремального состояния пациента. Вызывается у 30% больных грамположительными возбудителями и у 70% – отрицательными штаммами. Поражение вирусами, грибами и простейшими приводит к шоку довольно редко, наблюдается у людей преклонного возраста и детей. По тяжести считается самым сложным из всех известных. Прогноз почти всегда неблагоприятный. Вероятность летального исхода составляет от 60 до 90%.
Продукты распада патогенной флоры могут вызвать инфекционно токсический шок при пневмонии. По частоте случаев стоит на третьем месте после аллергенного и гиповолемического экстремального состояния пациента. Вызывается у 30% больных грамположительными возбудителями и у 70% – отрицательными штаммами. Поражение вирусами, грибами и простейшими приводит к шоку довольно редко, наблюдается у людей преклонного возраста и детей. По тяжести считается самым сложным из всех известных. Прогноз почти всегда неблагоприятный. Вероятность летального исхода составляет от 60 до 90%.
Этиология
Осложнения при пневмонии, вызванной патогенными бактериями, может привести к сепсису при несвоевременной диагностике и лечении. Возбудителями заболевания выступают стрептококки, легионеллы, стафилококки, энтеробактеры. В результате развития и жизнедеятельности штаммы выделяют токсичные вещества. Малое количество быстро выводится из организма, не нанося вреда. В запущенных формах пневмонии иммунные механизмы подвергаются чрезмерным нагрузкам, поэтому ее функции угнетаются. Отравляющие элементы попадают в кровь и разносятся по всем системам. В результате возникает шоковое состояние. Особенно подвержены осложнению люди с хроническими формами болезней, диабетики, пациенты с тромбоцитопенией.
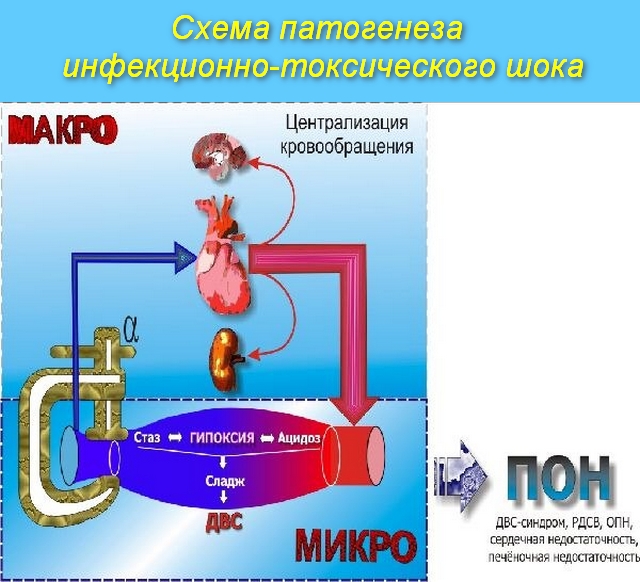
Патогенез
Механизм развития у каждого вида возбудителей различен, определяется уровнем патогенности, способностью к резистентности. Также имеет значение состояние человека на момент возникновения экстремальной ситуации, его генетические данные, функции иммунитета. Сочетание внешних и внутренних факторов основано на свойствах микроциркуляции, что предопределяет шок.
Самым опасным бактериальным агентом считается отрицательный штамм, продуцирующий липопольные сахариды, который выступают основным материалом эндотоксинов. Вещества смешиваются с микрофлорой и клетками в результате гибели возбудителя. Они характерны проявлением сильнейшей биологической активности, способствуя высвобождению воспалительных медиаторов. Именно по этой причине пневмония осложняется лихорадкой, гипотензией сосудистого типа, повреждением структуры тканей при инфекционном шоке. Кроме того, вещества способны оказывать кардиодепрессивный эффект.
Активация гликолиза вызывает лактатный ацидоз – первый симптом экстремального состояния пациента. Усиленная выработка тромбоцитных и нейтрофильных соединений приводит к сгущению крови и внутрисосудистому тромбообразованию.
Грамотрицательные штаммы отличаются содержанием экзотоксинов – элементов, выделяющихся весь период жизнедеятельности бактериальных клеток. Преобладание провоспалительных факторов влечет за собой основу развития инфекционного шока. В ходе вазодилатационных реакций повышается проницаемость сосудов, клетки начинают объединяться. В кровь поступают производные арахидиновой кислоты и свободные радикальные вещества, образованные кислородом. Вследствие цепочки патологических явлений нарушается кровообращение, ухудшается метаболизм, повреждаются ткани эндотелия.
На фоне этих процессов сокращается сопротивление стенок сосудов и перфузионный объем. Спазм в капиллярах открывает артериовенозные фистулы, что влияет на сократительные функции миокарда. Уровень адренокортикоидов повышается в качестве компенсаторного ответа, также увеличивается продуцирование кортизола и альдостерона. Освободившиеся катехоламины провоцируют тахикардию, происходит задержка в организме натрия и воды. Тканевый интерстециал поступает в сосуды через капиллярные мембраны. Сниженная микроциркуляция приводит к гипоксии и повышению уровня глюкозы. На этом этапе важно восстановить объем транспортировки крови для прекращения развития осложнений. Если бактериальный фактор преобладает над регенерационными процессами, а лечение неэффективно, последствия шока выражаются в желчных застоях, накоплении метаболитов, увеличении ацидоза и спазмировании.
Так как стенки имеют усиленную проницаемость, происходит выброс плазмы в интерстециальное пространство. Организм распределяет потоки таким образом. Чтобы в первую очередь снабжалось, сердце, печень и почки. В результате страдает центральная нервная система, кожа и мышцы. Низкое артериальное давление и неблагоприятный метаболический фон вызывают высокую нагрузку на миокард.
Легкие – один из наиболее уязвимых органов при инфекционном экстремальном состоянии. Они служат защитным барьером при распространении токсинов, что приводит к инфильтрации. Развивающаяся микроэмболия и отек увеличивают степень гипоксии. У пациента затруднено дыхание, нарастают признаки цианоза.
Таким образом, между всеми процессами образуется связь, которую можно изобразить в виде этапов:
- Прекращение тока крови в капиллярах
- Застой внутри организма
- Ликвидация воды
- Повышение вязкости крови
- Объединение лейкоцитных и эритроцитных цепочек
- Образование тромбов
- Нарушенная свертываемость
- Кровотечение.
Симптомы
Шок при пневмонии выражается в возбуждении и беспокойстве при движении и разговоре. Первые признаки – гипервентиляция, алкалоз и нарушения церебрального типа обычно не привлекают внимания, что затрудняет диагностику. По мере развития появляется одышка и тахикардия. При определении симптомов принята классификация по трем видам:
Гипердинамическая стадия
Ее еще называют теплым шоком, артериальная кровь отдает тканям не весь кислород вследствие уменьшения способности утилизации. Увеличение пульсации сохраняется при низкой диастоле. Возникает тахикардия, ацетат по метаболическому типу, сильно выраженная гипертермия. Не регулярную одышку сопровождает беспокойство и с периодическим угнетением возбуждения. Температура тела поднимается до 380С, кожные покровы бледнеют, ногти и губы приобретают синюшность. Уровень калиевых ионов снижен. Рвота и жидкий стул повторяются до 5-6 раз в сутки.
Переходная стадия
Холодный или субкомпенсированный шок выражается в бледности эпидермиса с мраморными разводами. Дистальные участки тела и слизистые приобретают синий оттенок. Пульс слабо наполнен. Артериальное давление ниже нормы больше, чем на 50%. Одышка и тахикардия нарастают, появляется тромбогеморрагический синдром. Количество мочи резко сокращается, пациент вялый и заторможенный. Содержание кислорода и калия в крови уменьшено.
Декомпенсированная стадия
Синдром полиорганной недостаточности – тяжёлая неспецифическая стресс-реакция организма. Состояние больного ухудшается, шок становится необратимым, преобразуется в кому. Дыхание патологически нарушено, артериальное давление очень низкое при нитевидном пульсе с тахикардией на 150% выше нормы. При пониженной концентрации кислорода возникает кровотечение. На стенках органов формируются эктимы, мочеиспускание отсутствует, стул также, рвота сохраняется. Наблюдается недостаточность почек и печени, образуются локализованные отеки. Реакция на медикаменты неадекватная.
Атональная стадия
Самая тяжелая степень шока, представляет собой реакцию организма на смешанную вирусно-бактериальную инфекцию. Это сочетание поражения мозга и экстремального состояния, вызванное стремлением возбудителей к гипоталамусу. Расстройство повышает тонус симпатического отдела вегетативной нервной системы. Отек влечет судороги и кому, тотальный ацидоз. В первую очередь спазмируются сосуды и нарушается текучесть крови. Стенки становятся проницаемыми, что приводит к свертыванию. Повреждаются мембраны, гибнут клетки. Дыхание едва заметное, со всхлипами. Зрачки расширены, отсутствуют рефлексы на болевое раздражение. Прогноз неблагоприятный, в большинстве случаев состояние завершается летальным исходом.
Диагностика
При осмотре пациента врач скорой помощи уделяет внимание признакам: температурная разница между периферической и центральной частью туловища, характерные показатели артериального давления и пульса, в зависимости от стадии развития шока.
Общеклинические методики диагностики второстепенны. Основные цели обследования пациента состоят в определении типа патогена, вызвавшего пневмонию, осложненную сепсисом. В крови обнаруживается лейкоцитоз, повышенная тромбоцитная и эритроцитная агрегация.
Проводятся тесты на уровень калия и натрия. Измеряется степень сердечного выброса. Для этого целесообразно использовать катетерную термодуляцию. Важный анализ – проверка транспорта кислорода и выраженность гипоксии.
Методики лечения
 На данные момент критериев, точно определяющих возможность развития шока, не существует. Поэтому врач расписывает терапевтическую схему, в зависимости от типа пневмонии и причин, вызвавших шок. Помощь даже в условиях стационара затруднительна. Здесь необходимо отталкиваться от бактериостатических и бактерицидных свойств антибиотиков, так как разные штаммы склонны продуцировать эндотоксины или экзотоксины. Использование средств широкого спектра действия неуместно. После доставки пациента в шоковом состоянии в реанимацию приступают к оперативным мероприятиям. В первую очередь решают вопрос с дыхательной недостаточностью, назначая искусственную вентиляцию легких. Дальнейшая терапия проводится с применением следующих препаратов:
На данные момент критериев, точно определяющих возможность развития шока, не существует. Поэтому врач расписывает терапевтическую схему, в зависимости от типа пневмонии и причин, вызвавших шок. Помощь даже в условиях стационара затруднительна. Здесь необходимо отталкиваться от бактериостатических и бактерицидных свойств антибиотиков, так как разные штаммы склонны продуцировать эндотоксины или экзотоксины. Использование средств широкого спектра действия неуместно. После доставки пациента в шоковом состоянии в реанимацию приступают к оперативным мероприятиям. В первую очередь решают вопрос с дыхательной недостаточностью, назначая искусственную вентиляцию легких. Дальнейшая терапия проводится с применением следующих препаратов:
Допамин
Нейромедиатор, влияющий на работу мозга. Он вызывает сопротивляемость периферических сосудов, в результате стимуляции адренорецепторов способен стабилизировать артериальное давление. Одновременно увеличивая сократительную способность сердца, он оказывает влияние на выброс. Корректирует уровень кровотока коронарного типа, обеспечивая миокард кислородом в достаточном объеме.
Почки при воздействии на рецепторы восстанавливают фильтрационные функции. Улучшается мочевыведение с выходом натрия. Дофамин оказывает влияние ни триггерные зоны, адаптирует организм к стрессовым ситуациям, возвращает в норму кровоснабжение систем.
Лечебный эффект после введения наблюдается через 5 минут, длится 10 минут. Дозы определяются в зависимости от состояния больного. Для активации диуреза требуется внутривенное использование 200-250 мкг/мин. Для нормализации артериального давления количество повышается до 700 мкг/мин. Раствор для инфузий готовят с 55 глюкозой. Он противопоказан при желудочковой фибрилляции, кардиомиопатии, активных гормональных опухолях. При одновременном использовании с Фенитоином увеличивается риск гипотензии. При сочетании С Леводопой развивается аритмия.
Дексаметазон
Синтетический кортикоид, обладающий противовоспалительными и имуннодепрессивными свойствами. Способен проникать через энцефалобарьер в нервную систему. Является противошоковым препаратом, снимает отек мозга. Увеличивает чувствительность адренорецепторов к катехоламиновым соединениям эндогенного типа. Средство улучшает белковый катаболизм в мышечной ткани, угнетает действие эозонофилов, провоцирующих воспаление. Вещество повышает сопротивляемость капиллярных стенок, стабилизирует состояние мембран. Дексаметазон предотвращает выведение простагландинов из арахидиновой кислоты и синтез провоспалительных цитокинов. Средство прекращает клеточные миграции, тормозит образование макрофагов и антител.
При неотложных состояниях вводят состав медленно внутривенно. В сутки рекомендовано применение от 4 до 20 мг, разделенные на 3 раза. Продолжительность использования – 4 дня, после чего проводят поддерживающую терапию. Допустимы высокие дозы н усмотрение врача. Противопоказания – инфаркт, очаговый некроз, эндокринные патологии. При тяжелых инфекциях проводится назначение при специфических методах лечения. При сепсисе и поражениях патогенами одновременно присоединяют бактерицидные антибиотики.
Эуфиллин
По сути, это бронхолитик, снимающий спазм. Но его способности расширять сосуды, обеспечивать диуретический эффект, стимулировать сокращения сердца делают незаменимым во время реанимационных мероприятий при шоке. Он понижает давление в легочных артериях, тормозит тромбоцитное объединение. Препарат рекомендован при кризе сосудов мозга, для улучшения кровообращения и снятия отека. Он нормализует функции и состояние кровотока, тем самым, помогает почкам быстрее справляться с интоксикацией. Восстанавливает дыхательные способности.
При экстремальных ситуациях в вену вводят по 0,24 г в течение 5 минут. Если появились побочные реакции, требуется замедление инъекции или инфузионный способ – 20 мл препарата на 150 мл хлористого натрия по 50 капель в минуту. Длительность применения составляет три раза в сутки на протяжении 10-14 дней. При очень низком артериальном давлении и тахикардии необходимо корректировка доз. Также для устранения гемореологических проявлений используют Альбумин и Лазикс.
Полисорб
Препарат помогает выводить эндо- и экзотоксины. Адсорбирует, связывает и ликвидирует из организма отравляющие вещества. За счет осмотического градиентарного давления очищает кровь, лимфу, соединительную ткань от продуктов жизнедеятельности патогенов и их остатки, образовавшиеся вследствие бактерицидной терапии. Эффективно справляется с диареей, используется в лекарственном комплексе при инфекционном шоке.
Так как в период лечения питание проводится с помощью катетера, чтобы разгрузить поврежденные ткани, введение средства в форме суспензии рекомендовано через зонд.
Противопоказаниями являются непроходимость кишечника, язвенные образования в системе пищеварения. Дозировка – 1,2 г порошка на 200 г воды, от 12 до 24 г в сутки. Курс лечения при шоке составляет 10 дней.
Плазмафарез
Процедура, предназначенная для очистки крови. Представляет собой экстракорпоральный процесс, при котором происходит забор, непосредственно удаление токсинов и возвращение в кровоток. Используются аппаратный, центрифужный, мембранный и седиментационный способы. Порция жидкости извлекается в гемоконтейнер, отделяется плазма, затем форменные клетки отправляют в организм, а зараженный состав утилизируют. Рекомендовано при отсутствии терапевтического эффекта от введения кортикоидов, для быстрого удаления антител.
Процедура длится около 90 минут, полностью исключает возможность заражения. Замещение извлеченной жидкости донорской плазмой способствует быстрому восстановлению системы защиты и увеличивает шансы на выздоровление.
Осложнения и прогноз
Инфекционный и токсический шок опасен непредсказуемыми и негативными последствиями. Любая система организма может подвергнуться поражению в результате экстремального состояния:
- Сердечная и сосудистая недостаточность
- Отек дыхательных путей и разрушение тканей
- Синдром тромбогеморрагического типа
- Некротические поражения печени
- Необратимые изменения в почках
- Отек и повреждение мозга
- Синдром неспецифических стресс реакций организма в виде полиорганных деструктивных изменений.
После внедрения инфекционного агента, спровоцировавшего интоксикацию, системы восстанавливаются длительный период. После своевременной помощи и терапевтического курса шансы на выздоровление возрастают, но в процессе реабилитации пациент может еще долгое время бороться с последствиями шока.
В первые часы экстремального состояния риск летального исхода очень высокий. Все зависит от возможностей организма и оперативности реанимационных мероприятий. Следует учесть, что шок может повторяться неоднократно, поэтому необходимо строго выполнять инструкции врача в восстановительный и профилактический период.
Источник
Возникновение инфекционно-токсического шока требует неотложной помощи медицинского персонала, так как это состояние характеризуется каскадным комплексом патологических реакций жизненно важных органов, которые приводят к летальному исходу.
Инфекционно-токсический шок (ИТШ) – состояние, которое характеризуется резким снижением показателей артериального давления. Шок возникает как осложнение болезни, вызванной токсическим воздействием инфекционных микроорганизмов. Синдром является следствием воздействия вирусов, которые нарушают функционирование сердца, сосудов, дыхания, нервной системы.
Патологическое состояние требует немедленного купирования медикаментозными средствами, иначе развития необратимых изменений в организме не избежать.
Причины возникновения шокового состояния
Все вирусные микроорганизмы вырабатывают токсические вещества, отравляющие организм. Однако к шоковому состоянию приводят лишь некоторые из них. Чаще всего случаи возникновения ИТШ фиксируются при поражении организма микроорганизмами, имеющими белковую природу. Связана такая закономерность с 2 причинами:
- На большой поверхностной площади белка располагается больше антигенов, молекул, которые вызывают ответ иммунной системы;
- В белке содержится несколько центров ферментов, каждый из которых оказывает патогенное воздействие на организм.
По этой причине ИТШ состояние чаще всего провоцируют стафилококки и стрептококки. Стафилококки синтезируют белки, связывающие иммуноглобулины и разрушающие коллаген. Стрептококки разрушают кровяные тельца, полностью растворяя их.
Однако следует отметить, что инфекционный процесс, приводящий к шоку, развивается и при других заболеваниях. Перечислим патологические факторы, которые вызывают ИТШ:
- Пневмония;
- Синусит;
- Менингит;
- Острый средний отит;
- Вскрытие абсцесса после травмы;
- Перитонит;
- Септический аборт;
- Тонзиллит;
- Эндокардит.
Наличие данных патологий не является обязательным условием развития шокового состояния. Чтобы возникла патология, нужно наличие одного из следующих факторов:
- Большие патогенные возможности возбудителя;
- Слабая иммунная система;
- Несвоевременное обращение к медицинскому персоналу;
- Большое количество инфицирующей дозировки патогенного возбудителя;
- Неправильно выбранная лечебная тактика.
В отдельную группу нужно выделить инфекции, при первых проявлениях которых токсический шок (особенно у детей) возникает наиболее часто. Это менингококковая болезнь. Она опасна для малышей в раннем возрасте. Так, один из ее подвидов (менингококцемия) вызывает нарушение в гемодинамике и работе надпочечников. В данном случае симптомы и лечение будут отличаться от привычных схем.
Следует отметить состояния, в процессе развития которых также есть незначительный риск возникновения ИТШ:
- Инфекционное осложнение после хирургических операций;
- Повреждения открытого типа (раны и ожоги);
- ВИЧ;
- Послеродовый сепсис;
- Инфекции кишечника;
- Дерматит, вызванный инфекционным процессом;
- Внутривенное введение наркотиков.
Это интересно!
Действию ИТШ подвержены даже женщины, которые регулярно используют тампоны. Риск минимален, но такие случаи были зафиксированы.

Специфика клинических проявлений
Состояние инфекционного шока возникает как ответ организма на структурные клеточные компоненты бактерий или вирусов, которые проникли в кровь в значительном количестве. Их фрагменты заставляют лейкоциты активироваться настолько, что организм «запускает» неконтролируемый выпуск биологически активных веществ. Их называют цитокины.
У здорового человека цитокины играют защитную роль, помогая поддерживать баланс в организме. Однако в случае с ИТШ их появляется так много, что они становятся агрессивны к органам и системам. Точка соприкосновения агрессоров – стенка сосудов. А так как сосудистая сеть пересекает все органы, цитокины имеют возможность проникнуть и поразить каждый из них.
Самые незавидные позиции у легких: именно через них происходит транспортировка всех запасов крови в организме. Пытаясь «отфильтровать» токсины, они поражаются больше других органов. Почки – занимают второе место по интоксикации, затем поражается сердце и сосуды.
Признаков инфекционного поражения несколько. Они определяются во время визуального осмотра:
- Диагностированное заболевание инфекционного характера.
- Главный показатель шокового состояния проявляется снижением артериального давления. Особое внимание уделяют систолическому показателю. Его падение на 30% от обычных показателей является сигналом о наступлении шока.
- При повышенной температуре тела отмечается боль в горле и ломота костей.
- Тахикардия.
- Снижение количества мочеиспускания.
- Кожа холодная и липкая, имеет бледный, почти белый оттенок.
- Сознание пациента спутанное, начинается частая рвота, обмороки.
- Больной находится в постоянном состоянии тревожности.
- На подошвенных частях стопы, ладонях и в подмышечной впадине появляется мелкая сыпь. Слизистые и кожа становятся красными.
- Усиление боли в инфицированном участке.
Любой из этих признаков является сигналом к немедленной госпитализации. Стремительное развитие патологии без медицинского вмешательства приведет к летальному исходу уже через 1-2 суток.
Через 10-12 часов после «запущенного» процесса интоксикации к приведенным выше симптомам добавятся следующие:
- Заражение крови;
- На ногах и руках кожа шелушится;
- Полное отмирание клеток кожи.
Симптоматика будет иметь определенные черты в зависимости от количества и степени повреждения органов.
Выделяют 4 стадии инфекционно-токсического шока, каждая из которых имеет свои особенности.
- Стадия 1. Компенсированный период.
Температурные показатели тела стремительно и резко повышаются до 39 градусов. Наблюдается учащенность дыхания и пульса, однако эти показатели могут на непродолжительное время приходить в норму. Пациент испытывает беспокойство, у него болит голова.
- Стадия 2. Развитие компенсированного периода.
Снижение показателей артериального давления, причем диастолические данные могут не прослушиваться вообще. При ярко выраженной тахикардии очень слабый пульс. Пациент вял и апатичен. Отекает лицо и сбивается дыхание.
Появляются признаки недостаточности кровообращения: кожа становится холодной и влажной, синеет.
- Стадия 3. Субкомпенсированный период.
Человек постоянно находится на грани потери сознания. Пульс нитевидный на фоне усиливающейся тахикардии. Показатели артериального давления и температуры тела достигают критически низких показателей, полное отсутствие выделения мочи. Кожа покрывается пятнами, напоминающими синяки. Ноги, руки и ногти становятся синими.
Лицо пациента напоминает маску, суженные зрачки не реагируют на свет. Появляется судорожный синдром.
- Стадия 4. Агония
У пациента отсутствует сознание, увеличивается проявление судорожного синдрома. Кожные покровы приобретают землистый цвет.
Степени инфекционного поражения могут несколько отличаться в зависимости от причины, вызвавшей патологию.
Обратите внимание!
Специфическое проявление интоксикации, которое указывает на развитие ИТШ, – мелкие точки красного цвета на теле, которые напоминают солнечные ожоги.
У малышей симптоматика развивается быстрее. У них практически сразу наблюдается резкое повышение температурных показателей тела до критических отметок, рвота и судорожный синдром.

Необходимость доврачебной помощи
Мы уже упоминали, что неотложная помощь при инфекционно-токсическом шоке оказывается медицинским персоналом в условиях реанимации, так как без медикаментозного вмешательства ситуацию исправить нельзя. Однако именно родные и близкие пациента должны вовремя распознать развитие критической ситуации, чтобы обратиться за помощью к профессионалам.
До приезда специалистов нужно выполнять такой алгоритм последовательных действий:
- Освободить человека от давящих элементов одежды;
- Обеспечить свободную циркуляцию воздуха в помещении;
- Приподнять голову больному;
- Согреть его ноги с помощью грелок;
- Если пациент в сознании, давать ему пить много теплой воды;
- Регулярно отслеживать показатели температуры тела и артериального давления, пульса и сердцебиения;
- В случае открывшейся рвоты следить за тем, чтобы массы не попали в пищевод, регулярно очищая полость рта от них;
- Если присутствует судорожный синдром, оградить пациента от падений и ушибов;
- При высоких температурных показателях допускается использовать жаропонижающие препараты;
- При отсутствии жизненно важных функций проводят реанимационные действия.
Больше помочь больному на этапе до госпитализации не представляется возможным.
Действия медиков, оказывающих неотложную помощь при инфекционно-токсическом шоке, выполняются в такой последовательности. После использования кислородной маски, с помощью которой достигается обогащение организма пациента кислородом, начинают введение медикаментозных препаратов:
- Раствор натрия хлорида;
- Глюкокортикоиды;
- Глюкоза с инсулином;
- Альбумин;
- Эуфиллин.
Затем больного в срочном порядке госпитализируют, так как выявить причины заболевания и назначить их лечение можно только в стационарных условиях.

Специфика лечебной тактики
После госпитализации пациента лечение начинают до проведения диагностических исследований. Связано это с высокой скоростью развития патологии. Поэтому диагностику проводят параллельно с медикаментозными назначениями.
Терапия инфекционно-токсического шока предусматривает использование таких медикаментозных средств:
- Гормоны;
- Растворы физиологического и полиионного свойства;
- Антибиотики.
Главным условием при лечении ИТШ является санация инфекционных очагов. В случае необходимости для их устранения используют хирургическое вмешательство.
Остальные лечебные методики используются исключительно по показаниям. Однако, учитывая высокую вероятность смертельного исхода, лечение проводят только в реанимационных условиях.
Профилактические действия
Если развивающаяся патология была обнаружена вовремя, прогноз на выздоровление благоприятный. Однако куда важнее не допустить такое опасное состояние. Для этого нужно соблюдать простые правила профилактики:
- Отказаться от вредных привычек;
- Укреплять иммунную систему;
- Выполнять все врачебные предписания, вылечивая до конца инфекционные заболевания;
- При повреждениях кожных покровов обрабатывать раны антисептиком.
Своевременное обращение за медицинской помощью при инфекционных патологиях сведет к минимуму риск возникновение ИТШ.
Источник
