Хронический средний отит тугоухость 3 степени

Под хроническим отитом принято понимать вялотекущее инфекционное заболевание, дислоцирующееся в области среднего или внутреннего уха. При этом через барабанную перепонку на постоянной основе или периодически вытекает наружу гной.
Причины
В подавляющем большинстве случаев основополагающей причиной возникновения такого недуга как хронический отит связано с проникновением инфекций различного формата и соответствующая реакция организма на раздражители. Происходит воспалительный процесс и формирование гнойных масс. Однако другие факторы также могут выступать в качестве причины возникновения данного заболевания:
- дисфункция слуховой трубы;
- иные хронические инфекционные заболевания;
- травмы уха.
Чаще всего основой для развития хронического воспаления среднего уха выступает острый отит. Неправильное лечение, запущенные формы и некомпетентное отношение к собственному здоровью приводит к долгому и вяло протекающему воспалительному процессу.
Другими причинами, приводящими к плавному перетеканию острого в хронический отит, выступают:
- сахарный диабет;
- трудности с носовым дыханием, как вариант, при переломах перегородок;
- при наличии иммунного дефицита;
- прием спиртного, курение, прием наркотиков приводят к снижению эффективности лечения острого и хронического отита у взрослых;
- неправильное, нерациональное питание с преобладанием жирной пищи;
- неподходящий для нормального лечения острой формы заболевания климата.
Виды хронического отита
Лечение хронического отита всегда начинается с постановки правильного диагноза и точного определения вида болезни. С точки зрения клиники данный недуг подразделяется на три утрированных типа:
Гнойный. В большинстве случаев причиной является попадание в ухо болезнетворных бактерий. Подразделяются на:
- мезотимпанит;
- эпитимпанит.
Экссудативный. В среднем ухе на протяжении длительного времени – от 20 недель, скапливается жидкость. Барабанная перепонка при этом остается невредимой. В результате негативного воздействия жидкости возникают определенные затруднения со слухом, появляются ноющие, напоминающие мигрень, боли в области височной кости.
Адгезивный. При подобном хроническом отите симптомы свидетельствуют о физиологических изменениях: появлении рубцов на барабанной перепонке, срастании косточек слухового аппарата. Следствием недуга становится полная и, главное, безвозвратная потеря слуха.
Хронический отит также подразделяется на внешний, внутренний и средний, в зависимости от места дислокации воспалительного процесса.
Запишитесь на прием по телефону
+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Симптомы
Симптоматика у данного заболевания может быть самой разной. Во многих случаях не только обычным людям, но и специалистам, бывает крайне сложно поставить правильный диагноз. Симптомы хронического отита меняются от стадии развития недуга, степени и наличия обострения, локализации.
Проявление болезни можно разделить на стадии:
- На данной стадии случаются закладывания ушей, шумы, звоны, посторонние звуки. При этом присутствует боль в височной области. При грамотном, адекватном лечении хронического отита на первой стадии требуется меньше всего времени, вероятность излечения – максимальная.
- Появляется ощущение постоянной заложенности уха, тяжести в ушной раковине, болевые ощущения усиливаются до невыносимого уровня.
- Боль начинает переходить на зубы, скулы, повышается температура – в среднем ухе формируются гнойные образования.
- На данной стадии боль, как это ни парадоксально, уменьшается, но усиливается гноеотделение. Жидкость активно выливается из ушной раковины.
- Симптомы хронического отита снижаются (точнее, их интенсивность), создается обманчивое ощущение выздоровления. Однако результатом становится изначально постепенное, а затем лавинообразное угасание слуха.
Средний отит
Острый отит
Осложнения.
Как и любое иное хроническое заболевание, отит протекает долго и, зачастую, бессимптомно. Но осложнения случаются самые непредсказуемые, зачастую, опасные для жизни и здоровья человека. Среди наиболее опасных выделяются:
- мастоидит – воспаление не только уха, но и прилегающих зон височной области;
- менингит – воспалительные процессы переходят на головной и спинной мозг – одно из наиболее опасных и высоколетальных заболеваний;
- энцефалит;
- формирование и развитие тромбов в сосудах головного мозга, что непременно приведет к инсульту;
- хронический отит чреват невритом лицевого нерва;
- если не проводить лечение хронического отита, сложно избежать холестеатомы;
И в заключение стоит отметить, если отсутствует должное лечение хронического отита, наступает полная, необратимая потеря слуха.
Лечение
Важно понимать, что любые лечебные процедуры должны в обязательном порядке согласовываться с врачом. Самолечение в данном аспекте чревато серьезными осложнениями, перечисленными выше.
Существуют различные методы лечения хронического отита: традиционные и нетрадиционные. Все они (если подходить к вопросу без «фанатизма») имеют право на существование. Народные средства бывают эффективными, полезными, рекомендуемыми, но применение составов, настоев, мазей необходимо согласовывать с оторинолорингологом.
В классическом исполнении лечение хронического отита сводится к двум позициям:
- Хронический отит накладывает табу на посещение водных процедур, бани, сауны, иных мест, где вода может попасть в ушную раковину. Прием ванны, душа осуществляется с применением ушных затычек. Кто-то может отметить, что это неудобно, непрактично, доставляет массу неудобств. На самом деле подобный формат водных процедур – не навсегда, да и привыкает человек быстро.
- По рекомендации врача и в установленном специалистом формате используются ушные капли с антибактериальным эффектом. Люди используют для лечебных целей в формате замены капель разнообразные настои трав. Делать этого недопустимо. Самолечение чревато быстрым усложнением ситуации, последующей потерей слуха.
Хирургическое вмешательство также может применяться при необходимости лечения такого непростого и опасного заболевания. Операционные мероприятия производятся через ушной канал или через разрез, сформированные за ушной раковиной в сторону затылочной части головы. Операция, при своевременном проведении, сложности у профессиональных хирургов не вызывает.
Важно. Хирургическое вмешательство актуально не только с точки зрения необходимости удаления гнойных выделений и локализации воспалительных процессов. При радикальном лечении хирург получает доступ к возможным полипам и иным новообразованиям, формируемым в результате воспаления. Их своевременное удаление позволяет снизить риски появления онкологических осложнений.
Профилактические мероприятия
Хронический отит невозможен без острой фазы. Вывод: необходимо своевременно обращаться к врачу, качественно залечивать имеющиеся недуги в области ЛОР, как и иные инфекционные заболевания. Помните, даже обычная простуда, даже самая банальная ОРВИ способна привести к хроническому отиту со всеми вытекающими последствиями.
Помните о здоровье, всегда будьте здоровы.
Источник
Возникновение, течение и лечение хронического отита среднего уха у взрослых зависит от целого ряда факторов: механических, инфекционных (вирусы, бактерии, грибы), термических, химических, радиационных. В большинстве случаев это заболевание возникает как следствие недолеченного острого гнойного среднего отита. Его возникновению также способствуют различные иммунодефицитные состояния и продолжительное неправильное лечение.
Причины возникновения и течение болезни
Основной причиной развития заболевания является воздействие на среднее ухо патогенного стафилококка, что влияет на лечение хронического гнойного отита. Некоторые специалисты считают, что именно он является одной из причин, которые способствуют переходу острого отита в хроническую форму. Предрасполагающими факторами также являются патологические состояния в носовой полости, носоглотке и околоносовых пазухах.
По локализации воспалительного процесса различают следующие формы заболевания, определяющие хронический отит среднего уха — лечение, диагностику:
- мезотимпанит;
- эпитимпанит.
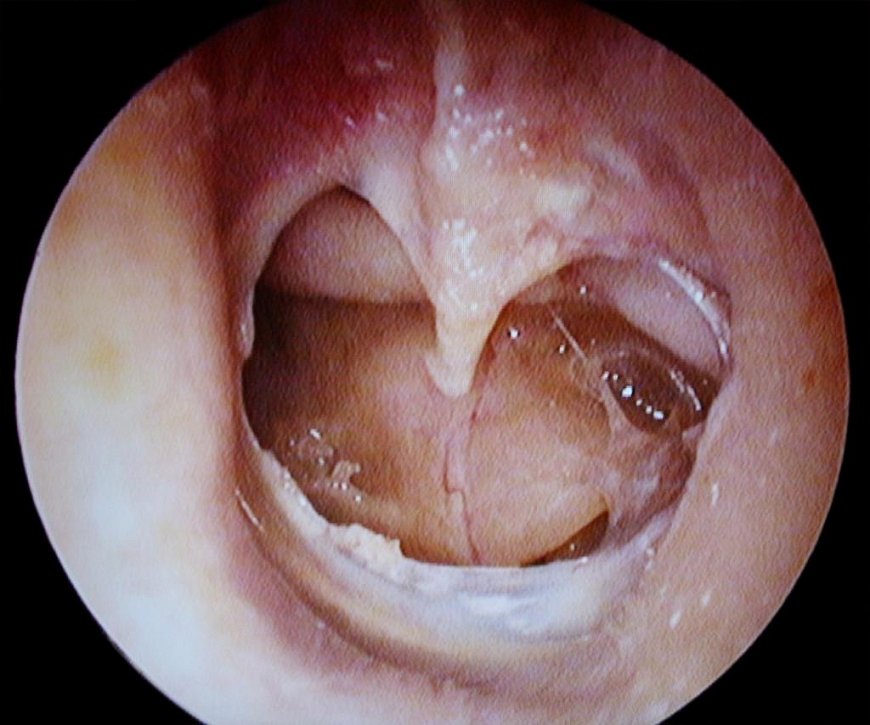
При хроническом гнойном мезотимпаните патологоанатомическая картина зависит от того, в какой стадии находится воспалительный процесс: ремиссии или обострения. В стадии ремиссии наблюдается перфорация барабанной перепонки, которая может быть в её натянутой части не краевой или центральной. В случае если размеры перфорации значительны, то рукоятка молоточка свободно висит над барабанной полостью. Края перфорации могут быть истонченными или в виде утолщённого рубца. Сохранившаяся часть перепонки имеет обычный цвет. У медиальной стенки барабанной полости слизистая оболочка в области мыса влажная и бледная.
При обострении картина очень сильно меняется. Как правило, в наружном слуховом проходе наблюдается много гнойной слизи. Сохранившаяся часть барабанной перепонки гиперемирована (имеет резкое покраснение) и утолщена, а слизистая оболочка барабанной полости становится отёчной, и тоже гиперемированной. Очень часто в этот период образуются грануляции и мелкие полипы.
При хроническом гнойном эпитимпаните патологоанатомическая картина несколько иная. При этой форме поражается не только слизистая оболочка барабанной полости, но и костная часть сосцевидного отростка. В воспалительный процесс оказываются вовлечены: слуховые косточки, вход в пещеру (антрум) и сама пещера, а также стенки надбарабанного пространства. Именно поэтому под названием эпитимпанит подразумевают патологические процессы, которые происходят в аттико-антральной области. При этой форме заболевания перфорация барабанной перепонки краевая и располагается в расслабленной (ненатянутой) части барабанной перепонки. В этой части перепонки отсутствует сухожильное барабанное кольцо, и воспалительный процесс практически сразу переходит на кость, провоцируя возникновение остеита (уплотнение) костной ткани. В кости происходит образование густого гноя, который имеет очень неприятный резкий запах. Остеит в некоторых случаях сопровождается образованием грануляций.
Холестеатомой называют белое плотное образование, которое обычно имеет соединительно-тканую оболочку, называемую матрикс, которая покрыта несколькими слоями плоского эпителия. Кость разрушается под воздействием некоторых химических компонентов холестеатомы и продуктов распада. Раньше такой процесс называли костоеда. Растущая холестеатома нередко вызывает значительные разрушения в области виска, которые достаточно часто становятся причиной так называемой радикальной операции и приводят к разным внутричерепным осложнениям.
В зависимости от того, насколько распространился патологический процесс, выделяют ограниченную и распространенную форму гнойно-кариозного эпитимпанита.
При распространенной форме эпитимпанита перфорация захватывает практически всю расслабленную часть барабанной перепонки. В этом случае начинает свое развитие кариес латеральной стенки аттика, а также задне-верхней стенки наружного слухового прохода в его костной части. Достаточно часто через перфорацию в барабанной перепонке видны грануляции, а при зондировании костного края возникает ощущение шероховатости. Как следствие кариозного процесса происходит разрушение кости в наковально-молоточковом сочленении, что заметно ухудшает слух.
Если развивается ограниченная форма гнойно-кариозного эпитимпанита, то наблюдается незначительная перфорация в расслабленной части барабанной перепонки и остеит латеральной стенки аттика в вялотекущей форме.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Клиническая картина
Основными жалобами пациентов с хроническим гнойным мезотимпанитом, являются жалобы на выделения из уха и снижение слуха. Выделения, как правило, не имеют запаха и носят слизисто-гнойный либо гнойный характер. Перфорация барабанной перепонки как правило центральная и в очень редких случаях краевая. Она может иметь различный размер и форму. При осмотре барабанной полости слизистая оболочка медиальной стенки имеет подушкообразное утолщение. Достаточно часто постоянное гноетечение из уха вызывается патологией слуховой трубы.
Основной жалобой больных с хроническим гнойным эпитимпанитом является жалоба на тугоухость (снижение слуха). При этой форме гноетечение либо отсутствует, либо имеет весьма скудный характер. При проведении отоскопического, или отомикроскопического, или видеоотоскопического исследования часто обнаруживается перфорация, расположенная в области надбарабанного углубления, которое заполнено белыми (холестеатомными) массами. Тугоухость в основном кондуктивная, т.е. когда снижение слуха обусловлено нарушением механизма звукопроведения. Гораздо реже снижение слуха имеет смешанный характер, когда страдают оба механизма: звукопроведения и звукопередачи. Больные с холестеатомой часто жалуются на головные боли и головокружения, а также шаткость при ходьбе, что объясняется образованием в лабиринтной капсуле свища (маленького отверстия), расположенного чаще всего в области ампулы горизонтального полукружного канала. Если холестеатома, находящаяся в барабанной полости, имеет значительное распространение, то происходит разрушение практически всех слуховых косточек, возникает блокада окна и преддверия улитки. При этом в значительной степени ограничивается подвижность барабанной перепонки, что приводит к резкому снижению слуха, вплоть до полной глухоты.
Диагностика
Трудностей при диагностировании хронического мезотимпанита практически нет. Весь необходимый перечень диагностических исследований проводят как в районной поликлинике, так и в ЛОР-клинике или центре.
При диагностике хронического эпитимпанита важную роль играет отомикроскопия или видеомикроскопия — исследование уха с использованием специальных приборов — отоскопов и микроскопов, т.е. диагностической и хирургической ЛОР-оптики. При диагностике гнойно-кариозного процесса и холестеатомы большую роль играют: рентгенограмма височной кости, которая выполняется в проекции по Щюллеру и Майеру, и компьютерное томографическое исследование височных костей, что на сегодняшний день гораздо информативней по сравнению с рентгеновскими снимками.
Лечение хронического отита
Хронический отит — лечить гнойную форму заболевания среднего уха можно различными методами. При консервативном методе одновременно применяются как местные, так и общие методы лечения. Они включают в себя проведение туалета наружного слухового прохода и частично барабанной полости с помощью антисептических средств, после чего для снятия отёка в виде капель или нагнетанием вводятся десенсебилизирующие и антибактериальные препараты. Эффективно проводить катетеризацию слуховой трубы на стороне поражения, с целью снятия её отёка и введения сосудосуживающих и десенсибилизирующих лекарственных препаратов. Также проводят следующий этап лечения — воздействуют на слизистую оболочку среднего уха при помощи таких лекарственных средств, как 0,5% раствор диоксидина, 0,01% раствор мирамистина и некоторые другие лекарственные препараты, которые эффективно импрегнировать в слизистую посредством ультразвукового лекарственного орошения. Также применяется терапевтический лазер. При достижении стойкой клинической ремиссии пациента направляют в ЛОР-стационар для проведения мирингопластики — хирургической операции по восстановлению целостности барабанной перепонки с помощью трансплантата.
Больных с эпитимпанитом в основном необходимо лечить посредством хирургической операции на ухе. После проведения необходимой подготовки и проведения консервативной терапии больного уха пациентов направляют в ЛОР-стационар вместе с результатами проведенных рентгенологических и компьютерных томографических исследований.
Прогноз
В случае правильного консервативного и своевременного хирургического лечения прогноз вполне благоприятный.
Источник
Острый средний отит (ОСО) — это остро развивающееся воспаление полостей среднего уха (барабанной полости, клеток сосцевидного отростка, антрума, адитуса и слуховой трубы), проявляющееся болью в ухе, снижением слуха, повышением температуры тела, появлением отделяемого из уха. Заболевание, как правило, длится в пределах 3 недель. По данным зарубежных авторов, к 3-летнему возрасту 71% детей переносят хотя бы один эпизод ОСО, а за 7 лет жизни — уже 95% [1, 2], при этом наиболее часто диагноз ОСО устанавливают детям в возрасте 5–6 лет [3].
К факторам риска развития ОСО традиционно относят курение родителей, рождение в осенне-зимний период, наличие респираторной вирусной инфекции или конъюнктивита, посещение детских дошкольных учреждений, дефицит грудного вскармливания, использование пустышек у начавших ходить и старших детей, черепно-лицевые аномалии, гастроэзофагеальный рефлюкс [4].
Предполагается, что низкий вес при рождении, недоношенность, отягощенный семейный аллергоанамнез также могут быть факторами риска развития ОСО [5, 6].
Большинство оториноларингологов выделяют три фазы ОСО: катаральную, гнойную и репаративную. Однако в настоящее время наиболее целесообразным считается выделение пяти стадий острого воспаления среднего уха в соответствии с классификацией В. Т. Пальчуна, А. И. Крюкова, Н. А. Кунельской [7].
I. Стадия острого евстахеита — характеризуется прежде всего нарушением функции слуховой трубы, что и вызывает дальнейшее развитие патологического процесса. Нарушение проходимости слуховой трубы может быть связано с ее механической обструкцией либо неэффективностью механизма ее активного открытия. Механическая обструкция слуховой трубы чаще всего обусловлена гипертрофией лимфоидной ткани глоточной или тубарных миндалин, что имеет первоочередное значение в развитии острых отитов детского возраста. Развитию быстрого сужения просвета слуховой трубы может способствовать отек слизистой оболочки носоглотки при острых респираторно-вирусных заболеваниях. Нарушение проходимости слуховой трубы ведет к созданию отрицательного давления в барабанной полости и транссудации жидкости, которая изначально является стерильной, но, в связи с нарушением мукоцилиарного очищения среднего уха и присоединения условно-патогенной факультативно-анаэробной микрофлоры из носоглотки, принимает воспалительный характер. Тубарная дисфункция приводит к снижению давления в полостях среднего уха. При этом пациент отмечает шум в ухе, ощущение заложенности, аутофонию. Отоскопически наблюдается втяжение барабанной перепонки, укорочение светового конуса [8]. Слух при остром тубоотите снижен незначительно, по типу нарушения звукопроведения преимущественно на низких частотах. Иногда больные отмечают улучшение слуха после зевания или проглатывания слюны, сопровождающихся открыванием просвета слуховой трубы [9].
Выделяют 5 степеней проходимости слуховых труб, определяемых с помощью ряда тестов:
- Проба с простым глотанием. Если проходимость слуховых труб у пациента нормальная, то при глотании он ощущает «треск» в ушах.
- Проба Тойнби (глотание при прижатых крыльях носа). Пациент зажимает нос и делает глотательные движения. При хорошей проходимости слуховых труб также ощущается «треск» в ушах.
- Проба Вальсальвы (натуживание при прижатых к перегородке крыльях носа).
- Продувание по Политцеру (с помощью специального баллона).
- Катетеризация слуховых труб.
II. Стадия острого катарального воспаления. Больной начинает жаловаться на боль в ухе за счет сдавления болевых рецепторов экссудатом. Ухудшается общее состояние пациента, появляется субфебрилитет. При отоскопии: барабанная перепонка гиперемирована и утолщена, опознавательные знаки определяются с трудом или не определяются. Аудиологически выявляется кондуктивная тугоухость.
III. Стадия острого гнойного воспаления. Эта стадия обусловлена инфицированием среднего уха через слуховую трубу. В экссудате полостей среднего уха происходит накопление нейтрофилов, отмечается нагноение серозного экссудата. Боль в ухе резко усиливается. Нарастают симптомы интоксикации: ухудшается общее состояние, температура достигает фебрильных цифр. Отмечаются изменения в клиническом анализе крови. Аудиометрия и камертональное исследование, как и в предыдущей стадии, свидетельствуют о кондуктивной тугоухости. Отоскопически определяется выраженная гиперемия барабанной перепонки, опознавательные знаки не видны, имеется выбухание барабанной перепонки различной степени выраженности. За счет давления гнойного секрета, его протеолитической активности в барабанной перепонке может появиться перфорация, через которую происходит эвакуация гноя в слуховой проход.
IV. Постперфоративная стадия. Боль в ухе стихает, иногда резко, общее состояние больного постепенно нормализуется. Отоскопически определяется перфорация барабанной перепонки, из которой поступает гнойное отделяемое. В случае благоприятного течения процесс переходит в последнюю фазу. Аудиологически и камертонально определяется кондуктивная тугоухость.
V. Репаративная стадия. Во время этой стадии воспаление в среднем ухе купируется, перфорация закрывается рубцом [8].
В детском возрасте острый средний отит имеет ряд особенностей и возникает чаще, чем у взрослых, прежде всего из-за анатомо-физиологических особенностей: более широкая, короткая и горизонтально расположенная слуховая труба, наличие аденоидных вегетаций, более быстрое нарушение функции мерцательного эпителия при воспалении. Несформированный иммунитет может приводить к реактивному и часто осложненному течению детских инфекционных заболеваний. В младенческом возрасте увеличивается риск развития внутричерепных осложнений из-за незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Следует отметить, что диагностика отита у детей раннего возраста затруднена из-за ограниченного вербального контакта и затруднений при отоскопии [10].
Микробиологическая диагностика средних отитов основана на бактериологическом исследовании содержимого среднего уха, полученного при пароцентезе или тимпанопункции. Исследования, проведенные в США, Европе и Японии, показали, что самым распространенным возбудителем острого среднего отита является Str. pneumoniae, на втором месте — нетипируемые штаммы H. influenzae, на третьем месте — M. catarrhalis. Менее чем 10% ОСО вызываются другими микроорганизмами, например, стрептококками группы А и S. aureus. Этиология ОСО не может быть установлена по клинической картине, однако следует отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к развитию осложнений и не склонен к саморазрешению. Из 90 серотипов Str. pneumoniae только несколько вызывают ОСО. Наиболее распространены из них: 19-й, 23-й, 6-й, 14-й, 3-й и 18-й серотипы. Использование вакцины, содержащей капсульные полисахариды 7–8 наиболее часто встречаемых серотипов Str. pneumoniae, способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По современным данным, около 20–50% H. influenzae, выделяемых при ОСО, продуцируют бета-лактамазы [11].
Результаты многочисленных многолетних исследований сходны с результатами зарубежных авторов и показывают, что наиболее вероятными возбудителями острого среднего отита в России являются S. aureus, S. epidermidis, Str. pneumoniae и H. influenzae, несколько реже Str. pyogenes, M. catarrhalis, Str. viridans, анаэробы [11].
Лечение острого среднего отита должно быть комплексным и включать адекватные терапевтические мероприятия, которые можно разделить на местные и общие. Обязательным является лечение сопутствующего ринита или риносинусита.
В первые сутки заболевания назначаются многокомпонентные ушные капли, в том числе и для купирования болевого синдрома, который обусловлен отеком барабанной перепонки и ее напряжением. В начальной стадии острого среднего отита для снятия болевого синдрома и уменьшения воспалительной реакции возможно назначение анальгетиков и нестероидных противовоспалительных препаратов. Для торможения активности медиатора воспаления гистамина назначаются антигистаминные препараты, что способствует также уменьшению явлений ринита, уменьшению отека слизистой оболочки слуховой трубы.
В случае отсутствия эффекта от комплексного лечения в течение суток, а тем более при усугублении клинической симптоматики, следует рассмотреть вопрос о целесообразности тимпанопункции или парацентеза.
При наличии перфорации барабанной перепонки проводят туалет слухового прохода с применением дезинфицирующих растворов с последующим введением ушных капель, содержащих антибактериальные препараты. Преимущество такого способа введения — местное воздействие в очаге воспаления и отсутствие системного действия. Однако следует помнить о недопустимости использования ушных капель, содержащих ототоксические антибактериальные препараты, при наличии перфораций барабанной перепонки.
.gif)
В ряде случаев прибегают к применению антибактериальных препаратов системного действия с учетом эпидемиологической ситуации, особенностей клинической картины, возраста пациента, наличия сопутствующих заболеваний, сведений о ранее проводимой антибактериальной терапии и переносимости лекарственных препаратов.
Споры о необходимости антибактериальной терапии при ОСО у детей не утихают. До недавнего времени абсолютными показаниями к применению антимикробных препаратов при ОСО считались: возраст до 2 лет; тяжелые формы ОСО, сопровождающиеся выраженным болевым синдромом, температурой тела выше 38 °C и сохранением симптомов более 24 ч [12].
В настоящее время рекомендовано детям до 6 мес назначение антибиотиков во всех случаях, независимо от точности диагноза и тяжести течения ОСО. При этом считается, что диагноз ОСО может быть точно установлен при наличии всех четырех критериев:
- острое, часто внезапное появление симптомов ОСО;
- наличие жидкости в полости среднего уха (выбухание барабанной перепонки, ограничение или отсутствие ее подвижности, оторея);
- симптомы воспаления среднего уха (гиперемия барабанной перепонки или выраженная оталгия, приводящая к нарушению повседневной активности или сна);
- снижение слуха (только у детей старшего возраста) [13].
Детям от 6 мес до 2 лет антибактериальная терапия проводится в случае точно установленного диагноза. В случае сомнительного диагноза применяется выжидательная тактика — симптоматическая терапия и динамическое наблюдение в течение 48–72 часов [13].
С учетом типичных возбудителей и российских данных об антибиотикорезистентности препаратом первого выбора при ОСО является амоксициллин. При отсутствии достаточного клинического эффекта по прошествии трех дней следует сменить амоксициллин на амоксициллин/клавулановую кислоту [8]. Одним из современных отечественных препаратов амоксициллина для использования в педиатрической практике является Амосин® в форме порошка — для приготовления суспензии для приема внутрь. Детям в возрасте от 5 до 10 лет назначают по 0,25 г или по 1 пакетику «саше» 250 мг 3 раза в день. Детям в возрасте от 2 до 5 лет — по 0,125 г (по 1 пакетику «саше» 125 мг) 3 раза в день. Детям в возрасте до 2 лет из расчета 0,02 г на кг массы тела, рассчитанную суточную дозу делят на 3 приема. Форма порошка для приготовления суспензии для приема внутрь позволяет растворять необходимое количество препарата непосредственно перед его приемом, избегая хранения в холодильнике.
При остром воспалении среднего уха особое внимание необходимо уделять восстановлению функции слуховой трубы. Для уменьшения отека в области носоглоточного устья слуховой трубы и восстановления ее вентиляционной и дренирующей функций используются местные (назальные) деконгестанты, которые необходимо закапывать в нос при запрокинутой назад голове.
Нормализации функции слуховой трубы способствует продувание по Политцеру (возможное лишь после купирования воспаления в носу и носоглотке) или с помощью ушного катетера [14]. При этом возможно введение через просвет катетера лекарственной смеси, содержащей раствор антибиотика и по нескольку капель глюкокортикоида и симпатомиметика [14].
Следует помнить, что при ОСО возникает риск развития сенсоневральной тугоухости [15].
Для выявления тугоухости, дифдиагностики и определения адекватной лечебной тактики в план обследования детей с ОСО необходимо включать проведение камертонального исследования, аудиометрии (тональной пороговой — у детей старше 5 лет, речевой и игровой у детей старше 1,5 лет) [16], тимпанометрии (рис. 1) и теста ETF (рис. 2).
_575.gif)
Литература
- Бойкова Н. Э., Элькун Г. Б. Использование препарата «Панклав 625 мг» (амоксициллин/клавуланат) в терапии острых и хронических воспалительных заболеваний ЛОР-органов // РМЖ. 2007, № 7, с. 625–632.
- Егорова О. А. Применение амоксициллина/клавуланата в терапии ЛОР-инфекций // Фарматека. 2008. № 11 (165), с. 53–58.
- Тарасова Г. Д. Эпидемиология острого среднего отита в детской практике / Междунар. конф. «Антибактер. терапия в педитрии», 25–26 мая, 1999 г. С. 26–29.
- University of Michigan Health System. Otitis Media Guideline. April, 2013, 12 p.
- Teele D. N., Klein J. O., Rosner B. et al. Epidemiology of otitis media during the first seven years of life in children in Greater Boston // J Infect Dis. 1989; 160: 8394.
- Uhari M., Mantyssaari K., Niemela M. Metaanalitic review of the risk factors for acute otitis media // Clin Infect Dis. 1996; 22: 107983.
- Пальчун В. Т., Крюков А. И., Кунельская Н. Л. и др. Острое воспаление среднего уха // Вестник оториноларингологии. 1997. № 6, с. 7–11.
- Рязанцев С. В., Карнеева О. В., Гаращенко Т. И., Гуров А. В., Косяков С. Я., Поляков Д. П., Никифорова Г. Н. Этиопатогенетическая терапия острых средних отитов. Клинические рекомендации. М., 2014. 24 с.
- Лучихин Л. А. Острый средний отит // Лечащий Врач. 2003, № 8. С. 35–41.
- Пальчун В. Т., Крюков А. И. с соавт. Острый средний отит // Вестник оторинолар. 1997. № 6. С. 7–10.
- Малявина У. С., Гончарова М. Г., Овчинников А. Ю. Антимикробная терапия острых гнойных средних отитов в педиатрической практике: целесообразность применения цефалоспоринов // Consilium Medicum. 2007. Т. 09. № 1.
- Страчунский Л. С., Белоусов Ю. Б., Козлов С. Н. Практическое руководство по антиинфекционной химиотерапии. Смоленск: МАКМАХ. 2007. 464 с.
- Козлов Р. С. Антибиотики при остром среднем отите у детей: кому, когда, как? // Детская оториноларингология. 2011. № 1. С. 20–24.
- Лучихин Л. А. Лечение воспалительных заболеваний среднего уха // Лечащий Врач. 2004. № 8. С. 6–10.
- Загорянская М. Е., Румянцева М. Е., Каменецкая С. Б. Тезисы конференции «Современные методы диагностики и реабилитации больных с патологией внутреннего уха». М. 1997; 23–24.
- Лях Г. С., Марусева А. М. Аудиологические основы реабилитации детей с нейросенсорной тугоухостью. Л.: Медицина, 1979. 234 с.
О. В. Зайцева, кандидат медицинских наук
ФГБУ НКЦ оториноларингологии ФМБА России, Москва
Контактная информация: o.v.zaytseva@yandex.ru
Источник
