Факторы способствующие осложнению пневмонии абсцессом

Абсцедирующая пневмония – это деструктивный воспалительный процесс, сопровождающийся формированием множественных гнойных очагов в легочной ткани. Симптоматика варьирует в зависимости от возбудителя. Классические проявления абсцедирующей пневмонии включают фебрильную температуру, ознобы, тяжелую интоксикацию, кашель со зловонной мокротой, анорексию, потерю веса. Подтверждающими методами диагностики выступают рентгенография и КТ легких. В лечении абсцедирующей пневмонии сочетаются медикаментозные методы (антибиотики, инфузионная терапия, иммунотерапия), воздействие на очаг инфекции (санационные бронхоскопии, торакоцентез), экстракорпоральная гемокоррекция (УФО крови, гемосорбция).
Общие сведения
Абсцедирующая пневмония – это осложнение пневмонии различной этиологии, характеризующееся образованием внутрилегочных гнойно-некротических полостей. В пульмонологии термином «абсцедирующая пневмония» обозначается период в течении воспаления легких, во время которого на фоне инфильтративных изменений определяются клинические и рентгенологические признаки деструкции легочной паренхимы.
Условным отличием абсцесса легкого от абсцедирующей пневмонии принято считать размер гнойной полости: в первом случае ее диаметр превышает 2 см. Если же в легочной ткани имеются мелкие и множественные очаги деструкции или солитарная полость диаметром менее 2 см, говорят об абсцедирующей пневмонии. Чаще всего нагноением осложняются бактериальные и аспирационные пневмонии.
Абсцедирующая пневмония
Причины
В этиологии абсцедирующей пневмонии главенствующая роль принадлежит золотистому стафилококку, клебсиелле пневмонии (палочке Фридлендера) и другим энтеробактериям; несколько реже возбудителями становятся пневмококк и гемолитический стрептококк, анаэробные бактерии (фузобактерии, пептострептококки). Эти микроорганизмы способны вызывать деструкцию и некроз легочной ткани с последующим формированием ограниченной гнойной полости.
Основными факторами, способствующими попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с кровеносным или лимфатическим руслом.
- Аспирационный механизм возникновения абсцедирующей пневмонии чаще всего наблюдается у лиц, страдающих алкоголизмом и наркоманией, эпилепсией, инсультом, нарушениями сознания, дисфагией, ГЭРБ и др.
- Метастатическое гематогенное или лимфогенное абсцедирование легких, как правило, является следствием тяжелого фурункулеза, эндокардита, остеомиелита.
- Возможными причинами абсцедирования могут быть инородные тела бронхов, опухоли легких.
У больных абсцедирующей пневмонией в анамнезе часто имеются указания на фоновую патологию (болезни крови, сахарный диабет, пародонтоз), длительное лечение глюкокортикоидами и цитостатиками.
Патогенез
В патогенезе абсцедирующей пневмонии наибольшее значение придается видовому классу возбудителя с его антигенным свойствам, чувствительности микроорганизма к антибиотикам, сопутствующим заболеваниям дыхательных путей и организма в целом, нарушающих местную и общую реактивность.
Деструкция легочной ткани связана с тем, что патогены (в особенности стафилококк) вырабатывают большое количество ферментов и токсинов, обладающих цитолитическим действием и вызывающих некроз альвеолярных перегородок. Это приводит к образованию множественных полостей, заполненных воздухом и серозно-геморрагическим экссудатом, не имеющих четких границ вокруг очагов распада. В дальнейшем эти полости могут либо эволюционировать в крупный гнойный очаг (абсцесс легкого), либо сливаться, давая начало абсцедирующей пневмонии.

КТ ОГК. Обширная правосторонняя пневмония: зоны консолидации (красная стрелка) с признаками распада легочной ткани и формированием внутрилегочных абсцессов с включениями газа (зеленая стрелка).
Симптомы абсцедирующей пневмонии
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Больного беспокоят кашель, лихорадка, боли в грудной клетке с тенденцией к усилению при дыхании; рентгенологически определяется очаговая инфильтрация в легких. У детей возможно присоединение абдоминального, нейротоксического или астмоидного синдромов.
При неблагоприятных условиях состояние быстро ухудшается и на следующем этапе развивается собственно абсцедирующая пневмония. Эта стадия сопровождается нарастанием признаков интоксикации (гипертермии до 40°С с ознобами, адинамии, анорексии) и дыхательной недостаточности (одышки с участием вспомогательной мускулатуры в акте дыхания, цианоза).
Поскольку в это время в легочной ткани уже формируются микроабсцессы, отмечается появление мокроты с гнилостным запахом, иногда с примесью крови. Больной адинамичен, заторможен; кожные покровы бледно-серой окраски; может отмечаться спутанность сознания. При дальнейшем развитии заболевания возникает абсцесс легкого, в течении которого различают стадии формирования и дренирования гнойника.
Осложнения
К числу местных гнойных осложнений, отягощающих исход абсцедирующей пневмонии, относятся эмпиема плевры, пиопневмоторакс, медиастинит. Метастазирование и генерализация инфекции приводят к развитию бактериального перикардита, гнойного артрита, сепсиса и др. Следствием частичной или полной обтурации бронха может явиться ателектаз легкого. При эрозировании сосудов существует риск возникновения легочного кровотечения. При крайне бурном и тяжелом течении септической пневмонии возможно развитие полиорганной недостаточности, требующей проведения интенсивной терапии.
Диагностика
Обследование осуществляется пульмонологом, включает следующие диагностические мероприятия:
- Объективный осмотр. Физикальные данные характеризуются ослаблением дыхания, укорочением перкуторного звука, наличием влажных хрипов, тахипноэ, тахикардии.
- Рентгенография легких. Основополагающую роль в установлении диагноза играют результаты рентгенологического обследования. Вместе с тем, стандартная рентгенография легких не всегда позволяет визуализировать небольшие полостные образования на фоне пневмонической инфильтрации.
- КТ грудной клетки. Поэтому при подозрении на абсцедирующую пневмонию целесообразно прибегать к проведению КТ. В случае формирования абсцесса легкого на снимках определяется толстостенное полостное образование с наличием характерного уровня жидкости и газа.
- Лабораторные исследования. В анализах крови обнаруживаются признаки выраженного системного воспаления (значительный лейкоцитоз, повышение СОЭ, СРБ).
В рамках дифференциальной диагностики, исключения туберкулеза и рака легких проводится трехкратное исследовании мокроты на ВК (возбудители туберкулеза) и атипичные клетки. Для выделения патогенной флоры осуществляется бакпосев мокроты или промывных вод бронхов с определением антибиотикочувствительности. В ряде случаев для выяснения причин абсцедирующей пневмонии показано проведение диагностической бронхоскопии.

КТ ОГК. Правосторонняя абсцедирующая пневмония в S10 (красными стрелками отмечены формирующиеся абсцессы).
Лечение абсцедирующей пневмонии
Абсцедирующая пневмония сложно поддается лечению и требует сочетания методов терапевтического и хирургического воздействия. Больным требуется тщательный уход, высококалорийное питание с восполнением потери белка.
- Антибиотикотерапия. Этиотропная терапия строится с учетом чувствительности выделенных патогенов к антибактериальным средствам. Ее длительность может составлять от 4-х недель до нескольких месяцев; вопрос о смене и комбинации препаратов решается пульмонологом индивидуально, с учетом клинико-рентгенологической динамики. Обычно в качестве стартовой терапии абсцедирующей пневмонии используются бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин/клавулановая к-та, ампициллин/сульбактам) и др.
- Дополнительная терапия. С целью улучшения дренажа гнойного очага назначаются отхаркивающие, муколитические, бронхолитические препараты, лекарственные ингаляции. При подтвержденной стафилококковой этиологии абсцедирующей пневмонии эффективно введение гипериммунной антистафилококковой плазмы.
- Инфузионная терапия. При выраженной гипопротеинемии осуществляется парентеральное введение альбумина, плазмы. Одновременно проводится коррекция дыхательной недостаточности, гиповолемии, нарушений водно-минерального баланса.
- Экстракорпоральная гемокоррекция. В целях детоксикации используется гравитационная хирургия крови (плазмаферез, УФО крови, гемосорбция).
С целью санации гнойных очагов используются лечебные бронхоскопии, по показаниям проводится пункция или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением протеолитических ферментов и антибиотиков. В случае невозможности консервативного излечения абсцесса показана резекция пораженных отделов легкого.
Прогноз
Прогноз абсцедирующей пневмонии серьезный; летальность высокая 15–25%. При возникновении осложнений, наличии сопутствующих заболеваний и очагов гнойной инфекции процент неблагоприятных исходов существенно выше. Течение абсцедирующей пневмонии может заканчиваться выздоровлением, формированием фиброза легкого, хронического абсцесса легкого.
Источник
Абсцедирующая пневмония – это очаговая инфекционная гнойно-некротическая деструкция лёгкого, представляющая собой множественные гнойно-некротические очаги распада без чёткого отделения от жизнеспособной легочной ткани. Пациенты с гнойной пневмонией поступают в тяжёлом состоянии в отделение реанимации и интенсивной терапии. Врачи-реаниматологи сразу же начинают терапию, направленную на уничтожение возбудителя инфекции и уменьшение выраженности признаков заболевания.
Палаты укомплектованы современными кардиомониторами, позволяющими постоянно мониторить работу органов дыхания и кровообращения. Пациентам постоянно измеряют насыщение крови кислородом, проводят оксигенотерапию. При наличии показаний проводят искусственную вентиляцию лёгких с помощью аппаратов ИВЛ экспертного класса.

Симптомы гнойной пневмонии полностью напоминают признаки тотального воспаления лёгких. Для диагностики гнойной пневмонии в Юсуповской больницы используют клинические, рентгенологические и лабораторные методы исследования, выполняют компьютерную томографию. На рентгенограммах врачи Юсуповской больницы вначале определяют однородное затемнение без абсцессов. Пациентов лечат в клинике терапии эффективными антибактериальными препаратами. Но как только на рентгенограммах или томограммах появляется одна или несколько полостей, их переводят в торакальное хирургическое отделение клиник-партнёров.
Причины абсцедирующей пневмонии
Патологический процесс при абсцедирующей пневмонии начинается с деструкции и расплавления легочной ткани. В лёгких образуются множественные очаги сливного характера. В них вначале отсутствуют полости, содержащие жидкость и воздух. Эти очаги не ограничены капсулой.
Основными возбудителями абсцедирующей пневмонии являются золотистый стафилококк, клебсиелла пневмонии (палочка Фридлендера) и другие энтеробактерии. Реже гнойную пневмонию вызывает гемолитический стрептококк и пневмококк, анаэробные бактерии (пептострептококки, фузобактерии).
Основными факторами, которые способствуют попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с лимфатическими и кровеносными сосудами. Аспирационный механизм возникновения гнойной пневмонии чаще всего имеет место у лиц, страдающих наркоманией и алкоголизмом, инсультом, эпилепсией, дисфагией и нарушениями сознания. Возбудители пневмонии могут попасть в лёгкие гематогенным или лимфогенным путём из очагов инфекции в организме.
Возрастает риск развития абсцедирующей пневмонии у больных сахарным диабетом, заболеваниями крови, пародонтозом. Способствует образованию гнойных очагов в лёгких приём цитостатиков и глюкокортикоидных гормонов. Абсцедирующая пневмония развивается в случае инфицирования особо агрессивными штаммами микроорганизмов. Разовьётся ли гнойное воспаление лёгких, зависит от состояния иммунной системы человека, чувствительности микроорганизмов к антибиотикам, наличия сопутствующих заболеваний, нарушающих местную и общую реактивность.
Симптомы абсцедирующей пневмонии
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Пациентов беспокоит лихорадка, кашель, боли в грудной клетке с тенденцией к усилению при дыхании. На рентгенограммах определяется очаговая инфильтрация в лёгких.
Состояние быстро пациента быстро ухудшается. Нарастают признаки интоксикации (гипертермия до 40°С с ознобами, адинамия, отсутствие аппетита) и дыхательной недостаточности (одышка с участием вспомогательной мускулатуры в акте дыхания, цианоз). В это время в легочной ткани формируются микроабсцессы. Появляется мокрота с гнилостным запахом, иногда с примесью крови. Развивается клиническая картина абсцедирующей пневмонии:
- адинамия;
- заторможенность;
- спутанность сознания.
При дальнейшем развитии заболевания формируются абсцессы лёгкого.
Диагностика абсцедирующей пневмонии
Диагноз гнойной пневмонии подтверждается во время рентгенологического обследования. Абсцесс на рентгенограмме выглядит следующим образом:
- в легочной ткани имеется полость просветления;
- нечёткий округлый контур с перифокальными воспалительными очагами;
- уровень затемнения в проекции распада за счёт инфильтрата;
- исчезновение горизонтального уровня при дренировании абсцесса.
При абсцедирующей пневмонии могут быть видны несколько полостей распада легочной ткани, которые сливаются между собой. Компьютерная томография органов грудной клетки позволяет врачам Юсуповской больницы убедительно установить характер нагноения лёгкого, провести дифференциальный диагноз, определить локализацию гнойника.
Лабораторные методы исследования направлены на выявление признаков интоксикации и гнойного воспаления. В острый период заболевания отмечаются лейкоцитоз с выраженным сдвигом лейкоцитарной формулы влево, значительное увеличение скорости оседания эритроцитов. С первых дней болезни нарастает анемия. В биохимических анализах крови наблюдается гипопротеинемия, связанная с потерей белка и нарушением синтеза белков в печени. Повышается уровень С-реактивного протеина, креатинкиназы, трансаминаз, содержание глюкозы в крови.
В моче отмечается умеренная альбуминурия (появляется белок), иногда обнаруживаются гиалиновые и зернистые цилиндры. При бактериологическом исследовании крови в случае сепсиса выявляются микроорганизмы в крови. Бактериоскопическое исследование мокроты позволяет ориентировочно судить о причине деструкции.
Ультразвуковое исследование плевральных полостей проводят в случае наличия плевральных осложнений для адекватного и безопасного дренирования плевральной полости. Фибробронхоскопия позволяет определить локализацию дренирующего бронха и осуществлять ряд лечебных мер. Во время диагностической бронхоскопии врачи производят забор содержимого бронхов (мокроты, гноя из полости абсцесса, бронхоальвеолярных промывных вод) на цитологическое и бактериологическое исследование, для определения чувствительности выделенной флоры к антибиотикам. При наличии клинических и рентгенологических признаков пиоторакса проводят диагностическую пункцию плевральной полости.
Лечение абсцедирующей пневмонии
Врачи Юсуповской больницы проводят комплексное лечение гнойной пневмонии у взрослых с применением методов терапевтического и хирургического воздействия. После установки диагноза пульмонологи начинают антибактериальную терапию. Её длительность может составлять от четырёх недель до нескольких месяцев. Вопрос о смене и комбинации препаратов врач решает индивидуально, учитывая клинико-рентгенологическую динамику. При абсцедирующей пневмонии в качестве стартовой терапии пневмонии используют бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин клавулановая кислота, ампициллин сульбактам). Все антибиотики вводят внутривенно.
С целью улучшения дренажа гнойного очага назначают муколитические, отхаркивающие, бронхолитические препараты, делают лекарственные ультразвуковые ингаляции с помощью небулайзера. Пациентам с абсцедирующей пневмонией в Юсуповской больнице обеспечивают тщательный уход, высококалорийное питание с восполнением потери белка. Если его количество в крови уменьшено, внутривенно вводят альбумин, плазму.
В целях детоксикации используют плазмаферез, ультрафиолетовое облучение крови, гемосорбцию. Одновременно проводят коррекция дыхательной недостаточности, нарушений водно-минерального баланса, гиповолемии. При подтверждённой стафилококковой этиологии абсцедирующей пневмонии внутривенно вводят гипериммунную антистафилококковую плазму.
С целью санации гнойных очагов используют лечебные бронхоскопии, по показаниям проводят пункцию или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением антибиотиков и протеолитических ферментов. В случае невозможности консервативного излечения абсцедирующей пневмонии торакальные хирурги в клиниках-партнёрах выполняют резекцию поражённых отделов лёгкого.
Записаться на приём к пульмонологу можно, позвонив по телефону +7 (499) 750 00 04. В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории, имеющие опыт лечения гнойно-воспалительных заболеваний лёгких. Пульмонологи для комплексной терапии гнойной пневмонии применяют наиболее эффективные препараты, обладающие минимальной выраженностью побочных эффектов. Тактика ведения пациентов с абсцедирующей пневмонией всегда обсуждается на заседании Экспертного Совета. Благодаря сотрудничеству Юсуповской больницы с ведущими пульмонологическими клиниками пациенты имеют возможность получить инновационное лечение.
Источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса – кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента – мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
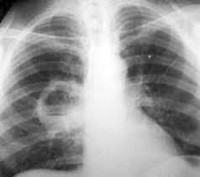
Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого – это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Источник
