Есть ли разница между пневмонией и воспалением легких
Поражение лёгких при коронавирусе можно определить только по снимкам компьютерной томографии, а не рентгена Фото: Галина Соловьёва
Так называемая «вторая волна» коронавируса вызывает всё большую панику. Люди судорожно пытаются дозвониться до скорой помощи, неотложки и поликлиники при симптомах коронавируса и, не дождавшись оперативной помощи, за собственные деньги вызывают специалиста для взятия теста на COVID-19 и ищут, где им сделать компьютерную томографию лёгких, так как подозревают у себя воспаление. О том, почему поражение лёгких при коронавирусе нельзя называть пневмонией, кому и когда действительно нужно делать КТ лёгких и о том, могут ли лёгкие полностью восстановиться после этой новой инфекции, в интервью «Облгазете» рассказал главный пульмонолог Свердловской области Игорь ЛЕЩЕНКО.
А воспаление ли?
— Диагноз «воспаление лёгких» или «пневмония» ставят многим заболевшим новым коронавирусом. Что означает это воспаление?
— Воспаление лёгких или пневмония – это воспаление лёгочной ткани бактериального характера, в которое вовлекаются преимущественно альвеолы (пузырьковидные образования в лёгких, которые оплетены сетью капилляров и участвуют в акте дыхания. — Прим. «ОГ»). Пневмония бывает внебольничная и больничная, которая развивается у человека в стенах медицинского учреждения, куда он попал с каким-то другим заболеванием. Чаще всего любое воспаление лёгких возникает по причине пневмококковой инфекции. Но пневмонией обычно болеют в холодное время года, что связано с переохлаждением организма. У нас же в России и Свердловской области новый коронавирус особенно бушевал летом, и вдруг такое большое количество воспалений лёгких. Какая же это пневмония?! Лёгкие при COVID-19 поражаются вирусом SARS-CoV-2, а не бактериями. Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
— То есть поражение лёгких при COVID-19 и обычная пневмония не имеют ничего общего?
— Это не идентичные понятия. То, что мы сейчас наблюдаем у больных коронавирусом, — не пневмония, а повышенная реакция лёгочной ткани на воздействие вируса. Правильно ставить диагноз «новая коронавирусная инфекция с или без поражения лёгочной ткани». А дальше к этому диагнозу могут добавиться осложнения, например дыхательная недостаточность. Само поражение лёгких — не осложнение COVID-19, а его проявление. По сути альвеолы и бронхи тоже поражаются при коронавирусе, но не настолько интенсивно, как при бактериальной пневмонии. Получается совсем другая картина. Обычную пневмонию легко определить при рентгенологическом исследовании, а при коронавирусе нужно делать именно компьютерную томографию, иначе изменения лёгочной ткани будет не видно. Очевидна и разница в лечении. Слово «пневмония» гипнотизирует врачей, и они сразу назначают антибиотики, а при вирусной инфекции антибиотики совершенно бесполезны.
— Почему у одних коронавирус поражает лёгкие, а у других — нет?
— На этот вопрос нет точного ответа. Чаще всего коронавирусная инфекция протекает бессимптомно или легко. Среднее течение по статистике встречается у одной пятой от общего числа всех заболевших, а тяжёлое ещё меньше. Но я наблюдал разных больных COVID-19 и знаю, что поражение лёгких может быть при любой степени тяжести заболевания и в любом возрасте. Есть случаи, когда вирус поражает лёгочную ткань у молодых, а у пациентов старше 65 лет — нет. Факторы риска на это, несомненно, влияют: хронические заболевания лёгких, сахарный диабет, ожирение, курение. Статистика говорит о том, что чем больший букет сопутствующих заболеваний и вредных привычек у человека, тем больше вероятность тяжёлого протекания коронавируса у него. Я не встречал пациентов с ожирением или сахарным диабетом, у которых бы COVID-19 протекал легко. При этом человек 70 лет без сопутствующих заболеваний и вредных привычек может перенести коронавирус без осложнений.
В тему
Как распознать одышку в домашних условиях?
Попросите находящегося рядом с вами человека посчитать ваши дыхательные движения за минуту. Одно дыхательное движение – вдох и выдох. Если вы совершаете 14–17 дыхательных движений – вы здоровы. Если больше 20-22, то это похоже на одышку, и требуется консультация врача.
КТ и «матовое стекло»
— С начала пандемии коронавируса стал очень часто звучать термин «матовое стекло» в отношении снимков лёгких. Этот признак можно отнести к явным симптомам COVID-19?
— Сейчас все зациклены на этом, но я могу назвать более двух десятков заболеваний лёгких и не только, при которых будет синдром «матового стекла». Это вызывает большие трудности в диагностике изменений лёгочной ткани, которые смотрят на компьютерной томографии. Врачам-рентгенологам нужно иметь специальную подготовку, чтобы определить, к какому заболеванию относится «матовое стекло». Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
— Тем не менее в России компьютерная томография лёгких как метод диагностики COVID-19 имеет большее распространение, чем в других странах…
— Да. Для проведения большого числа качественных тестов на COVID-19 необходимо много профессиональных лабораторий с правильными реактивами. Важен грамотный забор биоматериала для теста, его своевременная доставка и быстрое получение результата в течение четырёх-шести часов. Сейчас уже есть даже тесты, которые дают ответ через пятнадцать минут. У нас же люди ждут результатов тестирования по несколько суток.
— Из-за долгого получения результатов тестирования люди и начинают искать, где им сделать КТ лёгких…
— И это излишне. Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
КСТАТИ
Степени поражения лёгких при коронавирусе по результатам КТ
КТ-0 – характерных проявлений COVID-19 нет, вирус не затронул лёгкие.
КТ-1 – поражено менее 25 процентов объёма лёгких.
КТ-2 – поражено 25–50 процентов объёма лёгких.
КТ-3 – поражено 50–75 процентов объёма лёгких.
КТ-4 – поражено более 75 процентов объёма лёгких.
Полное выздоровление
— В начале июня этого года в Свердловской области разработали порядок медицинской реабилитации пациентов, которые перенесли коронавирус. Он по-прежнему применяется?
— Это программа реабилитации действует, но она носит рекомендательный характер. Сейчас в нашем регионе есть несколько центров по реабилитации пациентов после коронавируса. Тем, кто переболел COVID-19 в средней и тяжёлой форме и у кого были изменения лёгочной ткани, нередко требуется восстановление органов дыхания, которое включает специальный комплекс упражнений, дыхательную гимнастику. Если же у человека, переболевшего коронавирусом, возникает обострение его хронических заболеваний, то его направляют на реабилитацию к соответствующему специалисту.
— Возможно ли полное восстановление лёгких после их поражения коронавирусом?
— Конечно, но в целом восстановление зависит от объёма поражения лёгких и возраста пациента. Если у молодого человека нет хронических заболеваний и его лёгкие были поражены менее, чем на 25 процентов, то он поправится через месяц, и болезнь пройдёт для него бесследно. Мы видим отчётливую положительную динамику состояния лёгких уже через четыре недели после окончания лечения коронавируса у больного с выраженным изменением легочной ткани, который тяжело перенёс COVID-19. В целом восстановление лёгких занимает от четырёх недель до полугода.
ВАЖНО
Из-за увеличения числа обращений людей по вопросам коронавируса на «горячую линию» Управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Свердловской области, ведомство организовало работу дополнительных телефонных номеров. К специалистам можно обратиться по вопросам:
– алгоритма действий в случае получения положительного результата на COVID-19;
– изоляции контактных;
– дезинфекции очагов COVID-19;
– профилактики коронавируса;
– в случае, если с заболевшим COVID-19 или контактным не связался сотрудник Роспотребнадзора.
Список новых номеров горячей линии по COVID-19 в Свердловской области:
Подготовлено в соответствии с критериями, утверждёнными приказом Департамента информационной политики Свердловской области от 09.01.2018 №1 «Об утверждении критериев отнесения информационных материалов, публикуемых государственными учреждениями Свердловской области, в отношении которых функции и полномочия учредителя осуществляет Департамент информационной политики Свердловской области, к социально значимой информации».
- Опубликовано в №202 от 28.10.2020
Источник
Пневмония и коронавирус: чем «обычное» воспаление лёгких отличается от COVID-19?
Одним из самых серьёзных последствий коронавируса является тяжёлая форма пневмонии. В Петербурге наблюдается рост заболеваемости воспалением лёгких. Но в чём разница между пневмонией, вызванной COVID-19, и воспалением лёгких иного происхождения?
Маргарита Звягинцева
>
Санкт-Петербург
8(812)33-22-140
Общество
Более пятой части всех заболевших COVID-19 россиян сталкиваются с пневмонией. Об этом 18 мая заявила вице-премьер Татьяна Голикова. Всего на данный момент в нашей стране 290 678 инфицированных коронавирусом, из них у 22% развивается воспаление лёгких.
В то же время весной растёт и уровень заболеваемости другими видами пневмонии, не вызванными вирусом COVID-19. В прошедшую среду, 13 марта, губернатор Петербурга Александр Беглов на заседании Законодательного собрания рассказал, что с 1 марта в городе внебольничной пневмонией заболели 11 223 человека. Между тем, на тот момент (12 мая) больных коронавирусом в городе было 8050 человек.
Чем же пневмония, вызванная коронавирусом, отличается от других видов воспаления лёгких? В чём принципиальная разница и что страшнее? Принципиальное различие базируется на довольно простых вещах — и это в беседе подтвердила нам Елена Эсауленко, врач-инфекционист, доктор медицинских наук, главный внештатный специалист в области инфекционных заболеваний при Минздраве Северо-Западного ФО.
«Обычная» пневмония возникает из-за того, что в лёгких (как правило, на фоне гриппа или ОРЗ) скапливается жидкость, которая является благоприятной средой для размножения бактерий. Сама мокрота, скопившаяся в альвеолах, мешает дыханию — но это только начало. В ней селятся и начинают размножаться бактерии, провоцирующие воспаления отдельных очагов лёгких.
А вот при пневмонии, вызванной COVID-19, причиной воспаления является сам вирус, а не бактерии. Он ломает нормальную работу альвеол — лёгочных пузырьков, в которых повально начинает накапливаться не только жидкость, но также отмершие клетки и другой «хлам». Вирус затрудняет работу лёгких, как правило, целиком, а не очагово. Конечно, не сразу, но его действие не ограничивается отдельными участками, как при бактериальной пневмонии. Воспаление распространяется, захватывая оба лёгких.
Разумеется, отличается и терапия. При бактериальной пневмонии универсальное средство лечения — антибиотики.
— Люди поправляются на антибиотиках, у них (при должном лечении) всё проходит, — разводит руками Елена Эсауленко.
А вот «разобраться» с вирусной пневмонией при помощи антибиотиков не получится. В данном случае, чтобы вылечит пневмонию, очистить лёгкие и облегчить дыхание, необходимо победить сам вирус.
— Сегодня наиболее частая форма проявления COVID — внебольничная пневмония. У нас, действительно, за последнее время не замечено улучшения. Стационары работают на полную мощность, в том числе перепрофилированные. Число госпитализированных не уменьшается. Много с тяжёлым течением болезни, и, к сожалению, довольно высокой остаётся смертность. Поэтому и принято решение носить маски и перчатки в общественных местах, — рассказала в эфире программы «Открытая студия» главный пульмонолог Петербурга, директор НИИ Пульмонологии ПСПбГМУ им. Павлова Ольга Титова.
По словам Ольги Титовой, смертность от пневмонии в первом квартале 2020 года была даже ниже, чем в 2019. Но всё изменилось, когда на сцену вышел COVID-19.
— Конечно, (случаев заболевания пневмонией) больше за счёт того, что заболеваемость COVID`ом высокая, поэтому она прибавляется к обычной нашей внебольничной пневмонии, и, таким образом, общее число случаев может быть увеличено, — подтверждает Елена Эсауленко.
Но чем отличается бактериальная пневмония от вирусной, вызванной COVID-19, в своих проявлениях? Как отметила Ольга Титова, не бывает пневмонии без симптомов. Если ваши лёгкие заполонили бактерии, вы обязательно почувствуете боль в груди, трудности с дыханием, заметите одышку. Появятся головные боли, сильная усталость и слабость. А ещё, конечно, кашель — как правило, сухой.
А вот лёгкая форма коронавируса, отмечает пульмонолог, вполне может протекать без симптомов. В случае, если поражены только верхние дыхательные пути, вы даже, возможно, ничего не заметите.
— Но надо аккуратно относиться сегодня к болезни, даже если она лёгкая, — предостерегает Ольга Титова. — Может быть лихорадка лёгкая, но нет обоняния и вкуса. А это потому, что вирус поражает зоны центральной нервной системы. Может быть подъём давления, головные боли, выраженная слабость — бывает, кроме неё ничего и нет. Нужна определённая настороженность. Потому что сегодня очень много случаев, когда сейчас она бессимптомная, а уже на третий день мы видим совершенно другую картину.
Главный пульмонолог Петербурга отметила, что если у вас или кого-то из ваших близких наблюдается высокая температура, лихорадка, одышка и сухой кашель, необходимо вызвать врача. Лихорадка при коронавирусе наблюдается в 90% случаев, сухой кашель — в 80%, а одышка — в 55% случаев.
Отдельно Ольга Титова подчеркнула, что носителями коронавируса становятся сейчас всё больше и больше людей. Действительно, у многих заболевание может протекать бессимптомно. Как отметила Татьяна Голикова в понедельник, 18 мая, на заседании президиума координационного совета по борьбе с коронавирусом при правительстве РФ, у 44% россиян болезнь проходит без каких-либо клинических проявлений. Но это не значит, что такой заболевший не может заразить других.
— Увы, не все соблюдают требования (самоизоляции — прим. ред.). Это понятно: весна, тепло, белые ночи, и молодёжь гуляет. Но помните, что 40% неблагоприятных контактов происходит в семье и при общении с друзьями. И если молодёжь может переносить вирус легко или бессимптомно, то близкие могут заболеть довольно тяжело, — напоминает врач-пульмонолог.
Пневмония является на сегодняшний день одним из типичных форм проявления COVID-19. При этом, собственно видов течения пневмонии тоже может быть несколько:
А вот самой коронавирусной инфекции, по информации Минздрава, у нас сейчас наблюдается сразу несколько курсов. При этом, в 30% случаев тесты не определяют COVID-19. Именно поэтому тестирование проводится несколько раз: на первый, третий, десятый и 11-й день. Если вирус всё же присутствует в организме, то последние тесты окажутся положительными.
Премьер-министр Михаил Мишустин заявил 18 мая, что в России удалось остановить рост заболеваемости коронавирусом. В первую очередь взрывного роста заболеваемости у нас не произошло благодаря вовремя объявленному режиму самоизоляции, считает он. И компенсирующие средства защиты, которыми сейчас в обязательном порядке необходимо пользоваться в общественном транспорте и магазинах, также позволяют снизить рост заболеваемости.
Между тем, многие уверены в бесполезности хирургических масок, которые носят в большинстве своём россияне. Ведь вирус имеет крайне малые размеры и без труда проникнет через подобный барьер…
— В ней мы не избежим заражения, но маской мы ставим барьер от заражённых частиц больного человека при его дыхании, чихании. Это первый барьер, который оградит здорового от больного, — отмечает Ольга Титова. — Мы с каждым днём узнаём все новое и новое о COVID`е, но главное мы знаем: входными путями в организм для коронавируса является эпителий дыхательных путей.
Главная болезнь 2020 года полна сюрпризов. Так, например, до сих пор до конца не изучены последствия заболевания для организма человека. Изначально врачи обнаружили, что коронавирус оставляет после себя в лёгких человека такой «подарок», как фиброз. Фиброз — это образование рубцов на лёгочной ткани, что приводит к затруднению дыхания в дальнейшем.
— А сегодня нам говорят наши коллеги из Китая, где это началось раньше, что явления, которые мы принимали за фиброз лёгочной ткани, — это не фиброз. То есть они (рубцы — прим. ред.) исчезают через определённое время, через месяц-два никакого следа не останется, — рассказала Ольга Титова. — Это не является истинным фиброзом.
Врач-инфекционист Елена Эсауленко также отмечает, что пока рано говорить о реальных последствиях коронавируса для организма.
— Через какое-то время будет больше данных, и мы будем знать о последствиях, — считает она.
А пока не стоит расслабляться и следует помнить, что чем лучше мы соблюдаем условия самоизоляции и компенсирующие меры предосторожности, тем быстрее эпидемия может пойти на спад.
Источник
Обзор
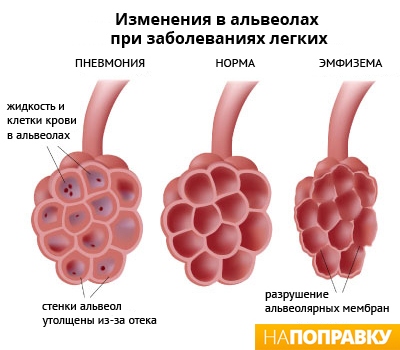
Пневмония (воспаление легких) — это воспаление ткани в одном или обоих легких, вызванное инфекцией.
На конце дыхательных трубок в легких (альвеолярных ходов) находятся крошечные мешочки, наполненные воздухом (альвеолы), собранные в пучки. При пневмонии эти мешочки воспаляются и наполняются жидкостью.
Самые распространенные симптомы пневмонии:
- кашель;
- высокая температура;
- затрудненное дыхание.
Наиболее частая причина пневмонии — пневмококковая инфекция, однако существуют много других видов бактерий и вирусов, вызывающих пневмонию.
Больных легкой формой пневмонии обычно лечат в домашних условиях. Им дают антибиотики, обильное питье и обеспечивают покой. Люди с хорошим здоровьем обычно поправляются безо всяких последствий.
У больных другими заболеваниями пневмония может проходить в тяжелой форме, и им может потребоваться лечение в больнице. Это вызвано тем, что пневмония может дать осложнения, которые в зависимости от состояния здоровья и возраста больного могут привести даже к летальному исходу.
По разным данным в России пневмонией ежегодно заболевает 1-2 млн. человек. Люди чаще болеют пневмонией осенью и зимой. Смертность от внебольничных пневмоний в России составляет по разным данным от 1% до 5%, но среди пациентов, требующих госпитализации и у пожилых людей, этот показатель в разы больше. Пневмонией можно заболеть в любом возрасте.
Симптомы пневмонии
Симптомы пневмонии могут развиваться очень быстро (за 24 — 48 часов) или относительно медленно, в течение нескольких дней. Проявления болезни различаются и могут быть похожи на симптомы других инфекций дыхательных путей, таких как острый бронхит.
Для пневмонии характерен кашель. Он может быть сухой или сопровождаться выделением мокроты (густой слизи) желтого, зеленого, коричневатого цвета или даже кровянистой.
Прочие распространенные симптомы:
- затрудненное дыхание — вдохи частые и неглубокие, возможна одышка даже во время отдыха;
- учащенное сердцебиение;
- сильное повышение температуры тела;
- общее плохое самочувствие;
- потливость и озноб;
- отсутствие аппетита;
- боли в груди.
Среди менее распространенных симптомов выделяют следующие:
- кашель с кровью (кровохарканье);
- головные боли;
- усталость;
- тошнота;
- рвота;
- свистящее дыхание;
- боль в суставах и мышцах;
- потеря ориентации во времени и пространстве (особенно у пожилых людей).
Если вы обнаружили у себя симптомы пневмонии, обратитесь к врачу, чтобы он поставил диагноз. Если у вас обнаруживаются выраженные симптомы, в частности, учащенное дыхание, боли или дезориентация в пространстве, обратитесь к врачу немедленно.
Причины пневмонии
Самая частая причина пневмонии — инфекция, обычно бактериального происхождения.
Однако пневмонию вызывают различные виды бактерий, вирусов и (изредка) грибки, в зависимости от того, где началась пневмония. Например, микроорганизмы, вызывающие пневмонию, подхваченную в больнице, отличаются от тех, которые могут вызвать ее в обычной жизни.
Микроорганизмы, вызывающие инфекцию, обычно попадают в легкие при вдыхании. В редких случаях пневмония может вызываться инфекцией в другой части тела. Тогда возбудитель пневмонии проникает в легкие через кровь.
Ниже подробно описываются четыре типа пневмонии.
Бактериальная пневмония
Наиболее частая причина пневмонии у взрослых — бактерия Streptococcus pneumoniae. Эта форма пневмонии иногда называется пневмококковой.
Реже возбудителями пневмонии являются другие виды бактерий, в том числе:
- Haemophilus influenzae;
- Staphylococcus aureus;
- Mycoplasma pneumoniae (вспышки заболеваемости происходят в среднем каждые 4-7 лет, обычно среди детей и молодежи).
В совсем редких случаях пневмонию вызывают следующие бактерии:
- Chlamydophila psittaci: эта бактерия является возбудителем редкой формы пневмонии, которая называется орнитоз или пситтакоз, которая передается людям от зараженных птиц, таких как голуби, канарейки, длиннохвостые и волнистые попугаи (эту форму пневмонии также называют попугайной болезнью или попугайной лихорадкой);
- Chlamydophila pneumoniae;
- Legionella pneumophila: вызывает легионеллёз, или «болезнь легионеров», необычную форму пневмонии.
Вирусная пневмония
Вирусы также могут вызывать пневмонию, чаще всего это респираторно-синцитиальный вирус (РСВ) и иногда вирус гриппа типов A или B. Вирусы чаще всего становятся возбудителями пневмонии у маленьких детей.
Аспирационная пневмония
В редких случаях причиной пневмонии становится попадание в легкие
- рвоты;
- инородного тела, например, арахисового ореха;
- вредного вещества, например, дыма или химического вещества.
Вдыхаемый предмет или вещество вызывает раздражение легких или повреждает их. Этот феномен называется «аспирационная пневмония».
Грибковая пневмония
Пневмония, вызываемая грибковой инфекцией легких, редко встречается у людей с крепким здоровьем. Чаще она поражает людей с ослабленной иммунной системой (см. ниже). Хотя грибковая пневмония встречается редко, ею чаще болеют люди, путешествующие в места, где этот вид инфекции более распространен: отдельные регионы США, Мексика, Южная Америка и Африка.
Некоторые медицинские названия грибковой пневмонии: гистоплазмоз, кокцидиоидомикоз и бластомикоз.
Группы риска по развитию воспаления легких
Люди в следующих группах более подвержены риску заболевания пневмонией:
- грудные младенцы и дети раннего возраста;
- пожилые люди;
- курильщики;
- больные с иными заболеваниями;
- люди с ослабленным иммунитетом.
Заболевания, повышающие вероятность заболевания пневмонией:
- прочие заболевания легких, такие как астма или муковисцидоз (фиброзно-кистозная дегенерация или кистозный фиброз);
- болезни сердца;
- болезни почек и печени;
- ослабленный иммунитет.
Ваш иммунитет могут ослабить:
- недавно перенесенная болезнь, например грипп;
- лечение рака, например химиотерапия;
- некоторые лекарства, принимаемые после пересадки органа (их специально принимают для того, чтобы ослабить иммунную систему, снижая тем самым отторжение ею пересаженного органа);
- ВИЧ или СПИД.
Диагностика пневмонии
Врач зачастую может диагностировать пневмонию, опросив вас о симптомах и осмотрев грудную клетку. В некоторых случаях могут потребоваться дополнительные исследования. Иногда пневмония трудно поддается диагностированию, так как многие симптомы совпадают с другими заболеваниями, такими как простуда, бронхит и астма.
Чтобы поставить диагноз, врач может сначала спросить:
- дышите ли вы чаще, чем обычно;
- страдаете ли вы от одышки (чувствуете себя запыхавшимся);
- как долго у вас наблюдается кашель;
- отхаркиваете ли вы мокроту, и какого она цвета;
- усиливаются ли боли в груди на вдохе или выдохе.
Врач, скорее всего, измерит вам температуру и прослушает стетоскопом грудную клетку спереди и сзади, чтобы определить, слышны ли характерные потрескивающие или дребезжащие звуки. Он может также прослушать вашу грудную клетку, постукивая по ней. Если ваши легкие заполнены жидкостью, они издают звук, который отличается от того, который издают нормальные, здоровые легкие.
Для подтверждения диагноза врач направит вас на рентген грудной клетки и другие исследования. Рентген грудной клетки может показать, насколько сильно поражены ваши легкие. Рентген также помогает врачу отличить пневмонию от других инфекционных заболеваний легких, например, бронхита. Кроме того проводится анализ мокроты и анализ крови. Анализ образцов мокроты или крови помогает определить причину инфекции — бактерию или вирус.
Скрининг на рак легких
Хотя это и встречается редко, но пневмония может быть симптомом скрытого рака легких у курильщиков и у людей в возрасте старше 50 лет. Если вы попадаете в одну из этих групп, ваш доктор может направить вас на рентген грудной клетки. Рак легких на рентгеновском снимке обычно выглядит как масса «бело-серого цвета».
Если рентгеновское исследование не выявило рака, рекомендуется сделать повторный снимок через 6 недель. Это делается для того, чтобы точно убедиться, что с вашими легкими все в порядке.
Лечение пневмонии (воспаления легких)
Больных легкой формой пневмонии обычно успешно лечат в домашних условиях. Им дают антибиотики, обильное питье и обеспечивают полный покой. В более тяжелых случаях может потребоваться лечение в больнице.
Лечение воспаления легких дома (амбулаторное)
Кашель может продолжаться еще 2-3 недели после окончания курса антибиотиков, а чувство усталости может сохраняться еще дольше, потому что ваше тело будет восстанавливаться после болезни. Если симптомы не начнут проходить в течение двух дней после начала лечения, сообщите об этом вашему врачу. Эффекта от лечения может не быть по следующим причинам:
- бактерии, вызывающие инфекцию, могут быть устойчивы к тем антибиотикам, которые вы принимали, — ваш доктор может прописать вам другой антибиотик взамен или в дополнение к первому;
- инфекцию может вызывать вирус, а не бактерия — антибиотики не действуют на вирусы, а иммунной системе вашего организма придется самой бороться с вирусной инфекцией, вырабатывая антитела.
Чтобы облегчить симптомы пневмонии, можно принимать болеутоляющие, такие как парацетамол или ибупрофен. Они помогут снять боль и сбить высокую температуру. Вам не следует принимать ибупрофен, если у вас:
- аллергия на аспирин или иные нестероидные противовоспалительные препараты (НПВП);
- астма, болезни почек, язва желудка или нарушение пищеварения.
Не рекомендуется принимать лекарства от кашля, тормозящие кашлевой рефлекс (кодеин, либексин и др.). Кашель помогает прочищать легкие от мокроты, поэтому если остановить кашель, инфекция может дольше оставаться в организме. Помимо этого, имеется мало доказательств того, что средства от кашля эффективны. Теплое питье с медом и лимоном поможет снять дискомфорт, вызываемый кашлем. Пейте много жидкости, чтобы не допустить обезвоживания, и много отдыхайте, чтобы ваш организм восстановился.
Если вы курите, сейчас как никогда важно бросить курить, так как это вредит вашим легким.
Пневмония редко передается от одного человека другому, поэтому больному можно находиться в окружении людей, включая членов семьи. Однако людям с ослабленной иммунной системой следует избегать контакта с больным пневмонией до того, как он начнет поправляться.
После облегчения симптомов вам, возможно, потребуется ещё какое-то время для полного выздоровления. При этом кашель может сохраниться. Если вас это беспокоит, поговорите со своим лечащим врачом.
Лечение пневмонии в больнице (стационарное)
При тяжелых симптомах вам может потребоваться лечь в больницу для лечения. Лечение в больнице будет включать прием антибиотиков и жидкостей внутривенно через капельницу и/или подачу кислорода через кислородную маску для облегчения дыхания.
В очень тяжелых случаях пневмонии подача воздуха в легкие может осуществляться через аппарат искусственной вентиляции легких в отделении реанимации и интенсивной терапии.
Врач, скорее всего, попросит вас прийти повторно примерно через 6 недель после начала приема антибиотиков. В некоторых случаях он может назначать повторные исследования, например, рентген грудной клетки, если:
- симптомы не стали проявляться меньше;
- симптомы вернулись;
- вы курите;
- вы старше 50 лет.
Осложнения пневмонии
Осложнения при пневмонии чаще наблюдаются у пожилых людей, маленьких детей и людей с некоторыми хроническими заболеваниями, например, диабетом. При возникновении осложнений вас направят на лечение в больницу.
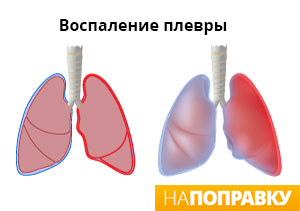
Наиболее распространенные осложнения при пневмонии — плеврит, абсцесс легкого и заражение крови (сепсис) — описаны ниже.

Плеврит — воспаление плевры, тонкой оболочки между легкими и грудной клеткой. В более редких случаях в пространстве между легкими и стенками грудной полости может накапливаться жидкость. Это явление называется «плевральный выпот». Плевральный выпот наблюдается у половины людей, лечащихся от пневмонии в больнице.
Жидкость может оказывать давление на легкие, затрудняя дыхание. Плевральный выпот обычно проходит сам по мере лечения пневмонии. Примерно в одном из 10 случаев лечения пневмонии в больнице происходит заражение жидкости в плевральной полости бактериями, что вызывает скопление гноя — так называемую эмпиему.
Обычно гнойные выделения выводятся с помощью иглы или тонкой трубки. В наиболее тяжелых случаях может потребоваться хирургическое вмешательство для удаления гноя и устранения вреда, нанесенного плевре и легким.
Абсцесс легкого — редкое осложнение пневмонии, которое чаще всего случается у людей с уже имеющимися другими серьезными заболеваниями или у лиц, злоупотребляющих алкоголем. Абсцесс легкого — это заполнение гноем полости в тканях легкого. Отхаркивание мокроты с неприятным запахом, опухание пальцев рук и ног — симптомы абсцесса легкого.
Абсцессы часто лечатся с помощью антибиотиков. Обычно прописывается курс антибиотиков внутривенно, затем — прием антибиотиков в форме таблеток на протяжении 4-6 недель. У большинства больных отмечается улучшение самочувствия в течение 3-4 дней. Важно не бросать прописанный курс антибиотиков, даже если вы чувствуете себя полностью здоровым, чтобы избежать повторного заражения легких. Примерно одному из 10 людей с абсцессом легкого требуется операция для откачивания гноя из абсцесса или удаления пораженной части легкого.
Заражение крови — еще одно редкое и тяжелое осложнение пневмонии, также известное как сепсис. Симптомы сепсиса:
- высокая температура тела (жар) — 38º C или выше;
- учащенное сердцебиение и дыхание;
- низкое кровяное давление (гипотония), при котором в вертикальном положении тела ощущается головокружение;
- изменение поведения, например, дезориентация в пространстве и времени;
- сниженное мочевыделение;
- холодная, бледная и липкая кожа;
- потеря сознания.
При заражении крови инфекция может распространиться в другие органы, такие как:
- внешние оболочки мозга (менингит);
- оболочка брюшной полости (перитонит);
- внутренняя оболочка сердца (эндокардит);
- суставы (септический артрит).
Эти типы инфекции называются также «метастатические инфекции» (от слова «метастаз» — отдалённый вторичный очаг патологического процесса) и обычно протекают тяжело. Для их лечения назначают большие дозы антибиотиков внутривенно.
К какому врачу обратиться при пневмонии?
С помощью сервиса НаПоправку вы можете найти хорошего терапевта или педиатра, которые обычно занимаются диагностикой и амбулаторным лечением воспаления легких. Если вам предложат госпитализацию, вы можете самостоятельно выбрать инфекционную больницу.
Как не заразить других при пневмонии
Остановить распространение микроорганизмов от вас к другим людям можно с помощью соблюдения правил гигиены. Например, при кашле или чихании закрывайте рот и нос одноразовым платком. Ссразу выбрасывайте использованные одноразовые платки в мусорное ведро или унитаз — микроорганизмы могут жить несколько часов после того, как покинут полость носа или рта. Регулярно мойте руки, чтобы предотвратить передачу болезнетворных микроорганизмов другим людям и их перенос на различные предметы.
Для защиты от пневмонии люди из групп повышенного риска должны делать прививки. Рекомендуются следующие прививки:
- прививка от пневмококка (пневмококковая вакцина);
- прививка от гриппа.
Курение, злоупотребление алкоголем и употребление наркотиков внутривенно может увеличить вероятность заболевания пневмонией. Курение наносит вред вашим легким, и в результате они становятся более восприимчивыми к инфекции. Поэтому если вы курите, лучший способ профилактики пневмонии — бросить к
