Если нет улучшений после лечения пневмонии

265 просмотров
3 июля 2020
Здравствуйте, подскажите пожалуйста, 9 день получаю лечение в стационаре от пневмонии инстицианального типа. Улучшения нет. Все симптомы, как и при поступлении на лечение в стационар: температура 37-37,5, приступообразный раздирающий кашель в ночное и утреннее время, мокрота с примесями крови плохо отходит, слабость, повышенная чсс 96 и выше, сильная одышка, тяжесть и сдавленность в грудной клетке, невозможность спать на спине, так как тяжесть в груди усиливается, последнее время сплю только на приподнятой подушке, так легче.
По флюорографии ставили диссиминированное течение, плевропневмонию. По результатам КТ – пневмония двухсторонняя инстицианального типа. Туберкулез исключили, тесты на ковид 9- отрицательные.
До лечения в стационаре получала лечение цефтриаксоном в/м – 2 р.в день, мукалтин, эффекта от лечения не было. Сейчас получаю лечение двумя антибиотиками, один из которых уже заменили на другой – это капельно. Второй антибиотик – кларитромицин 500 мг. – 2 р.в день – 9 день, капельно вводят ацетилсалициловую кислоту – 1 р.в день, ставят в/м витамины, а также амброксол в растворе по 4 мг. 3 раза в день и ингаляции. Эффекта тоже нет. Температура так и держится 37-37,5, симптомы все те же самые, как и до поступления на лечение в стационар. Сильная одышка, на спине спать не могу, только на боку на приподнятой подушке. Врач в стационаре поставил еще диагноз – респираторная недостаточность. Почему лечение от пневмонии не помогает? Может пневмония – не совсем точный и верный диагноз в моем случае?
Возраст: 32
Хронические болезни: Хронический бронхит, атрофический гастрит, мастодиния. На данный момент беспокоит еще и миозит икроножной мышцы и стопы.
На сервисе СпросиВрача доступна консультация пульмонолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Педиатр
Здравствуйте, вам нужно узнать сколько у вас с белок в крови и сколько фибриноген, д димер.
Вам капают левофлоксацин?
Попросите взять мокроту на флору и чувствительность к антибиотикам.
Юлия, 3 июля
Клиент
Екатерина, левофлоксацин мне отменили, мне он не пошел, началась сильная рвота.

Педиатр
Сердце обследовали?
Кт когда было последнее?
Юлия, 3 июля
Клиент
Екатерина, кт последнее было 16 июня. На кт меня направляли в другой населенный пункт, в этой больнице нет оборудования. Делали экг, результатов еще незнаю.

Терапевт
Добрый день! При неэффективности терапии встает вопрос о замене АБ- в ДАННОМ СЛУЧАЕ НУЖНО ЗАМЕНИТЬ КЛАЦИД НА ЛЕВОФЛОКСАЦИН. Кроме того. подтянуть иммунитет-бронхомунал 7 мг в сутки-10 дней. Вит .С ПРОДОЛЖИТЬ ПЛЮС АКВАДЕТРИМ. Курс АБ -терапии в Вашем случае должен быть непрерывным не менее 14 дней. Включить ЛФК! Не паниковать!

Пульмонолог
Юлия , добрый вечер! Вам необходимо дообследование ,исключить кардиогенную природу одышки: ЭКГ , УЗИ сердца . А так же КТ контроль,чтобы исключить распространения Пневмонии и вовлечение новых участков лёгких в воспалительный процесс. С уважением,Ольга.

Педиатр, Терапевт, Массажист
Добрый день. Сейчас идут действительно тяжелые пневмонии и чаще всего они так и текут в течение нескольких дней – плато без ухудшения. Но и без клинического улучшения. Динамику пневмонии отслеживают по изменению анализов крови, контроля компьютерной томографии, сатурации и аускультация, или прослушивания. Клинические вы не почувствуете за 4 дня никакой динамики, и это нормально. Если есть какие-то клинические анализы хотя бы вообще анализ крови, описание компьютерной томографии Если бы вы это приложили особенно в динамике это бы помогло оценить динамику течения пневмонии. К если этих документов у вас нету, то наличие или отсутствие динамики в вашем случае нужно уточнять у врача

Фтизиатр
Здравствуйте, Юлия. Сейчас Вы в стационаре, Вас наблюдают, корректируют лечение. Заболевание новое, но врачи уже научились бороться с ним. Если не помогает один антибиотик, его заменят на другой. Добавят эффективные противовирусные, другие препараты, которые уже доказали свою эффективность в борьбе с вирусом. Если Вас беспокоит одышка, обратите на это внимание лечащего врача : ЭКГ, коагулограмма, контроль артериального давления, холестерин… Не терпите неудобств, боль. Активно корректируйте с врачом лечение по своим ощущениям, общему состоянию. Не переживайте, выздоравливайте.

Диетолог, Терапевт, Пульмонолог
Здравствуйте. Это вирусная пневмония. В нашем регионе, чтобы прервать цикл активности вируса используют- Гидроксихлорохин, Тоцилизумаб, Сарилизумаб, Барецитиниб. Антибиотики не работают почти, единственное что осталось- Инванз, Имипинем с Циластатином. Лежите на животе не менее 16 часов в сутки, желательно дышать кислородом длительно. Скорейшего выздоровления.

Педиатр, Терапевт
Здравствуйте Юлия. По последним данным при пневмониях, особенно вирусным с тяжелым течением помогают препараты
1. Дексаметазон – гормональное средство
2. Фамотидин противоязвенный препарат, случайно нашли, что он помогает.
Обсудите с врачом прием этих лекарств.
С уважением, доктор мед.наук, профессор. Здоровья и удачи.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ведение пациентов с пневмонией. Что делать если нет эффекта от лечения пневмонии?
– Кислород: подача увлажненного кислорода должна продолжаться до тех пор, пока Ра02 при дыхании пациента воздухом не станет > 8 кПа (60 мм рт. ст.), а сатурация > 90 %.
– Водный баланс: скрытые потери жидкости больше, чем в норме, за счет лихорадки (примерно на 500 мл в сутки на 1 °С) и тахипноэ. Пациенты с тяжелой пневмонией должны получать достаточный объем жидкости внутривенно (2—3 л/день); если при поступлении имелись отклонения в содержании креатинина и электролитов, необходимо проводить их ежедневный мониторинг. При олигурии или креатинине плазмы > 200 мкмоль/ л необходим контроль ЦВД.
– Обезболивание при плевральной боли: парацетамол или НПВС, например, ибупрофен.
– Физиотерапия: показана пациентам при трудно отходящей мокроте и наличии бронхоэктазов. При вязкой мокроте и непродуктивном кашле также может оказаться полезным введение 0,9 % раствора хлорида натрия через небулайзер.
– Бронходилатационная терапия: сальбутамол или ипратропиум через небулайзер следует применять у пациентов с хроническими обструктивными заболеваниями легких или бронхиальной астмой.
– Антибиотикотерапия. Если при поступлении было начато внутривенное введение антибиотиков, через 48—72 ч можно перейти на прием антибиотиков внутрь при условии улучшения состояния пациента, отсутствии рвоты и диареи. К этому моменту должны быть получены результаты бактериологического и серологического исследований. На их основании следует скорректировать начальную терапию; в сомнительных случаях проконсультируйтесь с микробиологом.
• При пневмококковой пневмонии антибиотики следует принимать еще в течение 3 дней после нормализации температуры.
• При пневмонии, вызванной микоплазмой, Legionella или Chlamydia pneumoniae, антибиотики используются, по меньшей мере, в течение 2 недель.
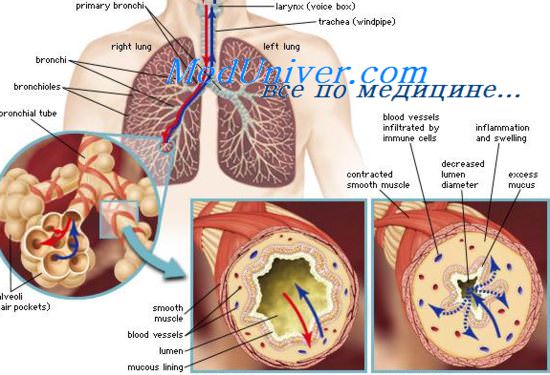
Что делать если нет эффекта от лечения пневмонии?
Обратите внимание на следующие пункты:
– Повторно проанализируйте клинические, микробиологические и рентгенологические данные. Уверены ли вы в диагнозе пневмонии и в том, что антибиотикотерапия адекватна возможным возбудителям?
• Проведите повторное обследование пациента и оцените возможность метастатической инфекции (септикопиемия, септический артрит, перикардит или инфекционный эндокардит).
• Повторите рентгенологическое обследование легких. Появились ли какие-либо новые признаки, такие как полости в легких или плевральный выпот? При наличии выпота его необходимо аспирировать и направить на микробиологическое исследование. Если плевральный выпот мутный, имеет гнойный характер, полностью удалите его из плевральной полости и назначьте лечение, как при эмпиеме (проконсультируйтесь с торакальным хирургом). рН плеврального выпота < 7 также свидетельствует скорее в пользу эмпиемы, чем парапневмонического выпота.
– Исключите сопутствующие заболевания дыхательных путей и легких, такие, как ХОЗЛ, бронхоэктатическую болезнь, рак бронха или попадание инородного тела в дыхательные пути.
– Исключите туберкулез легких. Направьте мокроту для окраски по Циль-Нильсену. При отсутствии мокроты рассмотрите возможность проведения бронхоскопии. Можно выполнить пробу Манту (0,1 мл или 1 на 10000 внутрикожно), однако интерпретация ее может быть затруднена — четко положительная проба является доказательством активной инфекции, но отрицательный результат не исключает ее наличия.
– Исключите ВИЧ/СПИД. При возможной ВИЧ-инфекции определите уровень антител к ВИЧ.
– Исключите неинфекционные причины теней на рентгенограмме легких, например, инфаркт легкого, отек легких и рак бронха.
– Используйте мощные антибиотики с более широким спектром при обнаружении необычных или резистентных микроорганизмов.
– Проконсультируйтесь с пульмонологом. Может быть показано проведение фибробронхоскопии.
Послеоперационный период: пневмония или ТЭЛА?
Остро возникшию одышка и лихорадка характерны для обоих заболеваний. В пользу пневмонии свидетельствуют лихорадка (> 39 °С) и лейкоцитоз (> 15 х 109/л) в начале заболевания и гнойная мокрота. При неясном диагнозе проводите лечение обоих заболеваний до выполнения вентиляционного/перфузионного сканирования легких.
– Вернуться в оглавление раздела “Скорая помощь. Неотложные состояния.”
Оглавление темы “Неотложная помощь при легочной патологии.”:
1. Перикардит. Первая помощь при перикардите.
2. Тампонада сердца. Первая помощь при тампонаде сердца.
3. Тромбоз глубоких вен. Первая помощь при тромбозе глубоких вен.
4. Приступ бронхиальной астмы. Врачебная тактика при приступе бронхиальной астмы.
5. Ведение пациента с бронхиальной астмой. Что делать после купирования присутпа астмы?
6. Хронические обструктивные заболевания легких. Тактика врача при обострении ХОЗЛ.
7. Ведение пациентов с обструктивными заболеваниями легких. Принципы терапии ХОЗЛ.
8. Ведение пациентов с артериальной гипертензией. Отек легких.
9. Врачебная тактика при пневмонии. Первая помощь при пневмонии.
10. Ведение пациентов с пневмонией. Что делать если нет эффекта от лечения пневмонии?
Источник
06.10.2009, 11:27 | |||
| |||
Пневмония без улучшений Всвязи с отсутствием улучшений, прокомментируйте пожалуйста схему лечения. |
06.10.2009, 11:35 | ||||
| ||||
Снимок выложите, пожалуйста. Алоэ, аспирин, аскорутин, магнитно-лазерная терапия для лечения пневмонии не нужны. |
06.10.2009, 11:45 | ||||
| ||||
необходим общий анализ мокроты и 3х кратный на КУМ. |
06.10.2009, 14:47 | |||
| |||
Не курю и не курил. Мокроту на анализ сдам завтра, результат в понедельник. |
06.10.2009, 14:59 | |||
| |||
Снимки с муаром от монитора получились, если мешает, попробую переснять. |
06.10.2009, 15:24 | ||||
| ||||
1) Цефазолин в большинстве случаев не годится для лечения внебольничной терапии. Более того, не соблюдена кратность – он не назначается 2 раза в сутки. |
06.10.2009, 15:46 | |||
| |||
В стационаре у нас такие условия, что здоровым оттуда еще никто не выходил. Поищу другого врача, но как проверить его адекватность? |
06.10.2009, 15:52 | ||||
| ||||
Да это вот как раз трудно сказать. Может быть, кто-нибудь что-нибудь про Набережные Челны и посоветует. |
07.10.2009, 01:22 |
По возможности выполните ФВД. |
07.10.2009, 03:05 | |||
| |||
Постоянной одышки нет. Бывает с кровати встану и чувствую, что тяжело дышу, а могу и два этажа без одышки подняться. Ни вдох, ни выдох не затруднен, просто как-будто объема легких не хватает. В лежачем положении проходит. 3 года назад на почве переутомления были сильные панические атаки с тахикардией и так же воздуха не хватало. Может и сейчас ВСД проявляется. Да, еще с 7 до 17 лет стоял на учете с бронхиальной астмой. С тех пор ФВД не делал, попробую повторить. P.S. Собственно, сегодня утром кашля и обычного откашливания не было. Пытался накашлять мокроты на анализ, не получилось, только немного прозрачной слизи. Дыхание свободное. |
07.10.2009, 08:06 | |||
| |||
Цитата: Сообщение от Dr. Да это вот как раз трудно сказать. Может быть, кто-нибудь что-нибудь про Набережные Челны и посоветует. Участковый терапевт у меня бабушка 67 лет, на ее счету уже несколько запущенных случаев (есть у нас в городе сайт с отзывами об участковых). Не на свой участок попасть очень проблематично. Есть 4 платных клиники, в 2-х есть терапевт, у одного из которых я лечусь. Вторая терапевт-гастроэнтеролог, вот и весь выбор. Есть еще инфекционка одна на весь город (600 тыс) куда всех подряд кладут. У друзей там ребенка от пневмонии 3 недели безуспешно лечили всем подряд, пока через знакомых не вышли на главного педиатра города, после чего какие-то новые лекарства нашлись и ребенка в 3 дня вылечили. Такая вот ситуация с медицинским обслуживанием. |
07.10.2009, 08:27 | ||||
| ||||
Цитата: Сообщение от sm_kelt . Да, еще с 7 до 17 лет стоял на учете с бронхиальной астмой. Это существенное дополнение, которое должно было прозвучать в посте № 1. Комментарии к сообщению: __________________ |
07.10.2009, 09:37 | |||
| |||
Насчет б/астмы сразу не подумал, т.к. давно очень было. Да и не один врач правильность этого диагноза (поставили в 1985 г.) под сомнения ставил. Якобы, если была б/астма, то не могла сама пройти. |
07.10.2009, 09:40 | ||||
| ||||
Да, спирография и ФВД – одно и то же. Скажите, компьютерную томографию грудной клетки насколько проблематично Вам сделать? |
07.10.2009, 11:21 | |||
| |||
Рентгеновские томографы есть. Уточню. А зачем томография? Диагносты озадачили. Спирографию с бронхолитиком делать или без? |
Источник
