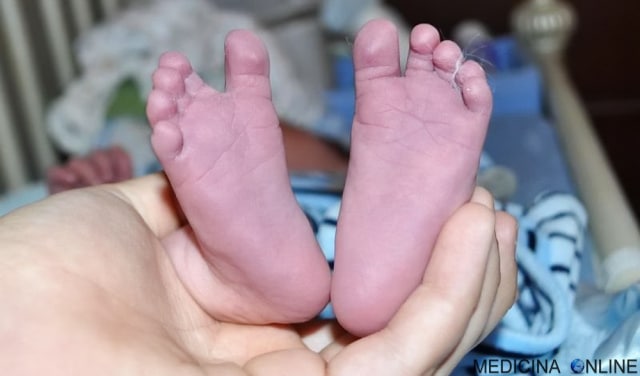
Цианоз носогубного треугольника при пневмонии фото
Любой человек, у которого были проблемы с прыщами на лице, знает, как трудно удержаться от их выдавливания. Прыщики на носу и вокруг рта выглядят особенно неприятно, потому что находятся на самом виду и вызывают дискомфорт. Врачи предупреждают, что эту область лица нельзя травмировать. Не зря носогубный треугольник также называют треугольником смерти.
А ещё эта область лица, меняя цвет, предупреждает о развивающихся в организме патологиях. Итак, о чем же нам расскажет носогубный треугольник и почему его нельзя трогать.
Где находится треугольник смерти на лице человека
Смертельный треугольник есть на лице у каждого человека. Он захватывает губы и нос, ограничиваясь носогубными складками.
Инфекция в «треугольнике смерти» убивает мозг
Носогубная область характеризуется специфической венозной васкуляризацией: проходящие здесь кровеносные сосуды соединяются с мозгом. Лицевые вены не имеют клапанов, что способствует более быстрому распространению инфекции.
Хотя ситуации, когда инфицирование приводит к угрозе здоровью и жизни, встречаются редко, стоит знать эту особенность организма и избегать любого вмешательства в носогубной области.
Осложнения, возникающие из-за инфекции в области носогубного треугольника приводят к кавернозному синуситу. Воспаления часто появляются после заражения стафилококком или другими бактериями, которые после травмы или после выдавливания прыщей проникают в поврежденные ткани.
Развивающаяся инфекция, которая не будет столь опасной в других местах, в этом случае приводит к тяжелым заболеваниям — менингиту и абсцессу мозга. Поэтому, если у вас есть проблемы с кожей, нужно лечить инфекцию, но не в коем случае не пытаться избавиться от прыщей выдавливанием.
Тромбофлебит лицевых вен и тромбоз кавернозного синуса — тяжелые осложнения, которое в настоящее время встречается редко благодаря антибиотикам. Особенно опасен тромбоз синуса. Люди, у которых развивается патология, жалуются на жар, озноб, головную боль, рвоту, тошноту и нарушение сознания. На более поздней стадии развития заболевания возникают проблемы со зрением, что является результатом паралича черепно-мозгового нерва.
У пациентов наблюдаются:
- нарушение зрения;
- светобоязнь,
- мидриаз;
- отек вокруг глаз
- гипералгезия лица.
Тромботический синусит лечат с помощью антибиотиков, антикоагулянтов или глюкокортикостероидов. В некоторых случаях может потребоваться хирургическая очистка кавернозного синуса.
О чем говорит цвет носогубного треугольника
По цвету и состоянию носогубного треугольника можно оценить наличие нарушений в организме у детей и взрослых ещё до появления других симптомов. Но самостоятельно ставить диагноз, опираясь только на изменение цвета кожи, нельзя. Определить болезнь может только врач, который оценит другие признаки и проведет необходимые тесты.
Белый носогубной треугольник
Если носогубный треугольник приобрел бледную окраску и стал выделяться на лице — это серьезный повод проверить здоровье.
Бледность кожи в этой области может указывать на целый ряд опасных проблем:
- Недостаточность работы сосудов, итогом чего станут судороги, атеросклероз и др. патологии
- Заболевания органов дыхания. Носогубный треугольник бледнеет или становится синим при бронхите, пневмонии, тяжелом тонзиллите, бронхиальной астме и дыхательной недостаточности.
- Анемию, при которой клетки недополучают кислород из-за снижения количества гемоглобина.
- Локальное нарушение кровотока в мелких подкожных сосудах при простуде или стрессе.
Синий носогубный треугольник
Посинение носогубного треугольника (цианоз) требует срочной помощи, так как это признак кардиологических патологий.
У детей побледнение или синий цвет носогубного треугольника — первый симптом врожденного порока сердца. У взрослых это признак сердечной недостаточности. Если начинается приступ, носогубный треугольник синеет прямо на глазах.
Желтый носогубный треугольник
Кожа в области губ и носа желтеет при тяжелых поражениях печени и закупорке желчных протоков. Заметив такой симптом, нужно немедленно обратиться к врачу и пройти УЗИ брюшной полости.
Красный носогубной треугольник
Кожа в носогубном треугольнике краснеет при следующих патологиях:
- Аллергическая реакция. Симптомы индивидуальной непереносимости возникают при воздействии на кожу аллергенов: косметики, лекарств, трав и т. д, Также красноту в носогубной области вызывает системная аллергия на шерсть, еду, лекарства. Гиперемия часто сопровождается зудом, шелушением, сыпью, аллергическим ринитом, слезотечением, чиханием.
- Периоральный дерматит. Это тип аллергической реакции с локальным расположением вокруг рта). При периоральном дерматите кожа краснеет, раздражена, покрыта мелкой гнойничковой сыпью.
- Демодекоз. Заболевание вызывает микроскопический паразит — клещ демодекс. Он может не проявляться годами и активируется под воздействием провоцирующих факторов: низкого иммунитета, гормональных скачков. Обычно демодекоз начинается с покраснения носогубного треугольника, после чего клещ распространяется на нос и щеки.
- Стрептодермия, грибковые заболевания и др.кожные болезни.
Онемение носогубного треугольника
Онемение в области губ и носа проявляется, если у человека:
- Шейный остеохондроз. Проявляется частыми головными болями, болью при движении шеи.
- Недостаток витаминов группы В. Другие симптомы: чрезмерная усталость, ухудшение памяти, спад концентрации внимания, бессонница.
- Паралич Белла или неврит. Сопровождается болью за ушами, невозможностью закрыть веки и визуально заметной асимметрией лица.
- Невроз, депрессия или вегетососудистая дистония.
Треугольник смерти: как умерли королева Вюртемберга Катаржина и композитор Скрябин
Прыщи в области носогубного треугольника погубили много людей — мужчин и женщин, в т.ч. известных. Приведем всего два показательных примера, подтверждающих опасность самостоятельного вмешательства.
Королева Вюртемберга Катаржина. Новый 1819 год начался для королевской семьи в Штутгарте. Все шло как обычно: торжественная молитва, ужин, прогулка, оперное представление. Вечером 3 января королева Катарина Павловна, дочь императора Павла, заметила у себя в правом углу рта прыщ. Женщина его выдавила и легла спать.
На следующий день королева посетила конный завод в Шарнхаузене. А вечером пожаловалась врачам на боль и опухоль с правой стороны лица. Утром следующего дня у женщины поднялась температура, боль усилилась, а опухоль распространилась на верхнюю губу. Снять симптомы не удавалось. 9 января королева умерла. Ей было всего 30 лет.
Александр Скрябин. Ещё один подобный пример — гибель Александра Скрябина. Русский композитор умер от заражения крови, начавшегося после выдавливания прыщей.
Поделиться ссылкой:
Источник
1. Характерные признаки пневмонии
2. Первые симптомы пневмонии. Какие они?
3. Первые признаки крупозной пневмонии
4. Первые признаки очаговой пневмонии
Воспаление легких — коварное заболевание, признаки которого необходимо выявлять на ранних этапах развития. Для пневмонии характерно быстрое начало, что представляет большую угрозу для жизни больного и тем более для жизни детей у которых симптомы нарастают почти молниеносно на фоне незрелой иммунной системы.
Нередко возбудителем пневмонии является условно-патогенная флора, обитающая в дыхательных путях, в частности, пневмококк. Патогенные свойства типичных обитателей легочных путей проявляются в момент ослабление защитных свойств организма — развитие иммунодефицита.
Характерные признаки пневмонии
Пневмония, как правило, развивается на фоне острых вирусных инфекций.
Признаки пневмонии:
- Температура тела от 38°С и выше.
- Кашель со слизисто-гнойной мокротой.
- Кашель с отделяемой «ржавой мокротой».
- Повышенная потоотделяемость.
- Возможны боли в груди при кашле.
- Синюшная окраска кожи.
- Озноб на фоне лихорадки.
- Одышка инспираторного характера.
В тяжелых случаях пневмония протекает с явным румянцем на щеках и цианозом носогубного треугольника. У таких пациентов выражена инспираторная одышка. Нередко, на губах и подбородке появляются герпетические высыпания. Со стороны сердечно-сосудистой системы характерен частый пульс со сниженными значениями артериального давления.

Если обнаружены первые признаки воспаления легких, то следует незамедлительно начать лечебные мероприятия, чтобы не дать заболеванию прогрессировать из легкой степени в более тяжелую, тем самым предостерегая больного от возможных осложнений.
Первые симптомы пневмонии. Какие они?
Как уже было упомянуто выше, первые признаки пневмонии сопровождает повышенная температура тела. На начальных этапах воспаления, температура имеет фебрильные значения, из-за чего нередко больные упускают начало развития заболевания. Поскольку при ОРВИ температурные значения в тех же самых пределах, что и при острой пневмонии, стоит внимательно следить за состояние организма, особенно если температура вновь превысила нормальные значения. Вместе с гипертермией появляются дополнительные симптомы, в частности, озноб, который проявляется болезненным чувством холода на начальной стадии лихорадки. На фоне гипертермии возникает артериальное полнокровие или гиперемия. Такое состояние проявляется покраснением кожных покровов с наличием повышенной потливости.
В первые дни болезни, обычно кашель сухого характера, но, спустя два дня появляется мокрота с гнойным содержимым. Такой биологический материал очень ценен в плане диагностики возбудителя пневмонии. В запущенных стадиях болезни у пациентов появляются боли в грудной клетке при кашле. Причиной боли может служить избыточное напряжение мышц дыхательной мускулатуры, но также и распространение патологического процесса за пределы легочной ткани, на плевральные листки.

Выше говорилось о синюшности кожных покровов. Такие признаки возникают при тяжелых формах болезни. Часто, акроцианоз сопровождается синюшностью области носогубного треугольника с характерным признаком инспираторной одышки. Эти признаки однозначно свидетельствуют о развивающейся дыхательной недостаточности, когда легочная ткань неспособна адекватно обеспечить все потребности организма в кислороде. У больных возникает чувство удушья, частота дыхательных движений значительно возрастает и они принимают вынужденное положение, чтобы облегчить поступление воздуха в легкие.
В случае крупозной пневмонии, когда поражается значительная часть легкого, состояние человека характеризуется особенной тяжестью.
В легочной ткани интенсивно проходят процессы экссудации, когда плазменная часть крови, переходит из сосудов в просвет альвеол. Вместе с серозной жидкостью в просвет легких пропотевают форменные элементы крови, включая эритроциты. Поэтому при кашле появляется симптом «ржавой мокроты», иными словами, в слизистом отделяемом присутствуют гемолизированные красные кровяные тельца.
Первые признаки крупозной пневмонии
Первые симптомы пневмонии проявляются со стороны бронхиальной структуры легких. К ним относятся:
- Болезненный кашель.
- «Ржавая мокрота».
- Акроцианоз.
- Тахипноэ.
- Одышка.
Кашель при долевом поражении легких возникает в ответ на раздражение ирритантных рецепторов, локализованных в слизистой оболочке гортани, бронхов и плевре. Накопление мокроты в бронхах мелкого калибра, не провоцирует развитие защитного кашлевого рефлекса, поскольку в нижних дыхательных путях отсутствуют специфические рецепторы. И только тогда, когда экссудативная жидкость достигает крупных бронхов, развивается кашель.

Не стоит пренебрегать этой физиологической особенностью, поскольку она отрицательно сказывается на диагностики раннего этапа развития патологии. На рентгеновских снимках отчетливо прослеживаются симптомы инфильтрации альвеолярных структур легких, в то время как объективно, состояние больного не изменено.
Кашель первых суток сухой, но на вторые появляется мокрота рыжеватого цвета. На этапе разгара болезни состояние человека резко ухудшается из-за нарастающей концентрации токсинов, выделяемых бактериями. К третьим суткам появляются все признаки дыхательной недостаточности. Частоты дыхания достигает сорока дыхательных движений в минуту. Вместе с тем отмечается повышение частоты сердечных сокращений.
При крупозном воспалении, в просвете бронхов и альвеол скапливается специфическая жидкость, богатая белком — фибрином. Знать об этой особенности очень важно, поскольку из-за неадекватного и позднего лечения может развиться осложнение — карнификация легочной ткани.
Болевой синдром развивается в следствие распространения воспалительного процесса на плевральные листки. Довольно часто в плевральной полости скапливается экссудативная жидкость, которая сдавливает легкое.

Первые признаки очаговой пневмонии
Зарождение воспалительного процесса начинается в слизистой оболочке верхних дыхательных путей, с последующим распространением на эпителий бронхов и остальную легочную ткань. Очаги воспаления представляют собой фокусы, охватывающие, сравнительно небольшие участки и редко переходят за пределы дольки легкого.
Признаки очаговой пневмонии:
- Фебрильная температура тела.
- Бледность кожных покровов.
- Ослабленное дыхание на стороне поражения.
- Кашель с отхождением слизисто-гнойной мокроты.
Заболевание развивается постепенно, первые симптомы воспаления легких типичны для острой респираторной вирусной инфекции. Поэтому обычно на начальном этапе больному проводится стандартная дезинтаксикационная терапия, так как подозрения на развитие воспалительного процесса в легких нет.
В диагностике заболевания большое внимание уделяют результатам рентгенологического исследования органов грудной клетки. На снимках обнаруживают очаговые инфильтраты в виде затемнений. Общий анализ крови позволяет поставить диагноз на основании лейкоцитоза, повышения скорости оседания красных кровяных клеток и повышения содержания специфических белков. Температура тела поднимается до 38-39°С, однако, у ослабленных больных температура может подниматься лишь до субфебрильных значений. При своевременно начатом лечении продолжительность лихорадочного синдрома не более пяти дней. Частота дыхательных движений не превышает тридцати движений в минуту, а пульс достегает ста ударов в минуту. Аускультативно, на стороне поражения выслушиваются сухие или влажные хрипы, сердечные тоны приглушены.

При запущенном воспалительном процессе, очаги пневмонии могут сливаться, в результате развивается сливная пневмония с появлением признаков дыхательной недостаточности. Появление цианоза носогубного треугольника (синюшность верхней губы), нарастание одышки с увеличением частоты дыхательных движений. Двигательная активность грудной клетки может быть ослаблена на стороне поражения или вовсе отсутствовать.
Стрептококковые пневмонии часто осложняются развитием экссудативного плеврита. Пневмонии, вызванные палочкой Фридлендера, могут сопровождаться распространением гнойного воспаления на окружающие ткани, с появлением множественных абсцессов. Очень важно уметь дифференцировать ОРВИ от начинающегося воспаления легких, поскольку своевременно начатое лечение способствует скорейшему выздоровлению больного и профилактике возможных осложнений.
Источник
Что такое цианоз?
Медицинский термин «цианоз» указывает на голубовато-пурпурный цвет кожи и слизистых оболочек, типичное следствие недостаточного количества кислорода в крови. Следовательно, цианоз может возникать из-за нарушений кровообращения или дыхания, которое возникает в результате снижения уровня кислорода в крови, в частности:
- чрезмерной концентрацией дезоксигенированного гемоглобина в кровеносных капиллярах из-за дефицита центральной оксигенации (с уменьшением оксигенированного Hb);
- замедлением периферического кровообращения (венозный стаз) с последующим увеличением выделения кислорода из гемоглобина тканями;
- увеличением концентрации производных гемоглобина (таких как метгемоглобин или сульфоемоглобин) в капиллярном русле.
Цианоз связан с различными состояниями, многие из которых опасны для жизни: гипоксия, сильное охлаждение (переохлаждение), обструкция дыхательных путей, вызванная инородным телом (удушье), сердечная недостаточность, затруднение дыхательной функции и остановка сердечно-легочной системы. У новорожденных это может проявляться в результате врожденных пороков сердца или респираторного дистресс-синдрома.
Гемоглобин, кровоснабжение кожи и цвет кожи.
Цвет кожи определяется не только составом и концентрацией двух пигментов (каротина и меланина), но и кровоснабжением кожи. Красные кровяные тельца содержат гемоглобин (Hb), который связывает кислород для его транспортировки в организм. Окисленный кислородом Hb приобретает ярко-красный цвет, что придает кровеносным сосудам, находящимся под кожей, розоватый цвет, более заметный на объектах со светлым цветом лица.
Во время воспалительного процесса, т.е. при расширении сосудов, этот цвет становится более выраженным. И наоборот, после снижения системной васкуляризации поверхностные сосуды теряют кислород, а восстановленный (или деоксигенированный) гемоглобин меняет цвет, становясь темнее. В результате поверхность кожи и слизистые оболочки приобретают темно-синий цвет и называются цианозом.
Симптомы цианоза

Цианоз проявляется в тканях на поверхности кожи из-за низкого насыщения кислородом. В частности, его легко обнаружить на уровне губ, ногтевого ложа, ушных раковин, скул, слизистых оболочек и других местах, где кожа особенно тонкая. Цианоз может или не может быть связан с другими симптомами, которые варьируются в зависимости от основного состояния.
Сердечные и респираторные симптомы, связанные с цианозом:
- боль в груди;
- затрудненное дыхание, включая учащенное дыхание (тахипноэ) и одышку (диспноэ);
- кашель с темной слизью.
Другие симптомы, которые могут возникнуть при цианозе:
- лихорадка;
- летаргия;
- головная боль;
- изменения в психическом статусе, включая спутанность сознания и потерю сознания, даже на короткое время.
Физиопатологические механизмы
С физио-патогенетической точки зрения цианоз вызывают три механизма:
- Системная десатурация кислорода: проблема с легкими (астма, ХОБЛ, рак легких…) или сердцем (сердечные заболевания различных видов) может привести к недостаточной концентрации оксигемоглобина в артериальной крови (из-за малого кислорода Hb снижается).
- Замедление периферического кровообращения, в связи с проблемами кровообращения (например, варикоз, фибрилляция предсердий, сердечная недостаточность), может возникнуть повышенное выделение кислорода из части периферических тканей.
- Генерализованный цианоз может проявляться во время определенных отравлений (приеме лекарств/токсинов или металлов, таких как серебро или свинец, отравление угарным газом), образуя аномальные соединения гемоглобина, такие как метгемоглобин или сульфоемоглобин.
На основе этих причинных механизмов описаны два основных типа цианоза:
- центральный цианоз (влияет на весь организм);
- периферический цианоз (поражает только конечности или пальцы).
Цианоз может быть ограничен только одним участком тела, например конечностями, и в этом случае он связан с локальными нарушениями кровообращения.
Некоторые дерматологические состояния могут вызвать изменение цвета кожи, имитирующее цианоз, даже при наличии достаточного уровня кислорода в капиллярных ложах.
Цианоз также может быть вызван внешними факторами, такими как большая высота (потому что в воздухе «меньше кислорода») или воздействием холодного воздуха или воды, которые вызывают сужение сосудов.
Центральный цианоз
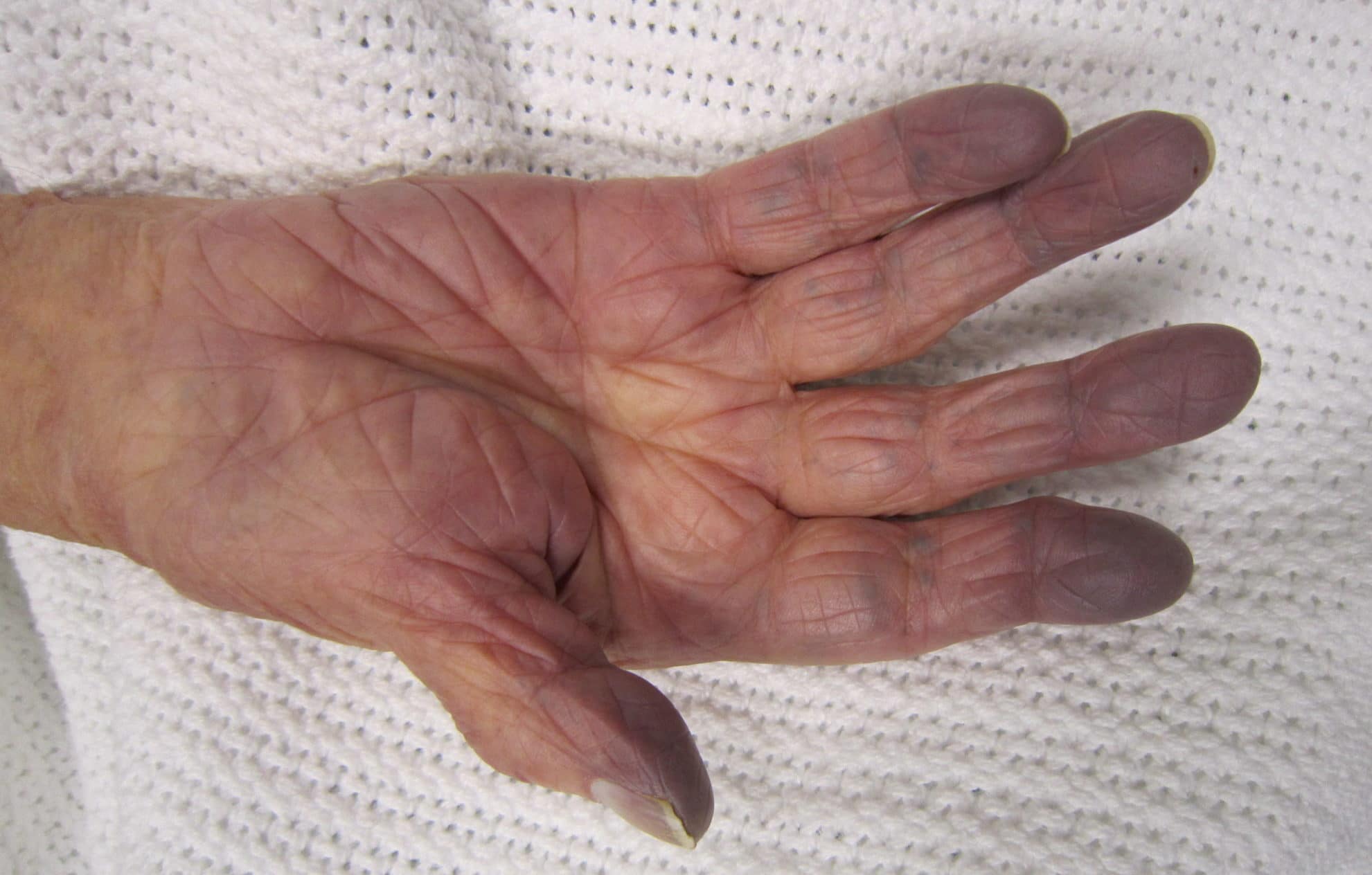
Центральный цианоз часто возникает из-за проблем с кровообращением или легкими, что приводит к плохому насыщению крови кислородом. Он развивается, когда концентрация дезоксигенированного гемоглобина (пониженный Hb = не оксигенированный) равна или превышает 5 г/100 мл.
У взрослых с нормальными показателями гемоглобина (13,5-17 г/дл у мужчин, 12-16 г/дл у женщин) центральный цианоз проявляется, если насыщение кислородом составляет ≤ 85% (совпадает с недостаточным насыщением O2 в крови).
В норме концентрация дезоксигемоглобина в венозной крови составляет около 3 г/100 мл; это значение варьируется в зависимости от увеличения или уменьшения общего значения Hb. Следовательно, критическая концентрация, которая вызывает цианоз, легче достигается во время полиглобулии, то есть у пациентов с высокой концентрацией гемоглобина (абсолютной) в крови, и с большими трудностями у пациентов с анемией (у этих пациентов насыщение должно падать до около 60%, прежде чем цианоз станет очевидным). В результате, дефицит кислорода может быть более выраженным у пациентов с анемией, у которых нет цианоза, чем у пациентов с цианозом с высоким уровнем гемоглобина в крови.
Возможные причины центрального цианоза включают:
1. Центральная нервная система (нарушение нормальной вентиляции):
- внутричерепное кровоизлияние;
- злоупотребление определенными наркотиками ли передозировка наркотиками (например, героином);
- тонико-клонический кризис (например: эпилептический припадок).
2. Дыхательная система:
- пневмония;
- бронхиолит;
- бронхоспазм (например, астма);
- лёгочная гипертензия;
- тромбоэмболия легочной артерии;
- плевральный выпот;
- фиброз легких;
- гиповентиляции;
- хроническая обструктивная болезнь легких (эмфизема и хронический бронхит);
- обструкция верхних дыхательных путей.
3. Сердечно-сосудистая система:
- Врожденные пороки сердца (например, тетралогия Фалло, порок сердца с лево-правым шунтом, дефекты перегородки и т. д.);
- сердечная недостаточность;
- вальвулопатии;
- инфаркт миокарда;
- выраженная гипотензия (шок);
- хронический перикардит.
4. Другие причины:
- тяжелая метгемоглобинемия (перепроизводство аномального гемоглобина);
- полицитемия;
- обструктивное апноэ во сне;
- снижение парциального давления кислорода в атмосфере: на большой высоте цианоз может развиться на высотах> 2400 м;
- гипотермия (длительное воздействие холода);
- синдром Рейно (из-за серьезного ограничения притока крови к пальцам рук и ног);
- акроцианоз (стойкий, безболезненный и симметричный цианоз рук, ног или лица, вызванный спазмом мелких сосудов кожи, в ответ на холод).
Периферический цианоз
В этом случае у пациентов с цианозом происходит нормальное насыщение системного артериального кислорода, но их периферическое кровообращение замедляется (застой крови в тканях). Цианоз может быть результатом артерио-венозной разницы в оксигенации, что может привести к увеличению выделения кислорода периферическими тканями.
Все факторы, которые способствуют центральному цианозу, могут вызывать появление периферических симптомов; тем не менее, периферический цианоз может также возникнуть при отсутствии сердечной или легочной дисфункции.
В причинах периферического цианоза могут быть виноваты:
- все наиболее распространенные причины центрального цианоза;
- венозная гипертензия;
- снижение сердечного выброса (например: сердечная недостаточность, гиповолемия и т. д.);
- артериальная обструкция (например: заболевание периферических сосудов);
- венозная обструкция (например: тромбоз глубоких вен, тромбофлебит и т. д.);
- генерализованная вазоконстрикция из-за воздействия холода (синдром Рейно).
Диагностика цианоза
Оценка состояния пациента с цианозом включает следующие этапы:
- Анамнез: наличие врожденного порока сердца, приема лекарств или воздействия химических веществ (которые приводят к аномалиям гемоглобинам).
- Медицинское обследование для дифференциации центрального цианоза от периферического;
- Если цианоз локализован на одном конце, исследуется наличие периферической сосудистой обструкции;
- Выявление наличия симптомов барабанных палочек (пальцев Гиппократа): иногда сочетание цианоза с пальцами Гиппократа свидетельствует о наличии врожденных пороков сердца и легочных заболеваний;
- Анализы крови, включая: общий анализ крови, спектроскопический и электрофоретический анализ гемоглобина (для измерения аномального гемоглобина);
- Рентгенограмма грудной клетки;
- Электрокардиограмма (ЭКГ) для измерения электрической активности сердца;
- Проверка дыхательных путей и легочной функции.
Лечение цианоза
Цианоз, как правило, указывает на то, что организм не может получить достаточно кислорода. Лечение основного заболевания (например, болезни сердца или легких) или основной причины может восстановить соответствующий цвет кожи.
В некоторых случаях острый цианоз может быть симптомом опасного для жизни состояния или серьезного заболевания, которое должно быть немедленно обследовано в неотложном порядке. В целом, медицинское вмешательство должно быть осуществлено в течение 3-5 минут.
Источник
